El objetivo de nuestro estudio es analizar las distintas técnicas artroscópicas empleadas en el tratamiento de las lesiones osteocondrales de astrágalo.
Material y métodoRealizamos un estudio retrospectivo de 73 casos, intervenidos entre los años 2000 y 2011. Los pacientes se dividieron en 2 grupos: grupo A (51 pacientes), aquellos tratados mediante técnicas de estimulación osteocondral; grupo B (32 pacientes), tratados mediante técnicas de reparación. La edad media fue de 32,58 años (19-73) en el grupo A, y 36,50 años (19-58) en el grupo B. Se identifica predominio del sexo masculino y de lesiones mediales en ambos grupos.
ResultadosSe evaluaron los resultados siguiendo la escala de la AOFAS de retropié, observando una mejoría clínica estadísticamente significativa (p<0,001). Los valores preoperatorios fueron 48,77 (31-67) en el grupo A, y 58,08 (41-75) en el grupo B. Después de la intervención quirúrgica las puntuaciones ascendieron a 85,19 (60-100) en el grupo A, y 93,60 (80-100) en el grupo B.
ConclusionesLa cirugía artroscópica es la técnica de elección en el tratamiento de las lesiones osteocondrales de tobillo, permite una correcta estadificación y tratamiento de las lesiones asociadas. El tratamiento artroscópico de las lesiones grado i, iiy, en ocasiones iii mediante técnicas de estimulación condral, y de lesiones grado iii y iv mediante técnicas de reparación ofrece buenos resultados con escasas complicaciones (11%).
The aim of our study is to analyze the different techniques used in arthroscopic treatment of talus osteochondral lesions.
Material and methodWe retrospectively analyzed 73 patients who underwent surgery between 2000 and 2011. Patients were divided in two groups: group A (51 patients), those treated with osteochondral stimulation techniques, and group B (32 patients), that were treated by repair techniques. The mean age was 32.58 (19-73) years in group A and 36.50 (19-58) in group B. It is identified male predominance and medial lesions in both groups.
ResultsWere evaluated according to the AOFAS ankle scoring scale, it is observed a statistically significant clinical improvement (P<.001). Preoperative values were 48.77 (31-67) in group A and 58.08 (41-75) in group B. After surgery scores amounted to 85.19 (60-100) in group A and 93.60 (80-100) in group B.
ConclusionsAnkle arthroscopy is an excellent technique for the accurate staging of osteochondral lesions, and diagnosis and treatment of associated injuries. The arthroscopic treatment of lesions grade i, ii and sometimes iii, by stimulation techniques and chondral lesions grade iii and iv by replacement techniques, gives good results with few complications.
Las lesiones osteocondrales de astrágalo son poco frecuentes, afectando al 0,041% de la población1. La mayoría de las lesiones de localización lateral, se relacionan con un antecedente traumático, sin embargo, solo a un 60-80% de las mediales se les atribuye causa traumática. Las lesiones en la cúpula lateral se producen por dorsiflexión asociada a inversión, mientras que las mediales son causadas por flexión plantar, inversión y rotación externa2.
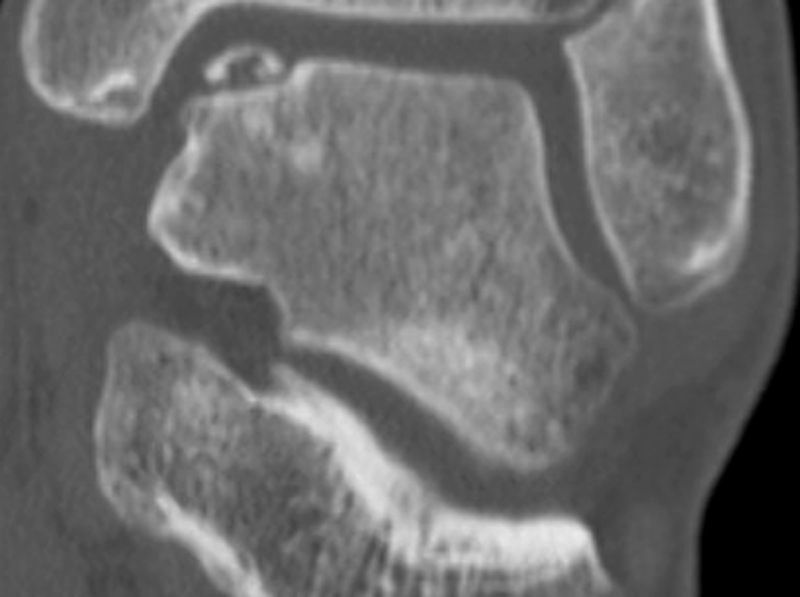
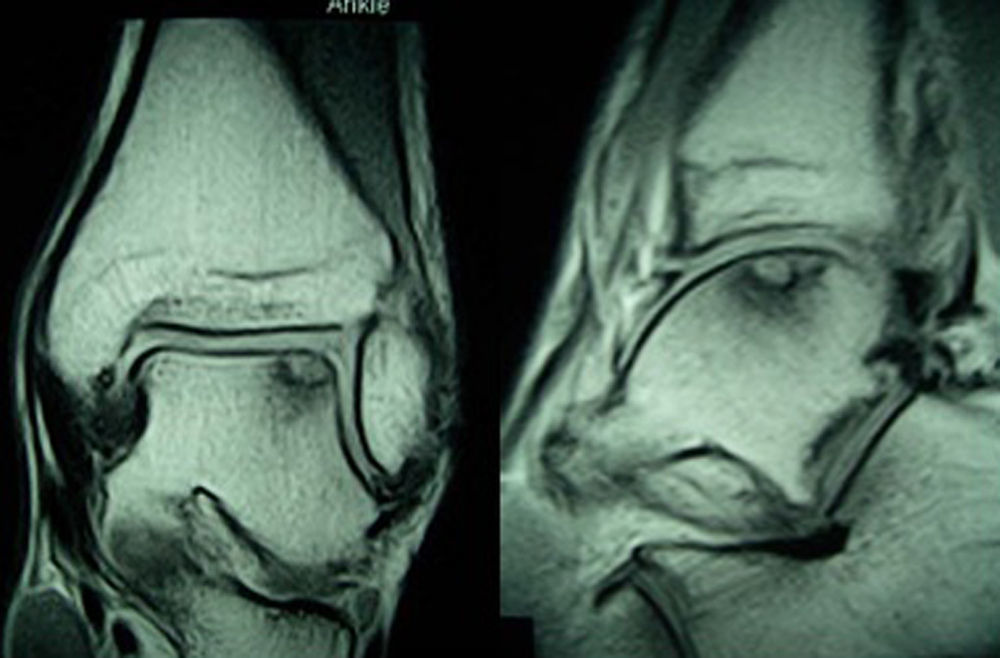
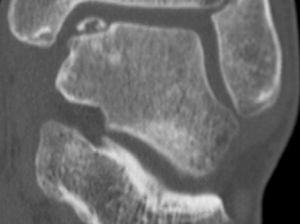
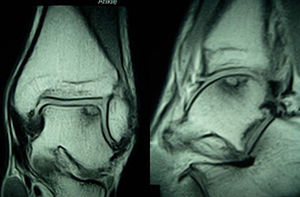
Inicialmente, suelen pasar desapercibidas y la mayor parte de ellas evolucionan a un dolor crónico de tobillo. El diagnóstico debe basarse en la clínica y las pruebas de imagen. Algunas lesiones pueden ser detectadas mediante radiografía simple, pero en la mayoría de los casos es necesario recurrir a la TC. Esta es la técnica que ofrece un diagnóstico más preciso y mejor define las dimensiones de la lesión. También podemos requerir la RM, prueba de imagen que exagera la zona involucrada por su habilidad para detectar el edema óseo asociado, pero es muy útil para la identificación de las lesiones asociadas2 (figs. 1 y 2).
El astrágalo tiene una limitada capacidad reparativa, porque gran parte de su superficie está cubierta de cartílago articular, que limita el aporte vascular3.
El dolor no procede de la lesión en el cartílago, está más probablemente causado por un aumento de la presión de fluido durante la marcha, que produce la estimulación del hueso subcondral ricamente inervado. La prevención de la futura degeneración depende de diferentes factores, incluyendo la reparación del defecto y el correcto alineamiento de la articulación del tobillo4,5.
Si tenemos en cuenta que solo obtenemos un 45-50% de resultados satisfactorios en los pacientes sometidos a tratamiento conservador, en numerosas ocasiones tendremos que recurrir al tratamiento quirúrgico6. Se puede realizar mediante técnicas a cielo abierto o técnicas artroscópicas.
Podemos diferenciar 2 líneas de tratamiento, por un lado las técnicas de estimulación osteocondral, y por otro lado, las técnicas de reparación condral. Entre las técnicas de estimulación osteocondral se encuentran: el desbridamiento y curetaje asociado o no a perforaciones. Entre las técnicas de reparación se hallan: el trasplante osteocondral autólogo, ciertos implantes sustitutivos sintéticos (TruFit® Angle, OBI) y el cultivo de condrocitos autólogo. Para la elección de la técnica a emplear tendremos en cuenta: el grado, tamaño y profundidad de la lesión, junto con la edad y demanda funcional del paciente7.
ObjetivoEl objetivo de nuestro estudio es evaluar los resultados clínico funcionales, empleando la escala de la AOFAS de retropié8, así como las complicaciones de las diferentes técnicas artroscópicas utilizadas en el tratamiento de las lesiones osteocondrales de astrágalo.
Técnicas artroscópicasEstimulación osteocondral- 1.
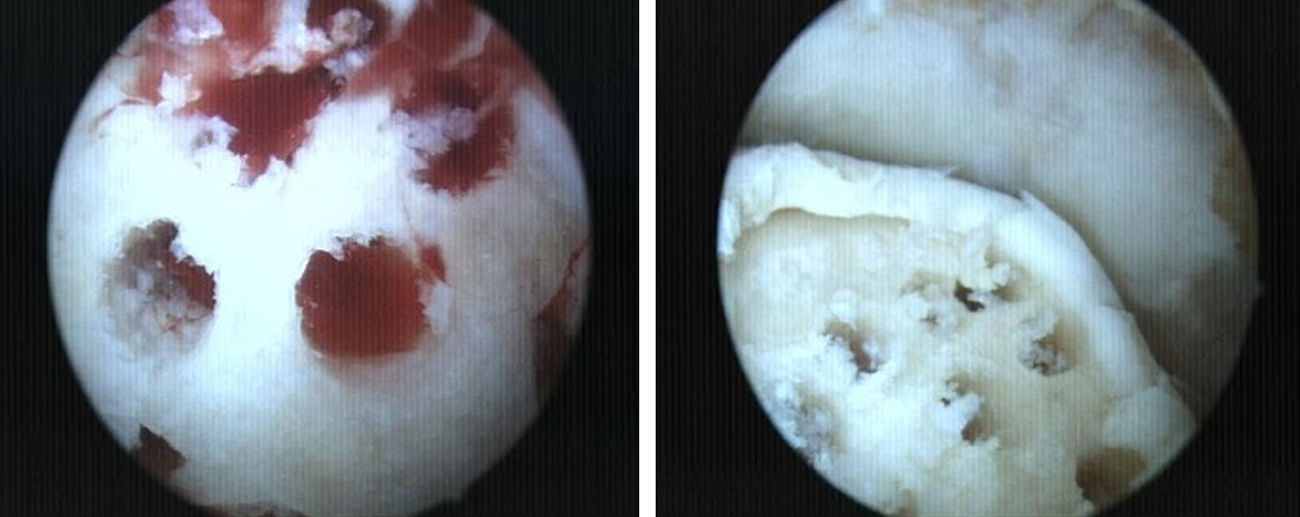
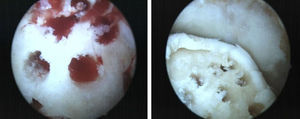
Desbridamiento y curetaje: Dependiendo de la localización se emplean los portales clásicos anteromedial y anterolateral, o los portales posteriores. Procedemos a la exéresis del fragmento, así como de los restos fibrosos o cartilaginosos desvitalizados, y al curetaje de la superficie de la lesión con el sinoviotomo o una fresa artroscópica fina produciendo microfracturas.
- 2.
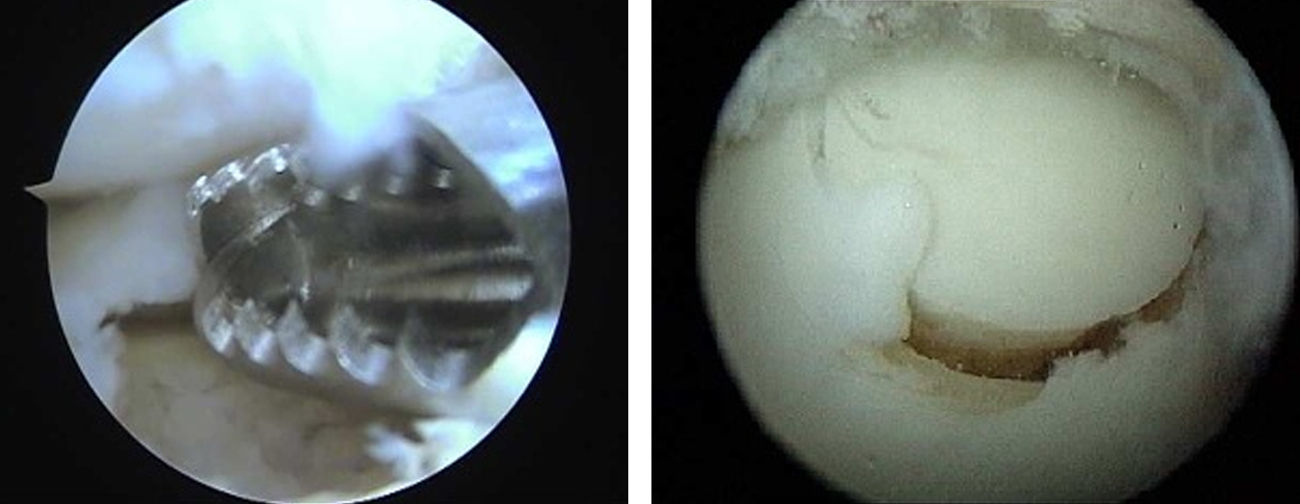
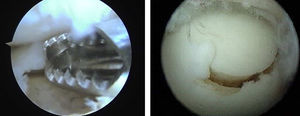
Perforaciones anterógradas y retrógradas: El objetivo es crear canales de acceso vascular al hueso subcondral con elementos medulares que estimulen la formación de fibrocartílago que tapice el defecto9,10. Actualmente, se pueden realizar perforaciones por los portales habituales o empleando guías que nos permitan realizar perforaciones transmaleolares o de manera retrógrada en aquellos casos en los que coexisten quistes óseos subcondrales o extensas áreas de edema óseo (fig. 3).
Ante defectos osteocondrales de superficie inferior a 2cm2 de diámetro (grado iii-iv), nos planteamos cubrir el defecto mediante algún injerto.
- 1.
Mosaicoplastia: Está indicada en los pacientes menores de 50 años, con lesiones osteocondrales menores de 2cm2 de diámetro y superiores a 5mm de profundidad. Se emplean cilindros osteocondrales de áreas de no carga de la rodilla ipsilateral (vertiente femoral externa o escotadura intercondílea)11. Debido a la perpendicularidad que exige la correcta colocación de los injertos osteocondrales y por el eje de convexidad del astrágalo, somos partidarios, al igual que otros autores, de emplear como máximo 2 cilindros12. Además, es necesario comprobar mediante artroscopia, que no existe roce en flexión dorsal ni plantar (fig. 4).
- 2.
Sustitutivo sintético (TruFit® Angle, OBI): Los cilindros OBI son un sustitutivo osteocondral de material poroso y biodegradable, compuesto de fibras de PGA, sulfato cálcico y un copolímero de ácido láctico coglicólido. Esta técnica acorta los tiempos quirúrgicos y evita la morbilidad en la zona donante, sin llegar a ofrecer las mismas propiedades del cartílago nativo13. Recientemente, han sido retirados del mercado.
Pacientes diagnosticados de lesiones osteocondrales de astrágalo mediante técnicas de imagen, refractarios a tratamiento conservador e intervenidos mediante cirugía artroscópica de tobillo.
Se realiza un estudio retrospectivo de 73 pacientes diagnosticados de lesiones osteocondrales de astrágalo, intervenidos mediante técnicas artroscópicas entre los años 2000 y 2011 en la Unidad de Artroscopia del Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Doce de Octubre de Madrid.
Bajo el diagnóstico de lesiones osteocondrales de astrágalo, encontramos 84 pacientes, de los cuales 11 tuvieron que ser descartados por ser intervenidos mediante cirugía abierta. De los 73 incluidos en el estudio, 50 pacientes fueron sometidos a técnicas de estimulación (grupo A), en 4 de ellos se empleó plasma enriquecido en plaquetas (PRP) como tratamiento coadyuvante. De los 23 pacientes restantes intervenidos mediante técnicas de reparación (grupo B), 20 fueron sometidos a mosaicoplastia y 3 de ellos se repararon con un injerto sustitutivo sintético.
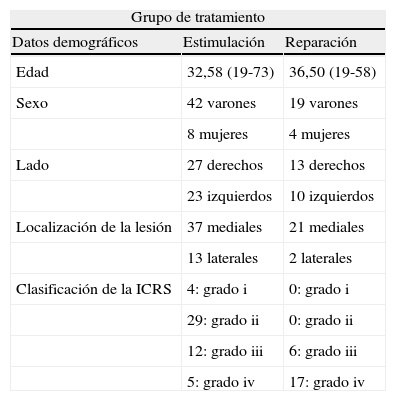
Las lesiones fueron clasificadas durante la cirugía artroscópica, según la clasificación de la International Cartilage Repair Society (ICRS)14 que divide las lesiones osteocondrales. Grado i: compresión del hueso trabecular subcondral; grado ii: defecto articular; grado iii: fractura transcondral intacta, y grado iv: fractura transcondral desplazada. Encontramos un escaso número de lesiones tipo i (5%), con mayor número de lesiones tipo ii (40%), iii (25%) y iv (30%). Las lesiones grado i, ii y algunas de grado iii, fueron sometidas a técnicas de estimulación, reservándose las técnicas de reparación para las lesiones grado iii y iv (tabla 1).
La edad media en el grupo A fue de 32,58 años (19-73), frente a 36,50 años (19-58) en el grupo B. Encontramos un mayor número de varones en ambos grupos (A: 84,62%; B: 83,3%). Respecto a la localización, observamos un claro predominio de las lesiones mediales (A: 76,08%; B: 91,67%). En cuanto a la lateralidad, se mantiene bastante igualada en ambos grupos; en el grupo A: 46,15% izquierdos, 53,85% derechos, y en el grupo B: 41,67% izquierdos, 58,33% derechos (tabla 2). Las características demográficas de la muestra son comparables estadísticamente. El seguimiento medio fue de 19,5 meses con un mínimo de 11 meses (11-34 meses).
Datos demográficos de los pacientes y de las lesiones osteocondrales
| Grupo de tratamiento | ||
| Datos demográficos | Estimulación | Reparación |
| Edad | 32,58 (19-73) | 36,50 (19-58) |
| Sexo | 42 varones | 19 varones |
| 8 mujeres | 4 mujeres | |
| Lado | 27 derechos | 13 derechos |
| 23 izquierdos | 10 izquierdos | |
| Localización de la lesión | 37 mediales | 21 mediales |
| 13 laterales | 2 laterales | |
| Clasificación de la ICRS | 4: grado i | 0: grado i |
| 29: grado ii | 0: grado ii | |
| 12: grado iii | 6: grado iii | |
| 5: grado iv | 17: grado iv | |
Los pacientes no fueron inmovilizados postoperatoriamente e iniciaron ejercicios de flexoextensión de tobillo activa e hidroterapia desde el momento del alta. En la mayoría de los casos, la carga parcial se inició a las 3 semanas en los pacientes sometidos a técnicas de estimulación, y a las 4 semanas en aquellos en los que se emplearon técnicas de reparación, realizando carga total a las 8 semanas. Los pacientes que fueron intervenidos durante los primeros años del estudio siguieron un protocolo postoperatorio más lento, demorando la carga parcial hasta las 6-8 semanas.
ResultadosLa valoración clínica se realizó mediante la escala de la AOFAS de retropié (máximo: 100 puntos), al mismo tiempo se registraron tanto las lesiones asociadas como las complicaciones ocurridas.
Los análisis estadísticos se realizaron utilizando el programa SPSS® v.17.0 (SPSS Inc., Chicago, IL, EE. UU.). La significación estadística se fijó en el intervalo de confianza del 95% (p<0,05).
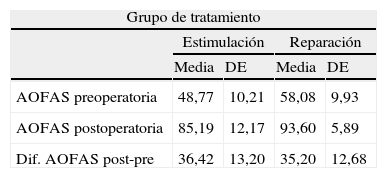
En el grupo A, la valoración de la AOFAS preoperatoria fue 48,77 puntos (31-67) vs. 85,19 (60-100) puntos de la AOFAS postoperatoria. El grupo B, experimentó una mejoría en la puntuación de la AOFAS de 58,08 (41-75) a 93,60 (80-100). La mejoría clínica observada en ambos grupos fue estadísticamente significativa (p<0,001). Si comparamos la mejoría clínica obtenida en cada grupo no encontramos diferencias estadísticamente significativas (p=0,4471) (tabla 3).
Comparación entre la mejoría en la escala de la AOFAS en las lesiones sometidas a reparación vs. sustitución
| Grupo de tratamiento | ||||
| Estimulación | Reparación | |||
| Media | DE | Media | DE | |
| AOFAS preoperatoria | 48,77 | 10,21 | 58,08 | 9,93 |
| AOFAS postoperatoria | 85,19 | 12,17 | 93,60 | 5,89 |
| Dif. AOFAS post-pre | 36,42 | 13,20 | 35,20 | 12,68 |
Prueba Chi-cuadrado Dif. AOFAS post-pre: p=0,4471.
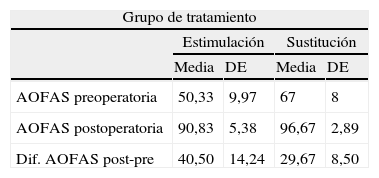
A continuación comparamos la diferencia entre los resultados obtenidos en las lesiones grado iii sometidas a estimulación (12 pacientes), frente a las sometidas a reparación (6 pacientes). Estas lesiones son similares en cuanto a la profundidad con una media de 7mm (rango: 5-12mm). Respecto a la extensión, en el grupo de estimulación oscilan entre 0,7-2,5cm2 de diámetro con una media de 1,1cm2. En el grupo de sustitución las lesiones oscilan entre 1,1cm2 y 1,9cm2 de diámetro con una media de 1,5cm2. En mejoría clínica observada en las lesiones grado iii tratadas mediante estimulación (AOFAS preoperatoria: 50,33; AOFAS postoperatoria: 90,83) frente a las sometidas a reparación (AOFAS preoperatoria: 67; AOFAS postoperatoria: 96,67) no se aprecian diferencias estadísticamente significativas (p=0,1213) (tabla 4).
Comparación entre la mejoría en la escala de la AOFAS en las lesiones osteocondrales grado iii sometidas a estimulación vs. sustitución
| Grupo de tratamiento | ||||
| Estimulación | Sustitución | |||
| Media | DE | Media | DE | |
| AOFAS preoperatoria | 50,33 | 9,97 | 67 | 8 |
| AOFAS postoperatoria | 90,83 | 5,38 | 96,67 | 2,89 |
| Dif. AOFAS post-pre | 40,50 | 14,24 | 29,67 | 8,50 |
Prueba Chi-cuadrado Dif. AOFAS post-pre: p=0,213.
En último lugar, comparamos los pacientes tratados mediante técnicas de estimulación osteocondral a los que se les administró PRP (AOFAS pre: 48,59; AOFAS post: 85,14) frente a los que no (AOFAS pre: 49,75; AOFAS post: 88,50) sin encontrarse diferencias estadísticamente significativas, si bien hay que tener en cuenta las limitaciones de la serie.
Encontramos lesiones asociadas en el 22% de los pacientes, en muchos casos pasaron desapercibidas en las pruebas de imagen y fueron diagnosticadas durante la artroscopia. En el grupo A (14%) encontramos: 2 casos de inestabilidad tratados mediante retensado térmico; 3 lesiones de ligamento peroneo astragalino anterior (LPAA), tratadas con plastia peroneo corto en 2 pacientes y en el otro mediante homoinjerto artroscópico y 2 casos de pinzamiento, uno óseo y otro blando que se sometieron a desbridamiento y resección artroscópica.
En el grupo B (39%), las lesiones asociadas observadas fueron: 2 casos de inestabilidad, también tratadas mediante retensado térmico; 2 lesiones de LPAA tratadas con homoinjerto artroscópico; asimismo encontramos 4 casos de pinzamiento óseo y uno blando tratados de la misma manera que en el primer grupo. También tenemos que mencionar un paciente diagnosticado en la RM de una lesión en tendones peroneos, en el que artroscópicamente se identificó un peroneus cuartus, que estaba causando un conflicto de espacio que fue resuelto mediante desbridamiento tendoscópico.
El porcentaje de complicaciones de nuestra serie es bajo (11%). Observamos varios casos de osteoporosis difusa por desuso, 3 pacientes en el grupo A y un paciente en el grupo B. Además, entre los pacientes sometidos a técnicas de estimulación condral, 2 pacientes continuaron con dolor de tobillo y otro paciente desarrolló artrosis, precisando la realización de una artroplastia total de tobillo. Solo encontramos un caso de morbilidad en la zona donante, con dolor moderado en la rodilla de un año de evolución.
DiscusiónTras la realización de este estudio, observamos que con ambas líneas de tratamiento se obtienen resultados satisfactorios a corto plazo, con escaso número de complicaciones. La elección de una técnica u otra dependerá tanto de las características de la lesión: grado, tamaño, profundidad, así como de las características del paciente: edad y demanda funcional. Es fundamental realizar un abordaje y tratamiento individualizado.
El tratamiento adecuado de las lesiones osteocondrales de astrágalo continúa siendo un tema de controversia. La mayoría de los autores15 recomiendan tratamiento conservador inicialmente para las lesiones tipo i, ii y tratamiento quirúrgico inicial para las lesiones tipo iii y iv2,3. En nuestro centro, al igual que recomiendan Zengerink et al.6 y Schuman et al.16, empleamos medidas conservadoras como primer tratamiento, a pesar de ser pobres los resultados obtenidos.
Zengerink et al.6 y Schuman et al.16, realizan una revisión sistemática de 52 estudios de estrategias de tratamiento de lesiones osteocondrales, concluyendo que la escisión artroscópica, curetaje y estimulación de médula ósea, es el tratamiento de elección de las lesiones osteocondrales talares primarias. Esta técnica ofrece las siguientes ventajas: bajo coste, baja morbilidad, rápida recuperación y alta tasa de éxito.
Qin-Wei et al.17, realizan un estudio en el año 2010, buscando factores predictores de buenos resultados en el tratamiento artroscópico de las lesiones osteocondrales de astrágalo mediante microfracturas, encontrando una fuerte correlación entre el tamaño de la lesión y la tasa de resultados satisfactorios. Se obtienen mejores resultados en las lesiones menores de 10mm. Atendiendo a resultados como este, en nuestro centro empleamos técnicas de sustitución en lesiones de mayor tamaño. El sexo, la edad, la actividad profesional deportiva y la localización de las lesiones no se correlacionan de manera significativa con los resultados.
Choi et al.18, realizan un estudio de cohortes en el que concluyen que la edad avanzada no es un factor de riesgo independiente para obtener peores resultados con las perforaciones artroscópicas. Además, encuentran que en los pacientes de mayor edad, la historia traumática era menos frecuente, tenían mayor duración de la sintomatología y presentaban lesiones osteocondrales de menor tamaño. En nuestra serie de pacientes sometidos a técnicas de estimulación, la edad media fue de 33,82 años, con un máximo de 73, ya que no consideramos la edad avanzada un criterio de exclusión para las técnicas de estimulación, no obstante, reservamos las técnicas de sustitución para los pacientes menores de 50 años.
Por otro lado, Hangody et al.19, publican buenos resultados utilizando la mosaicoplastia artroscópica, obteniendo según la escala de Hanover una función final de tobillo buena o excelente en 36 de 39 pacientes (94%) y con escasa yatrogenia en el sitio donante, al final de un seguimiento de 2 a 7 años. Esta técnica, clásicamente está indicada en lesiones menores de 2cm2, en pacientes menores de 50 años. Las dificultades asociadas incluyen la limitada superficie que puede ser cubierta, dejando espacio muerto entre los injertos que deben ser rellenados por fibrocartílago. También puede existir irregularidad de la superficie debido a la diferencia de grosor del cartílago trasplantado.
Como alternativa al trasplante osteocondral, disponemos de cilindros de sustitutos osteocondrales, técnica que acorta el tiempo quirúrgico y elimina el daño de la zona donante, sin llegar a ofrecer las mismas propiedades del cartílago nativo.
En la actualidad, existen trabajos que asocian plasma enriquecido en plaquetas como tratamiento coadyuvante al trasplante osteocondral20, incluso que emplean inyecciones repetidas de ácido hialurónico o plasma enriquecido en plaquetas como tratamiento aislado, obteniendo buenos resultados durante al menos 6 meses21. Con el escaso número de pacientes en de nuestro estudio, que empleamos plasma enriquecido en plaquetas no podemos establecer conclusiones propias.
A pesar de no ser utilizado en nuestro centro, el cultivo de condrocitos autólogo ha sido empleado desde la década de los 90, para lesiones mayores de 1cm2. Se trata de una técnica de alto coste, que exige una estrecha colaboración con un banco de tejidos, con el inconveniente que es necesario realizar la cirugía en 2 tiempos. Ha mostrado unos resultados altamente satisfactorios en los últimos años. Niemeyer et al.22, publican un metaanálisis en el que incluyen 16 estudios, concluyendo que a pesar de los resultados prometedores de la técnica, serían necesarios más estudios controlados aleatorizados, para demostrar la superioridad o inferioridad respecto a las microperforaciones y los trasplantes.
El estudio realizado en nuestro centro cuenta con limitaciones, pues se trata de un estudio retrospectivo, con un seguimiento medio inferior a 2 años. En ambos grupos de tratamiento se obtienen resultados satisfactorios.
Nuestro algoritmo terapéutico en el tratamiento de las lesiones osteocondrales es el siguiente: técnicas de estimulación osteocondral en lesiones grado i-ii-iii y técnicas de sustitución en lesiones grado iii-iv, teniendo en cuenta, tanto las características lesionales como las características del paciente y la experiencia y preferencias del cirujano. Optamos por tratar las lesiones grado iii mediante técnicas de reparación cuando el tamaño de la lesión es menor de 2cm2 y la profundidad superior a 5mm, en pacientes menores de 50 años. De la misma forma, podemos decir que no existen diferencias estadísticamente significativas entre la mejoría clínica observada con una técnica respecto a la otra, de la misma manera que Gobbi et al.23, no encontraban diferencias estadísticamente significativas, en su estudio prospectivo aleatorizado (nivel de evidencia i) en el que comparaban condroplastia, microfracturas y aloinjerto osteocondral.
Nos permite al mismo tiempo el diagnóstico y tratamiento de lesiones asociadas, frecuentemente no diagnosticadas mediante TC o RM. Cuando analizamos la evidencia científica publicada en la literatura, encontramos un nivel de evidencia B en el papel de las técnicas artroscópicas en el tratamiento de las lesiones osteocondrales de astrágalo24,25. Serían necesarios estudios prospectivos aleatorizados a largo plazo, con mayor número de casos para evaluar si existe superioridad de las técnicas de estimulación condral frente a las de sustitución condral o viceversa.
ConclusionesConsideramos la cirugía artroscópica de tobillo como una excelente técnica para la correcta estadificación de las lesiones osteocondrales de astrágalo, en ocasiones difíciles de diferenciar mediante técnicas de imagen.
Con ambas líneas de tratamiento se obtienen resultados satisfactorios, con escaso número de complicaciones. La elección de una técnica u otra dependerá tanto de las características de la lesión: grado, tamaño, profundidad, así como de las características del paciente: edad y demanda funcional.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos o animales.
Confidencialidad de datosLos autores declaran que han seguido los protocolos de su Centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo hemos empleado ninguna fuente de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.