El objeto de este trabajo es presentar nuestra experiencia en el tratamiento de las fracturas del ganchoso y hacer una revisión bibliográfica.
Material y métodoHemos revisado de forma retrospectiva 10 pacientes tratados en nuestro centro entre 2005-2012 que presentaban fractura del ganchoso. Seis casos eran fracturas del cuerpo y 4 fracturas del gancho. Cinco presentan otras lesiones asociadas. El retraso diagnóstico osciló entre los 30 días y los 2 años. El tiempo de seguimiento oscilaba entre 1 y 9 años. Se valoró la calidad de vida del paciente con el cuestionario DASH. Cinco pacientes con fractura del cuerpo fueron intervenidos y uno fue tratado conservadoramente. Dos pacientes con fractura del gancho fueron tratados con inmovilización y otros dos tratados con exéresis del fragmento.
ResultadosLa fuerza de prensión y de la pinza digital estaba disminuida en 2 casos. La flexoextensión de la muñeca estaba limitada en 3 casos. La movilidad de los dedos era normal en todos los casos excepto en uno. La puntuación obtenida en el DASH estaba en los límites de la normalidad en todos los casos excepto en un caso de fractura del gancho y en 2 casos de fractura del cuerpo.
ConclusionesEl tratamiento quirúrgico deberá reducir la luxación y estabilizar las lesiones con osteosíntesis. Las fracturas del gancho suelen diagnosticarse tardíamente y su tratamiento más aconsejable es la exéresis, aunque no es deducible de este estudio.
The purpose of this paper is to present our experience in the treatment of the fractures of the hamate and to make a review of the literature on this topic.
Material and methodWe retrospectively reviewed 10 patients treated in our clinic between 2005-2012 suffering from fractures of the hamate. Six cases were fractures of the body and four were fractures of the hamate. Five cases were of associated injuries. Diagnostic delay ranged from 30 days to 2 years. Patient follow-up ranged from 1 to 10 years. Patient satisfaction was evaluated using the DASH questionnaire. Five patients with a fracture of the body underwent surgery, and one was treated conservatively. Two patients with fracture of the hook of the hamate were treated with immobilization, and two more patients had the fragment removed.
ResultsThe grip strength and the digital clip were reduced in 2 cases. Flexion and extension of the wrist was limited in 3 cases. The mobility of the fingers was normal in all the cases, except in one. The results obtained from the DASH questionnaire were normal in all the cases, except in one case of fracture of the hamate, and in two cases of fracture of the body.
ConclusionsThe surgical treatment should reduce the dislocation and stabilize the injuries with osteosynthesis. The fractures of the hamate are usually diagnosed late, and the most recommended treatment is removal of the fragment, although it cannot be deduced from this study.
Las fracturas aisladas del ganchoso son lesiones poco comunes. Según algunos autores1–6, constituyen del 2 al 4% de las fracturas del carpo aunque para otros7 es mayor (15%). Las fracturas del ganchoso pueden ser del cuerpo y del gancho. Son más frecuentes en el gancho8.
Las fracturas del ganchoso fueron clasificadas por Milch9 y modificadas posteriormente por Hirano10. Cain11 y Ebraheim12 clasifican las fracturas del cuerpo del ganchoso cuando se asocian a una fractura-luxación carpometacarpiana. Esta frecuente asociación ha sido relatada por diversos autores11–15. También encontramos fracturas del cuerpo de ganchoso como consecuencia de traumatismos de alta energía que se asocian con: fracturas de muñeca, otros huesos del carpo y luxaciones cárpales que se han descrito en la literatura como excepcionales8,13,16–22 van acompañadas de importantes lesiones de partes blandas10: síndrome compartimental19, lesiones vasculares, nerviosas y tendinosas.
El diagnóstico de las fracturas del gancho del ganchoso es difícil. Las proyecciones radiológicas anteroposterior y lateral no suelen ser suficientes para detectarlas23, por lo que se requiere la ayuda de la TC y la RMN para completar el diagnóstico. Las fracturas del cuerpo del ganchoso que se asocian a una fractura-luxación carpometacarpiana son lesiones inestables que requieren, en la gran mayoría de los casos, de una estabilización con osteosíntesis (agujas de Kirschner, tornillos de Herbert24 y minitornillos25) tanto de la fractura del ganchoso como de la luxación carpometacarpiana.
El motivo del presente trabajo es presentar nuestra experiencia en el tratamiento de las fracturas del ganchoso, y hacer una revisión de la bibliografía.
Material y métodosHemos realizado un estudio retrospectivo de 10 pacientes que sufrieron una fractura del ganchoso entre los años 2005-2012 en nuestro centro. Ocho eran hombres y 2 mujeres. La media de edad era de 31,2 años (20-53). Tres fracturas del gancho y 5 del cuerpo afectaban a la mano derecha. Una fractura del gancho y una del cuerpo afectaban a la mano izquierda. La mano dominante estaba afectada en todos los casos.
Se incluyó en el estudio a aquellos pacientes que cumplían los siguientes criterios de inclusión: ser mayor de edad y haber sido diagnosticado de fractura de ganchoso. Fueron excluidos del estudio aquellos pacientes que presentaban una barrera idiomática que impidiera la correcta comprensión de los cuestionarios y aquellos que no se presentaron para la revisión actual. Los pacientes han sido valorados por un traumatólogo que desconoce la patología previa del enfermo: movilidad, sensibilidad, fuerza de prensión y pinza digital con un dinamómetro Baseline® (Hydraulic Pinch Gauge, Hydraulic Hand Dynamometer) y medidas en kg. Se exploró el test de sensibilidad de Moberg (Discrim-A-Gon®), atrofia 1.ª comisura, signo de Wartenberg, signo de Masse y signo de Froment para detectar afectación neurológica cubital. Se han valorado las radiografías actuales de muñeca con proyecciones anteroposterior, lateral, oblicua y proyección de túnel carpiano. Para la valoración de la calidad de vida del paciente se ha utilizado el cuestionario DASH. Se han obtenido consentimientos informados para la realización del estudio actual en cada uno de los pacientes.
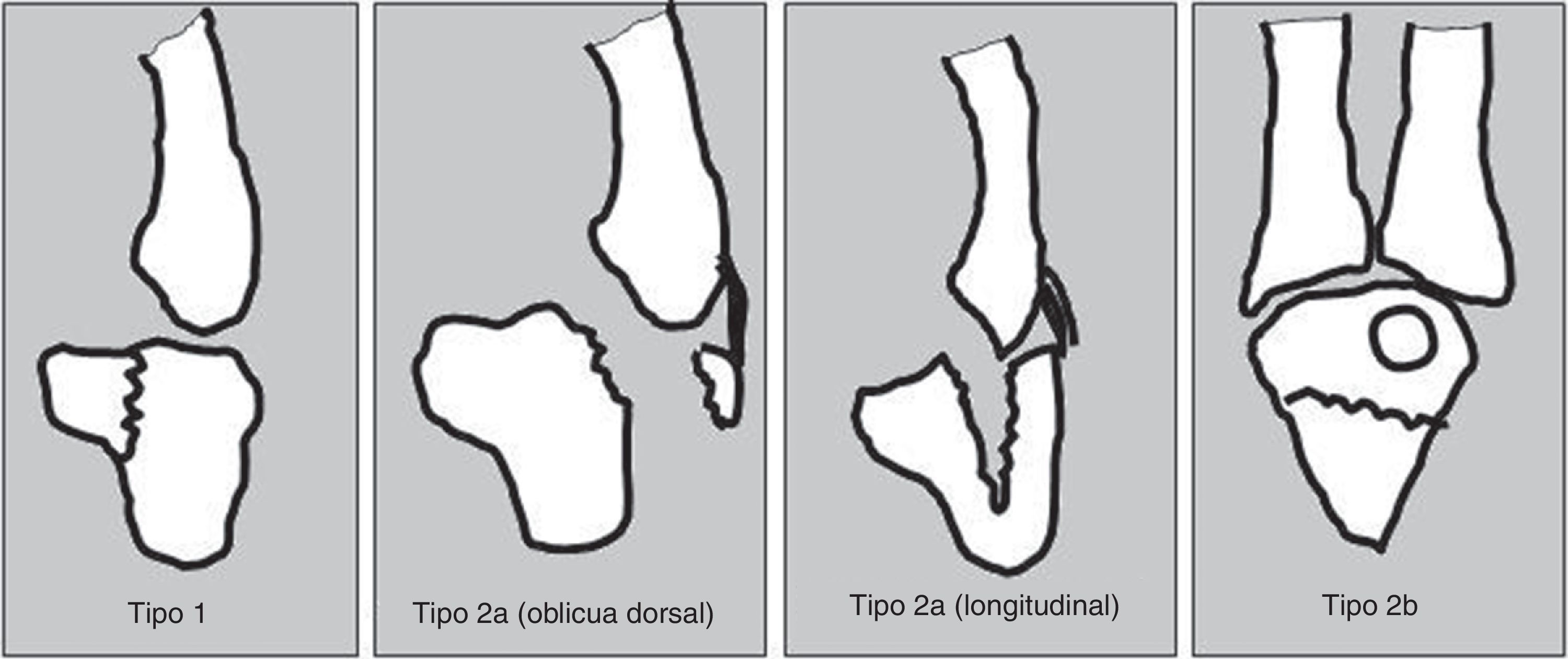
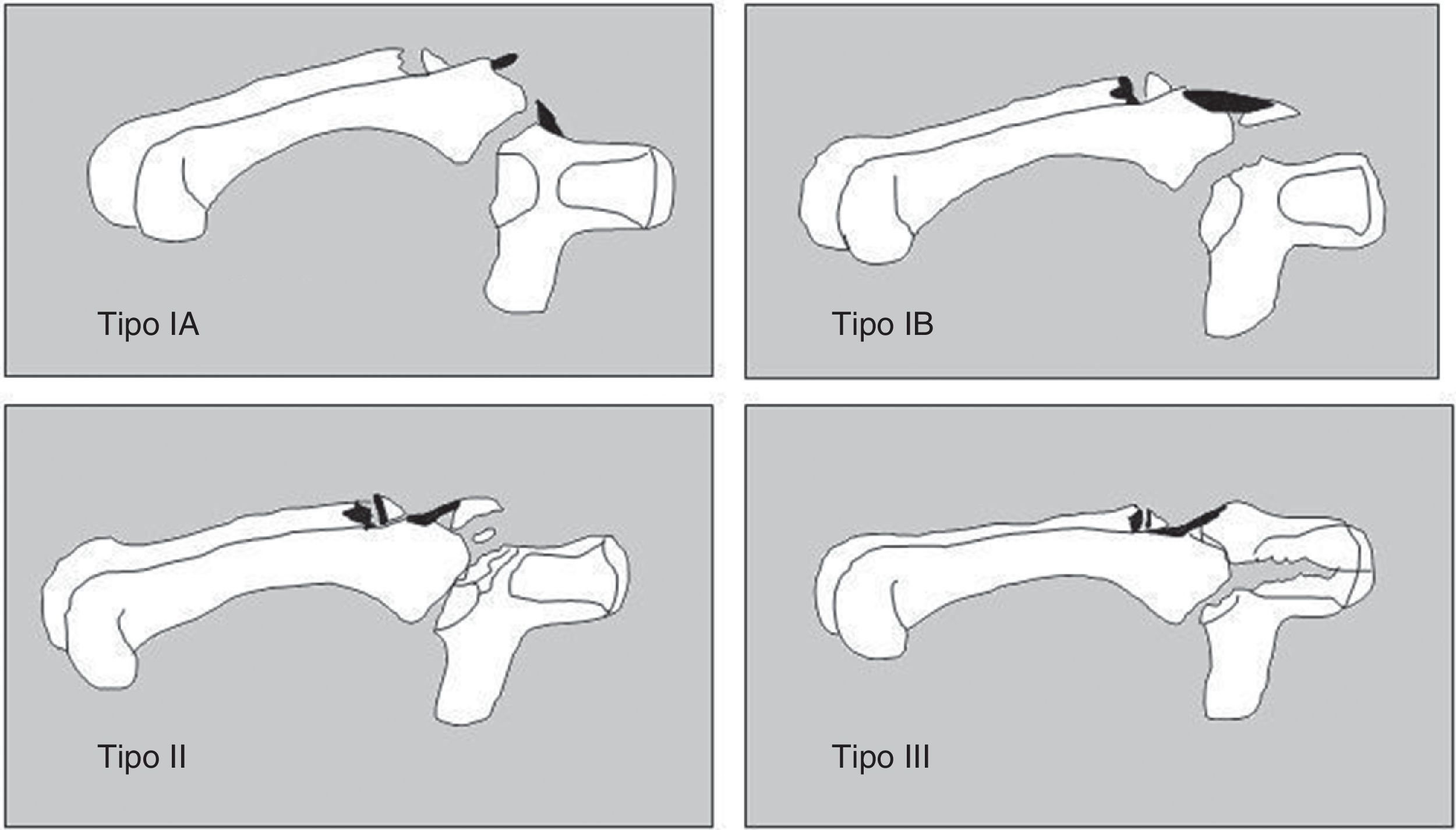
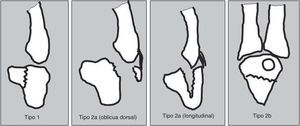
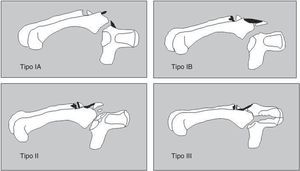
Hemos seguido la clasificación de Milch9 modificada por Hirano10 para las fracturas aisladas del ganchoso (fig. 1) y la clasificación de Cain11 cuando la fractura del ganchoso se asociaba a una lesión de la articulación carpometacarpiana del 4.° y 5.° metacarpianos (fig. 2).
Clasificación de la fractura del ganchoso. Tipo 1: fractura del gancho del ganchoso. Tipo 2 a: fractura coronal del cuerpo del ganchoso (subdividida en fractura dorsal oblicua y fractura longitudinal. Tipo 2 b: fractura transversa del cuerpo. Basada en Hirano e Inoue10.
Clasifican las fracturas del cuerpo del ganchoso cuando se asocian a una fractura-luxación carpometacarpiana. Para la inclusión en esta clasificación es necesario la fractura o luxación de la base del IV y V metacarpiano. Tipo IA: subluxación de la base del V metacarpiano y rotura del ligamento carpometacarpiano dorsal. No hay lesión aparente radiologicamente del ganchoso. Tipo IB: fractura dorsal del ganchoso. Tipo II: fractura conminuta dorsal del ganchoso. Tipo III: fractura coronal longitudinal del ganchoso. Basada en Cain et al11
Fractura tipo 1 (gancho): 4 casos (uno de ellos asociado a una fractura de escafoides).
Fracturas tipo 2a (dorsal oblicua): 4 casos: uno sin lesiones asociadas (caso n.° 3), uno con luxación de la base del 5.° metacarpiano (caso n.° 8). Uno con fractura de la base 4.° y luxación 5.° metacarpiano (caso n.° 9). Uno con fractura-luxación del 4.° metacarpiano (caso n.° 10).
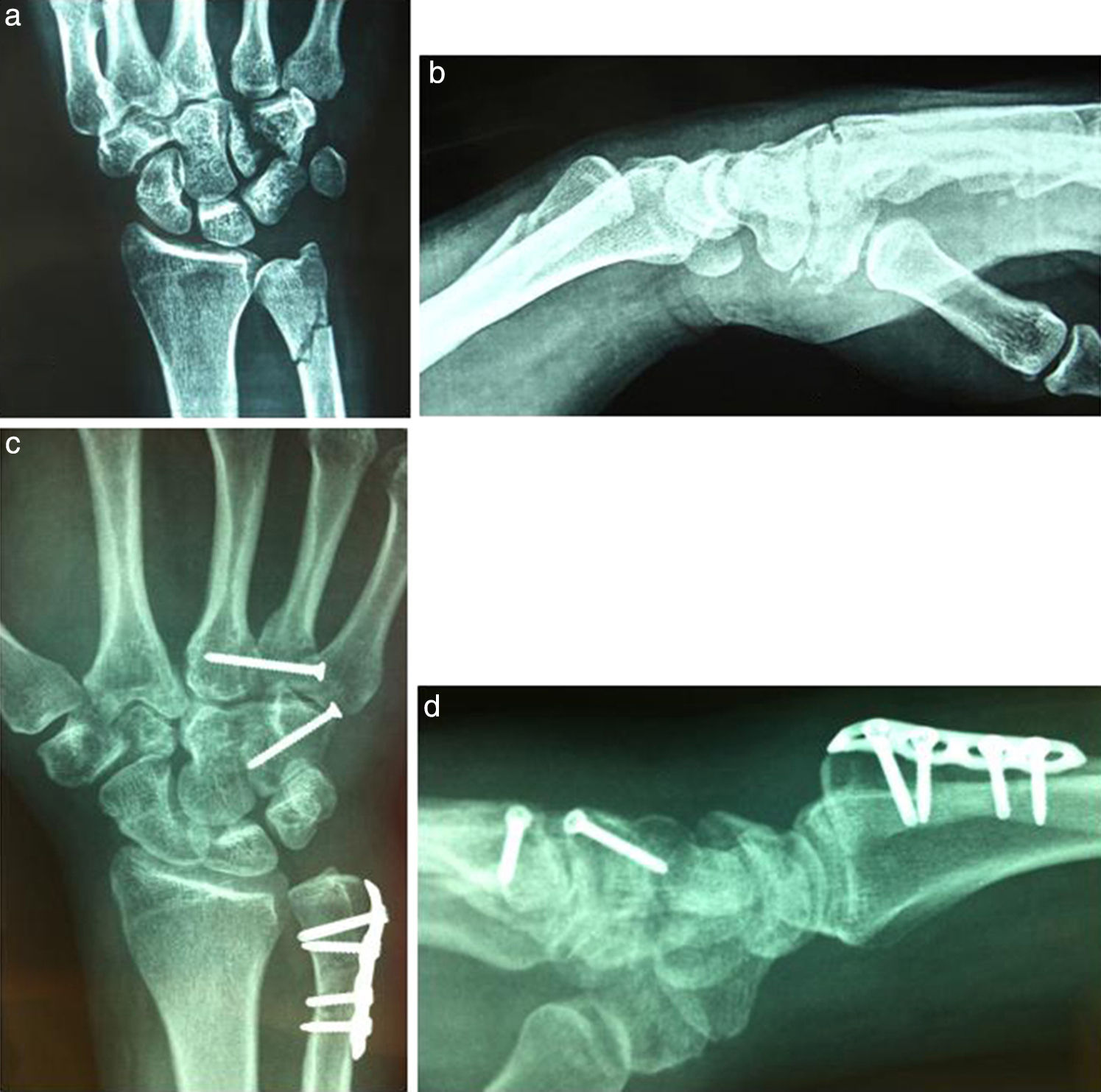
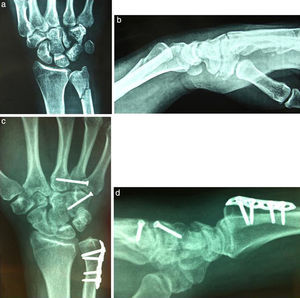
Fracturas tipo 2a (longitudinal): un caso con fractura de cúbito y luxación base 4.° metacarpiano (caso n.° 1), (fig. 3).
Fractura longitudinal del cuerpo del ganchoso, luxación de la base del 4.¿ metacarpiano y fractura del cúbito. a) Proyección anteropostenor. b) Proyección lateral. c) Control radiológico al año proyección anteroposterior con consolidación de fracturas de cúbito y del cuerpo del ganchoso y reducción de la base del 4.¿ metacarpiano. d) Proyección lateral caso n.¿1.
Fracturas tipo 2b (transversa): un caso con luxación de la base del 5.° metacarpiano (caso n.° 7).
Según la clasificación de Cain encontramos:
Tipo I B: 3 casos, Tipo II: un caso y Tipo III: un caso.
El retraso diagnóstico para las fracturas del gancho del ganchoso osciló entre 30 días y 2 años (tabla 1).
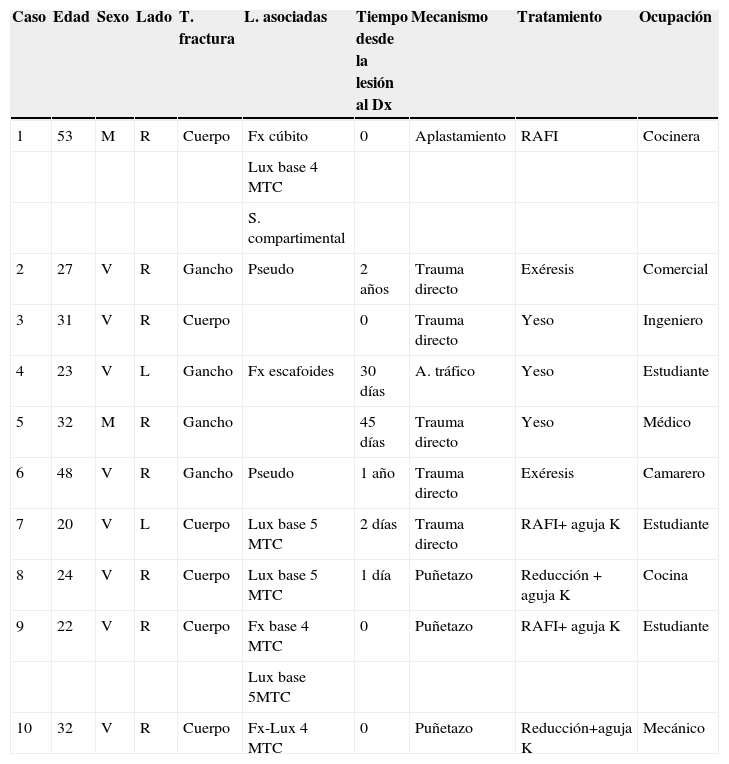
Detalle de los casos, epidemiología, mecanismo, lesiones asociadas, tratamiento y ocupación
| Caso | Edad | Sexo | Lado | T. fractura | L. asociadas | Tiempo desde la lesión al Dx | Mecanismo | Tratamiento | Ocupación |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 53 | M | R | Cuerpo | Fx cúbito | 0 | Aplastamiento | RAFI | Cocinera |
| Lux base 4 MTC | |||||||||
| S. compartimental | |||||||||
| 2 | 27 | V | R | Gancho | Pseudo | 2 años | Trauma directo | Exéresis | Comercial |
| 3 | 31 | V | R | Cuerpo | 0 | Trauma directo | Yeso | Ingeniero | |
| 4 | 23 | V | L | Gancho | Fx escafoides | 30 días | A. tráfico | Yeso | Estudiante |
| 5 | 32 | M | R | Gancho | 45 días | Trauma directo | Yeso | Médico | |
| 6 | 48 | V | R | Gancho | Pseudo | 1 año | Trauma directo | Exéresis | Camarero |
| 7 | 20 | V | L | Cuerpo | Lux base 5 MTC | 2 días | Trauma directo | RAFI+ aguja K | Estudiante |
| 8 | 24 | V | R | Cuerpo | Lux base 5 MTC | 1 día | Puñetazo | Reducción + aguja K | Cocina |
| 9 | 22 | V | R | Cuerpo | Fx base 4 MTC | 0 | Puñetazo | RAFI+ aguja K | Estudiante |
| Lux base 5MTC | |||||||||
| 10 | 32 | V | R | Cuerpo | Fx-Lux 4 MTC | 0 | Puñetazo | Reducción+aguja K | Mecánico |
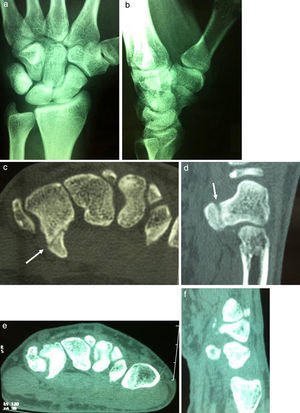
Dos fracturas del gancho del ganchoso fueron tratadas conservadoramente y otras 2 tratadas con exéresis del fragmento (fig. 4). De las tratadas conservadoramente una afectaba a la punta del gancho, siendo el tamaño del fragmento muy pequeño y la otra era una fractura no desplazada de la base que llevaba asociada una fractura no desplazada de escafoides. Fueron tratadas con inmovilización con yeso.
Cinco fracturas del cuerpo fueron tratadas quirúrgicamente, todas llevaban asociada una luxación carpometacarpiana que fue reducida y estabilizada con una aguja de Kirschner en 4 casos y con un tornillo en un caso. Una de las fracturas del cuerpo tenía asociada una fractura del 4.° metacarpiano siendo reducida y estabilizada con miniplaca Hand Innovation® con tornillos de 1,5mm. Otra fractura del cuerpo llevaba asociada una fractura de cúbito procediéndose a realizar una osteosíntesis con placa (caso n.° 1). La fractura del cuerpo fue estabilizada con un tornillo a compresión en un caso y con miniplaca (caso n.° 7) en un caso. En tres casos el fragmento de ganchoso era tan pequeño que no se procedió a su osteosíntesis, solo a la estabilización de la articulación carpometacarpiana. Una fractura no desplazada del cuerpo del ganchoso fue tratada con inmovilización.
ResultadosFue explorada la movilidad de la muñeca afectada encontrándose la pronación sin ningún tipo de limitación, la supinación era completa excepto en el caso n.° 1 que era del 22% respecto al lado sano. La flexión y extensión estaba limitada en los casos n.° 1-7-9. La desviación radial y cubital eran completas (tabla 2).
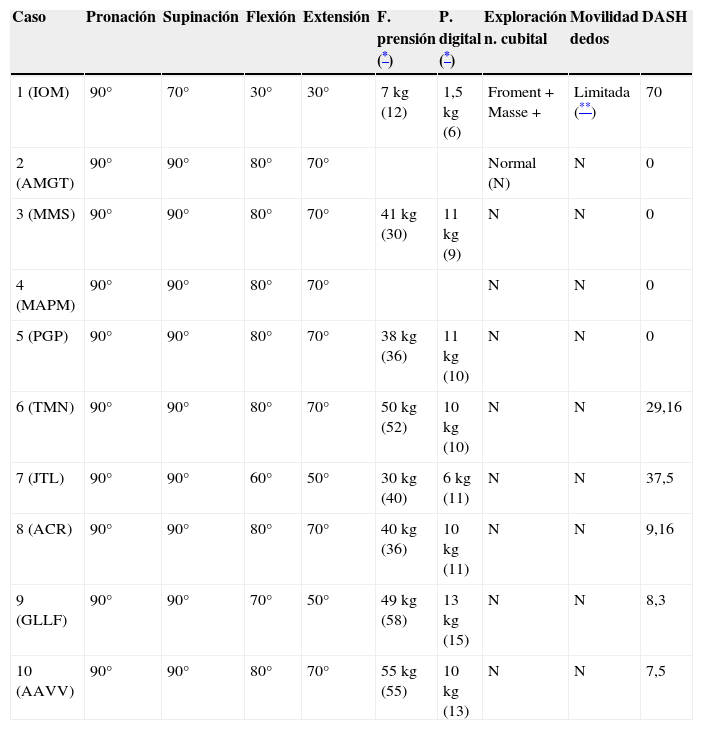
Resultados obtenidos en movilidad, fuerza de prensión, pinza digital, exploración neurológica y DASH
| Caso | Pronación | Supinación | Flexión | Extensión | F. prensión (*) | P. digital (*) | Exploración n. cubital | Movilidad dedos | DASH |
|---|---|---|---|---|---|---|---|---|---|
| 1 (IOM) | 90° | 70° | 30° | 30° | 7 kg (12) | 1,5 kg (6) | Froment+Masse+ | Limitada (**) | 70 |
| 2 (AMGT) | 90° | 90° | 80° | 70° | Normal (N) | N | 0 | ||
| 3 (MMS) | 90° | 90° | 80° | 70° | 41 kg (30) | 11 kg (9) | N | N | 0 |
| 4 (MAPM) | 90° | 90° | 80° | 70° | N | N | 0 | ||
| 5 (PGP) | 90° | 90° | 80° | 70° | 38 kg (36) | 11 kg (10) | N | N | 0 |
| 6 (TMN) | 90° | 90° | 80° | 70° | 50 kg (52) | 10 kg (10) | N | N | 29,16 |
| 7 (JTL) | 90° | 90° | 60° | 50° | 30 kg (40) | 6 kg (11) | N | N | 37,5 |
| 8 (ACR) | 90° | 90° | 80° | 70° | 40 kg (36) | 10 kg (11) | N | N | 9,16 |
| 9 (GLLF) | 90° | 90° | 70° | 50° | 49 kg (58) | 13 kg (15) | N | N | 8,3 |
| 10 (AAVV) | 90° | 90° | 80° | 70° | 55 kg (55) | 10 kg (13) | N | N | 7,5 |
La fuerza de prensión y la pinza digital estaba disminuida en la mano afectada, de forma significativa, respecto a la mano contralateral en los casos 1 y 7. La exploración del nervio cubital dio como resultado que no había diferencias entre la mano afectada y la contralateral excepto en el caso 1 que presentaba un signo de Masse y Froment positivos.
La movilidad de los dedos de la mano afectada era normal en todos los casos excepto en el n.° 1 en donde la metacarpofalángica, interfalángica proximal e interfalángica distal de todos los dedos estaba limitada como consecuencia de un síndrome compartimental.
La calidad de vida del enfermo en relación con los resultados del tratamiento fue medida con el cuestionario DASH. En las fracturas del gancho del ganchoso la puntación encontrada fue de 0 en 3 casos y 29 en un caso. Para las fracturas del cuerpo del ganchoso la valoración DASH estaba por debajo de 10 en 4 casos. Un caso con 37 y un caso con 70 de valoración que correspondían a traumatismo de alta energía con gran afectación de partes blandas.
DiscusiónEl mecanismo de las lesiones del gancho del ganchoso puede ser directo o indirecto. El mecanismo directo es por una caída con la muñeca en extensión o un golpe sobre la eminencia hipotenar y, a veces, por traumatismos repetidos durante la práctica de determinados deportes (golf, beisbol, tenis). El mecanismo indirecto es por una fuerte contracción del flexor carpi ulnaris con avulsión del gancho del ganchoso desde la base transmitida a través del ligamento pisoganchoso. La mayor serie de fracturas del gancho es la descrita por Stark26.
El mecanismo en las fracturas del cuerpo es en general un traumatismo de la mano con el puño cerrado contra un objeto duro. Con el desplazamiento hacia dorsal y proximal, la base del metacarpiano (MTC) golpea el borde dorsal y distal del ganchoso y separa una escama dorsal del mismo8,27,28. El impacto supera la capacidad del 4.° y 5.° MTC, se produce una fractura o luxación y la transferencia de la carga determina el grado y tipo de lesión del ganchoso. La flexión durante el impacto da como resultado una luxación dorsal de la base del 5.° MTC, rotura del ligamento dorsal carpometacarpiano y a menudo, una fractura del borde dorsal del ganchoso. La carga axial a través del mínimamente flexionado 4.°-5.° MTC origina una lesión tipo III del ganchoso11 y cuando el 4.°-5.° MTC están en extensión determinarán una rara luxación palmar13,14 por la tensión del ligamento pisometacarpal siendo la tensión del ligamento pisoganchoso la que provoca la fractura del gancho del ganchoso. Esta rara combinación de fractura del gancho del ganchoso y luxación anterior de la base del 5.° MTC puede ser un signo indirecto de lesión del complejo flexor carpi ulnaris a nivel distal lo que hace pensar a Garcia-Elias13 que no sea recomendable la exéresis del fragmento del gancho en tales circunstancias y sí lo sea en otras. En nuestra serie, todas las fracturas excepto una estaban asociadas a una lesión carpometacarpiana del 4.° y 5.° metacarpiano.
El mecanismo que explica las lesiones del ganchoso asociadas a otros huesos carpianos12,18,21 parece ser que la fuerza de tracción actúa a través del ligamento transverso del carpo causando el aplastamiento del arco transverso del carpo, se transmite a través de los ligamentos accesorios para el escafoides8,16, trapecio21… Se han descrito también asociaciones de fractura del ganchoso con fracturas de muñeca17 como consecuencia de lesiones de alta energía, en nuestra serie el caso número 1 tiene asociada una fractura de cúbito y el caso n.° 4 una fractura de escafoides. El pronóstico de estas lesiones de alta energía es peor que en el resto de los mecanismos26 como así lo acredita el caso n.° 1.
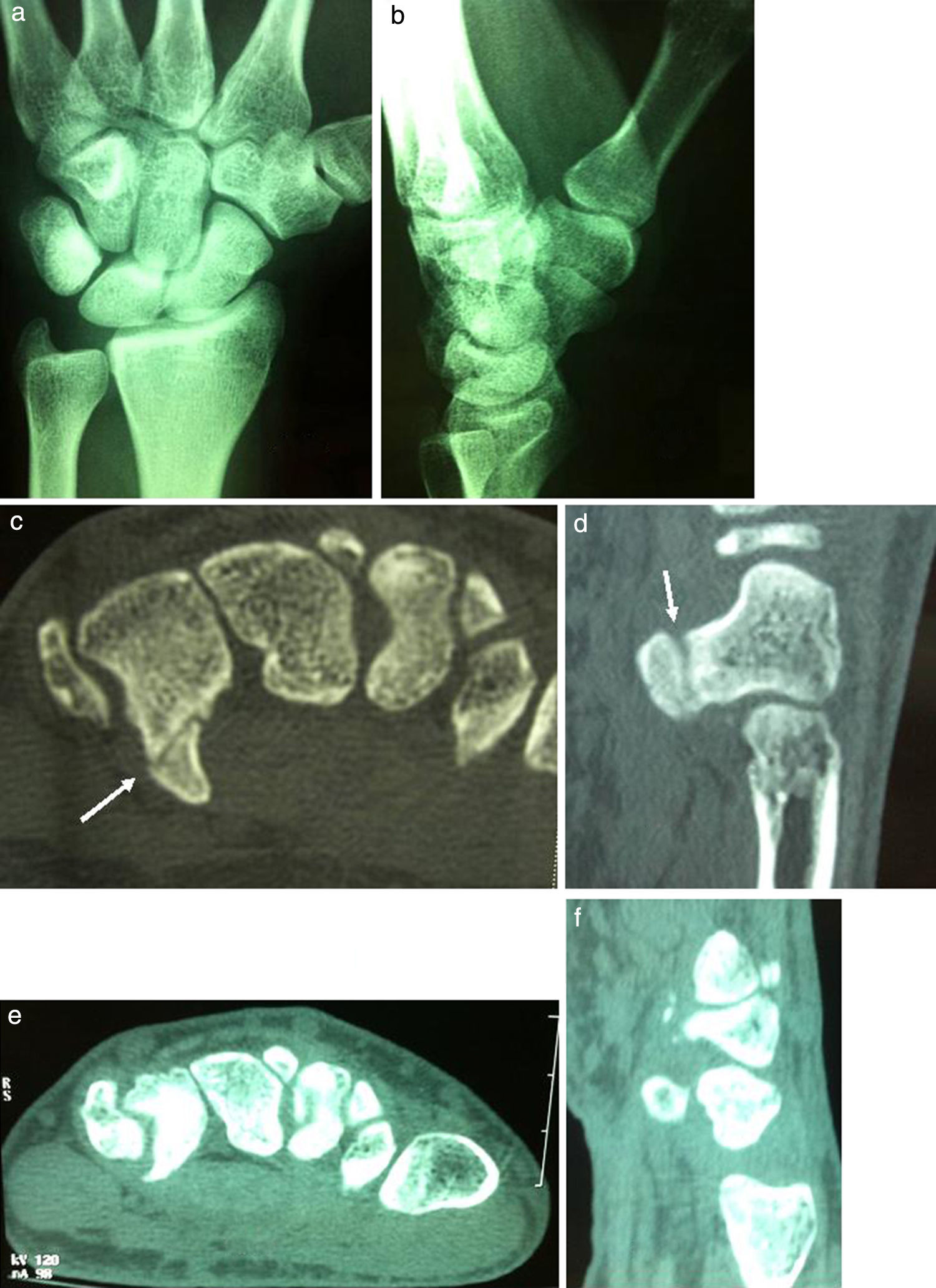
El diagnóstico es dificultoso en las fracturas del gancho del ganchoso donde existe un dolor vago localizado en la eminencia hipotenar. En toda luxación dorsal de la base del 4.° y 5.° MTC deberemos pensar siempre en una fractura del ganchoso12,27,28. El diagnóstico es difícil con las proyecciones radiológicas anteroposterior y lateral. Son necesarias las proyecciones en pronación oblicua11,27 a 45° y 15°, para otros autores12,29 debería ser a 30°, mientras que Stark26 y Yamazaki30 aconsejan la proyección en supinación de 45° y la muñeca en dorsiflexión. La proyección del túnel carpiano es útil en las fracturas del gancho del ganchoso pero dolorosa en las fases agudas24,26. Sin embargo, la RMN es la que proporciona suficientes detalles óseos y de partes blandas aventajando a otras pruebas, por su alta sensibilidad y especificidad. También son útiles la TC-3D y la TC de alta densidad con la muñeca en «posición de oración» que permite comparar ambas muñecas para excluir anomalías congénitas4,6,26 y es una técnica de elección en el diagnóstico de fractura del gancho6,31.
En la literatura, se ha descrito un alto índice de fracasos5,6,26 con el tratamiento conservador con inmovilización de las fracturas del gancho del ganchoso. En los casos diagnosticados tardíamente o agudos desplazados el tratamiento de elección es la extirpación aunque estén asintomáticos4,10,23,32 por el alto riesgo de pseudoartrosis6 y de rotura de flexores de 4.° y 5.° dedo. Para Hirano10 y García Elias13 la fijación con tornillos puede estar indicada de forma excepcional, es una técnica exigente aunque hay autores que lo hacen percutáneamente por vía dorsal5. Se han publicado resultados similares después de la extirpación y la reducción y fijación interna aunque el tiempo de curación fue más corto con la extirpación6.
En las fracturas-luxaciones carpometacarpianas si no conseguimos la reducción de la luxación, con la correspondiente congruencia articular carpometacarpiana, se puede provocar una disminución de la fuerza de prensión3. Nosotros preferimos el tratamiento conservador con inmovilización en los grados IA y IB que son estables y en las inestables la fijación percutánea con agujas de Kirschner al III MTC10,11,28,33 aunque este método no puede asegurar una reducción satisfactoria. En las lesiones tipo II y III la reducción abierta está indicada para reconstruir las partes blandas y restaurar y fijar el fragmento óseo del ganchoso con placa o tornillos para crear una congruencia articular, y opcionalmente fijar con agujas de Kirschner si la estabilidad de la articulación carpometacarpiana está cuestionada.
El retraso diagnóstico3,4,7,23,26,34 es casi la norma en las fracturas del gancho del ganchoso, ha sido cifrado por Stark23 en 5,8 meses. En nuestra serie, está entre 30 días y 2 años. Las radiografías rutinarias realizadas en urgencias no suelen detectar esta lesión y solo el diagnóstico de sospecha hará que solicitemos una RMN y/o una TC que confirmará la fractura del gancho.
La no unión y la osteonecrosis son complicaciones descritas en las fracturas del gancho6. Han sido descritas lesiones del nervio mediano35 y cubital por compresión del fragmento desplazado del gancho del ganchoso, especialmente de la rama motora, así como la sección del nervio cubital durante el abordaje quirúrgico4,36. También se observan tenosinovitis y rotura de los flexores del 4.° y 5.° dedo provocada por la erosión constante contra la superficie ósea rugosa de la fractura del gancho del ganchoso, más frecuentes en el 5.° que en el 4.°23,26,29–32,34,37,38. Una lesión cerrada del tendón del 5.° dedo debe plantear la sospecha de no unión de una fractura del gancho del ganchoso30. Se ha descrito un síndrome compartimental19 como el encontrado en el caso n.° 1 de nuestra serie, que es el resultado de un traumatismo de alta energía.
Concluiremos que las fracturas del gancho suelen diagnosticarse tardíamente y su tratamiento más aconsejable es la exéresis y las fracturas del cuerpo del ganchoso suelen asociarse con frecuencia a una fractura-luxación carpometacarpiana, el tratamiento quirúrgico deberá reducir la luxación y estabilizar las lesiones con osteosíntesis.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.