El objetivo de este estudio fue evaluar la eficacia de la aspirina vs. las heparinas de bajo peso molecular (HBPM) para la profilaxis del tromboembolismo venoso (TEV), trombosis venosa profunda (TVP) y tromboembolismo pulmonar (TEP) en pacientes sometidos a artroplastia total de rodilla (ATR) y/o artroplastia total de cadera (ATC).
Materiales y métodosRevisión sistemática y metaanálisis. Se seleccionaron 16 estudios. Se analizaron el riesgo de TEV, TVP y TEP. También se analizó la mortalidad, riesgo de sangrado y complicaciones de la herida quirúrgica.
ResultadosDoscientos cuarenta y ocho mil cuatrocientos sesenta y un (248.461) pacientes fueron incluidos; 176.406 pacientes con tromboprofilaxis con HBPM y 72.055 pacientes con tromboprofilaxis con aspirina. No hubo diferencias significativas en el riesgo del TEV (OR = 0,93; IC 95%: 0,69-1,26; p = 0,64), TVP (OR = 0,72; IC 95%: 0,43-1,20; p = 0,21) ni TEP (OR = 1,13; IC 95%: 0,86-1,49; p = 0,38) entre ambos grupos. Tampoco se hallaron diferencias significativas en la mortalidad (p = 0,30), sangrado (p = 0,22), ni complicaciones en la herida quirúrgica (p = 0,85) entre ambos grupos. Estos mismos hallazgos se encontraron en el subanálisis de solo ensayos clínicos aleatorizados (p > 0,05).
ConclusionesNo se halló mayor riesgo de TEP, TVP, ni TEV entre los pacientes con tromboprofilaxis con aspirina vs. a los pacientes con tromboprofilaxis con HBPM. Tampoco se halló mayor mortalidad, mayor sangrado, ni mayores complicaciones en la herida quirúrgica entre los pacientes con tromboprofilaxis con aspirina vs. a los pacientes con tromboprofilaxis con HBPM.
The aim of this study was to evaluate the efficacy of aspirin versus low molecular weight heparins (LMWH) for the prophylaxis of venous thromboembolism (VTE), deep vein thrombosis (DVT) and pulmonary embolism (PE) in patients undergoing total knee arthroplasty (TKA) and/or total hip arthroplasty (THA).
Materials and methodsSystematic review and meta-analysis. Sixteen studies were selected. The risk of VTE, DVT and PE were analyzed. Mortality, risk of bleeding and surgical wound complications was also analyzed.
Results248,461 patients were included. 176,406 patients with thromboprophylaxis with LMWH and 72,055 patients with aspirin thromboprophylaxis. There were no significant differences in the risk of VTE (OR = 0.93; 95% CI: 0.69–1.26; P = .64), DVT (OR = 0.72; 95% CI: 0.43–1.20; P = .21) or PE (OR = 1.13; 95% CI: 0.86–1.49; P = .38) between both groups. No significant differences were found in mortality (P = .30), bleeding (P = .22), or complications in the surgical wound (P = .85) between both groups. These same findings were found in the sub-analysis of only randomized clinical trials (P>.05).
ConclusionsNo increased risk of PE, DVT, or VTE was found among patients with aspirin thromboprophylaxis versus patients with LMWH thromboprophylaxis. There was also no greater mortality, greater bleeding, or greater complications in the surgical wound found among patients with aspirin thromboprophylaxis versus patients with LMWH thromboprophylaxis.
En los últimos años ha habido un aumento considerable en el volumen de casos de cirugía electiva de artroplastias de cadera y rodilla1. Anualmente, aproximadamente 1,5 millones de artroplastia total de cadera (ATC) y de artroplastia total de rodilla (ATR) se realizan en los EE. UU. A nivel de España se reportan más de 40.000 ATR primarias y 35.000 ATC primarias anuales2. El tromboembolismo venoso (TEV), que incluye la trombosis venosa profunda (TVP) y el tromboembolismo pulmonar (TEP), continúa siendo una complicación severa tras una ATC o una ATR3.
Históricamente, Johnson et al., en un estudio de 7.959 pacientes sometidos a ATC, informaron una tasa de TEP no mortal de 7,89% y una tasa de TEP mortal de 1,04% en las primeras cinco semanas postoperatorias; lo que convertiría al TEP en la causa de mortalidad más alta tras una ATC durante las primeras semanas postoperatorias4. Stulberg et al. reportaron en su serie de 638 pacientes sometidos a ATR, en la que 49 pacientes que no recibieron profilaxis sin darse cuenta, que 83% de estos pacientes desarrollaron una TVP5. Ante estos resultados se desarrollaron estrategias seguras y efectivas para la profilaxis TEV tras una ATC y/o ATR3,6. Actualmente, al mes postoperatorio, el TEV sintomático se produce entre 0,6 y 1,4% de los pacientes que siguen estos procedimientos, incluso con estrategias para prevenir el TEV6.
Dentro de los fármacos utilizados para tromboprofilaxis química tras una ATR y/o ATC están los anticoagulantes orales (ACOs), las heparinas de bajo peso molecular (HBPM) y la aspirina. Las HBPM, como la enoxaparina, dalteparina, bemiparina, etc., han informado tasas de TVP para la ATC de 3,4 a 20,8% y tasas de TEP no mortal entre 0 a 0,5%; y tasas de TVP para ATR entre 23 a 45% y tasas de TEP no mortal de 0 a 0,2% al mes postoperatorio7–9. Actualmente la enoxaparina, una HBPM, es la terapia farmacológica para tromboprofilaxis tras una ATC y/o ATR más usada en España10. No obstante, se ha demostrado que la aspirina (AAS), también es un agente profiláctico eficaz tras una ATC y ATR con tasas informadas de TVP de hasta 2,6%, y tasas de TEP no mortales entre 0,14 y 0,6% a los 90 días postoperatorios11,12.
Debido a su bajo costo, seguridad percibida, facilidad de administración y evidencia de estudios observacionales, el uso de tromboprofilaxis con AAS ha aumentado en EE. UU. sobre todo desde el 20103,13. Abdel et al., en su reporte de tendencias actuales, publicado en el 2021, entre cirujanos de rodilla y cadera americanos hallaron que la aspirina y las medidas mecánicas son las medidas más comunes para la profilaxis del TEV tras una ATC y ATR primaria (ATC: 95% en el 2021, 87% en 2018 y 20% en 2009; y ATR: 97% en el 2021, 88% en 2018 y 20% en 2009)13. De esta misma manera, el Consenso Internacional sobre Tromboembolismo Venoso (ICM-VTE), publicado el 2021 proporcionó una recomendación «fuerte» para el uso de aspirina como profilaxis tras una ATC o ATR3.
Sin embargo, en el 2022 el ensayo clínico aleatorizado (ECA) CRISTAL, el ECA con mayor cantidad de pacientes hasta la fecha sobre este tema, 9.711 pacientes, hallaron que entre los sometidos a ATC o ATR por osteoartritis, la aspirina en comparación con la enoxaparina resultó en una tasa significativamente mayor de TEV sintomático (definida como TVP por debajo o por encima de la rodilla o TEP) dentro de los 90 días postoperatorios14. Debido a que en España el cambio de HBPM a AAS para la tromboprofilaxis tras una ATR o ATC supone un gran cambio de los protocolos actuales15, el objetivo de este estudio es, mediante una revisión sistemática y metaanálisis, evaluar la eficacia de la aspirina vs. la HBPM para la profilaxis de la TEV, TVP y TEP en pacientes sometidos a ATR y/o ATC, con la hipótesis de que en pacientes intervenidos de una ATR y/o ATC, ¿es igualmente efectiva la administración de AAS en comparación con la HBPM para la tromboprofilaxis? Como objetivos secundarios se evaluará el riesgo de sangrado y complicaciones en las heridas quirúrgicas.
Material y métodosEstrategia de búsqueda de literaturaRevisión sistemática con metaanálisis (PROSPERO: ID CRD42023398140). La presente revisión sistemática se llevó a cabo siguiendo la declaración Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA)16 y las recomendaciones del Manual Cochrane para revisiones sistemáticas de intervenciones17. La búsqueda electrónica se realizó entre febrero y abril del 2023. Se realizó una búsqueda en las bases de datos electrónicas: PubMed, Embase, Medline y Ovid utilizando los siguientes términos: en inglés «total hip arthroplasty», «total knee arthroplasty», «aspirin», «low molecular weight heparin», «complications», «deep vein thrombosis», «pulmonary embolism»; y en castellano «artroplastia total de cadera», «artroplastia total de rodilla», «aspirina», «heparina de bajo peso molecular», «complicaciones», «trombosis venosa profunda», «tromboembolismo de pulmonar». La estrategia de búsqueda se presenta en el Anexo 1. Las estrategias adicionales para identificar estudios incluyeron la consulta con expertos y la utilización de las funciones de «artículos relacionados». La búsqueda bibliográfica se restringió a los idiomas español e inglés.
Criterio de elegibilidadLos criterios de inclusión para la identificación de los estudios fueron los siguientes: 1) Estudios que compararan aspirina vs. HBPM en cirugía ortopédica de ATC y/o ATR, con un periodo de seguimiento mínimo de cuatro semanas. El periodo de seguimiento mínimo de cuatro semanas se tomó debido a que la mayoría de los estudios recomiendan medidas profilácticas durante al menos cuatro semanas tras la cirugía, por lo que los estudios con un seguimiento inferior a este periodo pueden no proporcionar información relevante sobre la efectividad del tratamiento profiláctico completo. 2) Estudios prospectivos aleatorizados, estudios prospectivos no aleatorizados y estudios retrospectivos que describían características demográficas de los pacientes; y 3) estudios que reportan complicaciones postoperatorias mediante tasas de incidencia, sobre todo riesgo de trombosis venosa profunda y tromboembolismo pulmonar. Se excluyeron: 1) Estudios en animales. 2) Estudios con un tamaño de muestra de menor de 40 pacientes. Se excluyó estudios menores de 40 pacientes para aumentar la precisión y la confiabilidad de los resultados, y para reducir el sesgo y la variabilidad en los resultados. 3) Estudios que informaron complicaciones mediante un porcentaje acumulativo o «sí/no». 4) Estudios de más de 20 años de antigüedad.
Selección de estudiosDos autores (JN, FM) evaluaron la elegibilidad de los resultados de la búsqueda. Se realizó una lectura detallada de los estudios que cumpliesen con los criterios de inclusión. Si había un conflicto entre los dos revisores, se consultaba a un tercer revisor (JM) para tomar una decisión.
Extracción de datosLos datos se extrajeron de los textos principales y de los anexos complementarios de los estudios. La extracción de datos fue realizada por dos revisores para garantizar que los datos se extrajeran de manera adecuada. Los datos extraídos de los estudios incluidos se realizaron de la siguiente manera: I) Características generales como primer autor, año de publicación, diseño del estudio, ubicación del estudio, número de pacientes incluidos y seguimiento; II) los datos demográficos de los pacientes incluidos como edad, sexo, comorbilidades (especialmente antecedentes de TVP o TEP); III) los datos de la cirugía como tipo de cirugía (ATC o ATR); IV) tipo, dosis y duración de la tromboprofilaxis; V) día de la movilización; y V) resultados clínicos. El resultado clínico primario fue el riesgo de TVP o TEP. Los resultados clínicos secundarios incluyeron mortalidad, eventos hemorrágicos y complicaciones de la herida (hasta el último seguimiento).
Evaluación de la calidadLa calidad de los ECA se evaluó según el software Review Manager (RevMan) versión 5.3 (The Nordic Cochrane Centre, The Cochrane Collaboration, Copenhague, 2014) para evaluar el riesgo de sesgo. Los métodos de evaluación consistieron en los siguientes pasos: generación de secuencias aleatorias, ocultamiento de la asignación, cegamiento, datos de resultados incompletos e informe de resultados selectivo. Las puntuaciones en estos dominios se destilan en una evaluación general del riesgo general de sesgo para un ECA dado: I) «bajo riesgo de sesgo»; II) «algunas preocupaciones»; o III) «alto riesgo de sesgo». También se evaluó la calidad de los estudios ECA y del resto de estudio no aleatorizados mediante la herramienta de evaluación de métodos mixtos (Mixed Methods Appraisal Tool [MMAT]), versión 201818. Los criterios de calidad metodológica y los resultados se presentan en el Anexo 2.
Análisis estadísticoLas estadísticas descriptivas fueron media y desviación estándar (DE) para variables continuas y recuento y porcentaje para variables categóricas. El metaanálisis se realizó con el software Review Manager (versión 5.3) de la comunidad Cochrane. Para las variables binarias se utilizó el odds ratio (OR) para la evaluación, mientras que para las variables continuas se aplicó la diferencia de medias estándar (DME) con un intervalo de confianza (IC) de 95%. La heterogeneidad de los estudios se estimó mediante la prueba de I2. Se aplicó el modelo de varianza inversa de efectos aleatorios. La significación estadística se definió como un valor p de dos colas de < 0,05.
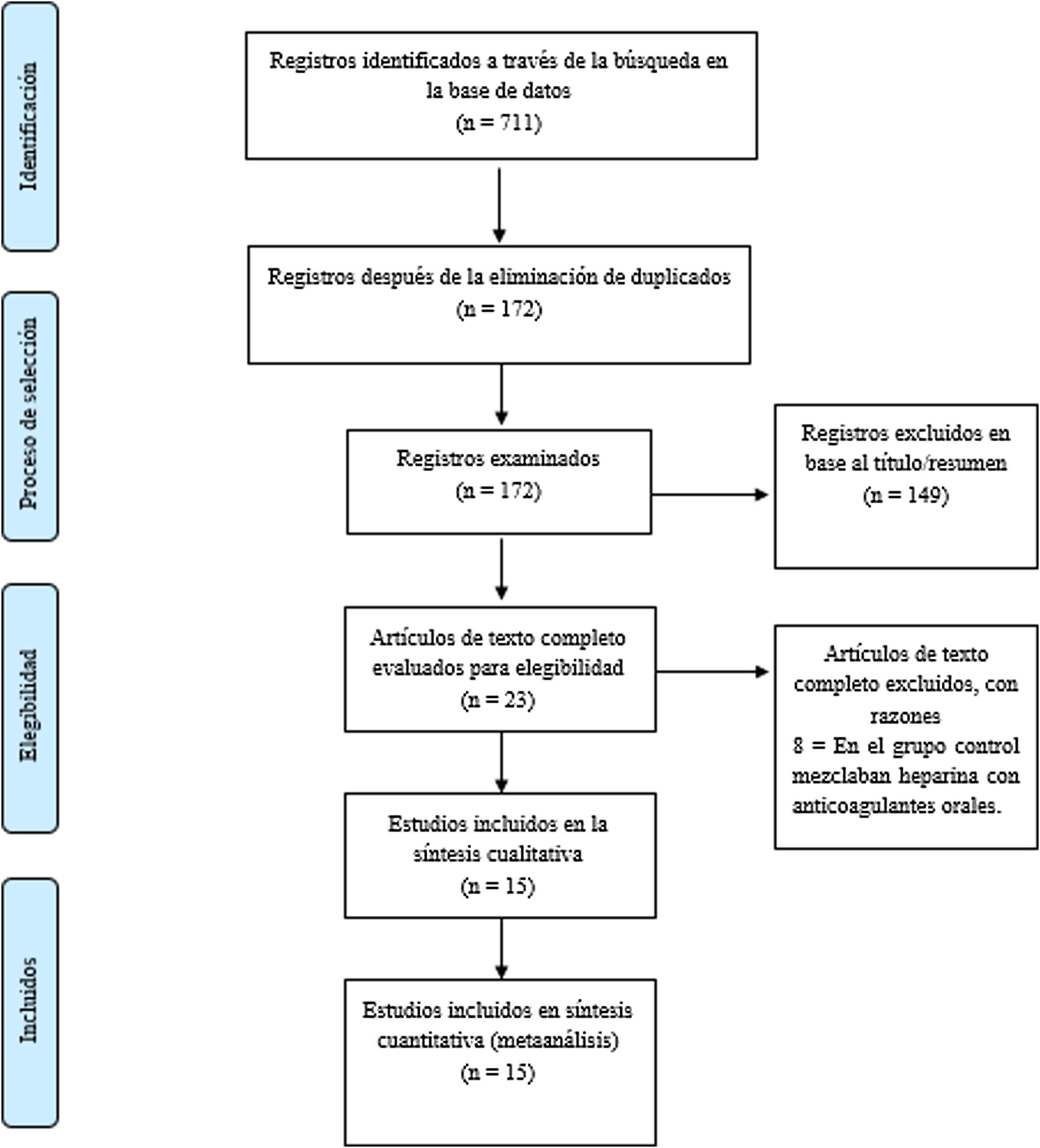
ResultadosResultados de búsqueda y artículos incluidosNuestra búsqueda arrojó 711 artículos publicados (PubMed: 525, Embase: 114, Medline: 46 y Ovid 22). Después de descartar los duplicados, seleccionar los criterios de inclusión y aplicar los criterios de exclusión, se seleccionaron 15 artículos para el análisis (fig. 1)14,19–32. La figura 2 proporciona el resumen del riesgo de sesgo de los ECA, y el Anexo 2 proporciona el resumen de riesgo de todos los estudios incluidos14,19–32.
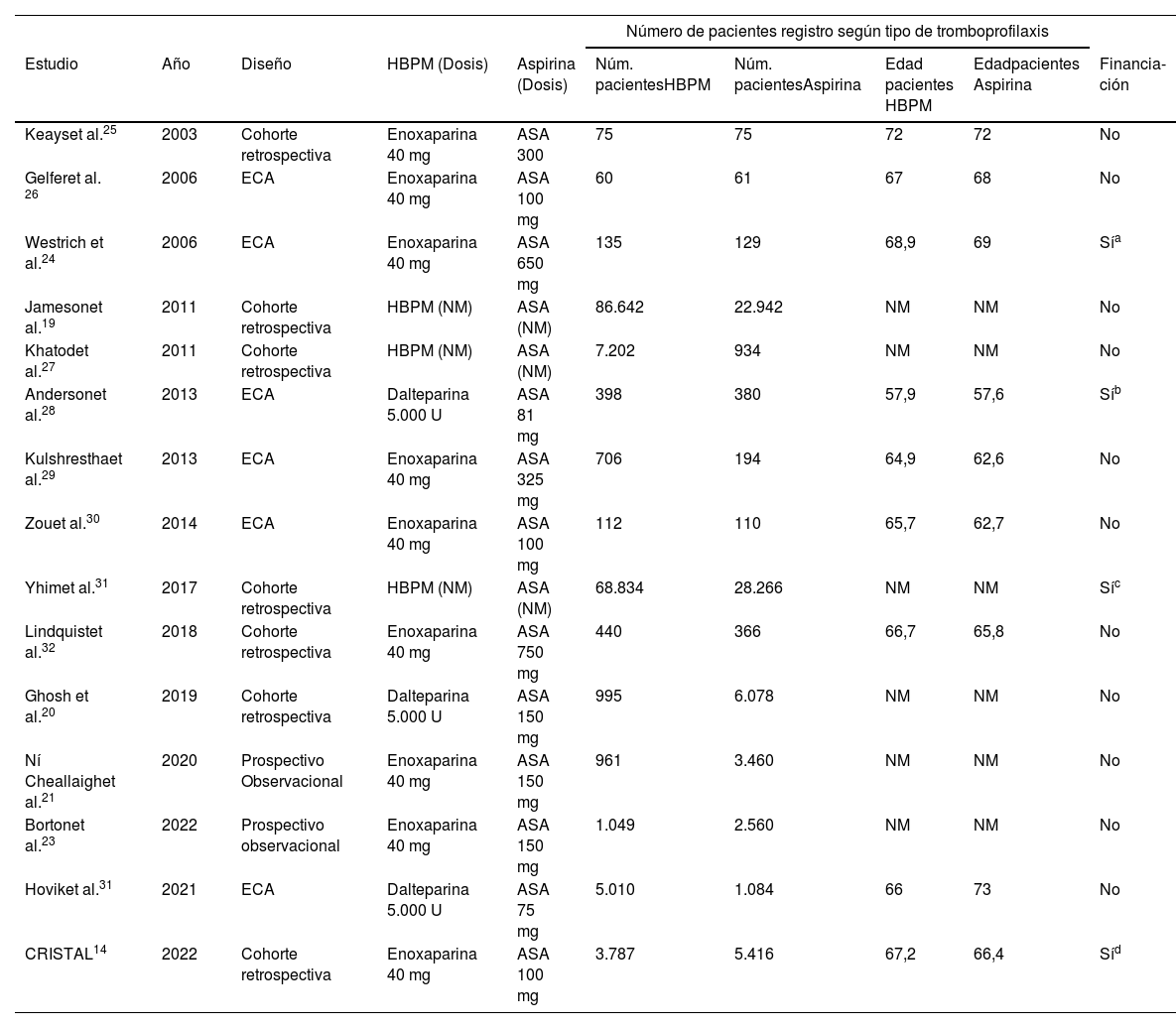
Las características generales de cada estudio se muestran en la tabla 114,19–32. Siete artículos incluidos fueron estudios retrospectivos19,25,27,31,32, dos fueron prospectivo no aleatorizado22,23 y seis fueron ECA14,24,26,28–30. El metaanálisis incluyó un total de 248.461 pacientes, con 176.406 pacientes con tromboprofilaxis con HBPM y 72.055 pacientes con tromboprofilaxis con aspirina14,19–32. La edad media fue de 65,3 (DE 3,9) en los pacientes con HBPM y de 66,1 (DE 5,4) en los pacientes con aspirina14,22,24,26,28,29; 59,6% de los pacientes fueron mujeres en el grupo de aspirina y 59,7% en el grupo de HBPM14,19,22,24–26,28–30,32.
Características basales de los estudios incluidos en el metaanálisis
| Número de pacientes registro según tipo de tromboprofilaxis | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Estudio | Año | Diseño | HBPM (Dosis) | Aspirina (Dosis) | Núm. pacientesHBPM | Núm. pacientesAspirina | Edad pacientes HBPM | Edadpacientes Aspirina | Financia-ción |
| Keayset al.25 | 2003 | Cohorte retrospectiva | Enoxaparina 40 mg | ASA 300 | 75 | 75 | 72 | 72 | No |
| Gelferet al. 26 | 2006 | ECA | Enoxaparina 40 mg | ASA 100 mg | 60 | 61 | 67 | 68 | No |
| Westrich et al.24 | 2006 | ECA | Enoxaparina 40 mg | ASA 650 mg | 135 | 129 | 68,9 | 69 | Sía |
| Jamesonet al.19 | 2011 | Cohorte retrospectiva | HBPM (NM) | ASA (NM) | 86.642 | 22.942 | NM | NM | No |
| Khatodet al.27 | 2011 | Cohorte retrospectiva | HBPM (NM) | ASA (NM) | 7.202 | 934 | NM | NM | No |
| Andersonet al.28 | 2013 | ECA | Dalteparina 5.000 U | ASA 81 mg | 398 | 380 | 57,9 | 57,6 | Síb |
| Kulshresthaet al.29 | 2013 | ECA | Enoxaparina 40 mg | ASA 325 mg | 706 | 194 | 64,9 | 62,6 | No |
| Zouet al.30 | 2014 | ECA | Enoxaparina 40 mg | ASA 100 mg | 112 | 110 | 65,7 | 62,7 | No |
| Yhimet al.31 | 2017 | Cohorte retrospectiva | HBPM (NM) | ASA (NM) | 68.834 | 28.266 | NM | NM | Síc |
| Lindquistet al.32 | 2018 | Cohorte retrospectiva | Enoxaparina 40 mg | ASA 750 mg | 440 | 366 | 66,7 | 65,8 | No |
| Ghosh et al.20 | 2019 | Cohorte retrospectiva | Dalteparina 5.000 U | ASA 150 mg | 995 | 6.078 | NM | NM | No |
| Ní Cheallaighet al.21 | 2020 | Prospectivo Observacional | Enoxaparina 40 mg | ASA 150 mg | 961 | 3.460 | NM | NM | No |
| Bortonet al.23 | 2022 | Prospectivo observacional | Enoxaparina 40 mg | ASA 150 mg | 1.049 | 2.560 | NM | NM | No |
| Hoviket al.31 | 2021 | ECA | Dalteparina 5.000 U | ASA 75 mg | 5.010 | 1.084 | 66 | 73 | No |
| CRISTAL14 | 2022 | Cohorte retrospectiva | Enoxaparina 40 mg | ASA 100 mg | 3.787 | 5.416 | 67,2 | 66,4 | Síd |
ECA: ensayo clínico aleatorizado; Núm: número; HBPM: heparina de bajo peso molecular; ASA: aspirina; NM: no mencionado.
Los resultados de la evaluación de sesgo de los ECA según el software Review Manager (RevMan) versión 5.3 se presentan en la figura 214,24,26,28–30. Los resultados de la evaluación de sesgo de todos los estudios mediante la herramienta de evaluación MMAT se presenta en el Anexo 214,19–32. Los seis ECA indicaron métodos adecuados de aleatorización14,24,26,28–30. Solo un estudio cegó tanto a los pacientes como a los evaluadores28. Datos demográficos edad y sexo al inicio del estudio fueron similares en los dos grupos de tratamiento en todos los ECA14,24,26,28–30. A nivel de los nueve estudios no aleatorizados restantes, solo un estudio no mostró diferencias estadísticamente significativas respecto a la edad y el género entre el grupo aspirina y HBMP32. Solo cuatro estudios fueron financiados, siendo solo el estudio de Westrich et al., financiado por una farmacéutica de enoxaparinas24. Sin embargo, en este estudio no se halló diferencias entre enoxaparina y aspirina en el riesgo de tromboprofilaxis.
Resultados primarios: riesgo de enfermedad tromboembólicaCatorce estudios evaluaron las incidencias del TEV14,19–26,28–32, mientras que 12 estudios evaluaron la incidencia de la TVP14,19–26,28–30 y 13 estudios evaluaron la incidencia del TEP14,19–26,28–30,32. No hubo diferencias significativas en el riesgo del TEV (OR = 0,93; IC 95%: 0,69-1,26; p = 0,64) (fig. 3a), TVP (OR = 0,72; IC 95%: 0,43-1,20; p = 0,21) (fig. 3b), ni TEP (OR = 1,13; IC 95%: 0,86-1,49; p = 0,38) (fig. 3c) después de una ATC y/o ATR entre la aspirina y las HBPM. Se halló una heterogeneidad del I2 = 89%, p < 0,001; I2 = 86%, p < 0,001 y I2 = 15%, p = 0,30, respectivamente.
Riesgo de enfermedad tromboembólica – análisis global. a) Diagrama de bosque del riesgo de tromboembolismo venoso (TEV). b) Diagrama de bosque del riesgo de trombosis venosa profunda (TVP). c) Diagrama de bosque del riesgo de tromboembolismo pulmonar (TEP). OR = odds ratio; IC 95%: intervalo de confianza a 95%; HBPM: heparina de bajo peso molecular.
En el análisis de subgrupos, seleccionando solamente estudios clínicos aleatorizados, tampoco se hallaron diferencias significativas en el riesgo del TEV (OR = 0,82; IC 95%: 0,41-1,65; p = 0,59) (fig. 4a), TVP (OR = 0,79; IC 95%: 0,38-1,67; p = 0,54) (fig. 4b); ni TEP (OR = 1,73; IC 95%: 0,96-3,10; p = 0,07) (fig. 4c) después de una ATC y/o ATR entre la aspirina y las HBPM14,24,26,28–30. Se halló una heterogeneidad del I2 = 79%, p < 0,001; I2 = 77%, p < 0,001 y I2 = 5%, p = 0,38, respectivamente.
Riesgo de enfermedad tromboembólica – Subanálisis de ensayos clínicos aleatorizados. a) Diagrama de bosque del riesgo de tromboembolismo venoso (TEV). b) Diagrama de bosque del riesgo de trombosis venosa profunda (TVP). c) Diagrama de bosque del riesgo de tromboembolismo pulmonar (TEP). OR= odds ratio; IC 95%: intervalo de confianza a 95%; HBPM: heparina de bajo peso molecular.
No hubo diferencias significativas en la mortalidad (OR = 1,10; IC 95%: 0,92-1,32; p = 0,30) (fig. 5a)14,19,22,23,28,29, mayor riesgo de sangrado (OR = 0,70; IC 95%: 0,39-1,25; p = 0,22) (fig. 5b)14,24–26,28,32, ni mayor riesgo de complicaciones a nivel de la herida quirúrgica (OR = 0,95; IC 95%: 0,54-1,65; p = 0,85) (fig. 5c)14,22,23,25,26,28–30,32 después de una ATC y/o ATR entre la aspirina y las HBPM. Se halló una heterogeneidad del I2 = 0%, p = 0,87; I2 = 31%, p = 0,21 y I2 = 56%, p = 0,02, respectivamente.
Objetivos secundarios – análisis global. a) Diagrama de bosque del índice de la mortalidad. b) Diagrama de bosque del riesgo de sangrado. c) Diagrama de bosque del riesgo de complicaciones en la herida quirúrgica. OR = odds ratio; IC 95%: intervalo de confianza a 95%; HBPM: heparina de bajo peso molecular.
En el análisis de subgrupos, de solo ECA, tampoco se hallaron diferencias significativas en la mortalidad (OR = 1,37; IC 95%: 0,37–5,14; p = 0,64) (fig. 6a)14,28,29, mayor riesgo de sangrado (OR = 0,70; IC 95%: 0,44-1,11; p = 0,13) (fig. 6b)14,24,26,28; ni mayor riesgo de complicaciones a nivel de la herida quirúrgica (OR = 0,70; IC 95%: 0,32-1,50; p = 0,35) (fig. 6c)14,26,28–30 después de una ATC y/o ATR entre la aspirina y la HBPM. Se halló una heterogeneidad del I2 = 0%, p = 0,55; I2 = 3%, p = 0,38 y I2 = 57%, p = 0,05, respectivamente.
Objetivos secundarios – Subanálisis de ensayos clínicos aleatorizados. a) Diagrama de bosque de la índice de la mortalidad. b) Diagrama de bosque del riesgo de sangrado. c) Diagrama de bosque del riesgo de complicaciones en la herida quirúrgica. OR = odds ratio; IC 95%: intervalo de confianza a 95%; HBPM: heparina de bajo peso molecular.
El estudio actual no encontró diferencias significativas entre aspirina y HBPM en la reducción de eventos de TEV, incluyendo TEP y TVP, en pacientes que se sometieron a cirugías electivas de ATC y ATR. Tampoco hubo diferencias significativas en la reducción de la mortalidad, de eventos hemorrágicos y de complicaciones de la herida entre la aspirina y HBPM. Estos mismos hallazgos se encontraron en el subanálisis que incluía solamente los ensayos clínicos aleatorizados.
A pesar de que en EE. UU., la aspirina se ha utilizado desde hace varias décadas en la tromboprofilaxis tras una ATC y/o ATR, en España este cambio de paradigma puede suponer una auténtica revolución15. Numerosos trabajos que concuerdan con nuestros hallazgos han demostrado que la aspirina es un fármaco al menos tan seguro y eficaz en la tromboprofilaxis como los son los ACOs y las HBPM3,33–37. Singjie et al., en su metaanálisis de estudios aleatorizados, no observaron diferencias significativas entre la aspirina y otros anticoagulantes (HBPM y ACOs) como agentes tromboprofilácticos en la prevención de TEV en pacientes que se sometieron a cirugías ortopédicas mayores33. Asimismo, Haykal et al. en su metaanálisis no hallaron diferencias entre la aspirina y la HBPM (OR = 0,76; IC 95%: 0,37-1,55; p = 0,45), con una heterogeneidad de I2 = 71%, p = 0,00234. Y aunque se encontraron los mismos resultados, en dichos metaanálisis se mezclaron todos los anticoagulantes, tanto HBPM y ACOs en el mismo grupo33,34. Ante esta evidencia, actualmente en España la Sociedad Española de Cirugía Ortopédica y Traumatología (SECOT) ha desarrollado en 2022 una novedosa guía de tromboprofilaxis introduciendo estas nuevas tendencias. La aspirina y las medidas mecánicas se convierten en una opción de primera línea, especialmente en cirugía electiva primaria de ATC y ATR15.
La aspirina es bien tolerada dada su administración oral y más barata que los demás fármacos disponibles3,38. Esto le confiere unas características únicas que hacen que sea una opción candidata a convertirse en la terapia farmacológica de tromboprofilaxis más usada en los próximos años3,15,39. No obstante, sigue existiendo controversia14. A día de hoy, las HBPM, en específico la enoxaparina, es la terapia farmacológica de tromboprofilaxis tras una ATC y/o ATR más usada en España10. El estudio CRISTAL, el ECA con mayor número de pacientes, publicado en el año 2022, halló que entre los pacientes que se sometieron a una ATC y/o ATR por osteoartritis, la aspirina en comparación con la enoxaparina resultó en una tasa significativamente más alta de TEV sintomática dentro de los primeros 90 días (OR: 1,97; IC 95%: 0,54-3,41, p = 0,007)14. Sin embargo, el estudio CRISTAL, al igual que cualquier otro estudio, presenta algunas limitaciones, siendo la más notable que la principal diferencia en la incidencia de TEV sintomática se relacionó con la tasa de TVP distal (por debajo de la rodilla), no hallando diferencia en la tasa de TVP por encima de la rodilla ni en la tasa de TEP14,40,41. La TVP por debajo de la rodilla representa una forma clínicamente menos importante de TEV en comparación con TVP por encima de la rodilla o TED, siendo su importancia clínica aun incierta41,42. De manera similar, otro gran estudio comparativo mostró que los pacientes que se sometieron a la ATR se beneficiaron más del uso de otros anticoagulantes (HBPM: OR = 0,47; inhibidores del factor Xa: OR = 0,50; y fondaparinux: OR = 0,32) que de la aspirina a nivel tromboprofiláctico43. Sin embargo, los pacientes con anticoagulantes tuvieron tasas más altas de complicaciones asociadas con el sangrado. Este estudio concluyo que la elección de la profilaxis farmacológica debe hacerse con base en un balance del perfil de riesgo/beneficio de cada medicamento.
En cuanto a los resultados secundarios, nuestros resultados de mortalidad, eventos hemorrágicos y complicaciones de la herida fueron similares a los informados por estudios previos, que no encontraron diferencias significativas entre la aspirina y otros anticoagulantes34–37. De manera similar, Yhim et al., en un estudio epidemiológico de base poblacional de 261.260 ATR y 45.652 ATC, encontraron que los pacientes que tenían aspirina como agente tromboprofiláctico no tenían mayor riesgo de transfusión de sangre en comparación con otros anticoagulantes (HBPM OR = 1,6, rivaroxabán OR = 1,46 y fondaparinux OR = 1,25)31.
En definitiva, la selección de un régimen profiláctico de TEV es un equilibrio entre eficacia y seguridad que se debe de individualizar para cada paciente con base en su riesgo de desarrollar un evento tromboembólico sintomático44. El TEV puede ocurrir en algunos pacientes incluso con el uso de los agentes anticoagulantes más potentes3,44. Por lo tanto, como indica Lieberman et al., la estratificación del riesgo debe optimizarse porque es la clave para seleccionar el régimen profiláctico adecuado45. Actualmente basados en las recomendaciones de la nueva guía de tromboembolismo de la SECOT39, vemos que no hay ningún ECA que compare la AAS 200 mg/día contra la HBMP (enoxaparina 4.000 UI/día o bemiparina 3.500 UI/día) en la profilaxis tromboembólica tras una ATC y/o ATR, siendo estas las heparinas más usadas en España, creemos que sería un estudio importante a realizar.
LimitacionesDeben tenerse en cuenta algunas limitaciones del presente estudio. Primero, pese a que este estudio presenta una amplia búsqueda de datos en las cuatro grandes bases, el estudio solo incluyó seis ECA, lo cual demuestra la falta de evidencia nivel I sobre este tema. En segundo lugar, en los estudios incluidos los pacientes recibieron diferentes dosis y duración de la aspirina, asimismo, también hubo diferencias en los tipos, dosis y duración de las HBPM utilizadas en el grupo control. Debido a que la mayoría de los estudios recomiendan medidas profilácticas durante al menos cuatro semanas tras la cirugía, tomamos como periodo de seguimiento mínimo cuatro semanas, lo cual nos aseguraría el número de eventos tras un tratamiento completo. Cabe señalar, sin embargo, una fortaleza de este estudio es que la comparación se realizó directamente entre solo la aspirina y HBPM, excluyendo los estudios en donde se utilizaban los ACOs, algo presente en mucho metaanálisis en donde analizan conjuntamente los estudios que comparan aspirina y HBPM, aspirina con ACOs. Esto lo realizamos, debido a que en España, las HBPM son la terapia farmacológica más usada de tromboprofilaxis tras una ATC y/o ATR10. Tercero, para el análisis se utilizó datos crudos. En los estudios observacionales es recomendable considerar medidas ajustadas por diferentes covariables de interés. Las medidas ajustadas aumentan la comparabilidad entre los estudios observacionales y estudios experimentales. Sin embargo, esto no fue posible debido a la falta de análisis multivariante de los estudios primarios incluidos. Por último, algunos resultados tienen una heterogeneidad moderada (I2 > 40%) como las complicaciones de la herida quirúrgica, y la incidencia de TEV y la incidencia de TVP tienen una heterogeneidad elevada (I2 > 75%), lo que puede introducir sesgos. Asimismo, a nivel de los objetivos secundaríamos observamos que el IC para mortalidad, sangrado, y los análisis de complicaciones de heridas pueden considerarse extensos, lo que puede aumentar el riesgo de observaciones y conclusiones sesgadas.
ConclusionesEl metaanálisis actual no mostró diferencias entre la aspirina y HBPM como agentes tromboprofilácticos para prevenir el TEV en pacientes que se sometieron a cirugías de ATC y de ATR. Asimismo, no hubo diferencias significativas en la reducción de la mortalidad, de eventos hemorrágicos y de complicaciones de la herida entre la aspirina y HBPM.
Nivel de evidenciaNivel de evidencia II.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.