Analizar los resultados a largo plazo del vástago no cementado de anclaje metafisario tipo CLS Spotorno (Sulzer/Zimmer).
Material y métodosSe han revisado 166 pacientes a los que se colocó, de forma primaria y consecutiva 189 vástagos CLS (CementLess Spotorno) (Sulzer/Zimmer). El seguimiento mínimo ha sido de 13 años. Los parámetros clínicos se han valorado según la escala de Harris modificada, y los radiológicos según las zonas de Gruen. También se ha analizado la medición del hundimiento del vástago.
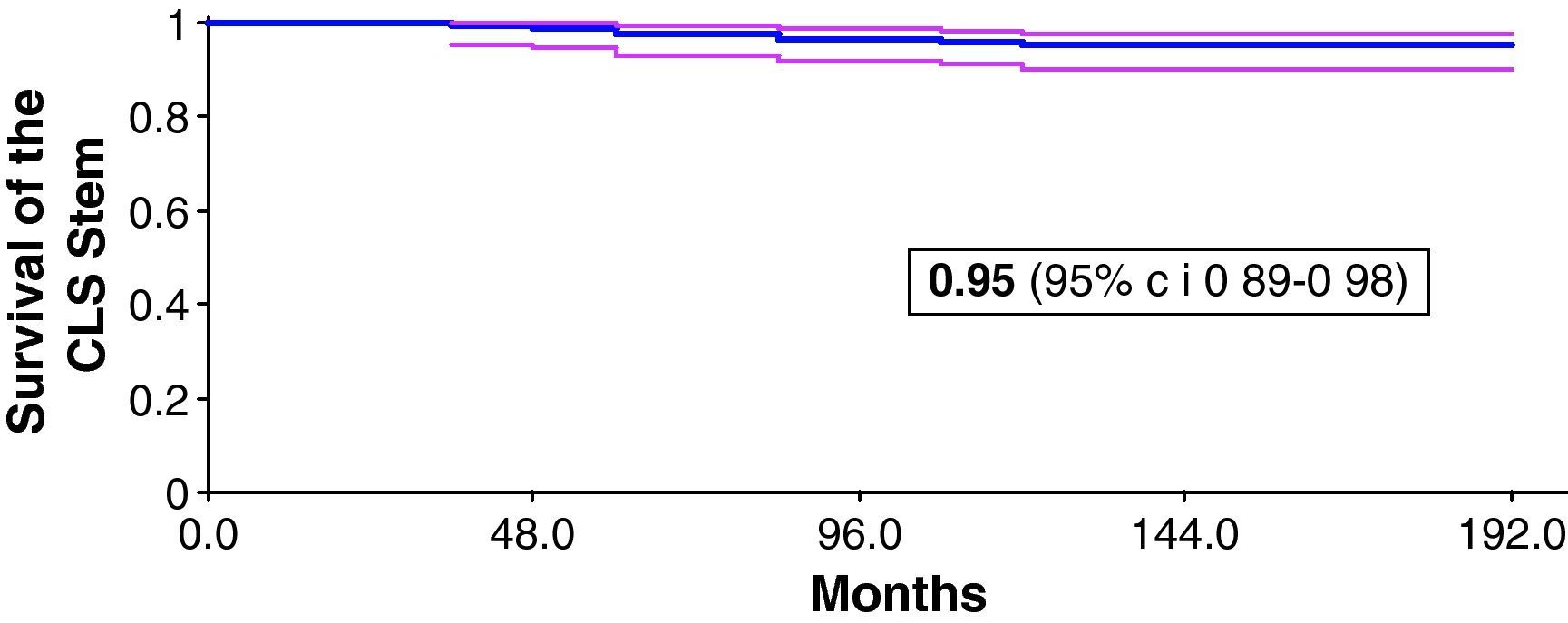
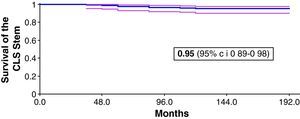
ResultadosEl seguimiento medio ha sido de 180 meses (156-228) 12 pacientes (12 vástagos) habían fallecido y no se ha completado el seguimiento por diferentes motivos en 24 pacientes (29 vástagos). Así, el trabajo se ha realizado sobre 130 pacientes (148 vástagos) que tienen el seguimiento mínimo. La tasa de supervivencia global del vástago ha sido del 95% al final del seguimiento (intervalo de confianza 89-98). Las mediciones de la escala de Harris han pasado de 48 (9-76) puntos antes de la cirugía a 90 (63-100) puntos al final del seguimiento.
ConclusionesEl vástago femoral CLS obtiene unos excelentes resultados tanto clínicos como de supervivencia a largo plazo.
To analyse the long-term results of the cementless, metaphyseal anchorage type, CLS Spotorno stem (Sulzer/Zimmer).
Material y methodsA review has been made of 166 patients in whom were implanted, primarily and consecutively, 189 CLS (CementLess Spotorno) (Sulzer/Zimmer) stems. The mean follow up was 13 years. The clinical parameters were assessed using a modified Harris scale, and the radiological ones according to the Gruen zones. The stem sinking measurements were also analysed.
ResultsThe mean follow up was 180 (156-228) months. Twelve patients (12 stems) died and 24 patients (29 stems) did not complete the follow up for different reasons. Thus the study was carried out on 130 patients (148 stems) who had the minimum follow up. The overall survival rate of the stem was 95% (confidence interval 89-98%) at the end of follow up. The Harris scale scores increased from 48 (9-76) points before surgery to 90 (63-100) points at the end of follow up.
ConclusionsCLS femoral stem obtains excellent long-term clinical and survival results.
Son numerosos los implantes e instrumentales que se han venido empleando en los últimos años en el tratamiento de la artrosis de cadera. La progresiva actividad física que mantienen los pacientes unido a la cada vez menor edad de estos hace de vital importancia que los implantes empleados consigan unos resultados clínicos excelentes y que sus resultados en cuanto a conservación de la reserva ósea sean igual de buenos dada la alta posibilidad de recambio que tienen los pacientes hoy día.
El vástago no cementado Spotorno (CLS) (Sulzer/Zimmer), se trata de un implante de titanio (TiAI6Nb7) de estructura rectangular recta y anclaje metafisario con estriaciones proximales diseñadas para su impactación en el hueso esponjoso proximal1, lo que favorece su estabilidad primaria2. El diseño de apoyo metafisario del implante favorece un reparto de cargas simétrico que transmite la presión de forma decreciente en dirección a la diáfisis femoral disminuyendo la rigidez de la trasferencia metal-hueso.
Con este trabajo pretendemos describir los resultados clínicos y radiológicos obtenidos a largo plazo en un grupo de 130 pacientes, a los que se les implantó el vástago CLS.
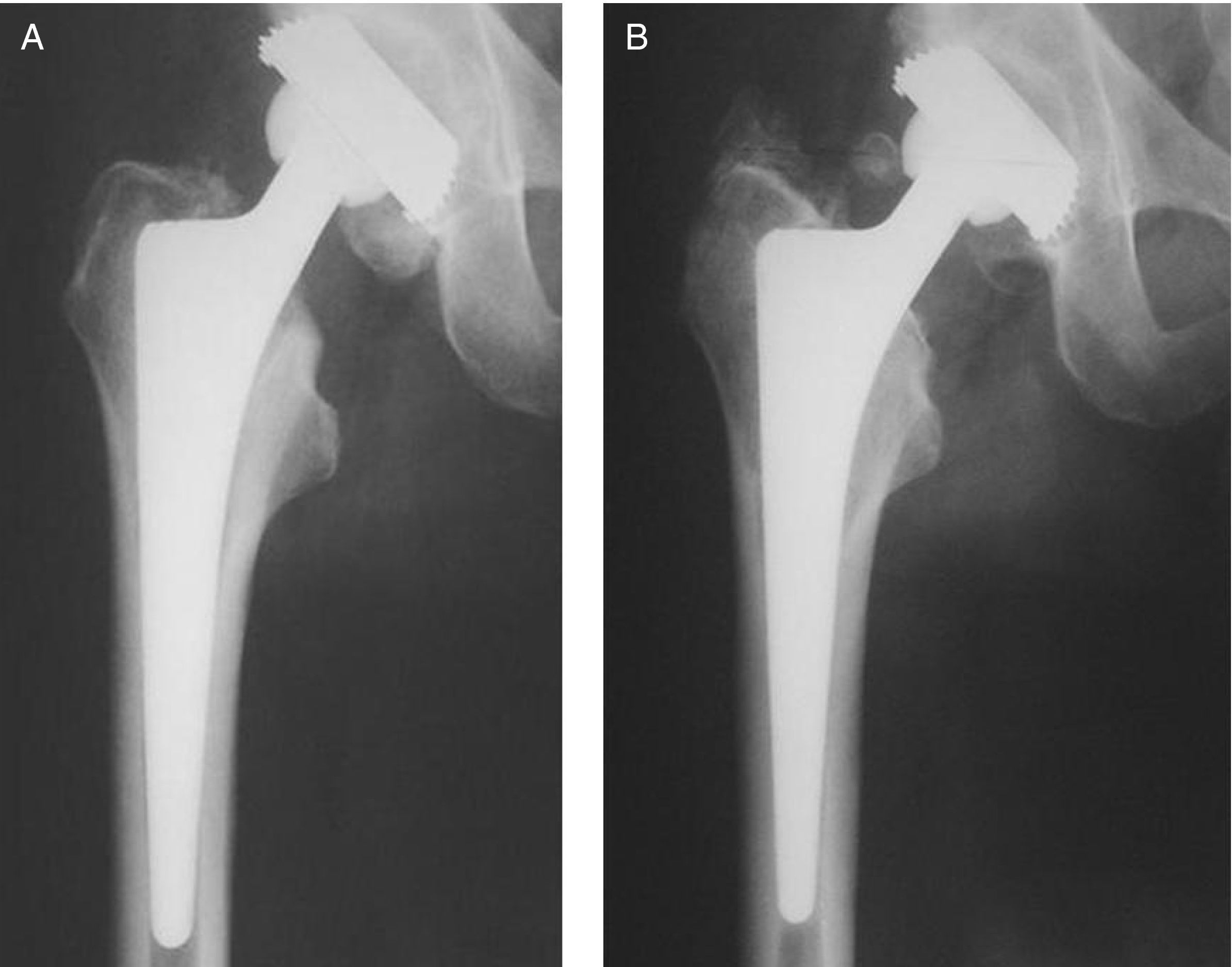
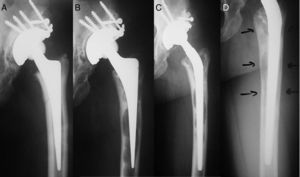
Material y métodosEntre los años 1987 y 1992 se trataron 166 pacientes (189 implantes) a los que de manera consecutiva se les implantó un vástago tipo CLS (fig. 1). De esta serie, 12 pacientes (12 vástagos) fallecieron antes de poder cumplir el seguimiento y otros 24 casos (29 vástagos) se perdieron durante el seguimiento. A pesar de que los datos de que disponíamos de estos pacientes mostraban excelentes resultados tanto clínicos como radiológicos, se excluyeron del estudio por tener un seguimiento insuficiente (2-10 años). El número definitivo de pacientes con el que se realizó el estudio fue de 130, en los que se implantaron 148 vástagos. En todos los casos el seguimiento mínimo fue de 13 años (156 meses). El criterio de indicación de este tipo de vástago es un paciente con buena calidad ósea y un canal femoral morfológicamente apropiado para la colocación de este vástago. No se emplearon otros vástagos no cementados en ese período de tiempo en prótesis primarias de cadera. Ni se excluyó a ningún paciente por motivos de edad, peso o enfermedades concomitantes.
La edad media de los pacientes en el momento de la cirugía fue de 52 años (26-71). Noventa y uno de los pacientes eran hombres y 39 mujeres. El seguimiento medio de los pacientes fue de 180 meses (156-228). Los diagnósticos pre-operatorios fueron artrosis primaria en 108 caderas (67,5%), necrosis avascular en 32 casos (20%), procesos reumáticos en 12 caderas (7,5%), coxartrosis secundaria a displasia acetabular en 3 caderas (1,87%), artritis séptica infantil en 2 casos (1,25%) y 3 caderas (1,87%) afectas de sinovitis villonodular pigmentada.
Con el paciente en posición de decúbito supino, en todos los casos se realizó un abordaje anterolateral entre músculo glúteo medio y tensor de la fascia lata. Cinco cirujanos realizaron todas las cirugías. Se colocaron cótilos roscados tipo Mecron-Ring (Mecron) en 88 articulaciones (59%) entre 1987 y 1990, 46 cótilos no cementados tipo CLS (Sulzer/Zimmer) (31%) fueron colocados entre 1991 y 1992, 23 cótilos cementados (Sulzer/Zimmer) (15,5%) se utilizaron en casos con hueso osteoporótico y en un caso (0,6%) se optó por un cótilo atornillado tipo Wagner (Zimmer) por displasia de cadera.
La profilaxis antibiótica se realizó con cefazolina intravenosa durante la inducción anestésica y después en caso de ser necesaria otra dosis intraoperatoria a las 3 horas de la primera en procedimientos quirúrgicos prolongados o de gran pérdida de sangre (> 1 litro) y cada 3 horas hasta el fin del procedimiento. Se administra una última dosis postoperatoria: a las 8 horas de la última.
Tras la cirugía los pacientes eran levantados de la cama en el primer día del post-operatorio y comenzaban la marcha con carga según tolerancia y ayuda de muletas en el segundo día tras la intervención. La profilaxis antitrombótica se realizó con enoxaparina, una dosis subcutánea diaria durante 30 días.
La valoración clínica de los pacientes se realizó según la escala de valoración de Harris3 tanto de forma preoperatoria como al final del seguimiento. Asimismo, en todos los casos se rellenó un cuestionario preguntando sobre la existencia o no de dolor a nivel de cara anterior de muslo o en la ingle, así como por la presencia de cualquier otro tipo de molestia.
En el estudio radiológico de los pacientes se valoraron las radiografías antero-posteriores y axiales. Valoramos la presencia de líneas de radiolucencia, atrofia o hipertrofia cortical, así como la formación endostal de hueso. Todos los hallazgos se clasificaron según la clasificación por zonas de Gruen4. La estabilidad del vástago se realizó siguiendo los criterios de Engh5.
Para valorar la alineación del vástago en neutro, varo o valgo, se analizó la colocación del mismo en relación al eje natural del fémur y la parte más distal del vástago. En todos los casos las radiografías anteroposteriores se realizaron en posición neutra de las extremidades.
Para determinar el hundimiento del vástago en radiografías en proyección anteroposterior, se tomo como medida en milímetros la distancia entre la punta del trocánter mayor y el hombro de la prótesis. La formación de osificaciones heterotópicas se clasificó según la escala de Brooker6.
La valoración estadística se realizó empleando el programa SPSS 11.0 (SPSS Inc.). El nivel de significación fue de 0,05.
Las probabilidades de supervivencia del implante con un intervalo de confianza del 95% se estimaron empleando el método de curvas de Kaplan-Meyer. Se consideró como punto de corte la última fecha de seguimiento en los pacientes que no necesitaron de cirugía de revisión. En el resto de los casos, el recambio por movilización aséptica, el recambio por cualquier motivo, la existencia de signos radiológicos de movilización o la pérdida de seguimiento fueron considerados como puntos de corte.
ResultadosAl final del seguimiento (180 meses [156-228]) los pacientes presentaban una valoración clínica media de 90 puntos (63-100) en la escala de Harris, lo que supone una importante mejoría respecto a los valores que presentaban en la valoración preoperatoria que era de 48 puntos (9-76).
En siete casos observamos dolor en cara anterior de muslo a nivel de la punta del vástago. En tres de los casos el dolor se definió como grave (requerimiento de medicación a diario con limitación de su vida normal), mientras que en el resto de los casos se definió como leve (dolor ocasional, que no requiere medicación ni limita la actividad diaria incluida la deportiva).
En la evaluación radiológica observamos que el vástago se encontraba en posición neutra en 123 casos (83%), en 16 (11%) casos se encontraba en posición definida como varo con un ángulo de 3,4° de media (3,1-3,6) y 9 casos se definió la posición como valgo con un ángulo de 1,8° (1,3-2,6).
En cuatro casos se observó un hundimiento del vástago (5-10mm o mayor), que se produjo por defectos en la técnica quirúrgica al implantar vástagos pequeños en relación al canal medular femoral. Dos de ellos rechazaron la cirugía de revisión dado que no presentaban sintomatología. En los otros dos casos se realizó cirugía de recambio por un vástago de mayor tamaño al ser claramente pequeño el colocado inicialmente, con un resultado final satisfactorio.
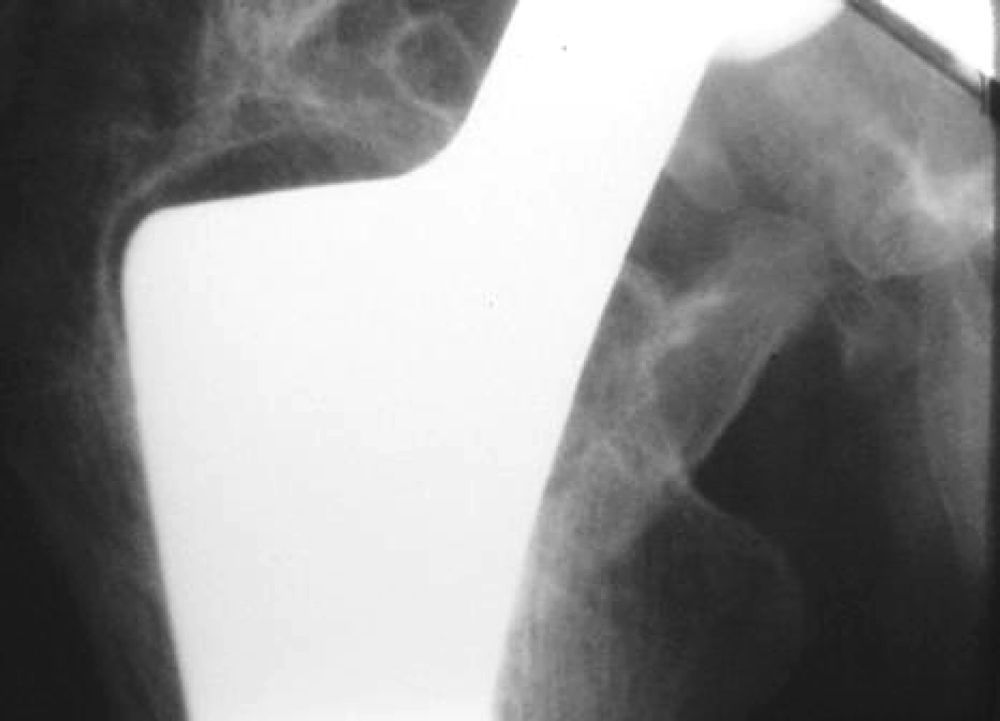
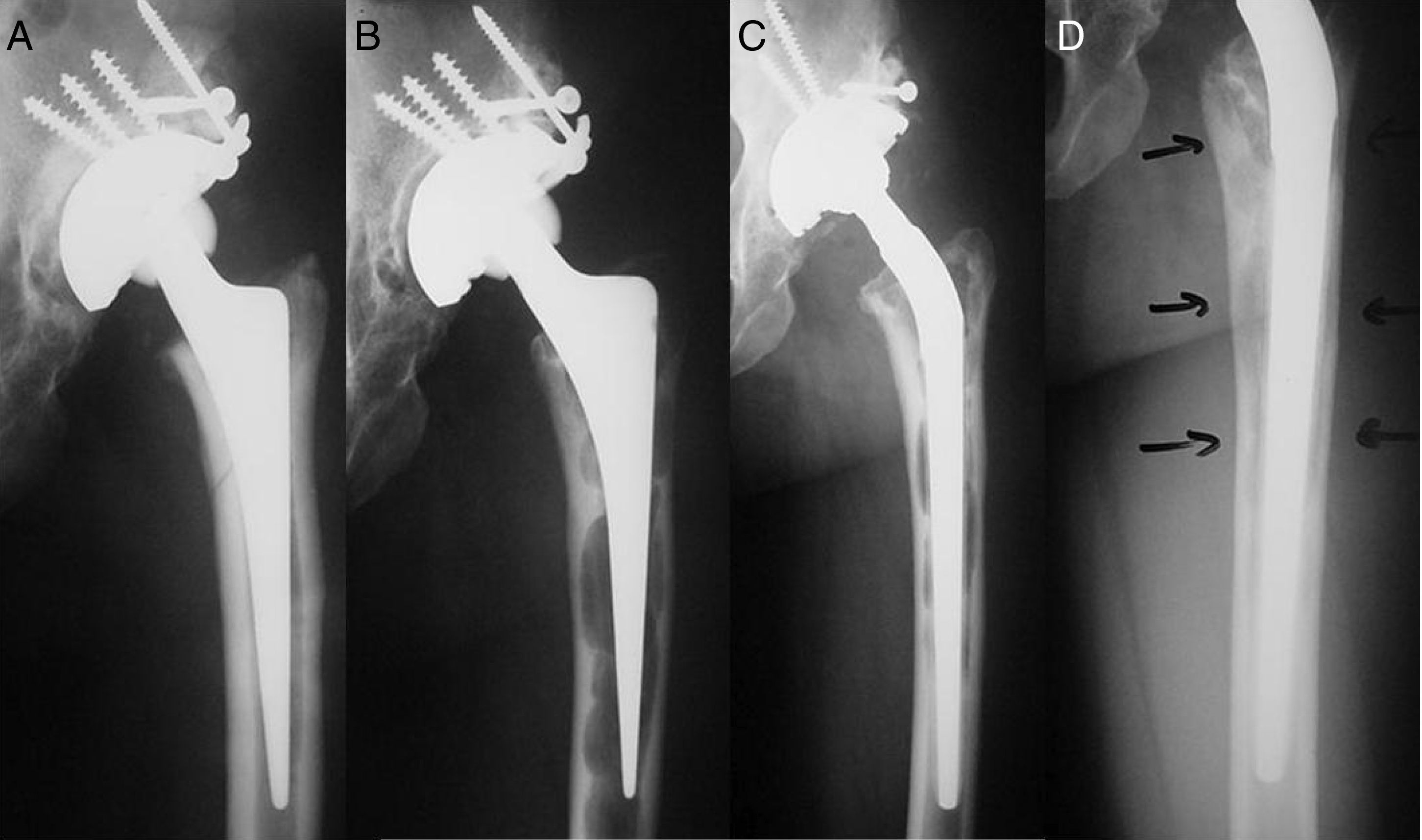
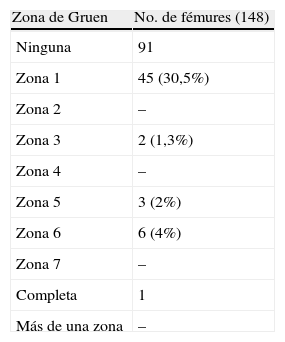
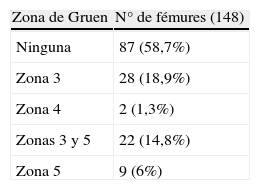
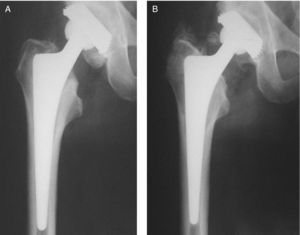
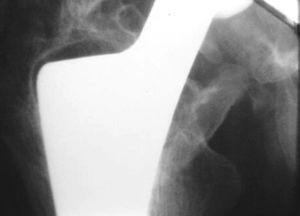
Las líneas de radiolucencia aparecieron con mayor frecuencia en la zona 1 de Gruen (fig. 3), estas líneas aparecían en el primer año tras la implantación y en ningún caso progresaron o tuvieron relevancia en la evolución del paciente. No encontramos correlación entre la existencia de radiolucencia en la zona 1 y dolor en el muslo o cojera (tabla 1). El resto de los casos de líneas de radiolucencia se muestran en la tabla 2. En un caso se observó una zona de radiolucencia que afectaba a todo el contorno del implante (fig. 4, tabla 3).
Encontramos dos casos de leve atrofia cortical en las zonas 1 y 7 y 11 casos de hipertrofia en las zonas 5 y 6 de Gruen en relación con la posición en varo o valgo del vástago. Estos hallazgos no se correlacionaban con la presencia de dolor o cojera.
En treinta y dos casos de los 148 vástagos implantados (21,6%) observamos la formación de osificaciones heterotópicas. Veinte casos eran de grado 1, once casos grado 2 y un caso de grado 3. Este último caso fue el único que requirió tratamiento quirúrgico mediante resección de la osificación por presentar limitación de la movilidad.
Se observaron 12 casos de fractura femoral intraoperatoria (11 de ellas en las primeras 50 prótesis). Según la clasificación de Johansson7 cuatro de ellas eran del tipo 1, una del tipo 2, una del tipo 3 y seis fracturas de la punta del trocánter mayor. En ningún caso se observó desplazamiento de la fractura. Uno de ellos requirió un cerclaje metálico y en cuatro un tornillo. En ningún caso la fractura afectó a la evolución satisfactoria del paciente.
Asimismo tuvimos cuatro luxaciones tratadas de forma satisfactoria de forma conservadora, una infección y una paresia transitoria del nervio crural.
Al final del seguimiento, siete (4,7%) de los vástagos tuvieron que ser recambiados. Dos casos por hundimiento al haber utilizado un vástago de tamaño inferior al adecuado. En otro paciente se realizó recambió del vástago en dos tiempos por otro cementado con Gentamicina por una infección profunda de la prótesis (esta fue la única infección de la serie). Los otros cuatro casos fueron intervenidos en otros centros por osteólisis del vástago secundaria a desgaste del polietileno y movilización del componente acetabular.
Al final del estudio según el método de curvas de supervivencia de Kaplan-Meyer la tasa de supervivencia global del vástago ha sido del 95% (89-98) (fig. 2).
La obtención de una estabilidad primaria de los implantes no cementados resulta de vital importancia para la consecución de buenos resultados clínicos8, esto se puede conseguir bien rellenando la zona metafisaria femoral con un implante grande,con un anclaje diafisario9,10, o bien con una combinación de ambos sistemas10,11. El vástago CLS emplea un sistema de fijación diferente, consiguiendo la estabilidad primaria anclando el implante en un lecho, labrado previamente, de esponjosa metafisaria impactada2, logrando un excelente agarre en la zona intertrocantérica. La anchura de la prótesis disminuye progresivamente de forma que en la zona distal no ocupa toda la anchura del canal. La buena estabilidad primaria obtenida con este implante y sus resultados ya han quedado mostrados en otros estudios con el mismo vástago1,2,9,12–15. Esta estabilidad primaria queda reflejada en nuestra serie en el hecho de que sólo en 4 casos tuvimos hundimiento del vástago, a pesar de la carga temprana, lo que es más importante si consideramos que en dos de los casos, por error técnico, el vástago estaba claramente infradimensionado.
En cuanto a la estabilidad secundaria del implante, sabemos que el titanio es el metal cuyo coeficiente de estabilidad tiene mayor similitud con el hueso16, unido a la excelente osteointegración y osteoinducción17 a largo plazo que confiere el titanio18 hace que la estabilidad secundaria sea excelente. Asimismo, el hecho de que quede intacta la reserva ósea distal facilita su recambio por otro vástago de apoyo diafisario en caso de aflojamiento16.
El excelente comportamiento teórico del vástago se ve refrendado por los excelentes resultados clínicos a largo plazo, ya que con un seguimiento medio de 15 años en la escala de Harris la valoración era de 90, lo que se asemeja e incluso supera a las series con prótesis híbridas o cementadas17-20.
Asimismo, en lo que se refiere al dolor en zona anterior de muslo, frecuente con otros vástagos no cementados21,22, ha sido mínima en nuestra serie. Muchos trabajos relacionan el dolor postoperatorio en cara anterior de muslo directamente con el vástago empleado21,22–25 en nuestra serie sólo en tres casos esta molestia suponía realmente un problema.
La complicación más importante que se nos presentó fue la fractura, que se puede achacar a la curva de aprendizaje con el vástago ya que 11 de las 12 fracturas que tuvimos se presentaron en los primeros 50 casos.
En el estudio de imagen de las prótesis se observó que la movilización del vástago a largo plazo ha sido mínima, observando asimismo, que las líneas de radiolucencia, si bien frecuentes (38%), en su inmensa mayoría se producen dentro de los primeros meses en la zona 1 de Gruen sin presentar progresión y con nula repercusión tanto en la evolución clínica como en la supervivencia del implante.
Asimismo, la posición del vástago en varo-valgo, no interfiere en la buena evolución clínica del paciente.
Con respecto a la tasa de revisiones quirúrgicas cabe reseñar que de los siete casos dos fueron errores técnicos, uno debido a infección y los otros casos son achacables a enfermedad del polietileno por desgaste de la copa acetabular empleada.
Los resultados que presentamos son comparables a los de otras series que emplearon el mismo vástago12,15,26–29, presentando una supervivencia del 95% con un seguimiento medio de 180 meses con un excelente resultado clínico, lo que hace que el vástago femoral CLS sea una excelente opción para pacientes de cualquier edad con una buena calidad ósea.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.