No se sabe a priori el colapso final de una fractura estallido toracolumbar «estable».
Se estudia prospectivamente dicho colapso radiológico en pacientes con fracturas estallido T12 o L1 que, tras valorar las radiografías y TAC al ingreso junto con el paciente en sí, se optó por una ortesis rígida toracolumbosacra con apoyo en manubrio esternal (TLSO). Por otra parte, los pacientes portadores de corsés rígidos presentan a veces dolor lumbar bajo en el seguimiento (por sobrecarga de las articulares L5S1).
Hipótesis: la radiografía en bipedestación con TLSO nada más ponerla (estabilidad mecánica intrínseca) da información sobre el colapso final y pudiera darla sobre el dolor lumbar bajo.
Cincuenta pacientes (20 hombres y 30 mujeres, edad:63+14 años) ingresados durante 2011 y 2012, con 2 pérdidas de seguimiento. Variables: índice de Farcy y la cifosis local (Cobb a 3 vértebras). Radiografías: ingreso, con TLSO (inmediato: Rx0), a los 3 y 6 meses. Se compararon con el resultado final clínico y radiológico.
Tras la Rx0 se decidió intervenir quirúrgicamente a 4 pacientes.
No hubo secuelas dolorosas a nivel de la fractura; 16/44 (31%) presentaron dolor lumbar bajo.
El incremento del índice de Farcy (Rx0-Rx ingreso) se correlacionó con la aparición de dolor lumbar bajo y el de la cifosis local (Rx0-Rx ingreso) con la cifosis final, con modelos matemáticos de regresión lineal.
Se aconseja la realización de una radiografía lateral en bipedestación tras TLSO por la información acerca del colapso final de la fractura y de la aparición de dolor lumbar bajo que aporta.
The final collapse of a “stable” thoracolumbar burst fracture is difficult to predict.
This collapse was prospectively studied radiologically in patients with T12 or L1 burst fractures who, after evaluating the admission x-rays and the CT scan with the patients themselves, opted for a rigid thoracolumbar brace with support in the sternal manubrium (TLSO). On the other hand, patients with rigid braces sometimes have low back pain on follow-up (due to overload of the L5-S1 joints).
Hypothesis: the standing lateral x-ray with only a TLSO for support (intrinsic mechanical stability) provides information on the final collapse and could also provide information on the low back pain.
The study included 50 patients (20 males and 30 females, age: 63+14 years) admitted during 2011 and 2012, with 2 losses to follow-up. Variables: Farcy index and local kyphosis (Cobb at 3 vertebrae). X-Rays: admission, with TLSO (immediate: Rx0), and at 3 and 6 months. They were compared with the final clinical and radiological results.
It was decided to surgically intervene in 4 patients after Rx0.
There were no painful sequelae at the fracture level, and 16/44 (31%) had low back pain.
Using linear regression mathematical models, the increase in the Farcy index (Rx0-Rx admission) was associated with the appearance of low back pain and with local kyphosis (Rx0-Rx admission), and with the final kyphosis.
It is advisable to perform a lateral standing X-ray after TLSO for information on the final collapse of the fracture and the appearance of accompanying low back pain.
Las fracturas toracolumbares son las fracturas más frecuentes de la columna vertebral y las que más están aumentando en número. Dentro de ellas, las que más frecuencia presentan son las de la propia charnela toracolumbar (T12 y L1), por el efecto concentrador de tensiones que produce el tránsito de cifosis a lordosis y la pérdida de la protección de la jaula costal torácica. A largo plazo, la secuela más limitante es la aparición de una cifosis postraumática, de difícil corrección y con una historia natural de dolor y posible lesión medular; sería el ejemplo del fracaso de la columna en sus dos funciones fisiológicas: mantener la postura erguida de manera indolora y proteger la médula espinal.
White y Panjabi definieron la inestabilidad como la pérdida de la capacidad por parte de la columna vertebral de llevar a cabo dichas funciones fisiológicas y describieron la inestabilidad neurológica (ante la presencia de lesión radiculomedular), la inestabilidad mecánica (no aguanta la bipedestación indolora) y la inestabilidad mixta (ambas simultáneamente).
Las fracturas toracolumbares, se han clasificado de múltiples maneras. Haciendo un recorrido histórico se observa como las grandes clasificaciones han ido aportando una nueva perspectiva sobre las preexistentes, basándose en un intento de vislumbrar la historia natural para orientar el tratamiento. Así, atendiendo a su «estabilidad» Nicoll, 19491, habla de fracturas estables e inestables. Más adelante se hablará, según las zonas anatómicas lesionadas de la columna vertebral, de las dos columnas (Holdsworth, 1963: anterior –cuerpos, discos y sus ligamentos– y posterior –facetas, láminas, apófisis espinosas y sus ligamentos–)2 o tres columnas (Denis, 1984: concepto de columna media, el muro posterior vertebral y el conjunto de ligamento vertebral común posterior y anillo fibroso posterior)3. Posteriormente la idea subyacente a la clasificación no es solo dónde sino también cómo ha quedado la columna tras la lesión: sus características morfológicas; la clasificación AO (Magerl, 1984)4, basada en 3 categorías: fuerza compresiva anterior, fuerza a distracción posterior y fuerza en torque axial. Otra orientación es la del reparto de la transmisión de cargas (McCormack, 1994)5, que se basa en la conminución del cuerpo en la TAC, la aposición de los fragmentos y la cantidad de corrección tras la intervención que se realice (quirúrgica o no). Últimamente, se han desarrollado las clasificaciones de TLICS (Lee y Vaccaro, 2005)6, similar conceptualmente a la de Magerl, con referencias específicas al complejo ligamentoso posterior y al estado neurológico y, ya muy recientemente, se ha publicado la del grupo AOSpine (Reinhold, 2013; Vaccaro y grupo AOSpine de Trauma y lesión medular, 2013), donde a una clasificación morfológica se le añaden: a) una estadificación neurológica más fina que la de TLICS (incluye lesión radicular y lesión transitoria) y b) modificadores por el estado de salud del paciente (p. ej.: espondilitis anquilosante o quemadura cutánea) que influyen a la hora de tomar la decisión de intervenir quirúrgicamente o modifican la planificación quirúrgica. La estadificación de la clasificación morfológica de la lesión se realiza de más a menos grave (al contrario que en las previas). Así, lo primero es definir si hay luxación o no del canal medular, bien sea por angulación, traslación, rotación, torsión o una asociación de dichos mecanismos: si la hay estaremos ante un tipo C, si no, se pasa a verificar si hay lesión en distracción de los tirantes ligamentosos anterior o posterior, en cuyo caso estaremos ante un tipo B y, si no la hay, se evalúa la lesión principal según el grado lesional por compresión del cuerpo vertebral (tipos A): si se trata de un estallido (conminución del cuerpo con rotura del muro posterior y posible fractura vertical de la lámina, por la separación instantánea de los pedículos al disiparse la energía que produjo el estallido del cuerpo) y este afecta a los dos platillos se trata de un tipo A4, si solo afecta será un A3; si no es un estallido (muro posterior íntegro y no conminución del cuerpo) pero hay un trazo coronal que une ambos platillos (fractura en tenaza) será un tipo A2, si tan solo hay hundimiento por compresión de un platillo será un tipo A1 y, finalmente, si no hay lesión del cuerpo será un A0 (p.ej, una apófisis transversa aislada). Además de todo esto, permite describir lesiones a varios niveles de la columna toracolumbar, gradándolas de mayor a menor gravedad en la descripción escrita de las lesiones del paciente.
Partiendo de la base de que no hay indicaciones quirúrgicas absolutas consensuadas en traumatismos, salvo la lesión neurológica progresiva; se han definido criterios para indicar en qué pacientes sería aconsejable realizar un tipo de tratamiento quirúrgico como la cifosis local, el grado de conminución de la vértebra, afectación del complejo ligamentoso posterior, etc. pero el debate es amplísimo y va mucho más allá de este trabajo. Dejemos dicho tan solo, que una cosa es el concepto de estabilidad (previamente expuesto), otra los criterios radiológicos que parecen detectar una inestabilidad mecánica y otra las indicaciones quirúrgicas; en los dos primeros hay bastante consenso, de hecho, la estabilidad es una definición: capacidad de la columna vertebral para realizar sus funciones fisiológicas; pero en las indicaciones de tratamiento está el gran debate, que algunas clasificaciones (como TLICS) basan en una escala de puntaje, pero parece un asunto bastante más complicado.
La gran pregunta es que nadie, a fecha de hoy, sabe responder a ciencia cierta es cómo va a evolucionar una fractura toracolumbar, especialmente las que no presentan claros signos radiológicos de inestabilidad, que básicamente son la lesión del tirante posterior o la gran conminución del cuerpo. A su vez, las fracturas osteoporóticas puras tienen «identidad propia» y ahí los criterios radiológicos son más difíciles de aplicar, de hecho, la clasificación de este tipo de lesiones no sigue las previamente expuestas sino la de Genant basada en la deformidad del cuerpo vertebral según la concavidad originada en los platillos por una fuerza deformante que no causa la fragmentación del cuerpo vertebral, sino una deformación plástica del conjunto de la vértebra por fracturas impactadas del complejo trabecular disminuido. No es una historia natural comparable y este tipo de lesiones se excluyó de este estudio.
Por otra parte, en la práctica clínica habitual no es infrecuente ver pacientes que tras una fractura toracolumbar presentan dolor lumbosacro, para ello podría caber la explicación de un dolor irradiado desde la región toracolumbar, pero otras veces se trata de un síndrome facetario claro, cuya génesis podría estar implicada en la sobrecarga de las articulaciones diartrodiales (facetas posteriores) L5S1 en casos de inmovilización de la columna lumbar con un corsé, especialmente si este es rígido (otro tema de gran discusión en la literatura): parece razonable asumir que la inmovilización parcial de T12 a L5ha de producir una sobrecarga mecánica de las articulares L5S1. Afortunadamente, este dolor lumbosacro bajo suele desaparecer en el seguimiento.
A modo de conclusión de esta introducción surge la pregunta motivo de este trabajo: ¿puedo predecir cuánto se cifosará una fractura estallido toracolumbar tratada con TLSO?
Se plantea la hipótesis de que es posible que una radiografía «dinámica» por carga axial es una auténtica puesta a prueba de la estabilidad mecánica de la fractura controlada por la TLSO. Por ello se realiza una radiografía en bipedestación nada más poner la ortesis a aquellos pacientes a los que se había decidido que eran subsidiarios de tratarse con TLSO y se evalúa qué información aporta la variación entre la radiografía al ingreso en decúbito y esta Rx0: de pie con TLSO, sin reposo en cama más que el necesario para adaptar la TLSO. La hipótesis es que valdrá para detectar «inestabilidades» más sutiles y se relacionará con el grado final de colapso, de cifosis.
Otra pregunta que surge en la consulta de revisión de estos pacientes es: ¿hay alguna forma de saber qué pacientes presentarán dolor lumbar bajo en el seguimiento?
Como hipótesis secundaria, se propone que tal vez una columna en una situación de menor estabilidad puede generar más sobrecarga de las articulares L5S1 que contribuya a la patogenia del dolor lumbosacro referido.
Los objetivos fueron:
- 1)
Valor predictivo clínico del incremento del colapso vertebral entre laradiografía al ingreso en supino y Rx0.
- 2)
Valor predictivo de dicho incremento acerca del resultado radiológico a laconsolidación (cifosis en la radiografía a los 3 meses).
Se realiza un estudio prospectivo de los pacientes con fractura estallido de T12 o L1 ingresados entre el uno de enero de 2011 y el 31 de diciembre de 2012, en los que, tras las pruebas de imagen pertinentes en cada caso, se decidió optar por tratamiento con ortesis tipo TLSO con apoyo en el manubrio esternal; para ello los criterios fueron: índice de Farcy <25, conminución en el TAC sagital <33% y ausencia de sintomatología neurológica. El seguimiento se extendió hasta diciembre 2013 (mínimo: un año, máximo 2). La serie se compone de 50 pacientes, a los que se les realizó estudio radiográfico al ingreso (supino), en bipedestación nada más colocar TLSO (Rx0) y, posteriormente, a los 3 meses (consolidación y retirada del corsé), y 6 meses y un año (solo cuando se consideró preciso), no se realizaron nuevas radiografías en las sucesivas revisiones clínicas hasta los 2 años.
Las variables utilizadas fueron:
- 1)
Demográficas: edad y género.
- 2)
Energía del traumatismo, agrupada como: a) caída de propia/escasa altura, b) caída de altura –precipitación– y c) tráfico/atropello.
- 3)
Radiológicas: índice de Farcy y cifosis local (Cobb a 3 vértebras) en las radiografías del protocolo radiológico antes expuesto. Las mediciones se realizaron en el lector computadorizado SECTRA en imágenes digitales, con las herramientas del propio programa.
- 4)
Clínicas: dolor regional a nivel de la fractura (referido o por presión digital directa) y dolor facetario lumbosacro.
Se estudiaron los valores absolutos así como los incrementos de las variables radiológicas citadas, relacionándolas con las clínicas. Se estratificaron los pacientes por edad y mecanismo de producción.
Se realizó intervención quirúrgica en 4 pacientes tras la realización de la radiografía en bipedestación con TLSO (Rx0): una artrodesis instrumentada, una fijación percutánea y dos refuerzos vertebrales (una cifoplastia y una vertebroplastia); ello se debió a un incremento considerable del índice de Farcy y/o a la aparición de un dolor local importante con la bipedestación que cedía con el supino. Además hubo dos pérdidas de seguimiento: un éxitus y un caso social. El estudio estadístico se llevó a cabo con los datos de los 44 pacientes restantes por la Unidad de Investigación Epidemiológica del hospital mediante el paquete estadístico R (ANOVA/Kurskall-Wallis, regresión lineal, selección de puntos de corte, efectos centrados).
ResultadosLa edad media fue de 62,8+14,5 años (24-82), con un importante sesgo hacia las edades avanzadas; así, los percentiles 25; 50 y 75 de la serie fueron: p25: 50 años, p50 (mediana):67,5 años y p75:75 años. La distribución por género fue de 30 de hombres y 20 mujeres.
Con respecto al tipo de traumatismo: 32 presentaron una caída al suelo de propia/escasa altura, 9 precipitación y 9 tráfico/atropello. Se observaron 36 fractura de L1 y 14 de T12. De los 50 pacientes, 27 fueron en 2012 y 23 en 2011.
El índice de Farcy al ingreso fue de 9,7+2,7 (5-19) y la cifosis local de 9°+3° (3°-21°).
No se produjo ninguna intervención quirúrgica durante el seguimiento (realizado en todos los casos en nuestro centro por el mismo médico), ni dolor residual a nivel toracolumbar (locorregional). Sí apareció dolor lumbosacro de características facetarias, diagnosticado tras una exploración específica en 16/44 pacientes (32%), de ellos, dos requirieron de un bloqueo del nervio del ramo dorsal a la carilla y 14 se resolvieron espontáneamente.
1.a pregunta: ¿predice algo del resultado clínico la variación del colapso vertebral al ponerse de pie con el corsé?
En el estudio de regresión lineal la única relación estadística se presentó entre el incremento del índice de Farcy de decúbito a bipedestación (Rx ingreso a Rx0) y la aparición de dolor lumbosacro en el seguimiento (p=0,017) estando ajustado por edad y género, variables ambas que no mostraron significación.
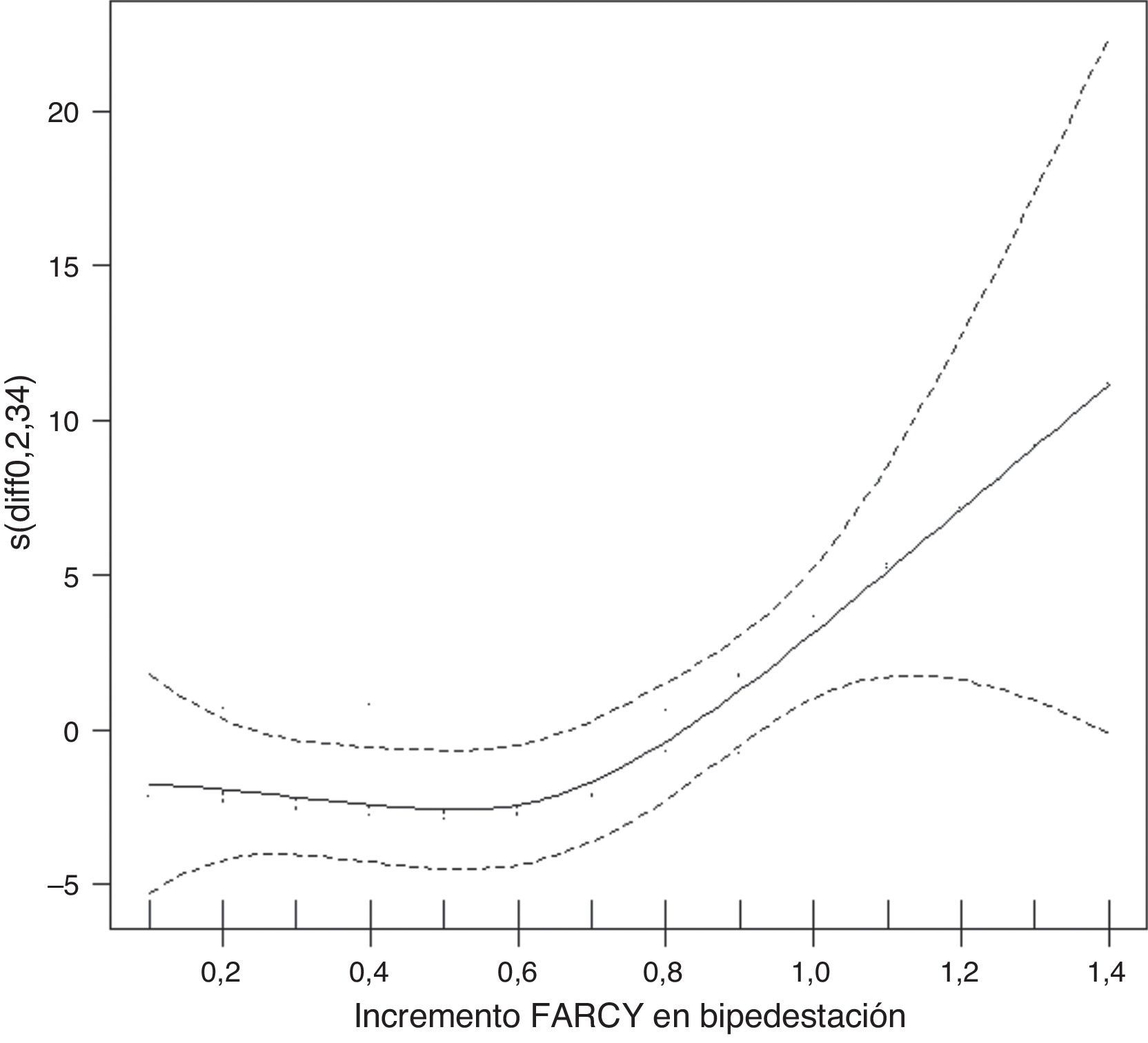
El estudio de efectos centrados muestra un punto de corte en 0,7; dicho de otro modo, si el índice de Farcy aumenta más de 0,7 es progresivamente más probable que aparezca dolor lumbosacro en el seguimiento de ese paciente (fig. 1).
2.a pregunta: ¿predice la cifosis final?
Al estudiar el subgrupo que reunía las dos condiciones de caída de propia/escasa altura y edad >60 años, se observó que si se comparaba el subgrupo de <70 años (n=14) con el de >70 años (n=19), el incremento de índice de Farcy era el mismo: 0,9; pero este suponía el 38% del colapso total hasta la consolidación en <70 años y tan solo el 25% en los >70 años. Esto es, a partir de los 70 años la vértebra se va a colapsar más durante los 3 primeros meses tomando como referencia la imagen de Rx0; o dicho de otro modo, en un paciente entre 60 y 70 años de ese subgrupo casi la mitad del colapso hasta la consolidación (el 38%) ya se ve en Rx0, mientras que en mayores de 70 años tan solo se ve el 25% del previsible colapso final: la fractura ha de colapsarse 3 veces más de lo que ha hecho al ponerse de pie el paciente con su TLSO.
El estudio de regresión lineal mostró una correlación entre el incremento en la cifosis local Rx ingreso a Rx0 (cifosis local Rx0- cifosis local Rx ingreso) y el índice de Farcy a los 3 meses (p=0,0048); siendo esta correlación:
Índice de Farcy a los 3 meses=10,2+2,8 x (cifosis local Rx0-cifosis local Rx ingreso).
R2=0,13; lo que significa la varianza de dicho incremento en la cifosis local explica el 13% de la variabilidad del índice de Farcy, ello supone que la variable (incremento cifosis local de Rx ingreso a Rx0) es un factor bastante importante para explicar los cambios en el resultado (Farcy a los 3 meses).
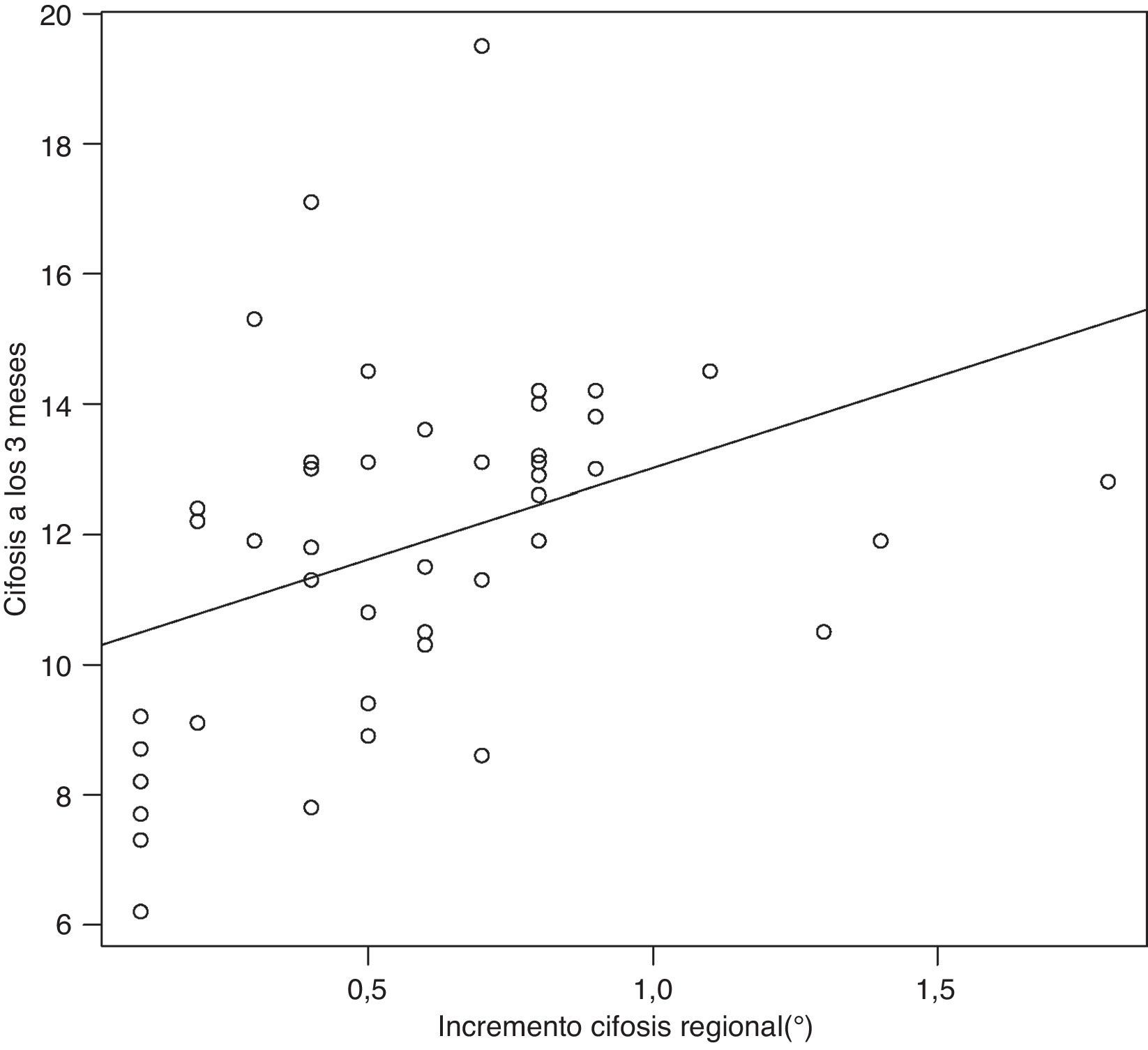
Pero la correlación es aún mayor entre el incremento en la cifosis local Rx ingreso a Rx0 (cifosis local Rx0 - cifosis local Rx ingreso) y dicha cifosis local a los 3 meses (p=0,002); (fig. 2):
Cifosis local a los 3 meses=8,6+4,1 x (cifosis local Rx0-cifosis local Rx ingreso).
R2=0,18; por lo que la varianza del incremento explica el 18% de la variabilidad en la cifosis local a los 3 meses y es un factor aún más importante a la hora de explicar la cifosis local a los 3 meses que a la de explicar el índice de Farcy a los 3 meses.
Por todo lo expuesto se objetiva que las dos maneras escogidas para medir la cifosis a los 3 meses son predecibles por el incremento en la cifosis local medida en la radiografía en supino al ingreso y la radiografía en bipedestación nada más colocar la TLSO.
Discusión¿Merece la pena realizar una radiografía en bipedestación a un paciente con una fractura estallido toracolumbar que decidimos tratar con TLSO nada más colocársela?
Una vez evaluado el paciente con una fractura estallido toracolumbar, definida como la conminución del cuerpo vertebral con rotura del muro posterior, sin compromiso neurológico y una vez valoradas sus pruebas complementarias, la primera pregunta que nos hacemos es si es candidato o no a tratamiento quirúrgico, o mejor aún: si merece la pena para el futuro del paciente ofrecerle tratamiento quirúrgico. En una reciente publicación de la colaboración Cochrane (Abodou)7, solo en lengua inglesa o china aparecen 597 artículos en la búsqueda primaria, pero tras el análisis de los trabajos, se seleccionaron tan solo dos: el de Wood de 20038 y el de Siebenga de 20069. Un metaanálisis de Gnanenthrian10, llegaba a conclusiones similares con una inclusión de otros dos trabajos que Abodou descartó: no hay diferencias en resultado clínico a 4 años de seguimiento, con más complicaciones y un coste mayor en el grupo de operados.
La lectura de los artículos muestra una serie de matizaciones a esto; así, Wood compara fracturas de T10 a L2 de una cifosis en torno a 10° durante 44 meses y Siebenga pacientes con una cifosis de 15° durante 4 años y tiene 3/32 fracturas de L3 o L4. Esto limita bastante la extrapolación del estudio al global de los pacientes ya que: a) las fracturas con esa cifosis no suelen plantearse como quirúrgicas en ausencia de lesión ligamentosa posterior (criterio de exclusión en ambas series, junto a la osteoporosis y edad mayor de 60 años); b) la cifosis local puede mantenerse clínicamente asintomática hasta 5-20 años11, por lo que los 4 años de seguimiento podría resultar escaso y c) los tratamientos no quirúrgicos no son uniformes (yeso, ortesis).
En nuestra serie la media del índice de Farcy y de la cifosis local fueron <10 y <10°, por lo que ninguno debería beneficiarse de un tratamiento quirúrgico y aun así se identificaron 4 pacientes susceptibles de tratamiento quirúrgico mediante la realización de la radiografía en bipedestación con TLSO (Rx0) por el colapso de su fractura, muchas veces acompañado de dolor local: aun con esos niveles de hundimiento del cuerpo vertebral en las imágenes en decúbito del ingreso puede haber pacientes susceptibles de un tratamiento más agresivo, en nuestra serie 4/50 (8%). También es cierto que los estudios referidos anteriormente se hicieron sobre una población como mucho de 59 años y en nuestra serie la media fue de 63 años y la mediana (p50) de 67,5 años, tal vez por ello la radiografía en bipedestación con TLSO (Rx0) que proponemos se introduzca en el protocolo de seguimiento de estos pacientes y estaría aún más iniciada en gente de un nivel etario como el de nuestra serie. En esta misma línea, se comentó que entre los pacientes con caída de propia/escasa altura hay cuanto menos una tendencia clara del colapso final con estratificación a los 70 años, siendo en >70 años el colapso mayor entre la radiografía en el momento inicial y la de los 3 meses; si bien la significación estadística no permite aseveración alguna, probablemente por el número de pacientes, si que nos habla de que, de alguna manera, la vértebra rota de un paciente de más de 70 años se colapsa más que la de uno entre 60 y 70, lo que parece de lógica por ley natural.
Además, de una manera grosera nos permite intuir el colapso final de la fractura, pues en mayores de 70 años será unas 3 veces lo que ya ha sucedido con la bipedestación (25% de media del colapso total a los 3 meses ya ha sucedido con la bipedestación), mientras que entre los 60 y los 70 años tan solo otro tanto y un poco más (38% de media del colapso total a los 3 meses ya ha sucedido con la bipedestación).
Otra duda que nos aparece incluso antes, desde un punto de vista cronológico, en la valoración de un paciente, que es referente al tratamiento, es la que atañe a la valoración de las pruebas complementarias, esto es: ¿cómo medir la cifosis resultante de la fractura de la manera más útil? Se escogieron el ángulo de Cobb y el índice sagital de Farcy, según las definiciones del Grupo de Estudio de Traumatismos Vertebrales12, siendo el primero de ellos el consensuado por dicho grupo y el segundo el tradicional, que, además, compara la situación postraumática con la anatomía normal en esa zona. En una reciente publicación13 se llega a la conclusión de que las dos mediciones menos susceptibles de error, independientemente incluso de la experiencia del médico investigador, son el índice de Farcy y la cifosis Cobb entre la vértebra craneal y la caudal a la fracturada (ángulo de Cobb recientemente referido), esta última medición a veces recibe el nombre de cifosis regional, pero para evitar confusiones con la cifosis regional entendida como cifosis lumbar, se ha preferido no emplear esta terminología en nuestro trabajo. Con ello, nuestras mediciones de la cifosis debida a la fractura se ajustan a lo más aceptado y propuesto en la literatura científica y las consideramos validadas por ella.
Pero una vez que: a) hemos medido las imágenes de una manera validada, b) decidido que el paciente no requiere cirugía por los criterios descritos de índice de Farcy, conminución del cuerpo vertebral (validado por Dai, a partir de la clasificación de McCormack, como único parámetro de dicha clasificación con valor predictivo en pacientes tratados sin cirugía) y ausencia de sintomatología neurológica (estabilidad según White y Panjabi) y c) decidido que se va a tratar con una ortesis tipo TLSO con apoyo en manubrio esternal, para aumentar el brazo de palanca anticifosante, ya que el corsé de Jewett no nos parece suficientemente anticifosante en estos pacientes y los casos tratados con corsé de Böhler no se han estudiado en esta serie; aún subyace la pregunta que dio origen al trabajo, esto es, ¿puedo predecir el resultado clínico y radiológico del paciente? Las conclusiones expuestas al final de la presente discusión pretenden responderla, al menos parcialmente.
Si bien es cierto que la región lumbosacra puede presentar sintomatología sensitiva irradiada de la región toracolumbar por los ramos terminales de las ramas posteriores de los nervios raquídeos de T10 a L214, la exploración clínica dirigida permite diagnosticar síndromes facetarios secundarios tras las fracturas toracolumbares. Dichos síndromes facetarios son bastante frecuentes entre los pacientes de nuestra serie (32%), tratados con corsé todos ellos, lo que pudiera explicarse por una eventual sobrecarga mecánica de la unión lumbosacra al disminuir el movimiento de la columna lumbar hasta L5. Así, se observa que si el índice de Farcy aumenta más de 0,7 es progresivamente más probable que aparezca dolor lumbosacro, por lo que podemos explicarle al paciente la situación y la historia natural benigna, casi siempre autorresolutiva.
El efecto de estudios centrado evalúa la relación entre dos factores con asociación significativa en el estudio de regresión lineal, asignando un valor cero al efecto nulo, positivo a la relación directamente proporcional y viceversa. Cabe argumentar que el orden de magnitud de los incrementos es pequeño, próximo al error de medición, pero precisamente el hecho de ser medidos por un traumatólogo independiente y siempre la misma persona, además ciego a los resultados, hace que el error se diluya y, por otra parte, el que las diferencias de resultados con significación estadística aun con esos pequeños valores (incremento de Farcy >0,7) hacen que el concepto cobre más valor.
ConclusionesLa radiografía en bipedestación inmediata a la colocación de TLSO, comparándola con la radiografía en supino al ingreso, predice:
- 1)
La aparición de dolor lumbosacro en el seguimiento, cuando la variación en el índice de Farcy sea >0,7.
- 2)
La cifosis final, medida tanto mediante el índice de Farcy como mediante la cifosis local, con modelos matemáticos de regresión lineal.
Por ello: recomendamos la realización de una radiografía en bipedestación a los pacientes con fractura estallido T12 o L1 a los que se decide tratar con TLSO nada más adaptarsela, probablemente de manera especial a los pacientes de 60 o más años.
Nivel de evidenciaNivel de evidencia II.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.