Evaluar la utilidad de la resonancia magnética (RM) tomada en 20° de flexión de rodilla en el diagnóstico del dolor patelofemoral (DPF) causado por mal alineamiento patelar (MAP).
Material y métodoSe realizaron 25 RM en pacientes con DPF en los cuales se sospechó de MAP como causa y 25 en pacientes sin DPF (grupo control). Se midieron: distancia surco intertroclear-tuberosidad anterior tibial (SIT-TAT) y los ángulos de: Laurin modificado, Merchant y Troclear. Análisis estadístico con los test de ANOVA, Fischer y Pearson.
ResultadosHubo diferencias significativas entre los pacientes con DPF vs. grupo control en relación a: distancia SIT-TAT (11,79mm vs. 9,35mm, p=0,002), ángulo de Laurin modificado (12,17° vs. 15,56°, p=0,05) y ángulo Troclear (139° vs. 130,02°, p=0,049). Respecto al ángulo de Merchant no hubo diferencias significativas. La distancia SIT-TAT tuvo un valor predictivo positivo (VPP) del 70% para DPF, con una sensibilidad del 51,61% y una especificidad del 53,33%. El ángulo de Laurin modificado tuvo un VPP del 77,78% para DPF, con una sensibilidad del 28% y una especificidad del 92%. El ángulo Troclear tuvo un VPP del 85,71% para DPF, con una sensibilidad del 24% y una especificidad del 96%.
ConclusionesLa RM en 20° de flexión puede confirmar el MAP como causa de DPF. La determinación de alteraciones de la distancia SIT-TAT, báscula patelar y ángulo Troclear se correlaciona positivamente con la presencia del DPF, sugiriendo que este es causado por un mal alineamiento leve.
The aim of this study is to evaluate the usefulness of Magnetic Resonance Imaging (MRI) at 20° of knee flexion in patients with patellofemoral pain syndrome (PFPS) caused by suspected patellofemoral malalignment (PFM).
Material and methodFifty MRIs were performed on 25 patients with PFPS secondary to suspected PFM based on clinical examination, and on 25 patients without PFPS (control group). Measurements were made of tibial tuberosity-trochlear groove distance (TTTG) and modified Laurin, Merchant and trochlear angles. The results were analyzed with ANOVA and Fischer tests. Pearson correlation coefficients were used to analyze differences between PFPS and control cases. Specificity, sensitivity, positive predictive value and negative predictive value for knee pain were documented.
ResultsSignificant differences were observed between PFPS and control groups in TTTG (11.79mm vs. 9.35mm; P=.002), Laurin angle (12.17° vs. 15.56°; P=.05), and trochlear angle (139° vs. 130.02°; P=.049). No differences were found between groups as regards the Merchant angle (P=.5). TTTG was 70% predictive of PFPS; however, it was only 53.33% specific, with a sensitivity of 51.61% for PFPS. Laurin angle was 77.78% predictive of PFPS, with a specificity of 92% and a sensitivity of 28%. Trochlear angle was 85.71% predictive of PFPS, with a specificity of 96% and a sensitivity of 24%.
ConclusionsMRI can confirm clinically suspected PFPS secondary to malalignment. MRI determination of TTTG, patellar tilt, and trochlear angle correlates positively with clinical diagnosis of PFPS, suggesting that PFPS is caused by subtle malalignment.
El dolor anterior de rodilla es un motivo frecuente de consulta en los pacientes jóvenes. Este se relaciona principalmente con alteraciones de la articulación patelofemoral, los cuales pueden afectar la mecánica articular normal, resultando en inestabilidad patelar o a largo plazo en cambios degenerativos evolutivos o artrosis patelofemoral1–3. El dolor es comúnmente relacionado a un mal alineamiento patelar (MAP), con la luxación patelar representando la expresión más extrema de esta enfermedad.
En los últimos años, un mejor entendimiento de las enfermedades responsables del dolor patelofemoral (DPF) ha llevado a una mejora en los métodos para el manejo de este, sin embargo, para que este tratamiento sea exitoso es crucial identificar cual es el origen del dolor mediante el examen físico y las técnicas de imágenes4.
Cuando la causa del DPF es el mal alineamiento, radiografías o tomografía axial computarizada (TAC), pueden ser utilizadas con el fin de detectar el sitio donde la anatomía esta alterada4,5. Sin embargo existen muchas formas de realizar estos exámenes y hay un amplio rango de valores descritos como «normales» en la literatura, lo que hace que la interpretación final resulte confusa2,4,6–8. Es por esta razón, que la utilidad de las imágenes en el diagnóstico del DPF ha estado frecuentemente en debate.
La resonancia magnética (RM) puede facilitar el diagnóstico en los pacientes con presentaciones clínicas equívocas, ya que logra visualizar defectos condrales que pueden causar dolor además del probable MAP en estos casos. La detección de lesiones del cartílago del compartimento patelofemoral puede ser útil en la planificación preoperatoria de procedimientos destinados a disminuir la presión de contacto patelofemoral en los sitios lesionados o a tratar las lesiones condrales.
Diferentes estudios refieren el uso de la RM como herramienta diagnóstica de un MAP en los pacientes con dolor anterior de rodilla, señalándola como comparable en valor diagnóstico a otros exámenes clásicos6,9–11.
El objetivo de este estudio es evaluar la utilidad de la RM a 20° de flexión de rodilla en los pacientes con DPF causado por un probable MAP.
Nuestra hipótesis es que los hallazgos de un MAP en la RM tendrían una correlación positiva con DPF y, que además, al mismo tiempo sería posible detectar lesiones condrales que también actúan como fuente de DPF.
Material y métodoVeinticinco RM en 20° de flexión de rodilla fueron realizadas a 25 pacientes con DPF con sospecha de un MAP como causa de este (pacientes que consultaban por dolor anterior de rodilla que incrementa con carga en flexión mayor a 20°, con episodios de subluxación patelar, sin episodios francos de luxación) y 25 RM en 20° de flexión de rodilla fueron realizadas a 25 pacientes sin DPF, los cuales representan al grupo control. Las RM fueron realizadas en 20° de flexión de rodilla, ya que en ese instante de la flexión, la patela se encaja en la tróclea. Los datos fueron medidos en el corte axial correspondiente a la zona más profunda de la tróclea femoral.
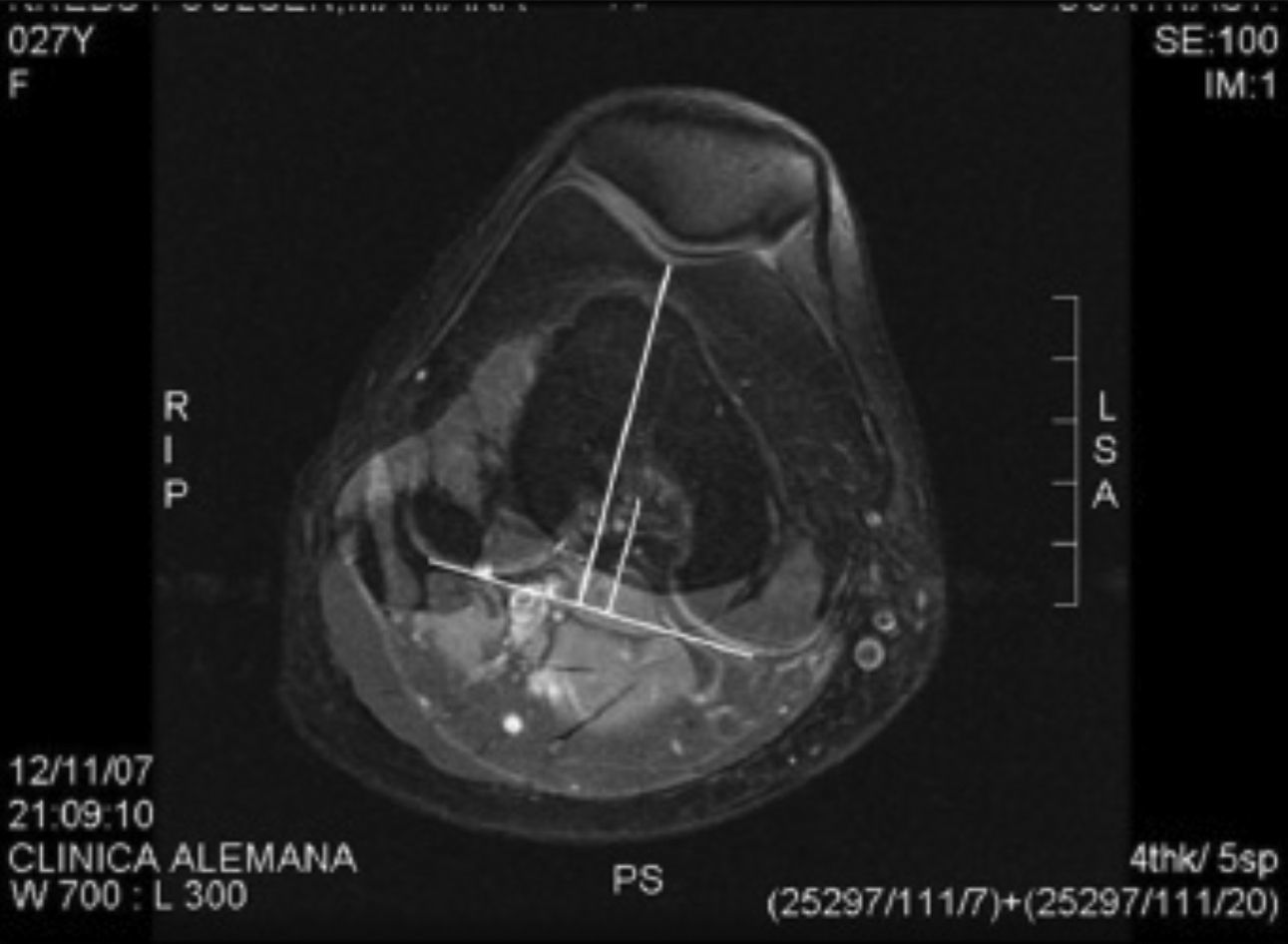
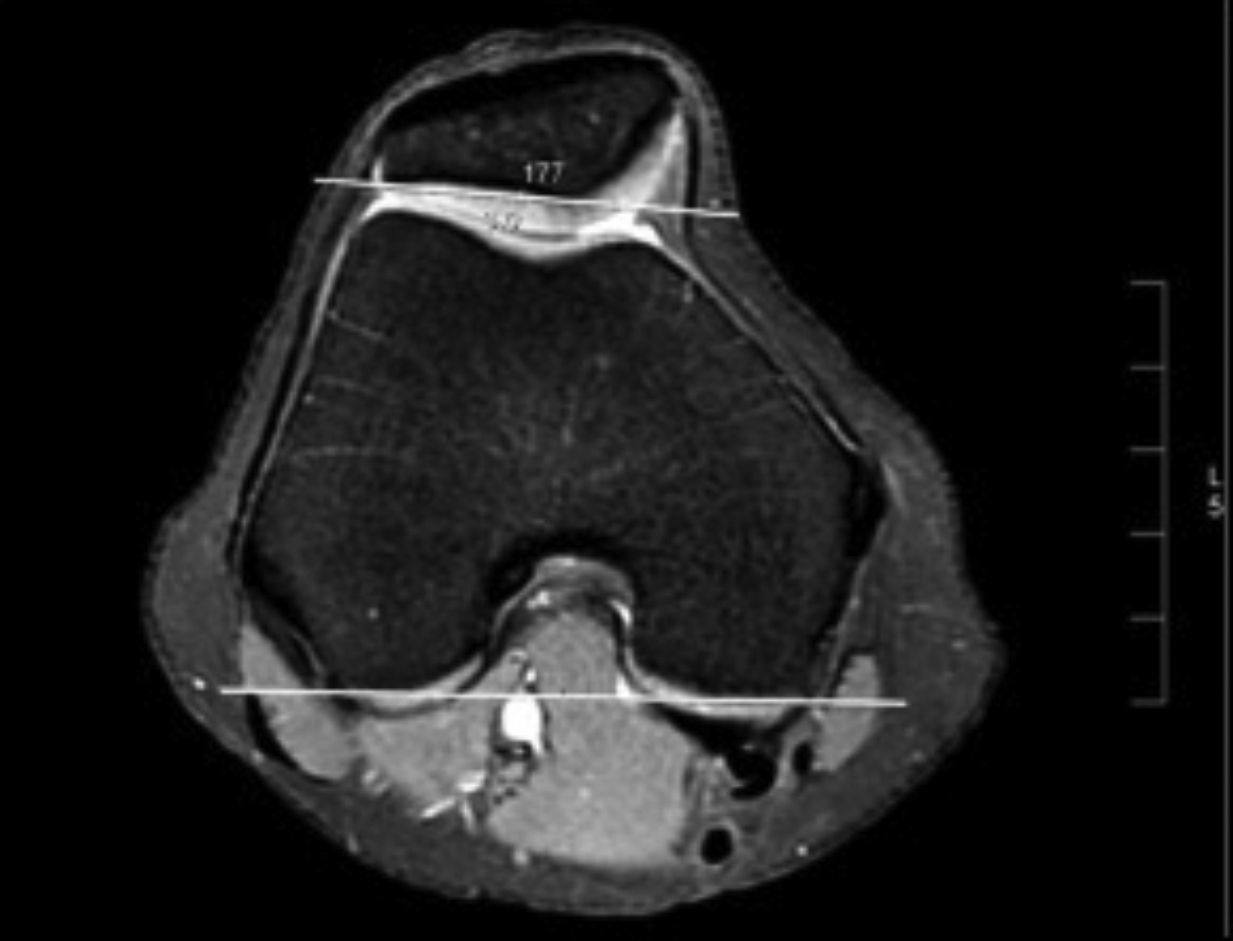
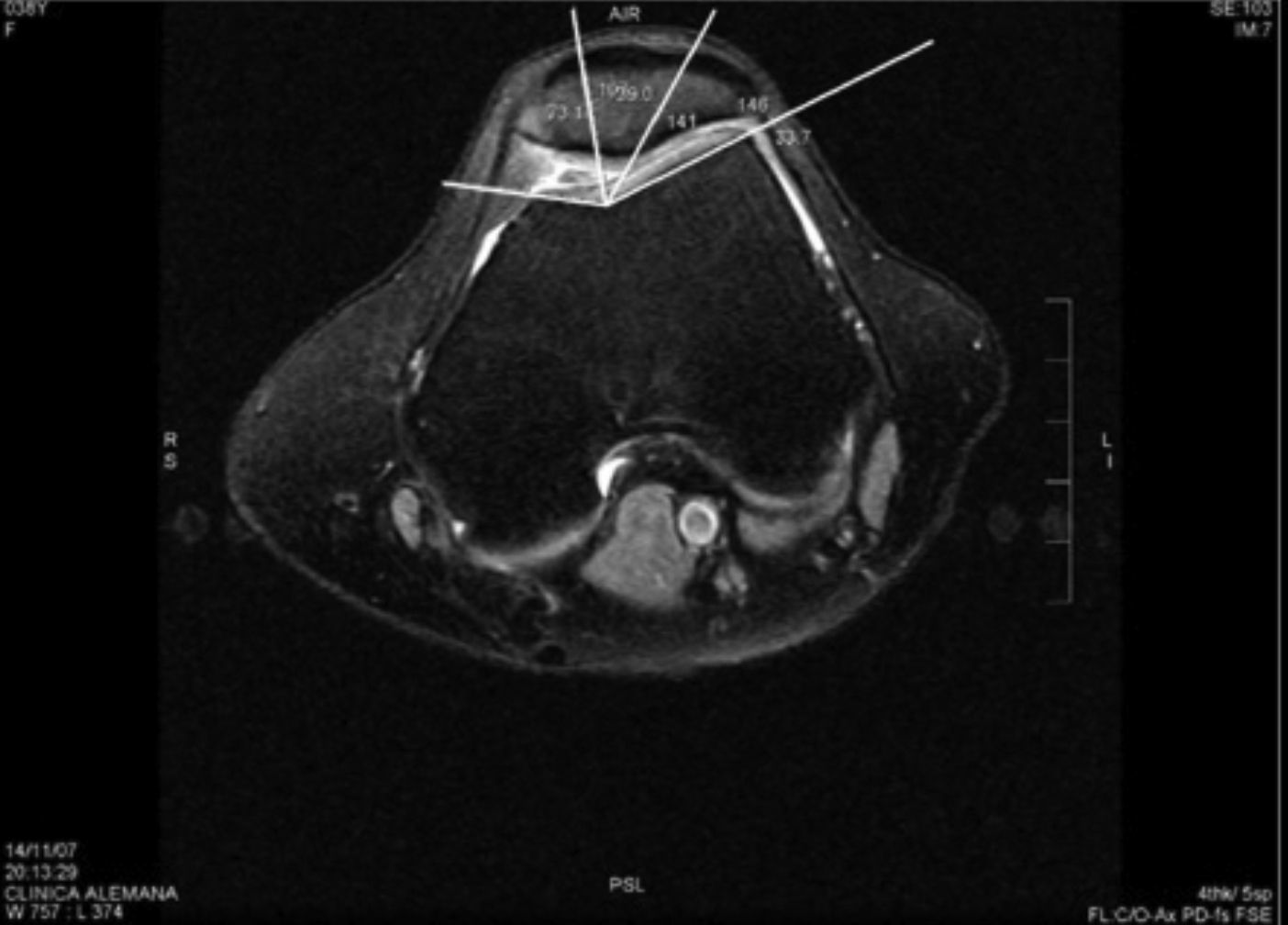
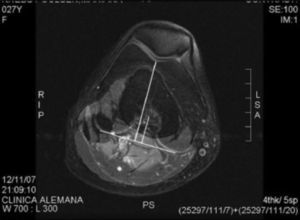
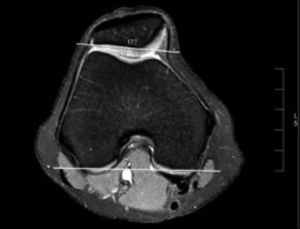
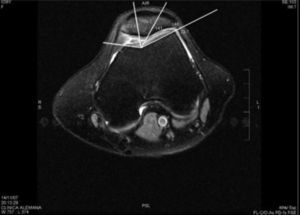
Los parámetros medidos fueron: distancia surco intertroclear-tuberosidad anterior tibial (SIT-TAT)12 (para evaluar el desplazamiento lateral del mecanismo extensor [fig. 1]), el ángulo de Laurin modificado13 (utilizando una línea dibujada en el aspecto posterior de los cóndilos femorales como referencia para evaluar la báscula (Tilt) patelar [fig. 2]), el ángulo de Merchant14 (utilizado para evaluar subluxación patelar [fig. 3]) y el ángulo Troclear13 (para evaluar posibles displasias trocleares [fig. 3]). Todos fueron medidos en 20° de flexión de rodilla utilizando la imagen ósea de las RM.
Medición de la distancia surco intertroclear-tuberosidad anterior tibial. La línea larga llega a la zona superior de la tuberosidad anterior de la tibia, la línea corta llega a la zona central de la escotadura posterior femoral. Ambas son perpendiculares a una línea que une ambos cóndilos femorales posteriores.
La condromalacia patelar fue definida como la presencia de una señal heterogénea o defectos en el cartílago patelar en la RM.
Además se documentaron lesiones condrales, meniscales y ligamentarias en toda la rodilla.
Se utilizó un resonador General Electric® de 1,5 tesla (GE Medical Systems, Milwaukee, WI, EE. UU.).
En el grupo de pacientes con DPF, 6 (24%) eran varones y 19 (76%) mujeres. La edad promedio fue de 37,1 años (rango: 15-54). En el grupo control, 3 (12%) pacientes eran varones y 22 (88%) mujeres, con una edad promedio de 38,85 años (rango: 16-56). En este grupo, la RM se solicitó por sospecha clínica de síndrome meniscal, sin otros hallazgos clínicos asociados.
Análisis estadísticoLa distancia SIT-TAT y los ángulos de Laurin modificado, Merchant y Troclear en los pacientes con y sin DPF fueron analizados utilizando los test de ANOVA y Fischer. Se midieron los coeficientes de correlación de Pearson para analizar las diferencias entre ambos grupos.
Se documentaron además: sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN).
Este estudio fue realizado conforme a las normas éticas y contó con la aprobación de nuestra institución.
ResultadosEn la tabla 1 se presentan los resultados obtenidos después de evaluar los parámetros de un MAP en las RM de los pacientes con y sin DPF, comparando nuestros resultados con los descritos en la literatura para un MAP evaluado con la TAC15–17. Respecto a nuestros resultados, observamos una diferencia significativa en la distancia SIT-TAT, el ángulo de Laurin modificado y el ángulo Troclear entre los pacientes con DPF y el grupo control. No se encontraron diferencias significativas en el ángulo de Merchant entre los pacientes con DPF y el grupo control.
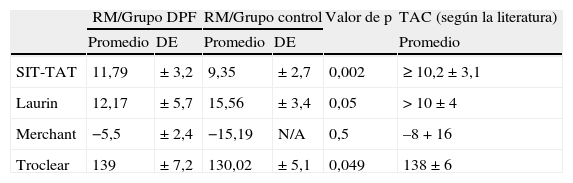
Valores promedio de las mediciones evaluadas con RM en los pacientes con DPF y grupo control, y los valores promedios de la TAC según la literatura
| RM/Grupo DPF | RM/Grupo control | Valor de p | TAC (según la literatura) | |||
| Promedio | DE | Promedio | DE | Promedio | ||
| SIT-TAT | 11,79 | ±3,2 | 9,35 | ±2,7 | 0,002 | ≥10,2±3,1 |
| Laurin | 12,17 | ±5,7 | 15,56 | ±3,4 | 0,05 | >10±4 |
| Merchant | −5,5 | ±2,4 | −15,19 | N/A | 0,5 | –8+16 |
| Troclear | 139 | ±7,2 | 130,02 | ±5,1 | 0,049 | 138±6 |
En el análisis de la distancia SIT-TAT, cuando 10mm fue escogido como valor de corte, se observó que una distancia SIT-TAT≥10mm, tuvo una sensibilidad del 51,61%, especificidad del 53,33%, VPP del 69,57% y VPN del 34,78% para la presencia de dolor anterior de rodilla. Los pacientes con DPF tuvieron significativamente mayor desviación lateral de la tuberosidad anterior de la tibia que los pacientes del grupo control.
En relación al ángulo de Merchant, cuando se escogió como rango crítico de –8° a +16°, un ángulo ≥16° tuvo un 60% de sensibilidad, 36% de especificidad, 48,39% del VPP y 47,37% del VPN para la presencia de dolor anterior de rodilla.
A pesar de que los pacientes con DPF tuvieron mayores valores en el ángulo de Merchant, esta diferencia no fue significativa.
En el análisis del ángulo de Laurin modificado, cuando<8° fue escogido como valor de corte, un ángulo<8° tuvo una sensibilidad del 28%, especificidad del 92%, VPP del 77,78% y VPN del 56,1% para la presencia de dolor anterior de rodilla.
Los pacientes con DPF tuvieron valores significativamente menores en este ángulo y, por tanto, un mayor Tilt patelar lateral que los pacientes del grupo control.
Respecto al ángulo Troclear, cuando 144° fue escogido como valor de corte, un ángulo>144° tuvo una sensibilidad del 24%, especificidad del 96%, VPP del 85,71% y VPN del 55,81% para la presencia de dolor anterior de rodilla.
Los pacientes con DPF tuvieron significativamente mayores ángulos trocleares que los pacientes del grupo control y, por tanto, una mayor tendencia a desarrollar displasia troclear.
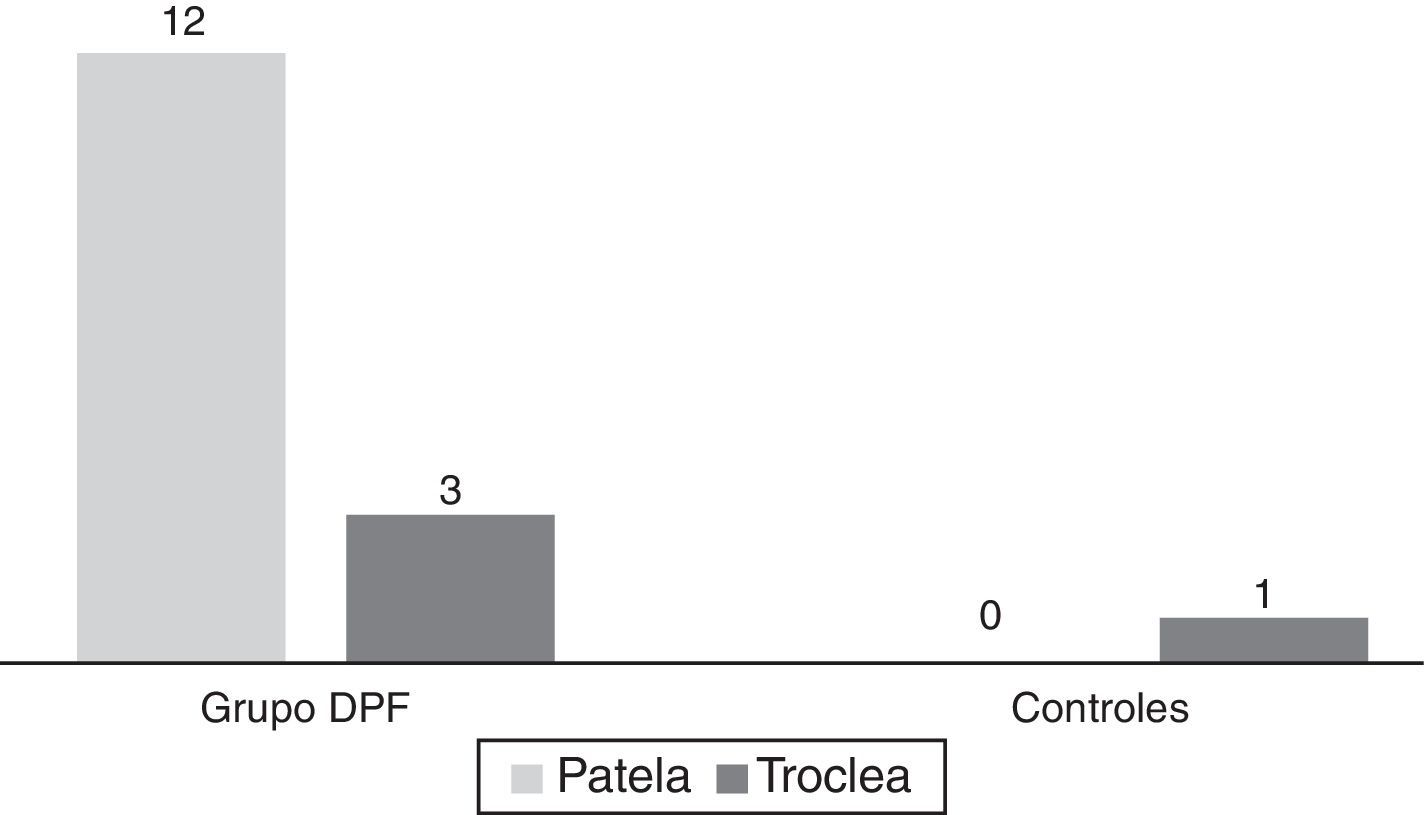
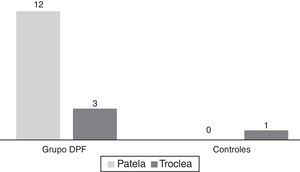
En la figura 4 se describe la frecuencia de lesiones condrales patelofemorales encontradas en los grupos con DPF y el grupo control. Dentro de estas, la condromalacia patelar fue observada solo en sujetos del grupo con DPF (12). Estas lesiones mostraron un VPP del 93,7% para la presencia de dolor anterior de rodilla, con una sensibilidad del 60% y una especificidad del 96%.
DiscusiónSe ha mencionado previamente en la literatura que la RM en los pacientes con dolor anterior de rodilla puede mostrar un Tilt patelar anormal o incluso subluxación patelar9,10,15–18.
En este estudio, la distancia SIT-TAT promedio en los pacientes con DPF fue de 11,79±3,2mm. Este resultado se correlaciona fuertemente con los resultados presentados por Jones et al.15 (12,2mm en estudios con TAC en 20° de flexión de rodilla) y Wittstein et al.19 (12,6mm con RM en extensión completa de rodilla).
Sin embargo, como mencionamos previamente, existen diferencias entre las mediciones consideradas como «normales» por distintos estudios. Esto puede deberse a que al rotar la tibia a externo en la extensión completa de rodilla se provoca un incremento de la lateralización del tubérculo tibial. Es por esto que este estudio fue realizado en 20° de flexión de rodilla dado que a este grado de flexión, la patela se encaja en el surco troclear y los ángulos medidos son más predictivos de DPF.
Valores de la distancia SIT-TAT>10mm pueden ser utilizados para identificar pacientes con leve MAP con alta especificidad y sensibilidad, tanto en TAC (95 y 85% respectivamente)15, como en RM (70 y 64% respectivamente)19.
En este estudio cuando 10mm fue elegido como valor crítico, la distancia SIT-TAT fue predictiva de DPF en un 70% de los casos, sin embargo este valor de corte solo fue un 53,3% específico y 51,61% sensible para la presencia de dolor anterior de rodilla.
Un ángulo de Laurin modificado<8° tiene una alta especificidad y sensibilidad para dolor anterior de rodilla en TAC en extensión completa (90 y 96% respectivamente)20 y RM (70 y 93% respectivamente)19.
Nuestros resultados muestran que este ángulo medido en RM con 20° de flexión, al tomar como valor de corte<8°, fue predictivo para la presencia de DPF en el 77,78% de los casos, con una especificidad del 92% y una sensibilidad del 28%.
Documentamos que un ángulo Troclear mayor a 144° fue predictivo de DPF en un 87,51% de los casos, con una especificidad de un 96% y una sensibilidad del 24%. Según nuestro conocimiento, este es el primer estudio en demostrar una correlación de este ángulo con DPF.
También es importante destacar el gran número de lesiones condrales en el grupo de pacientes con DPF en comparación al grupo control. La detección de estas lesiones puede ser la principal ventaja de la RM vs. TAC en los pacientes con dolor anterior de rodilla y, en algunos casos, incluso puede llegar a modificar el tratamiento.
Las debilidades de este estudio son el grupo control, ya que los sujetos no tenían rodillas completamente normales y la falta de comparación con la TAC el cual es el examen imagenológico estándar de oro en el diagnóstico de un MAP. Por lo tanto, es necesario continuar este estudio con un mayor número de casos y correlacionar nuestros resultados con la TAC, lo cual podría ayudar a validar nuestras mediciones.
En conclusión podemos decir que el uso de la RM en 20° de flexión puede confirmar el diagnóstico de un MAP en los pacientes con DPF.
La determinación basada en los hallazgos de la RM de la lateralización del tubérculo tibial a través de la distancia SIT-TAT, alteraciones en el Tilt patelar (ángulo de Laurin modificado) y el ángulo Troclear se correlacionan positivamente con el diagnóstico clínico de dolor anterior de rodilla, sugiriendo que este es causado por un leve MAP. Sin embargo, es importante destacar que es necesario afinar los puntos de corte de las mediciones establecidas ya que las sensibilidades, especificidades y valores predictivos obtenidos no fueron las ideales en todos los casos.
Una importante ventaja de la RM sobre la TAC en este tipo de pacientes es que la primera hace posible la evaluación de lesiones asociadas, particularmente lesiones condrales en el compartimento patelofemoral.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.