La tuberculosis osteoarticular del tobillo es una presentación infrecuente de la tuberculosis ósea (10% de los casos). La baja frecuencia de presentación y la clínica inespecífica hace que sea habitual el retraso en el diagnóstico y en el tratamiento. El estudio radiológico es normal en fases iniciales, y la analítica no muestra alteraciones características. La TAC y la RM son útiles en el diagnóstico. La quimioterapia es la base del tratamiento, y la cirugía puede ser necesaria para obtener el diagnóstico y como parte del tratamiento.
Presentamos el caso una niña de 22 meses afecta de tuberculosis de tobillo. El diagnóstico se confirmó mediante biopsia sinovial. No hubo antecedentes de contacto personales ni familiares con enfermos de tuberculosis. No existía ningún factor de riesgo para la enfermedad. No tuvo foco pulmonar. El diagnóstico fue tardío (un año tras el inicio de la clínica). El tratamiento fue médico (tuberculostáticos) y precisó cirugía para evitar actitud en equino y un mayor deterioro articular. El resultado clínico y funcional fue bueno tras un seguimiento de 20 años.
Articular tuberculosis of the ankle joint is a rare presentation of skeletal tuberculosis (10% of cases). This unusual location and the low index of clinical suspicion leads to delays in diagnosis and treatment. Radiographic and analytic studies are unspecific in the first stage. CAT and MRI are useful in diagnosis. Chemotherapy is the mainstay of treatment and surgery is often required to establish the diagnosis and in the treatment.
We report a case of ankle tuberculosis in a 22 month-old child. The diagnosis was confirmed by synovial biopsy. There was no patient or family contact with tuberculosis patients. There was no risk factor. There was no lung disease. Diagnosis was made 1 year after onset of symptoms. The treatment was with chemotherapy and surgery was performed as preventive treatment of equinus deformity and osteoarthritis. Good clinical and functional outcome was achieved after 20 years of follow up.
La tuberculosis (TBC) de los huesos y articulaciones es una inflamación granulomatosa producida por Mycobacterium tuberculosis. Es una enfermedad localizada y destructiva que suele ser transportada por la sangre desde un foco primario (ganglios linfáticos peribronquiales o mesentéricos infectados). La TBC extrapulmonar suele afectar a gente con deterioro de su estado inmune, incluyendo niños, ancianos y pacientes con enfermedad renal o portadores del VIH1.
La frecuencia de la TBC ha disminuido mucho en las últimas décadas, sobre todo en los países desarrollados, aunque sigue siendo un problema en África subsahariana y en el Sudeste Asiático2. La TBC continúa siendo una enfermedad de considerable prevalencia en nuestro país. La incidencia en España era de 70 casos/100.000 habitantes en 1990, y de alrededor de 30/100.000 desde el año 2000 hasta el 20073–5.
Puede afectar prácticamente a todas las articulaciones, siendo la más frecuente la vertebral (50%). La localización en el pie y el tobillo es poco frecuente (entre 5% y 10%, según los autores). Y la presentación exclusivamente osteoarticular es rara, constituyendo en torno al 2-5% de los casos de TBC extrapulmonar6,7.
Aunque existen trabajos publicados sobre el tratamiento de la tuberculosis y su afectación en las articulaciones de pie y tobillo, hay pocos estudios sobre el seguimiento y evolución a largo plazo de estos pacientes. Este artículo expone el caso de un paciente afecto de tuberculosis de tobillo con un seguimiento de 20 años. Se expone también la dificultad en el diagnóstico, lo cual retrasa la aplicación de un tratamiento correcto y se hace una revisión de la literatura.
Caso clínicoPresentamos el caso de una paciente que acudió a consulta por primera vez a los 22 meses de edad. La paciente nació en España y no presentaba ningún factor de riesgo para la aparición de la enfermedad. La situación socioeconómica familiar era buena. En la entrevista clínica no se nos comunicó que la paciente ni ninguna persona de su entorno hubiese viajado a zonas endémicas de TBC.
Presentaba tumefacción y dolor en el tobillo derecho, cojera y extremidad inferior derecha en rotación externa. Tres semanas antes había sido diagnosticada de esguince de tobillo y tratada con inmovilización durante 2 semanas. Tanto el estudio radiográfico como las analíticas y pruebas reumáticas eran normales. Se realizó una RM de tobillo que solo mostró sinovitis inespecífica, sin aclarar el diagnóstico. El estudio analítico y las pruebas reumáticas fueron normales.
Al año de evolución, y por persistencia de los síntomas, se decidió realizar biopsia sinovial y el resultado fue una TBC de tobillo. Se realizó estudio con radiografías de tórax y se descartó que la paciente tuviera afectación pulmonar. Se instauró tratamiento antibiótico (isoniacida y rifampicina) durante 9 meses y ortesis de descarga durante 3 meses. A los 4 años de edad se encontraba asintomática y la infección solucionada.
A los 9 años la movilidad del tobillo era casi completa, pero se apreciaba atrofia del tríceps sural y retracción del tendón de Aquiles. La EMG era normal. Se intervino realizando un alargamiento del Aquiles derecho con deslizamiento para mejorar la marcha. Después de la inmovilización y la posterior rehabilitación la paciente mejoró, aunque persistía el dolor en la cara anterior del tobillo derecho que se controlaba con antiinflamatorios.
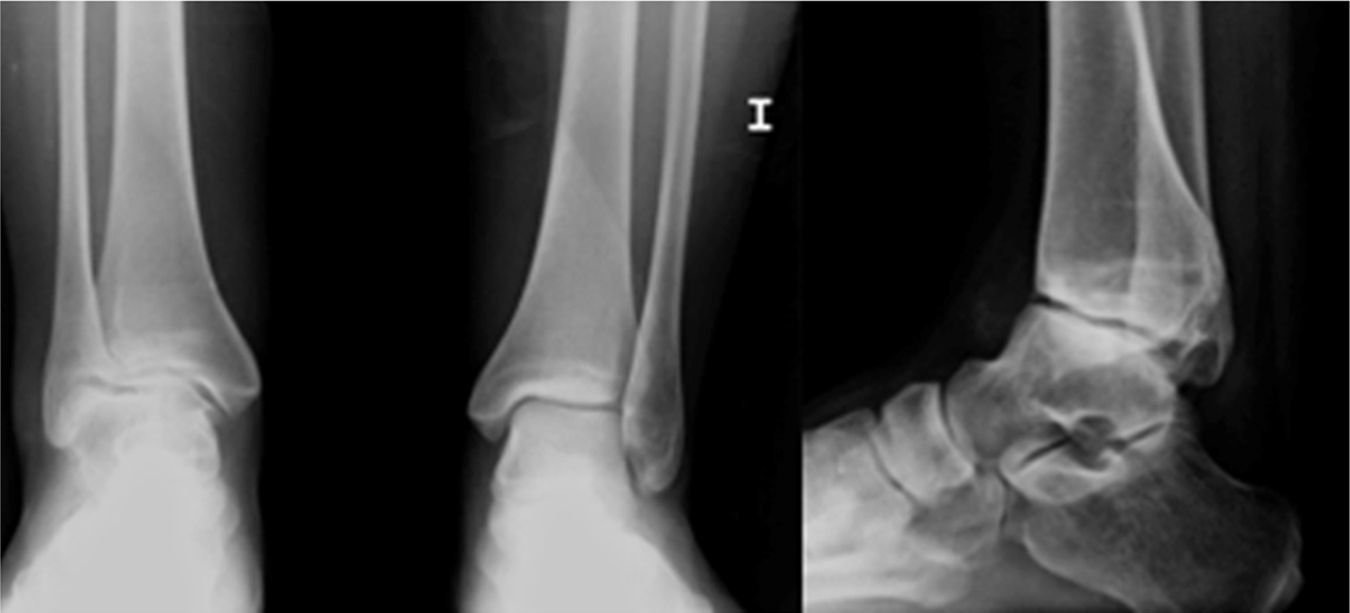
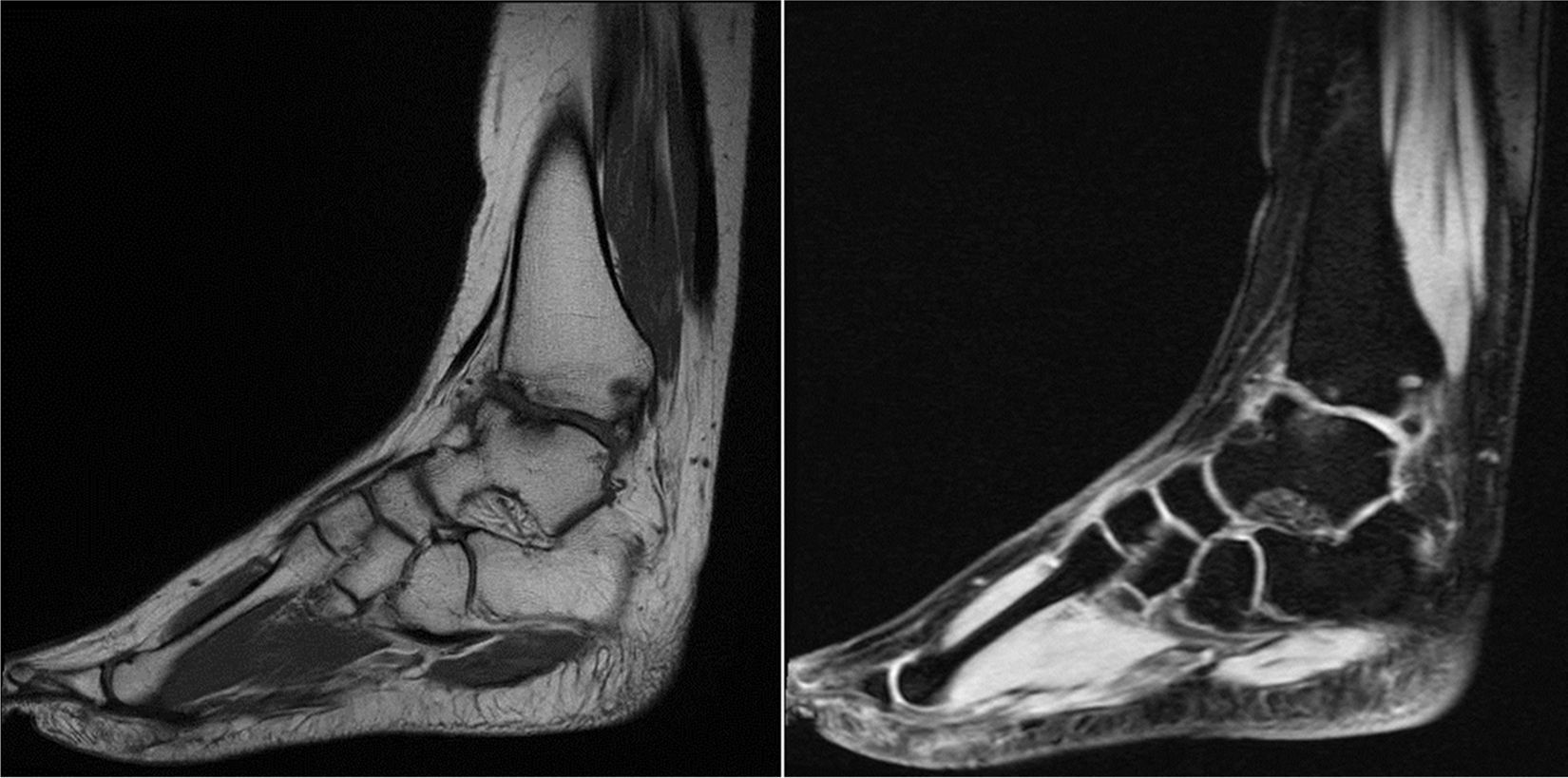
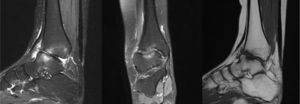
A los 12 años se valoró nuevamente por limitación de la movilidad. El estudio radiológico mediante radiografías en carga de ambos tobillos mostró destrucción de las superficies articulares de tibia y astrágalo, con osteofitos y afectación del espacio articular (fig. 1). La RM mostraba secuelas de la TBC, pero sin sinovitis activa (fig. 2). Se realizó una artroscopia de tobillo, con artrolisis anterior de la articulación, resecando tejido fibroso y osteofitos anteriores.
En la actualidad tiene 22 años de edad. En el último estudio con RM se aprecian las secuelas de la TBC (fig. 3), no obstante, lleva una vida normal. Es estudiante y consciente de sus limitaciones físicas. Practica natación y ciclismo y sabe que no debe correr o saltar. Toma antiinflamatorios de forma ocasional y sigue revisiones periódicas.
DiscusiónEste caso clínico es una muestra de lo difícil que puede ser el diagnóstico de la TBC osteoarticular en sus fases iniciales. Para un diagnóstico precoz hay que tener un alto índice de sospecha clínica y realizar TAC o/y RM de forma temprana. A pesar de esto, el diagnóstico definitivo en nuestro caso solo se alcanzó tras el estudio anatomopatológico, tras un año del inicio de los síntomas.
ClínicaLa artritis u osteoartritis tuberculosa es monoarticular en torno al 90% de los casos. Afecta a los miembros inferiores en el 60-80% de las ocasiones, siendo la articulación más frecuentemente afectada en los niños la cadera. La TOA de pie y tobillo representa el 10-22% de los casos y compromete con mayor frecuencia el calcáneo y la articulación mediotarsiana.
El cuadro clínico comprende tumefacción, limitación del rango articular, dolor de intensidad moderada y cojera, síntomas de presentación subaguda o crónica y de carácter progresivo. La presencia de abscesos o fistulizaciones a la piel es menos frecuente. A nivel regional es posible encontrar adenopatías inguinales o axilares.
Pruebas complementariasHabitualmente los hallazgos en los estudios por radiografía simple son inespecíficos y dependen en gran medida del grado de evolución de la enfermedad. En fases iniciales las radiografías son normales. En casos evolucionados podemos ver la triada clásica de Phemister: osteoporosis yuxtaarticular, erosiones óseas de localización periférica y pinzamiento (progresivo) del espacio articular.
Según Chen pueden distinguirse 4 grados evolutivos en la TOA8. El estadio 1 presenta infección de revestimiento sinovial acompañada de erosión ósea leve u osteoporosis circunscrita. El estadio 2 se caracteriza por erosiones óseas francas u osteomielitis tuberculosa, pero sin compromiso del espacio articular. En el estadio 3 encontramos mayor afectación ósea y sinovial con pérdida del espacio articular. En el estadio 4 existe afectación de más de una articulación peritalar o presencia de artritis piogénica acompañante con evidente desorganización de la arquitectura ósea. En oposición a la clásica evolución de las artritis piógenas, en la osteoartritis tuberculosa el espacio articular se encuentra preservado hasta estadios avanzados, debido a que el agente causal carece de encimas proteolíticas.
La ecografía articular puede detectar de forma precoz engrosamiento sinovial, derrame articular, abscesos y erosiones óseas.
Los estudios por TAC y RM son más fiables a la hora de detectar la TOA en sus fases tempranas. La TAC es útil para la valoración de la anatomía ósea, determinar si existe o no discontinuidad cortical o destrucción articular. La TAC es asimismo capaz de mostrar la existencia de abscesos y secuestros óseos, siendo útil como guía para la realización de punción-biopsia. La RM es capaz de mostrar pannus sinovial, derrame articular, destrucción del cartílago articular, erosiones óseas, edema subcondral, abscesos e inflamación. Por todo ello se considera la herramienta de imagen más útil para la valoración de la TOA9,10.
Los análisis sanguíneos tienen escaso valor diagnóstico, pudiendo revelar síndrome inflamatorio biológico de intensidad variable. La elevación de la VSG se produce en un en el 80-90% de los casos. La PCR y los parámetros de metabolismo óseo pueden asimismo encontrarse alterados.
DiagnósticoLa primera consideración que debe tenerse en cuanto al diagnóstico es que en muchas ocasiones se realiza de forma tardía debido a la falta de especificidad clínica y de las pruebas complementarias. Esto hace que debamos plantearnos diagnósticos iniciales que van desde la sinovitis vellonodular pigmentada hasta la artropatía neuropática del pie diabético, las enfermedades por depósito de microcristales (principalmente gota y condrocalcinosis), la artritis reumatoide, la sarcoidosis y las enfermedades infecciosas de desarrollo subagudo, como la enfermedad de Lyme, la brucelosis, la artritis fúngica o la sífilis secundaria.
El periodo entre la aparición de los primeros síntomas y el diagnóstico es variable, con un promedio de 18 meses. En la revisión de la bibliografía encontramos que Dhillon y Nagi11 constataron un importante retraso diagnóstico en su serie de pie y tobillo con intervalos entre el inicio de los síntomas y el diagnóstico definitivo de 2 meses a 1,9 años. En la revisión de 70 casos de pacientes con TOA de pie y tobillo realizada por Gursu2 la media de tiempo para la obtención del diagnóstico definitivo desde el inicio de los síntomas fue de 26,4 meses.
Para la confirmación del diagnóstico de TBC en un paciente con sospecha de TOA disponemos principalmente de 2 modalidades de pruebas complementarias: la prueba de intradermorreacción o de Mantoux y las pruebas de detección de la producción de interferón gamma o las pruebas sanguíneas. En el trabajo de Shams12 se describe que la prueba de intradermorreacción tiene una sensibilidad del 90% en TBC, sin embargo en casos de artritis tuberculosa podemos tener hasta un 15-20% de falsos negativos según Pertuiset et al.13.
Ante la sospecha de TOA es preciso tratar de encontrar focos de tuberculosis visceral o ganglionar, ya que la prueba de la infección tuberculosa puede proporcionarse con rapidez al demostrar el BK en el examen directo del esputo, de la aspiración bronquial, de la orina o de la punción de una adenopatía superficial, todos ellos focos en los cuales es mucho más rentable realizar la búsqueda del BK que en el líquido articular o en las biopsias sinoviales, dada su naturaleza paucibacilar14.
En ausencia evidente de tuberculosis es necesario buscar de forma sistemática una prueba bacteriológica o histológica para obtener el diagnóstico. Se requiere, por tanto, una muestra de líquido articular o tejido sinovial. Para la confirmación diagnóstica de TOA se requiere bien la detección de bacilo ácido-alcohol resistente en el examen directo de la muestra, bien la posibilidad del cultivo de la muestra en medio de Lowenstein-Jensen. Debe tenerse en cuenta que se trata de una infección paucibacilar en la mayoría de los casos y que el crecimiento de las micobacterias es lento, por lo que la positividad de los cultivos puede tomar entre 3 y 10 semanas2. Existen hoy en día técnicas de diagnóstico rápido de TBC mediante el uso de la PCR, pero dada la baja cantidad de bacilos en el líquido articular o el tejido sinovial la sensibilidad de esta prueba se sitúa entre el 53-100% según las series, con una especificidad que en general supera el 90%15.
TratamientoEl tratamiento de la TOA es ante todo médico. Todos los estudios coinciden en que los antituberculosos de uso común son la isoniazida, el etambutol, la pirazinamida y la rifampicina, habiendo quedado la estreptomicina en desuso. La duración recomendada del tratamiento oscila entre los 6 y los 12 meses, siendo la recomendación más extendida el tratamiento durante 9 meses8.
Las principales indicaciones de tratamiento quirúrgico de la TOA son la presencia de abscesos en tejidos blandos (con o sin fistulización) o de secuestros óseos. Otra posible indicación de cirugía es la falta de respuesta al tratamiento médico pasados 4-5 meses desde su inicio7. La inmovilización del miembro afecto es importante tanto para favorecer el alivio del dolor como para reducir el riesgo de colapso de la superficie articular.
En la actualidad el índice de curación es superior al 90%. Los factores principales de fracaso del tratamiento son el mal cumplimiento terapéutico, la desnutrición y la existencia de un déficit inmunitario.
Respecto de los criterios de curación, para Dhillon10 deben reunirse todos los siguientes: desaparición de los signos clínicos sistémicos y locales, normalización de la VSG, signos radiológicos de reconstrucción ósea con osteoesclerosis, desaparición de las lesiones osteolíticas y restauración de la trabeculación ósea. Es recomendable realizar un seguimiento de al menos 5 años para confirmar que la curación es definitiva.
ConclusiónLa TOA en una entidad cuyo diagnóstico es difícil en sus fases iniciales, ya que tanto su presentación clínica como las pruebas complementarias habituales son a menudo inespecíficas. Esta dificultad diagnóstica propicia un retraso del inicio del tratamiento ensombreciendo el pronóstico articular1,16. La RM está considerada como la prueba de imagen más útil en el diagnóstico, resultando de gran valor para evaluar la extensión de la enfermedad. En cualquier caso el diagnóstico debe basarse siempre en una prueba bacteriológica y antomopatológica. Aunque en ocasiones debamos recurrir a la cirugía, hoy en día el tratamiento de la TOA es eminentemente médico.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.