El dispositivo de fijación interna Internal Joint Stabilizer of the Elbow (IJS-E) se ha planteado recientemente como una alternativa válida a la fijación externa y/o transarticular en la adyuvancia del tratamiento quirúrgico de la inestabilidad aguda compleja persistente de codo tras una correcta reparación osteoligamentosa.
Material y métodosPresentamos un estudio retrospectivo de una serie de casos tratados con IJS-E System (Skeletal DynamicsR) entre febrero del 2019 y 2020. Como criterio de inclusión se establece: pacientes mayores de 18 años con inestabilidad aguda de codo persistente tras una correcta reparación osteoligamentosa, tratados con fijador interno IJS-E.
ResultadosSe incluyeron cinco pacientes en el estudio (cuatro varones y una mujer) con una edad media de 37,4 años (24 a 71 años). El patrón lesional fue el de inestabilidad pósterolateral, triada terrible de codo (TTIE), en todos los casos. El seguimiento medio total fue de 9,8 meses (seis a 12 meses). La puntuación Disabilities of the Arm Shoulder and Hand (DASH) media fue de 11,78 (4,2 a 20,6) y la puntuación Mayo Elbow Performance (MEP) media fue de 94 puntos (85 a 100). Se obtuvo un arco de movilidad final de 134°. El porcentaje de reintervención fue del 100% debido a la realización de movilización bajo anestesia asociada a extracción programada del dispositivo. Como complicaciones identificamos un caso de osificación heterotópica y uno de rigidez que requirió artrolisis abierta. En ninguno de los casos se objetivó durante el seguimiento pérdida de congruencia articular ni otras complicaciones mayores.
ConclusionesNuestra serie de casos presenta unos resultados funcionales y radiológicos prometedores mediante el empleo del IJS-E como alternativa a la fijación externa.
Treatment of acute complex fracture-dislocation of the elbow has been associated with a high rate of complications. Internal Joint Stabilizer of the Elbow (IJSE) device appears as a valid option to optimize and improve our results.
Material and methodsWe present a retrospective case series of five patients treated at our institution with IJS-E System (Skeletal DynamicsR) from February 2019 to 2020. Our inclusion criteria was: patients over 18 years old surgically treated with IJS-E due to persistent elbow instability despite of a suitable osteoligamentous surgical repair.
ResultsWe obtained a total of five patients (4 males and 1 female) with an average age of 37.4 years old (24-71). The Injury pattern was posterolateral instability, TTIE in all cases. The mean final postoperative MEP score was 94 points (85-100) and the postoperative DASH score was 11.78 points (4.2-20.6) with an average follow-up of 9.8 months (6-12). We described a final arc of motion of 134° with a range of flexionbetween 120° and 140° and a mean lack of extension of 12° (5°-20°), with a complete arc of pronosupination. As complications we found one case of heterotopic ossfication and one case of elbow stiffnes. However, no complications device-related or articular incongruence were reported during follow-up.
ConclusionsThe IJS-E device appears as an effective alternative instead of external fixation. Nevertheless, a high rate of reoperation up to 100% is associated with IJS-E. A larger series, longer follow-up and prospective studies are needed to define properly his role in the surgical treatment of acute elbow instability.
La inestabilidad aguda de codo constituye uno de los cuadros clínicos más frecuentes en la práctica clínica diaria. Su forma de presentación puede variar desde luxación simple sin fractura asociada, a patrones de fractura-luxación complejos asociados a traumatismos de baja o alta energía, siendo uno de los motivos de consulta más frecuentes en los servicios de urgencias con una incidencia aproximada de 5,21 por cada 100.000 personas al año1,2. Es por ello, que el correcto conocimiento de la anatomía y biomecánica del codo resulta fundamental3.
Tradicionalmente, se identifica un conjunto de cuatro patrones de fractura-luxación de codo: inestabilidad posterolateral, también conocido como triada terrible de codo (TTIE), inestabilidad rotatoria posteromedial, fractura-luxación transolecraniana y fracturas-luxaciones de Monteggia; en el seno de este cuarto grupo podemos incluir una serie de patrones de fractura-luxación compleja difíciles de describir y que en muchas ocasiones son denominados como lesiones tipo Monteggia-like. La inestabilidad posterolateral de codo o TTIE se caracteriza por la asociación de la lesión del complejo ligamentoso lateral (CLL), la fractura de cabeza radial y de la faceta anterolateral de la apófisis coronoides4, constituye una lesión asociada tradicionalmente a gran inestabilidad y secuelas.
A pesar de que se han descrito buenos resultados funcionales con el tratamiento quirúrgico precoz de las lesiones (en menos de dos semanas) de este tipo de fractura-luxación de codo5–7, un alto porcentaje de pacientes necesita gestos asociados al acto quirúrgico como una inmovilización prolongada, en flexión, mediante férulas u ortesis, o bien el empleo de fijación externa y/o transarticular para el mantenimiento de la estabilidad y congruencia articular. Es por estos motivos que este tipo de lesión se ha relacionado clásicamente con un alto porcentaje de complicaciones (20 al 50%) y de reintervención (0 al 54,5%) en las distintas series publicadas en la literatura8–15. Algunas de estas, como son la rigidez, osificaciones heterotópicas, lesiones nerviosas, infección de los pines, síndrome doloroso regional complejo, capsulitis adhesiva de hombro o fractura perimplante en torno a los pines están asociadas a la inmovilización del miembro. Otras, como la inestabilidad persistente, la subluxación articular, el aflojamiento aséptico de prótesis de cabeza radial, las molestias relacionadas con el material de síntesis o la artrosis precoz están vinculadas con la propia gravedad y con la complejidad en el tratamiento de este tipo de lesiones8–15.
Es por ello, que los cirujanos tratan de buscar la forma de optimizar el tratamiento de este tipo de inestabilidad persistente de codo a pesar de una correcta restauración del complejo ligamentoso colateral, cabeza radial y apófisis coronoides tanto desde el punto de vista conceptual como quirúrgico.
En busca de estas mejoras, Orbay et al.16 publicaron en 2014 sus resultados preliminares con la utilización de un dispositivo de fijación interna de codo basado en el uso de un pin de Steinmann a través del centro de rotación ulnohumeral fijado a cúbito proximal con unas conclusiones prometedoras a favor del empleo de este tipo de técnica de fijación interna dinámica, como alternativa a la externa, que presenta como inconveniente la necesidad de una segunda intervención para la retirada del material.
Posteriormente, en 2017, Orbay et al.17 publican un estudio multicéntrico donde presentan el dispositivo de fijación interna de codo Internal Joint Stabilizer of the Elbow (IJS-E) (Skeletal DynamicsR) como una alternativa eficaz a la fijación externa en el tratamiento de la inestabilidad compleja de codo, obteniendo unos resultados funcionales y radiológicos al menos similares a la fijación externa con un número menor de complicaciones.
El objetivo de nuestro estudio es analizar los resultados clínicos, funcionales y radiológicos en pacientes tratados con IJS-E como alternativa a la fijación externa, describiendo potenciales puntos críticos a la hora de implantar el dispositivo.
Material y métodosSe lleva a cabo un estudio retrospectivo de una serie de casos con diagnóstico de inestabilidad aguda compleja de codo tratada con fijador interno IJS-E System (Skeletal DynamicsR) en el período comprendido entre febrero del 2019 y 2020. Los criterios de inclusión fueron: pacientes mayores de 18 años con inestabilidad aguda de codo persistente tras reparación osteoligamentosa, tratados con fijador interno IJS-E. Entendemos por inestabilidad persistente a la presencia o aparición bajo control radioscópico de luxación o incongruencia articular durante la movilización pasiva articular en el arco de flexoextensión. Los criterios de exclusión fueron: pacientes menores de 18 años, aquellos con fractura-luxación compleja de codo que tras una correcta reparación osteoligamentosa no presentan inestabilidad persistente, inestabilidad aguda persistente de codo tras reparación osteoligamentosa tratada con fijación externa y casos de inestabilidad crónica de codo.
Se identificaron un total de cinco pacientes, todos con un patrón lesional de inestabilidad pósterolateral o TTIE.
Se realizó en todos los casos una revisión de la historia clínica y se recolectaron datos referentes a características demográficas, mecanismo lesional, patrón de inestabilidad, días de demora hasta cirugía definitiva, tipo de abordaje quirúrgico, tipo de reparación osteoligamentosa, rango articular activo alcanzado tras la intervención y rango articular activo alcanzado tras la extracción del dispositivo.
Asimismo, se contactó telefónicamente con todos los pacientes para llevar a cabo una valoración objetiva de la situación funcional final mediante las siguientes escalas funcionales: The Disabilities of the Arm, Shoulder and Hand (DASH) y Mayo Elbow Performance (MEP) score.
Se efectuó una revisión radiológica de las imágenes para la valoración de la aparición de potenciales complicaciones a corto plazo como la pérdida de congruencia articular (aumento o asimetría del espacio articular en proyección anteroposterior [AP], pérdida de alineación radiocapitelar o desplazamiento posterior del cúbito en proyección lateral), osificaciones heterotópicas, infección (signos de osteolisis o movilización precoz del implante) o aparición de fracturas periimplante.
Descripción del dispositivoEl IJS-E es un dispositivo de fijación interna temporal, cuya finalidad es garantizar la suficiente estabilidad y congruencia articular del codo en el conjunto de rango de movimiento, mientras se consigue una adecuada cicatrización de los estabilizadores primarios y secundarios. Para ello, consta de un pin humeral colocado en el eje de rotación del codo, que articula a través de un brazo conector con una placa distal fijada con tornillos en la región posterior del olécranon.
Técnica quirúrgicaEn todos los casos, la intervención quirúrgica, incluyendo la colocación del dispositivo, fue llevada a cabo por un único cirujano especializado en la cirugía de codo y previamente entrenado para la utilización del IJS-E.
Con el paciente colocado en decúbito supino y la presencia de una mesa de mano auxiliar, se suministra la profilaxis antibiótica en inducción anestésica con cefazolina 2 g IV o vancomicina 1 g, en el caso de presentación de alergia medicamentosa asociada. Se realiza isquemia con expresión de la extremidad, aplicando un torniquete a nivel del tercio medio del brazo.
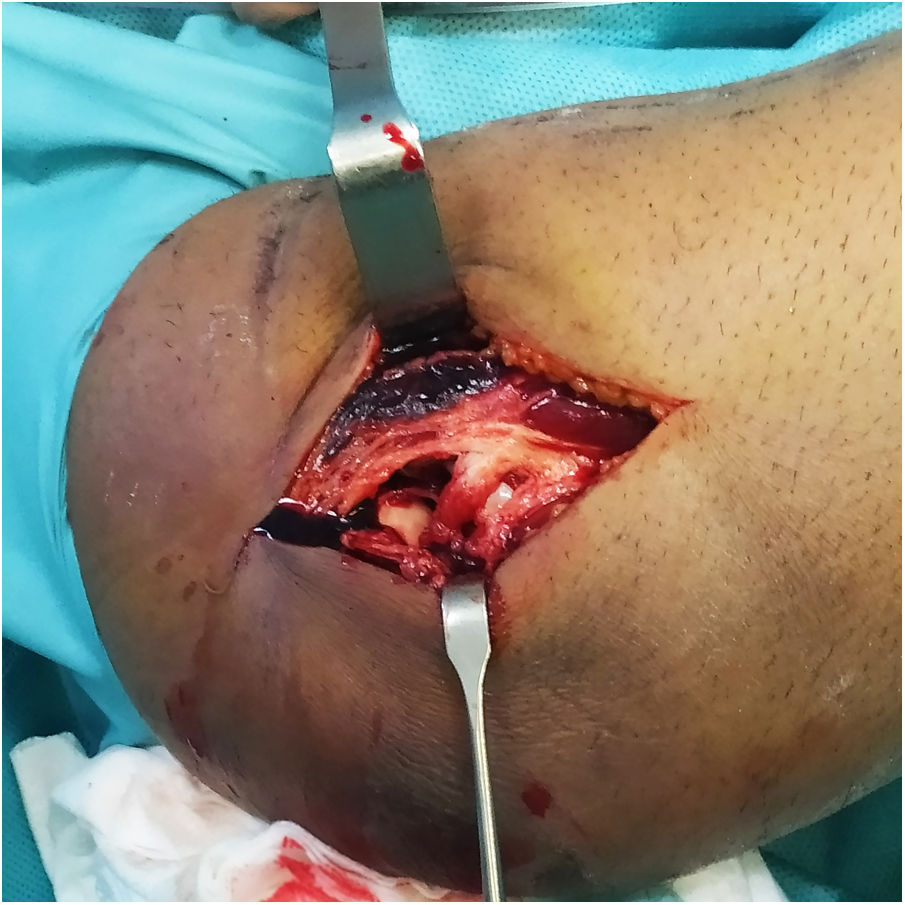
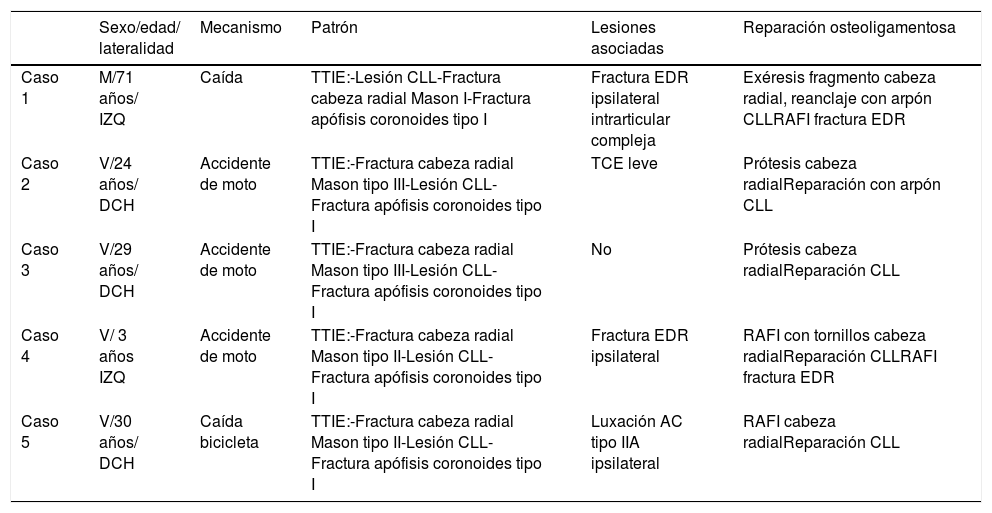
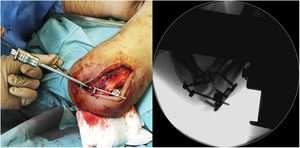
En los cinco casos se realizó un abordaje lateral sobre el codo dado el patrón lesional de los casos incluidos (TTIE). A la hora de abordar el plano muscular y planos profundos es importante reparar en el daño de partes blandas asociado, ya que puede servir como indicador del potencial grado de inestabilidad de la lesión que se está tratando y de la necesidad de utilización del IJS-E (Imagen 1).
En los pacientes que consideramos que pueden potencialmente requerir de una suplementación con IJS-E para el mantenimiento de la estabilidad, así como aquellos con imposibilidad para una reducción cerrada, luxación a partir de 90° grados de flexión, nuevo episodio de luxación tras reducción cerrada o daño de partes blandas importante asociado, procedemos, en primer lugar, a la colocación del pin humeral a nivel del punto isométrico en el húmero distal previo a la reparación osteoligamentosa.
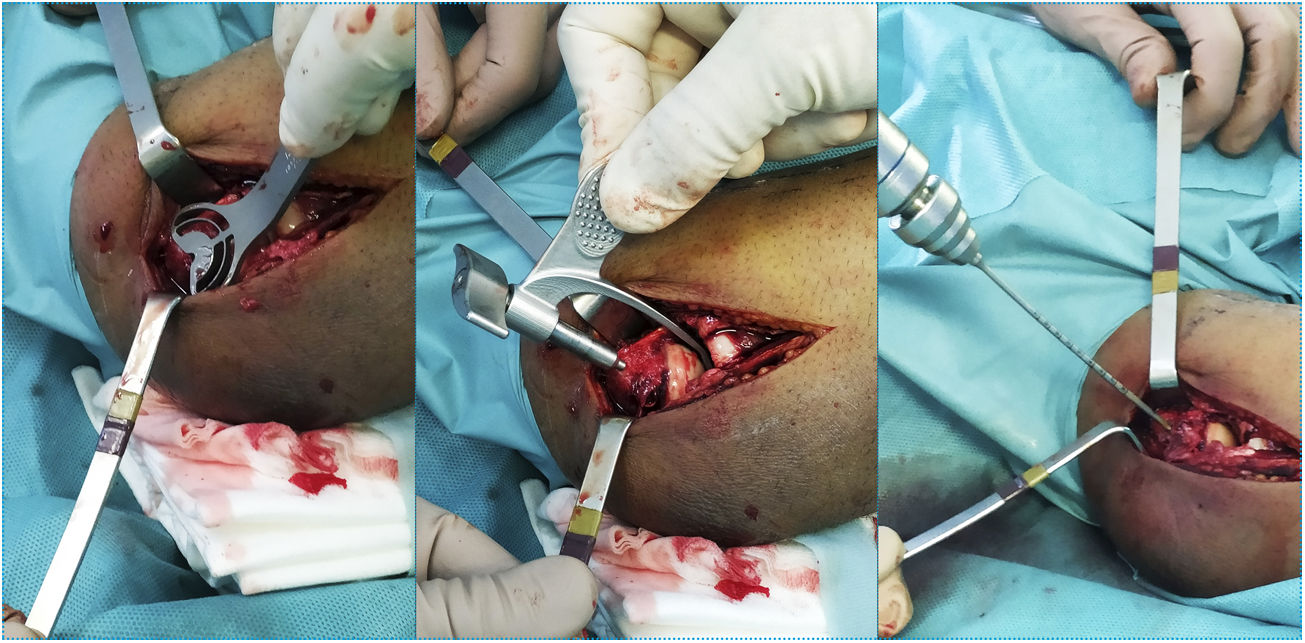
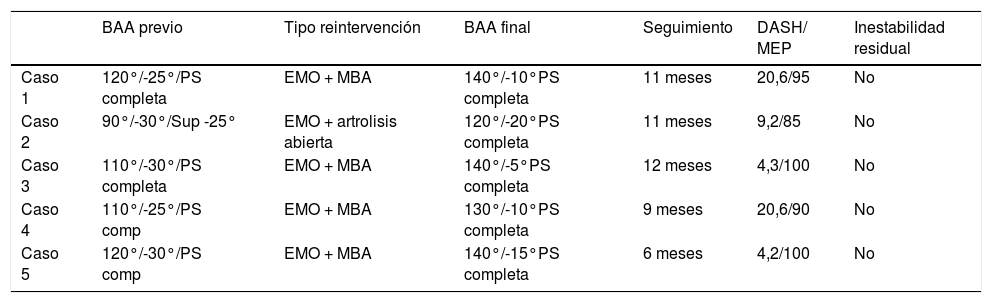
Para ello, se introduce la aguja guía a nivel del centro de rotación en porción lateral del capitellum con la ayuda del fluoroscopio (Imagen 2). A continuación, se procede a la colocación del pin de húmero distal (Axis pin) una vez confirmada la correcta posición aguja guía y longitud.
Es importante conseguir un buen eje biomecánico sin sobrepasar la cortical medial debido a la posibilidad de lesión del nervio ulnar, permaneciendo la aguja guía entre la tróclea y la epitróclea, paralela a la articulación. En caso de duda entre dos longitudes, se recomienda usar la menor de las dos medidas.
Realizando este paso previo, se asegura conseguir un adecuado punto isométrico a nivel del húmero distal, bajo control por escopia, sin potenciales interferencias como la que podría conllevar la reparación previa del CLL.
A continuación, se procede a la reparación osteoligamentosa. En lo que respecta a la fractura de coronoides, encontramos fracturas de la punta de coronoides u ÓDriscoll tipo I en todos los casos, no siendo reparadas en ninguno de ellos. El manejo de la fractura de cabeza radial fue variable, dependiendo del tipo de fractura. Las fracturas de cabeza radial Mason tipo I se manejaron con exéresis del fragmento, siempre y cuando este fuera menor del 10 al 20% de la superficie de articular. En caso de fragmentos únicos con una afectación superior de la superficie articular y en fracturas tipo II, se efectuó la síntesis con tornillos a compresión. En los casos de fracturas conminutas clasificadas como Mason tipo III se procedió a la protetización de la cabeza radial. Posteriormente, se hizo la reparación definitiva de CLL consistente en la reinserción con arpón de 3,5 mm introducido inmediatamente distal al punto de inserción del pin humeral del IJS-E.
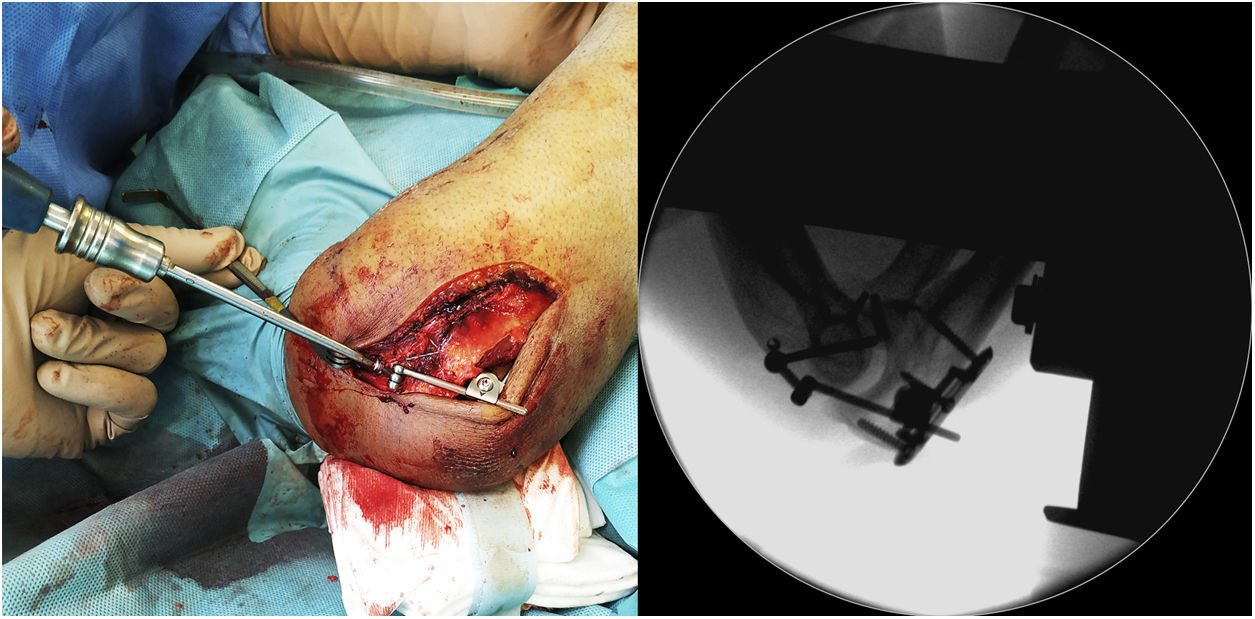
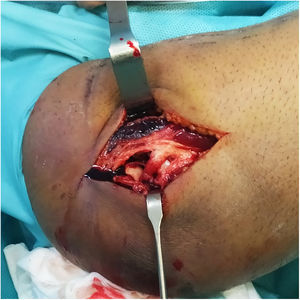
Una vez finalizada la reparación osteoligamentosa se lleva a cabo la comprobación de la estabilidad y la congruencia articular en el conjunto del arco de movilidad pasiva en flexoextensión del codo. En caso de que se encuentre una inestabilidad franca con pérdida de congruencia articular, se procederá a completar la colocación del dispositivo IJS-E según la técnica descrita por el fabricante (Imagen 3). Si, por el contrario, se obtiene una adecuada congruencia articular en el conjunto de arco de movilización pasiva en flexoextensión, así como una correcta estabilidad en el plano coronal con las maniobras de estrés varo-valgo, se procede a la extracción del pin humeral puesto que se considera que no sería necesario la aumentación con el dispositivo IJS-E.
Hemos de señalar que, en patrones de inestabilidad compleja de codo, teniendo en cuenta que el paciente se encuentra, por lo regular, sometido a una anestesia general con relajación, podríamos observar cierto grado de subluxación sobre todo al realizar maniobras de varo forzado que no consideramos clínicamente relevante para la colocación del dispositivo IJS-E, siempre y cuando se mantenga una adecuada congruencia articular.
Una vez finalizada la reparación quirúrgica, se recomienda llevar a cabo una hemostasia cuidadosa tras la retirada del torniquete y se procede a la inmovilización del codo con un vendaje almohadillado braquioantebraquial.
Manejo postoperatorioA las 24 horas se procede a la cura y revisión de las partes blandas. Desde el primer día se lleva a cabo una movilización activa sin restricciones, evitando sobresfuerzos o coger peso. Se efectúa una revisión clínica a la semana y posteriormente a las dos, cuatro, ocho y 12 semanas con control radiológico para la valoración del mantenimiento de una adecuada reducción articular y detección de potenciales complicaciones relacionadas con el hardware o la aparición de osificaciones heterotópicas.
Se procede a retirada de puntos de sutura de la herida quirúrgica en la segunda semana, siempre y cuando la evolución de la herida haya sido favorable.
La medición del balance articular activo (BAA) se lleva a cabo con la ayuda de goniómetro a las dos, cuatro, ocho y 12 semanas. En nuestro protocolo, no utilizamos ortesis articuladas de codo, puesto que consideramos que la estabilidad obtenida en el quirófano con el dispositivo nos permite iniciar una movilización precoz sin restricciones, tratando de minimizar al máximo la aparición de rigidez.
Se continúa con el inicio de intensificación de la rehabilitación, comenzando a coger peso a partir de la sexta semana, adaptándose para aquellos casos con circunstancias extraordinarias, como fractura de la extremidad distal del radio (EDR) asociada que presentaron dos de los casos.
Entre los tres y cuatro meses postoperatorios, y siguiendo la recomendación del fabricante, se procede a la extracción programada del dispositivo, previa medición de BAA. Con ello, valoramos la necesidad de asociar una movilización bajo anestesia (MBA) o artrolisis abierta en dicho acto quirúrgico. En aquellos casos con un arco de movilidad preoperatoria previa para la extracción del hardware menor de 100° decidimos realizar una MBA intraoperatoria para la obtención de un balance articular pasivo mayor de 100°.
En el caso de que el arco de movilidad sea menor de 70°, como ocurre con el paciente número 2, se procederá de entrada a la realización de una artrolisis abierta consistente en capsulectomía anterior y liberación de contractura de partes blandas asociada. Consideramos llevar a cabo una artrolisis de forma abierta como elección por preferencia del cirujano dada la menor complejidad quirúrgica respecto a la artroscópica.
Además, en caso de no conseguir un arco de movilidad superior a 100° con la manipulación bajo anestesia, se evaluaría asociar a la extracción de material la realización de artrolisis abierta. Si bien es cierto, esto no fue necesario en ninguno de los casos presentados en esta serie.
ResultadosSe obtuvieron un total de cinco pacientes (cuatro varones y una mujer) con edad media de 37,4 años (24 a 71 años). En todos los casos, el patrón lesional fue el de inestabilidad pósterolateral: TTIE. Se presentan los datos demográficos, el mecanismo y el patrón lesional, las lesiones asociadas y el tipo de intervención en tabla 1. El tiempo medio hasta la intervención fue de tres días (uno a siete días), obteniendo un seguimiento medio final de 9,8 meses (seis a 12 meses).
Características demográficas, patrón lesional y tipo de reparación osteoligamentosa
| Sexo/edad/ lateralidad | Mecanismo | Patrón | Lesiones asociadas | Reparación osteoligamentosa | |
|---|---|---|---|---|---|
| Caso 1 | M/71 años/ IZQ | Caída | TTIE:-Lesión CLL-Fractura cabeza radial Mason I-Fractura apófisis coronoides tipo I | Fractura EDR ipsilateral intrarticular compleja | Exéresis fragmento cabeza radial, reanclaje con arpón CLLRAFI fractura EDR |
| Caso 2 | V/24 años/ DCH | Accidente de moto | TTIE:-Fractura cabeza radial Mason tipo III-Lesión CLL-Fractura apófisis coronoides tipo I | TCE leve | Prótesis cabeza radialReparación con arpón CLL |
| Caso 3 | V/29 años/ DCH | Accidente de moto | TTIE:-Fractura cabeza radial Mason tipo III-Lesión CLL-Fractura apófisis coronoides tipo I | No | Prótesis cabeza radialReparación CLL |
| Caso 4 | V/ 3 años IZQ | Accidente de moto | TTIE:-Fractura cabeza radial Mason tipo II-Lesión CLL-Fractura apófisis coronoides tipo I | Fractura EDR ipsilateral | RAFI con tornillos cabeza radialReparación CLLRAFI fractura EDR |
| Caso 5 | V/30 años/ DCH | Caída bicicleta | TTIE:-Fractura cabeza radial Mason tipo II-Lesión CLL-Fractura apófisis coronoides tipo I | Luxación AC tipo IIA ipsilateral | RAFI cabeza radialReparación CLL |
AC: acromioclavicular; CLL: complejo ligamentoso lateral; DCH: derecha; EDR: extremidad distal del radio; IZQ: izquierda; M: mujer; RAFI: reducción abierta y fijación interna; TCE: traumatismo craneoencefálico; TTIE: triada terrible de codo; V: varón
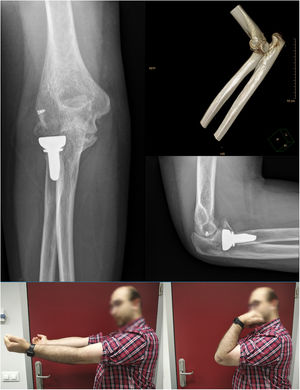
La movilidad previa a la extracción del dispositivo fue de: flexión 110° (90 a 120°), déficit extensión 28° (25 a 30°), pronación 80° y supinación 80° (60 a 85°). Puesto que en todos los casos el arco de movilidad fue menor a 100°, previo a la extracción del material entre las 12 y 16 semanas, se llevó a cabo una MBA, aprovechando el segundo acto quirúrgico programado para la extracción. Tras la MBA, se alcanzó en todos los casos un rango de movilidad mayor a 100° de forma intraoperatoria. Únicamente, uno de los casos (caso número 2) presentó un BAA previo con un rango de movilidad menor de 70° relacionado con un déficit en la supinación de 25°. Por ello, en este caso se efectuó una artrolisis abierta consistente en capsulectomía anterior y liberación de contractura de partes blandas con inicio de rehabilitación intensiva precoz.
No obstante, en ninguno de los casos se identificó pérdida de congruencia articular, subluxación o inestabilidad persistente durante seguimiento previo a la extracción del dispositivo. Además, tampoco encontramos molestias asociadas al implante, aflojamiento o rotura del mismo previa a su extracción.
El BAA medio al final del seguimiento fue de: flexión 134° (120 a 140°), déficit extensión de 12° (5 a 20°) y pronosupinación completa. Se recogieron los resultados funcionales a través de las escalas: DASH y MEP. La puntuación DASH media fue de 11,78 puntos (4,2 a 20,6) y la puntuación MEP media fue de 94 puntos (85 a 100).
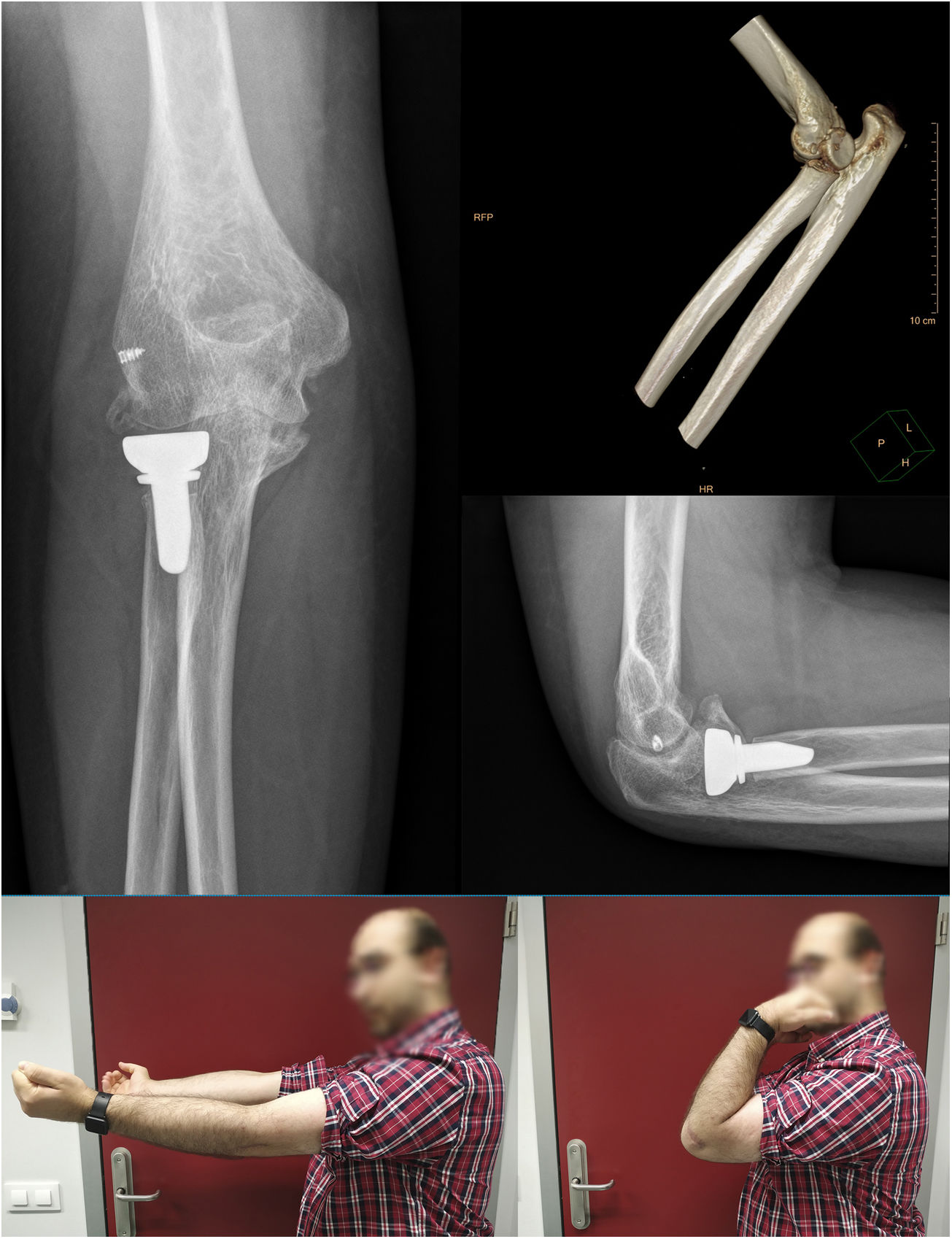
Como complicaciones añadidas al anterior caso mencionado (caso 2) que presentó rigidez, el caso 3 objetivó una osificación heterotópica grado II a los cinco meses tras seguimiento sin significación clínica (Imagen 4). En ningún paciente se identifico inestabilidad residual, incongruencia articular, infección, hematoma complicado, rotura de material o lesión neurovascular durante el seguimiento. A modo de resumen, se muestran los valores de movilidad previa a la extracción de IJS-E, tipo de reintervención y valores funcionales en la tabla 2.
Resultados funcionales y tipo de reintervención
| BAA previo | Tipo reintervención | BAA final | Seguimiento | DASH/ MEP | Inestabilidad residual | |
|---|---|---|---|---|---|---|
| Caso 1 | 120°/-25°/PS completa | EMO + MBA | 140°/-10°PS completa | 11 meses | 20,6/95 | No |
| Caso 2 | 90°/-30°/Sup -25° | EMO + artrolisis abierta | 120°/-20°PS completa | 11 meses | 9,2/85 | No |
| Caso 3 | 110°/-30°/PS completa | EMO + MBA | 140°/-5°PS completa | 12 meses | 4,3/100 | No |
| Caso 4 | 110°/-25°/PS comp | EMO + MBA | 130°/-10°PS completa | 9 meses | 20,6/90 | No |
| Caso 5 | 120°/-30°/PS comp | EMO + MBA | 140°/-15°PS completa | 6 meses | 4,2/100 | No |
DASH: disabilities of the arm, shoulder and hand; EMO: extracción de material osteosíntesis; MBA: movilización bajo anestesia; MEP: Mayo elbow performance; PS: pronosupinación
Esta serie de casos presenta la introducción del dispositivo IJS-E en nuestro protocolo quirúrgico para el tratamiento de la inestabilidad aguda compleja persistente de codo, a pesar de una correcta reparación osteoligamentosa como potencial alternativa válida a la fijación externa. El seguimiento medio de nuestros cinco pacientes fue de 9,8 meses, obteniendo un arco de movilidad final de 122° de flexoextensión con pronosupinación completa. Los resultados de las escalas DASH y MEP resultaron en una puntuación media de 11,78 y 94 puntos, respectivamente, lo que traduce un excelente resultado funcional final. En todos los casos, se consiguió una adecuada congruencia articular, permitiendo el inicio de la movilización activa postoperatoria de forma inmediata y precoz. No obstante, se ha de considerar a la hora de valorar los resultados obtenidos que en todos los casos se llevó a cabo una MBA, coincidiendo con la extracción programada del dispositivo.
El tratamiento quirúrgico precoz mediante reparación/reconstrucción de las lesiones primarias en la TTIE se ha vinculado con buenos resultados funcionales a pesar de la necesidad de fijación transarticular o externa como elementos de aumentación en su tratamiento. Lindenhovius et al.5 presentan unos buenos resultados funcionales con un arco de movilidad final de 119° y escala funcional de Broberg y Morrey de 90 puntos tras un tratamiento quirúrgico protocolizado en un total de 18 pacientes con TTIE. Para ello, los autores llevan a cabo una reparación osteoligamentosa completa del codo, incluyendo la apófisis coronoides. En ningún caso requieren de la aplicación de la fijación externa y no indican el tipo de inmovilización posterior ni el protocolo rehabilitador postquirúrgico empleado. Estos resultados fueron inferiores en el caso de llevar a cabo una reparación subguda (a partir de las dos semanas) con un arco de flexoextensión medio de 100°, aunque manteniendo buenos resultados funcionales: 87 puntos en escala de Broberg y Morrey. En esta segunda cohorte, utilizan la fijación externa en todos los casos. No obstante, no se indica por cuánto tiempo ni el tipo de protocolo postoperatorio para la recuperación funcional.
Resultados similares obtienen en sus respectivas series Pugh et al.13 y McKee et al.9 con un arco de movilidad medio de 112 y 105°, respectivamente. Álvarez et al.7, en su serie publicada en 2019 con un total de 62 TTIE tratadas de forma protocolizada, presentan buenos resultados con un arco de flexoextensión medio de 100° y valores medios en la escala MEP de 92 puntos. Cabe destacar en esta serie que hasta un 22% de los casos requirieron fijación externa estática, con un porcentaje de complicaciones del 27%, siendo la más frecuente la lesión nerviosa.
Respecto a la adyuvancia de la reparación primaria, Ring et al.10 compararon la fijación externa y la transarticular, describiendo un mayor porcentaje de complicaciones asociadas a la fijación externa (50% respecto a 10%), aunque con buenos resultados funcionales en ambos grupos: 90 puntos en la escala de Broberg y Morrey y arco de movilidad medio de 100° de flexoextensión. Otras series publicadas en la literatura muestran resultados de movilidad similares con la utilización de la fijación externa: 109°12, 120°18 y 105°11.
Como alternativa a la fijación externa, Orbay et al.17 emplean el dispositivo de fijación interna IJS-E diseñado por ellos mismos en un total de 24 pacientes. El rango de movilidad media final descrito fue de 119° para flexoextensión y pronosupinación de 152°, con un seguimiento mínimo de seis meses en el tratamiento tanto de la inestabilidad tanto aguda como crónica. Otras investigaciones de IJS-E19,20 ofrecen unos resultados similares con flexoextensión media de 124 y 106°, respectivamente y con un seguimiento medio final de 11,3 y 13,4 meses. En el caso de nuestra serie, obtuvimos unos valores parecidos a los descritos previamente con un arco de movilidad de flexoextensión de 122° y pronosupinación completa. A diferencia del resto de estudios previamente publicados, cabe destacar que no incluimos casos de inestabilidad crónica.
La puntuación media en nuestra serie para el DASH score fue de 11,78 puntos (4,2 a 20,6) y de 94 puntos (85 a 100) para la escala MEP, siendo mayor de 90 en cuatro de los cinco casos presentados. Estos valores suponen unos resultados funcionales excelentes, con puntuaciones ligeramente superiores a las publicados previamente en otros estudios con dispositivos IJS-E que presentan valores DASH en rango de 16 a 37,3 puntos17,19,20. Asimismo, estos resultados parecen ser superiores a los reportados en series que emplean el fijador externo como adyuvancia, con valores en la encuesta DASH que oscilan entre 9 y 31 puntos5,8,12,21, y valores en la escala MEP entre 78 y 95 puntos. Esta pequeña diferencia positiva puede deberse a que, en nuestra serie, el dispositivo IJS-E se aplicó únicamente en pacientes con inestabilidad aguda de codo, con un menor número de lesiones asociadas al diagnóstico y la ausencia de complicaciones mayores en el seguimiento a corto plazo como: infección, luxación persistente, lesión nervio ulnar y mediano o necesidad de reconstrucción de ligamento colateral medial descritas en las otras investigaciones17,19,20.
Por otra parte, en nuestra serie se vinculó la MBA con la extracción programada del dispositivo en aquellos pacientes con un arco de movilidad menor de 100° entre las 12 y 16 semanas. El objetivo primario es aportar un punto extra a la ganancia del arco articular. No obstante, hemos de tener en cuenta que su realización ha de llevarse a cabo dentro de unos márgenes de seguridad, evitando la manipulación brusca excesiva, con el fin de obtener un arco de movilidad funcional y nunca buscar un balance articular completo. De esta forma, minimizamos potenciales complicaciones y mantenemos la importancia en el postoperatorio inmediato de una rehabilitación precoz, intensiva y con la colaboración activa por parte del paciente para alcanzar unos resultados óptimos.
Al igual que ocurre en los casos con fijación externa o transfixiante, en los que se debe proceder a la retirada del material, el IJS-E debe ser explantado a los tres o cuatro meses17,20. La retirada del fijador interno debe hacerse en un segundo acto quirúrgico a través de dos pequeñas incisiones. Al tratarse de un gesto conocido de antemano y que está incluido en la ficha técnica del producto, se cuenta con que el 100% de los pacientes será reintervenido; sin embargo, dicho procedimiento no debe considerarse una complicación, sino una parte más del tratamiento. En todos los casos se procedió a la retirada del dispositivo entre las 12 y 16 semanas, siguiendo las recomendaciones del fabricante17. Pasternack et al.20 coinciden en la retirada del mismo en todos los caso de una forma electiva, planteando su potencial extracción a partir de las seis semanas en función de los hallazgos radiológicos en el seguimiento con una media de mantenimiento del IJS-E de 74 días sin reportar molestias o roturas del material. En contraposición, Sochol et al.19 tratan a un total de 20 pacientes (nueve casos de inestabilidad aguda) sin llevar a cabo una extracción programada del dispositivo a no ser que el paciente lo demande o surjan complicaciones asociadas al mismo. En esta serie, únicamente seis dispositivos (30%) fueron retirados. En nuestra opinión, teniendo en cuenta que desconocemos las potenciales complicaciones asociadas al mantenimiento del dispositivo a largo plazo, consideramos más prudente seguir las recomendaciones del fabricante a la espera de una mayor evidencia.
Clásicamente, uno de los principales problemas asociados al tratamiento de la TTIE es el alto porcentaje de complicaciones y reintervención, relacionado en muchas ocasiones a la fijación externa y transarticular8–15. Más específicamente vinculadas con la fijación externa se encuentran: la infección superficial de los pines, fractura perimplante al introducir los pines, pseudoartrosis de fractura perimplante y lesión nerviosa especialmente del nervio radial y ulnar5,8–15. La reciente aparición del IJS-E busca teóricamente minimizar este porcentaje de complicaciones, especialmente las relacionadas con la rigidez, la infección y la lesión nerviosa. Orbay et al.17 recogen como complicaciones a dos pacientes que presentaron osificaciones heterotópicas (previas a la intervención) y únicamente un individuo con infección superficial. No observaron ningún caso de lesión nerviosa ni molestias relacionadas con el implante.
Sochol et al.19 presentan un porcentaje de reintervención del 55%, independientemente de la extracción del dispositivo mentada con anterioridad: 11 pacientes requirieron artrolisis artroscópica, MBA o ambas. Además, presentaron cuatro casos de lesión nerviosa en forma de neuroapraxia ulnar tratados con neurolisis y uno de infección tratado con extracción del dispositivo y lavado. No obstante, no registraron ningún caso de inestabilidad o pérdida de reducción articular durante el seguimiento.
Pasternack et al.20 presentan en sus resultados un porcentaje de reintervención del 40% (cuatro de los 10 casos tratados con IJS-E). Uno de los pacientes, requirió una cirugía de rescate consistente en artroplastia total de codo por artrosis precoz. En los tres sujetos restantes, dos corresponden a dos casos de rigidez y neuroapraxia ulnar tratados con artrolisis y transposición del nervio cubital y la última complicación se produjo por inestabilidad persistente tratada con reconstrucción del ligamento colateral medial.
En nuestra serie, el caso número 2 necesitó artrolisis abierta que se realizó en el mismo tiempo quirúrgico de la extracción del dispositivo debido a un arco de movilidad menor a 70° previo a la intervención para la retirada del dispositivo. Además, el caso 3 presentó una osificación heterotópica sin repercusión clínica para el paciente. No se describe ningún caso de lesión neurovascular, molestias relacionadas con el implante o infección durante el seguimiento.
Con la salvedad de este caso de artrolisis abierta, en nuestra serie tampoco describimos reintervenciones derivadas de potenciales complicaciones. En todos los pacientes se consiguió el mantenimiento de la congruencia articular y estabilidad durante todo el tiempo de implantación del dispositivo, siendo este el objetivo primario de análisis de este estudio.
Limitaciones del estudioSomos conscientes de que se trata de una serie de casos de revisión retrospectiva, que incluye únicamente cinco pacientes con un período de seguimiento medio corto (9,8 meses).
No obstante, consideramos que la presencia de inestabilidad persistente de codo severa constituye una patología poco frecuente. Además, la reciente introducción del implante (aprobado en 2016 por la US Food and Drug Administration), conlleva que el número de pacientes que actualmente reciben el IJS-E sea escaso. Sin embargo, esta cifra se irá incrementando con el tiempo, lo cual ayudará a desarrollar estudios de mayor potencia sobre la aplicación de este dispositivo.
ConclusionesEl reciente dispositivo IJS-E se presenta como una alternativa a la fijación externa en el tratamiento de la inestabilidad aguda persistente de codo tras la reparación osteoligamentosa, permitiendo una movilización precoz articular.
Nuestra serie de casos presenta unos resultados funcionales y radiológicos prometedores mediante el empleo de esta técnica; no obstante, se requieren futuros estudios prospectivos, aleatorizados, multicéntricos y con un mayor tamaño muestral, que nos permitan obtener conclusiones definitivas sobre las ventajas y desventajas de utilización del IJS-E frente a la fijación externa.
Nivel de evidenciaNivel de evidencia IV
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interésLos autores declaran no tener ningún conflicto de intereses.