Las fracturas vertebrales (FV) osteoporóticas constituyen un problema sanitario de primer orden en los países desarrollados1,2. El tratamiento clásico, basado en el reposo y disminución de la actividad, supone aceptar una situación clínica y mecánica muchas veces desfavorable, con un desequilibrio en la transmisión de fuerzas en el cuerpo vertebral, un aumento gradual de la cifosis, un dolor persistente y una merma en la calidad de vida3.
Frente a esta situación se han desarrollado en los últimos diez años técnicas mínimamente invasivas de cementación percutánea (vertebroplastia y cifoplastia). La cifoplastia permite corregir y estabilizar la fractura vertebral, mejorar el dolor y el nivel de actividad del paciente, así como reducir el porcentaje de complicaciones4-11.
Una aproximación similar se ha llevado a cabo en el campo de las lesiones tumorales. Esta técnica permite en pacientes con lesiones osteolíticas una inmediata estabilización y una rápida movilización, no interfiriendo en los tratamientos de base de su enfermedad (radioterapia, quimioterapia)4,12,13.
El objetivo del estudio es revisar los primeros 30 pacientes tratados mediante cifoplastia en el Servicio de Cirugía Ortopédica y Traumatología del Hospital Clínico San Carlos de Madrid.
MATERIAL Y MÉTODO
Se ha realizado un estudio restrospectivo con los pacientes tratados mediante cifoplastia entre diciembre del 2002 y mayo del 2005. La serie cuenta con 23 mujeres y 7 hombres intervenidos (43 vértebras). En 20 pacientes se trató un solo nivel, en 7 dos niveles y en 3 se intervinieron 3 vértebras. La localización de las lesiones fue torácica en 23 casos y lumbar en 20. La edad media de los pacientes era de 70,9 años (42-84 años) y el seguimiento medio fue 13,2 meses (4-32 meses). La etiología principal fue la fractura osteoporótica dolorosa (24 pacientes), seguido de las lesiones tumorales líticas (6 pacientes). La neoplasia implicada fue: cáncer de pulmón (1 caso), mama (2 casos), hipernefroma (1 caso) y mieloma (2 casos). Cinco pacientes habían fallecido al concluir este estudio, todos con más de 3 meses de seguimiento (4-15 meses) y por causas ajenas a la cirugía. En tres casos fue por progresión de su enfermedad tumoral de base. Los dos restantes pertenecían al grupo de fracturas osteoporóticas. En uno fue un proceso coronario agudo a los 6 meses de la cifoplastia; en el otro se debió a una infección respiratoria a los 12 meses de la intervención.
La indicación quirúrgica en las lesiones osteoporóticas venía determinada por la concordancia clínico radiológica entre el nivel del dolor y la presencia de una fractura osteoporótica con edema lesional en la resonancia magnética (RM). Para la indicación en los pacientes tumorales se valoró la extensión de la lesión lítica, el riesgo de colapso o de mayor aplastamiento, el dolor y la necesidad de una biopsia diagnóstica. Esta técnica permite tomar una muestra de cilindro óseo de la vértebra en el mismo tiempo quirúrgico. Esto es especialmente importante en el caso de lesiones vertebrales con dudas diagnósticas, permitiendo realizar la biopsia y la cifoplastia en la misma intervención.
El tiempo medio entre que el inicio de la clínica y el acto quirúrgico fue de 3,5 meses; 7 pacientes se intervinieron durante el primer mes, en 8 casos la cirugía se efectuó más allá de los 6 meses, por persistir el dolor tras el tratamiento conservador habitual.
Los niveles se abordaron en su mayoría por la vía transpedicular según la técnica habitual6 (Instrumental Kyphon®), inyectando cemento (polimetilmetacrilato) en todos los casos. La técnica se realizó en los quirófanos habituales de ortopedia con control radioscópico (figs. 1-4).
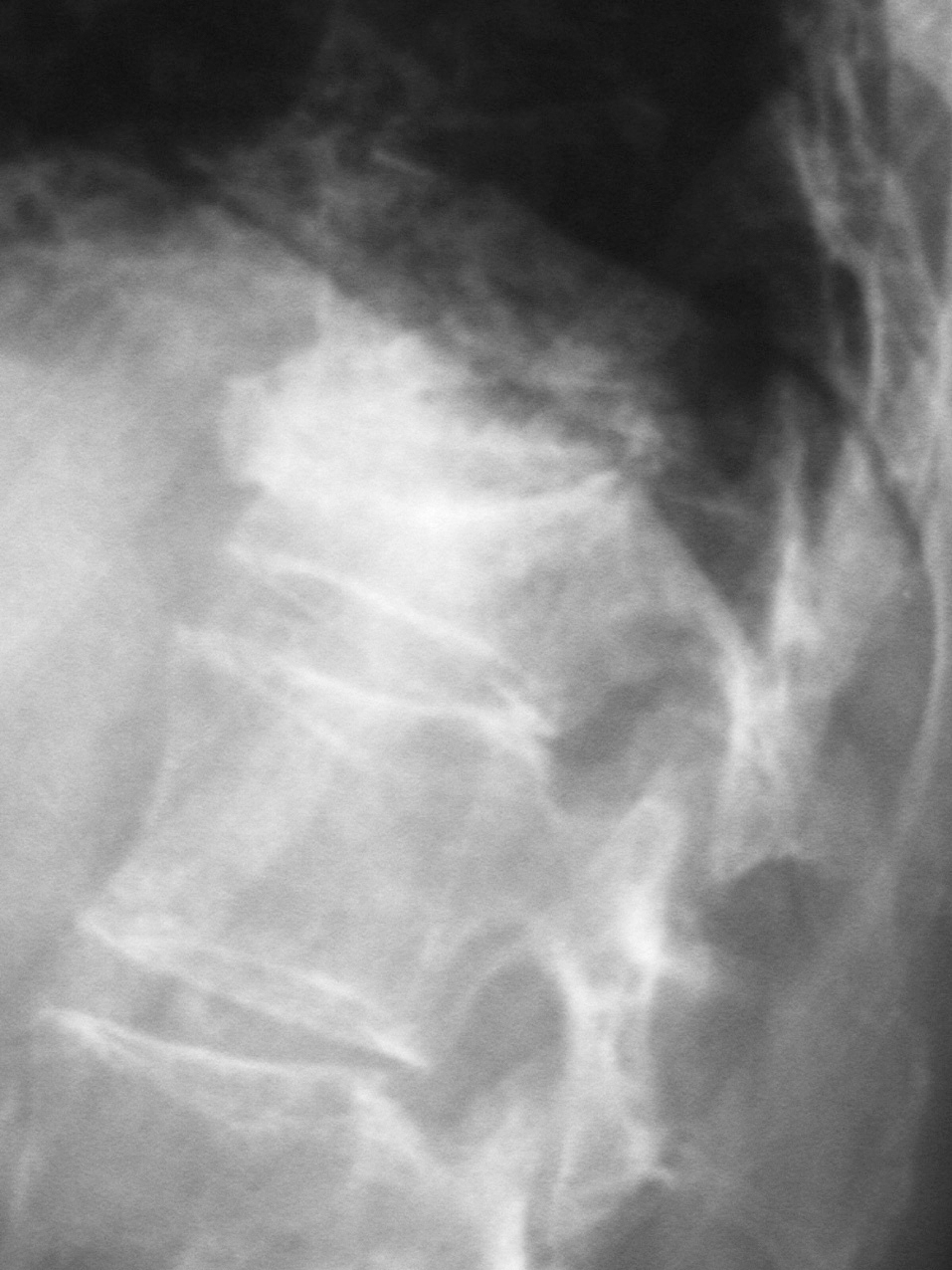
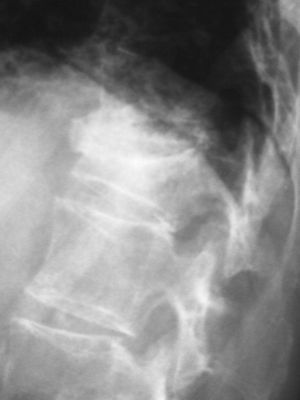
Figura 1. Fractura vertebral osteoporótica L1.
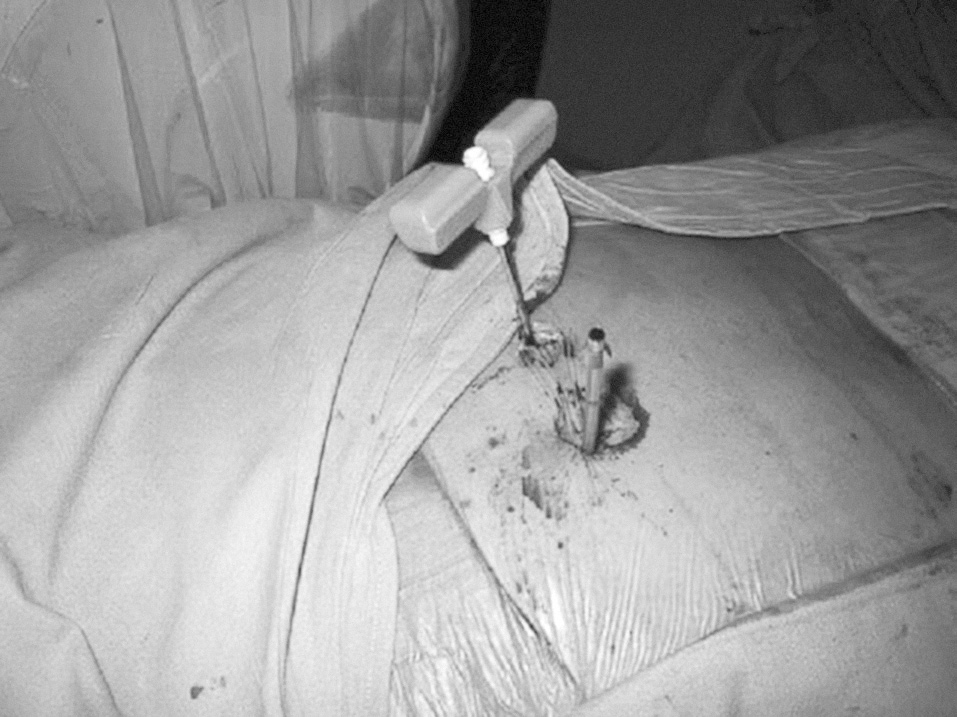
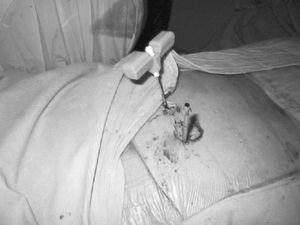
Figura 2. Campo quirúrgico para realizar la cifoplastia.
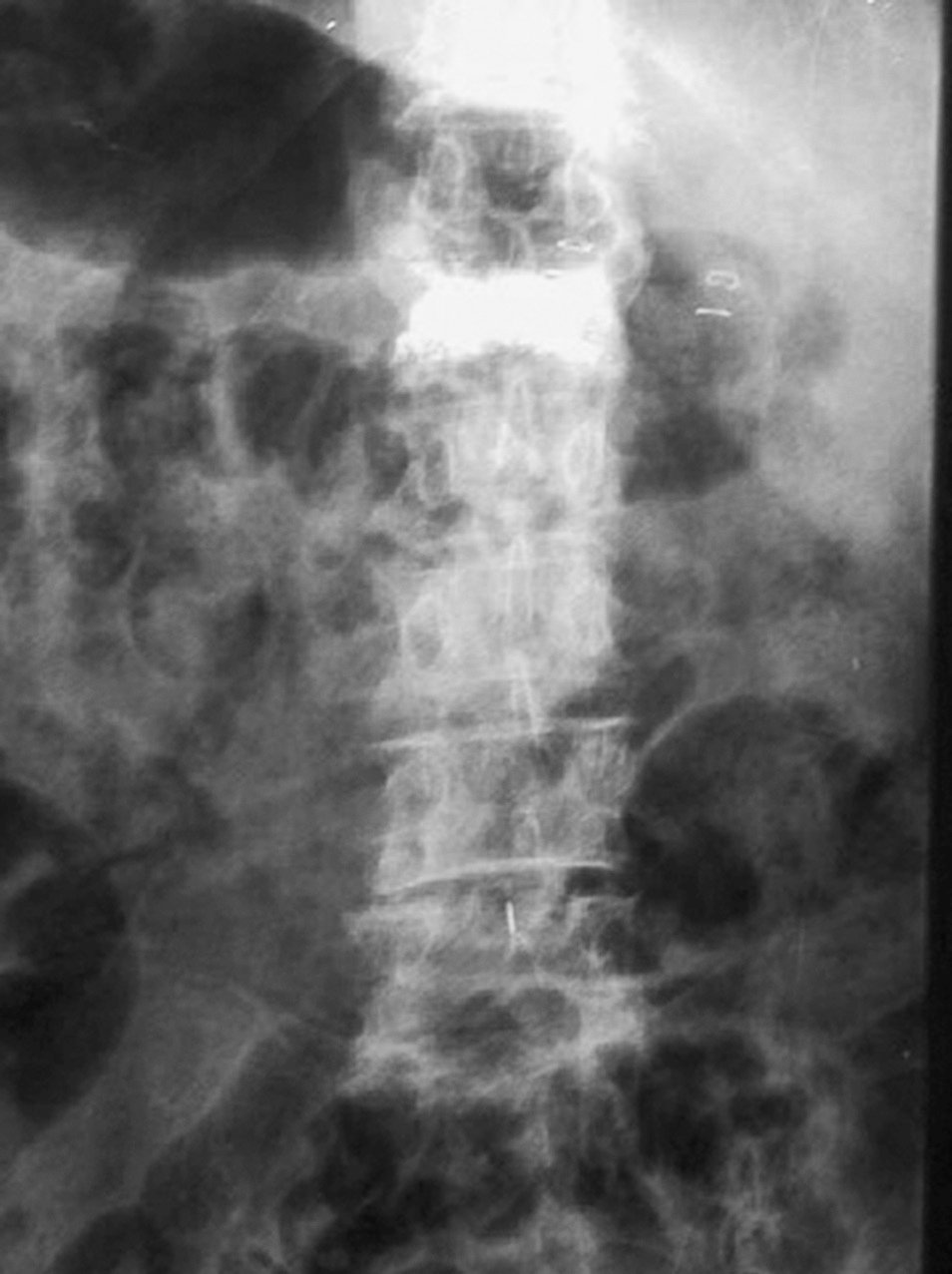
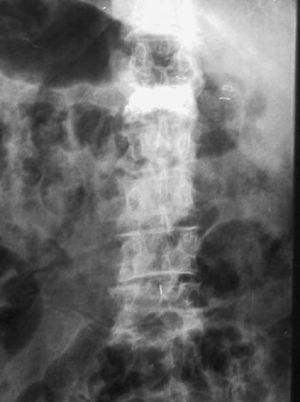
Figura 3. Control postquirúrgico radiológico en proyección anteroposterior.
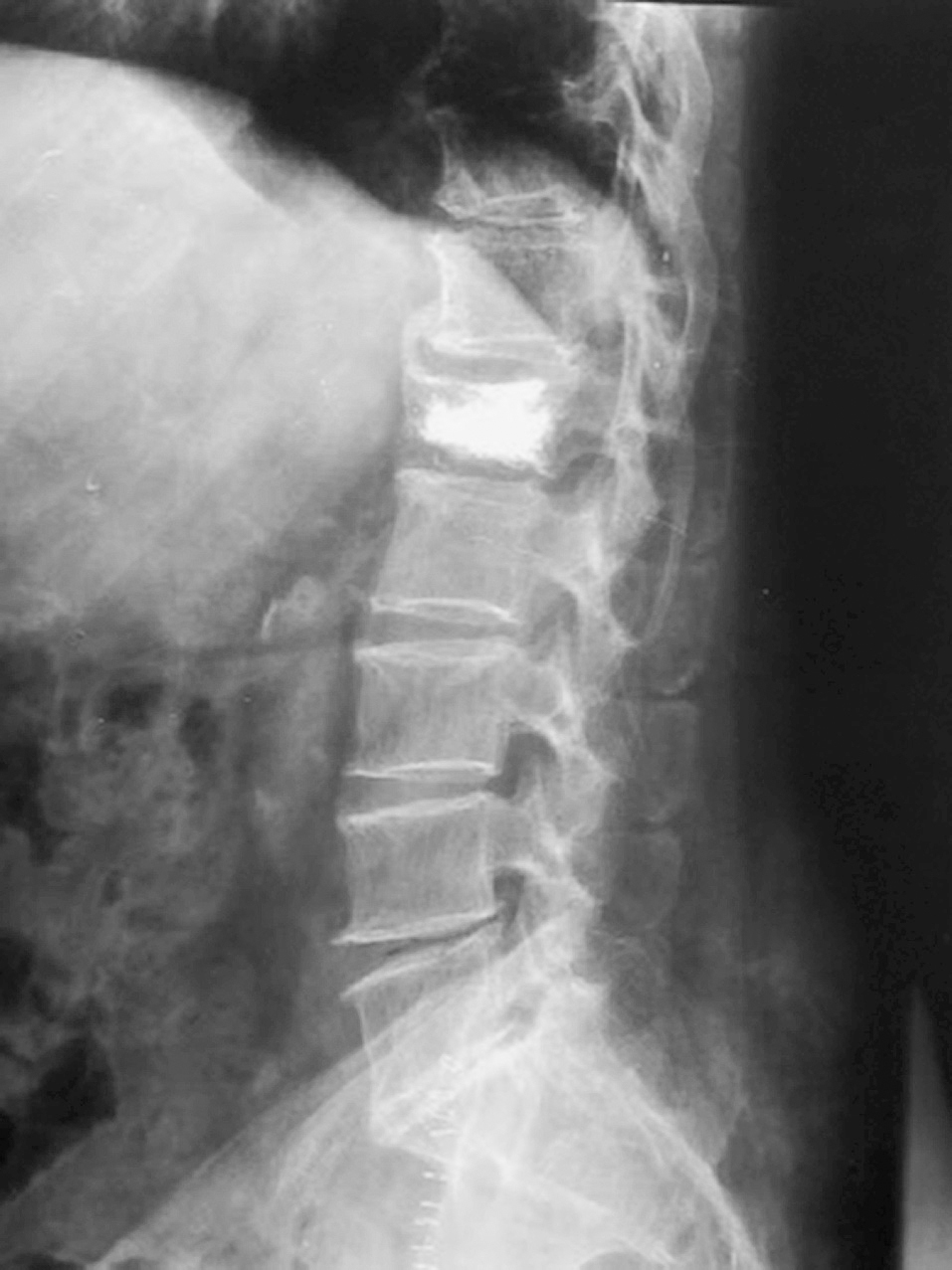
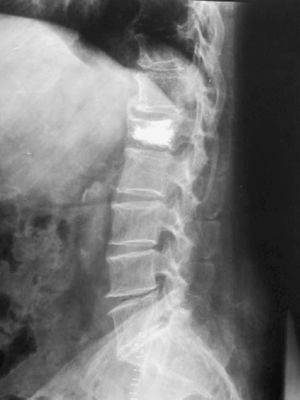
Figura 4. Control postquirúrgico radiológico en proyección lateral.
Se permitió la sedestación el mismo día y la deambulación el día siguiente tras la cirugía. El alta del servicio de traumatología se realizó en las siguientes 24-48 horas (los pacientes oncológicos permanecieron ingresados en ese servicio).
Se estudiaron los resultados clínicos y radiológicos. Ambos se realizaron comparando a los pacientes antes de ser intervenidos y al final del seguimiento, que varió en cada caso (media de 13,2 meses; rango 4-32 meses). La evaluación clínica ha consistido en recoger los datos del dolor mediante la escala analógica visual (EAV), el índice de Karnosfky y la analgesia empleada. La evaluación radiológica ha sido realizada de dos formas. La primera, estudiando el porcentaje de aplastamiento de la vértebra en relación a las vértebras sanas superior e inferior. En la segunda forma se ha recogido el ángulo de Cobb local. El observador era independiente y no realizó ninguna de las intervenciones.
El análisis estadístico de los datos se realizó mediante pruebas de ji cuadrado, W de Wilcoxon y correlaciones para variables cuantitativas no paramétricas.
RESULTADOS
Todos los pacientes tratados mejoraron salvo dos casos (93,2%). El valor medio de la EAV antes de la cirugía fue de 8,04 (desviación estándar [DE] 2,603; media 9) puntos frente a valor final de 3,81 (De 2,370; media 4). Esto supone una mejoría global de la media en la serie de 5 puntos (rango 1-10) (p < 0,05). El índice de Karnosfky pasó de 70,63 (DE 21,758; rango 30-100) a 87,33 (DE 14,368; rango 60-100) (p < 0,05).
La analgesia previa empleada, preferentemente, fueron los mórficos (53%), seguidos de los opiáceos menores (26,7%) y los antiinflamatorios no esteroideos (AINE) (20%). En la valoración final sólo necesitaban de opiáceos mayores 5 pacientes (16,7%) y no usaban analgesia o lo hacían de manera ocasional 16 pacientes (53%) (p < 0,05) (tabla 1). No han aparecido relaciones estadísticamente significativas entre la variación de los parámetros anteriores y la etiología, la localización de los niveles o su número, la corrección conseguida y el tiempo de evolución.
La media del grado de aplastamiento vertebral fue del 42,50% (DE 27,030; media 45%) y un ángulo de Cobb de 15,27° (DE 12,097; media 18,50°). La corrección lograda fue de 12,17% (DE 17,205; rango 0-70%) en cuanto al aplastamiento y de 6,93° (DE 8,870; rango 0-30°) en relación al ángulo de Cobb local. Veinte vértebras (46,5%) mejoraron radiológicamente. La mejora obtenida en estas fracturas fue de 21,7% de corrección del aplastamiento (rango 5-70%); y 13,86° de corrección del ángulo de Cobb (rango 3-30°). No se ha encontrado relación entre la recuperación de altura o corrección de la cifosis en función del aplastamiento, la deformidad inicial, el nivel de la lesión y el tiempo de evolución. En los casos en los que se trataron varios niveles existía generalmente un nivel más afecto, mientras que los restantes tenían aplastamientos más leves.
El subgrupo de pacientes tumorales mejoró en menor medida, siendo los valores finales muy similares (EAV: inicial 3,5; final: 4), (Karnosfky: inicial 85; final 90). De los 6 pacientes todos mejoraron salvo uno. Dos de los pacientes tuvieron mejorías discretas, ya que su clínica inicial era escasa comparada con los sujetos tratados por osteoporosis. No se han encontrado diferencias estadísticamente significativas entre este subgrupo y la serie general.
Tampoco se han observado complicaciones de ningún tipo en relación al proceso quirúrgico. En los estudios radiológicos postquirúrgicos se han detectado 6 casos de extravasación en 43 niveles abordados (13,95%), todas ellas anteriores o anterolaterales sin clínica asociada.
Se han detectado 6 nuevas fracturas; 3 de ellas fueron a distancia de la vértebra intervenida, sin relación alguna con la técnica, 2 en vértebras adyacentes y una en la misma vértebra. Cuatro de estas lesiones fueron asintomáticas o poco sintomáticas, y los pacientes no consultaron, siendo un hallazgo casual. Sólo uno de los pacientes pudo asociar la nueva lesión a un traumatismo (caída casual). Una de las dos lesiones sintomáticas se produjo en la vértebra limitante superior en una paciente con fractura osteoporótica, que obtuvo un mal resultado final (empeoramiento EAV); la otra consistió en un colapso en la misma vértebra intervenida en una paciente oncológica con una gran lesión osteolítica, en la cual el cemento impidió el aplastamiento completo, este aplastamiento se asoció a un empeoramiento discreto de la mejoría adquirida inicialmente.
DISCUSION
Las FV osteoporóticas constituyen un problema sanitario en los países desarrollados. Utilizando como criterio diagnóstico una pérdida de altura vertebral superior al 15%, se comunican en mujeres mayores de 50 años prevalencias del 26%1. La aparición de una FV osteoporótica es uno de los factores de riesgo más importante para padecer nuevas fracturas de columna2. El tratamiento clásico, basado en el reposo y disminución de la actividad, supone una inhibición de los estímulos formadores de hueso, con una pérdida ósea que puede alcanzar el 2% semanal. Implica aceptar una situación mecánica desfavorable con un desequilibrio en la transmisión de fuerzas en el cuerpo vertebral y un dolor persistente pese a realizar un correcto tratamiento. Por otro lado, la cifosis por sucesivas FV osteoporóticas conlleva una disminución de la capacidad pulmonar del paciente anciano, una pérdida de su calidad de vida y un aumento de la mortalidad2,3.
Frente a esta situación se han desarrollado en los últimos 10 años técnicas mínimamente invasivas de cementación percutánea (vertebroplastia y cifoplastia). Nos hemos decantado por la cifoplastia porque permite reducir y mantener la altura del cuerpo vertebral, disminuir el dolor y mejorar el nivel de actividad del paciente, así como sobre todo disminuir el porcentaje de complicaciones (extravasaciones al canal medular)4-11.
Una aproximación similar se ha llevado a cabo en el campo de las lesiones tumorales. Hasta el 40% de los pacientes con cáncer presentan lesiones líticas vertebrales. El manejo quirúrgico o médico convencional de estas lesiones es en ocasiones ineficaz o demasiado invasivo para pacientes debilitados. Diversos estudios han destacado la eficacia de la cifoplastia en el tratamiento de estas lesiones, con una morbilidad muy baja asociada4,12,13.
Esta serie representa nuestra experiencia en el uso de la cifoplastia en los 3 últimos años. Al ser una técnica de nueva implantación el origen de los casos es diverso, la mayoría provienen de derivaciones desde otros servicios o desde el Servicio de Urgencias, donde el paciente consulta por un dolor persistente producido por una lesión que pasó inicialmente desapercibida. La pauta de actuación consiste en comprobar la concordancia clínico-radiológica entre el dolor y la radiología simple, además de practicar una RM con proyección STIR para asegurar dicha concordancia. Los pacientes tumorales presentaron una aproximación más compleja. El dolor no controlable por otros métodos fue la razón más frecuente de la derivación, pero en dos casos los pacientes llegaron a nuestro servicio con lesiones extensas, potencialmente inestables y, sin embargo, con escasa clínica. La indicación de la cifoplastia se tomó con el fin de evitar el posible aplastamiento, además de tomar una muestra para biopsia para confirmar los diagnósticos y, en uno de los casos, identificar el tumor primario.
El tiempo medio hasta el acto quirúrgico fue de 3,5 meses, en su conjunto. Esto permite definir a las lesiones tratadas como subagudas. Se han comparado los resultados en función del tiempo de evolución de los pacientes sin encontrarse diferencias significativas6,7.
Las mediciones en cuanto a la altura han sido realizadas con la radiografía simple lateral tomada con anterioridad a la cirugía y al final de seguimiento. El cálculo del aplastamiento en relación a las vértebras sanas limitantes se ha elegido para evitar los problemas relacionados con la variación en la técnica. La valoración de la corrección lograda en base al porcentaje del aplastamiento inicial corregido pretende recabar cualquier recuperación, pero disminuye proporcionalmente los resultados logrados en vértebras muy aplastadas como son las de nuestra serie14. Los resultados recogidos son similares a otras series publicadas en cuanto al número de niveles tratados que recuperan altura4,5,10. Sin embargo, los datos de recuperación de altura son inferiores a otras series4,7,8,10,11, incluso si excluimos aquellas que no mejoraron nada (21,4%, rango 5-70%). Esto puede estar en relación con el alto porcentaje de pacientes que intervenimos en fase subaguda (algunos con más de 8 meses de evolución). A pesar de esto, el resto de los parámetros estudiados se asemejan más a lo registrado en la literatura. La corrección del ángulo de Cobb medida es proporcionalmente superior a la que se esperaría considerando la mejoría del aplastamiento y se encuentra en los valores altos de lo descrito en la literatura5,6,8,14. Esto probablemente se deba a que la mayoría de dicha corrección se realiza en la mitad anterior del cuerpo, lográndose un mayor alineamiento sagital que corrección en altura.
Todos los pacientes (osteoporóticos y tumorales) mejoraron, excepto dos (93,2%). Estos resultados son acordes con otras series con un 95% de mejoría a la hora de la cifoplastia. Comparando los valores de la EAV con otros trabajos, vemos que los datos iniciales son algo más altos (menor afectación) en el prequirúrgico y ligeramente inferiores en los resultados finales5,6,15. En cualquier caso, la mejoría clínica es significativa.
El resto de los parámetros medidos para los resultados clínicos aseveran la eficacia de la técnica. El índice de Karnosfky refleja un cambio muy importante en la calidad de vida del paciente, entre un sujeto incapaz de llevar a una actividad normal (70,63) y otro con síntomas leves, normal sin limitación funcional (87,33). De igual manera, es destacable la repercusión lograda en el uso de la analgesia. Hasta el 53% de los pacientes no necesitan de analgesia o lo hacen de forma ocasional. Sólo el 16% (5 pacientes) usan mórficos, entre los cuales se incluyen los 2 pacientes que no mejoraron y 3 que pese a todo tienen mejoría en su EAV. Estos resultados son muy similares a otros previamente descritos15.
No han aparecido complicaciones de ningún tipo en el periodo perioperatorio. Se observaron 6 casos de extravasaciones (13,95%), todos ellos anteriores o anterolaterales. No hubo pérdidas de cemento al canal ni se acompaññó de clínica asociada. La cifoplastia permite, después de haber creado una cavidad en la vértebra, la inyección del cemento a una alta viscosidad, controlando el riesgo y la zona de fugas. Estos datos están en relación con lo publicado (alrededor del 10%) y, además de una incidencia baja, en la mayoría de los casos tampoco tienen repercusión clínica4,5,6,15.
En dos casos de nuestra serie la presencia de FV adyacentes al nivel tratado es similar a lo publicado6,8,10,15,16. De estos dos casos, solo uno se asoció a un mal resultado clínico. Esta complicación sería inferior en la cifoplastia que en la vertebroplastia, al corregir la cifosis vertebral y retrasar el centro de gravedad. Se obtuvieron otras 4 fracturas, 3 a distancia y una fractura en la misma vértebra en un paciente tumoral. Esta complicación empeoró el resultado previamente obtenido, aunque el valor EAV se mantuvo por debajo del prequirúrgico. Este paciente fue uno de los primeros casos tratados, la causa probable de esta evolución fue que no se introdujo todo el cemento necesario para estabilizar la vértebra; pese a esto, la evolución clínica fue satisfactoria, después incluso de la refractura, impidiendo el cemento que la fractura se hundiese completamente. Todas las lesiones a distancia pasaron desapercibidas al paciente y no se asociaron a un empeoramiento clínico. No está todavía bien definida la frecuencia con la que estas lesiones presentan clínica, ni tampoco las indicaciones para una nueva cifoplastia en estos casos.
La afectación tumoral de las vértebras es frecuente, y se maneja en muchos casos con planteamientos conservadores, pues las opciones quirúrgicas son, en ocasiones, demasiado agresivas para estos pacientes. La cifoplastia permite tratar algunos de estos casos con una mínima comorbilidad asociada y buenos resultados clínicos12. Los pacientes tratados con patología tumoral, de etiología diversa, consiguieron buenos resultados salvo en un caso. Los datos de mejoría clínica son inferiores a la serie general, principalmente por una afectación clínica inicial inferior. Los datos finales son comparables a los de las series tratadas por osteoporosis.
Como conclusión, podemos decir que la cifoplastia es una técnica eficaz para el tratamiento tanto de las fracturas osteoporóticas resistentes al tratamiento médico como para pacientes tumorales seleccionados. Los malos resultados, en nuestra serie, se han relacionado a una mala selección de los pacientes y a la presencia de fracturas adyacentes.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
J.L. Cebrián Parra.
Servicio de Cirugía Ortopédica y Traumatología.
Hospital Clínico San Carlos.
C/ Martín Lagos s/n.
28040. Madrid.
Correo electrónico: juan_luis_cebrian@hotmail.com
Recibido: abril de 2006.
Aceptado: marzo de 2007.