Las indicaciones sobre extracción de material de osteosíntesis no están bien definidas en la literatura actual derivando en indicaciones relativas, en función a experiencias, costumbres o a petición del paciente. El objetivo de este artículo es valorar las creencias, indicaciones, práctica habitual y complicaciones percibidas de los cirujanos de España sobre la extracción de material de osteosíntesis.
Material y métodoRealizamos un cuestionario de 44 preguntas que abarcan demográficos generales, opinión general y subjetiva sobre la retirada de implantes, actitudes específicas por tipo de implante y localización anatómica y hábitos personales.
ResultadosSe reciben 164 cuestionarios. Las indicaciones más frecuentes son cerclajes en rótula y olécranon y clavos elásticos en los niños. Un 56% retira el implante a petición del paciente, un 31% lo retira siempre en niños, un 28% lo hace en pacientes asintomáticos para evitar posibles problemas quirúrgicos y un 14% para evitar una posible fractura periimplante y un 9% por simple preferencia. Las complicaciones intraoperatorias más frecuentes son cirugía más larga de lo esperado, crecimiento de hueso sobre el implante, alma de la cabeza del tornillo redondeada, fusión fría, dificultad para encontrar el implante e imposibilidad para retirar parte del implante. La complicación postoperatoria más frecuente es la persistencia de la sintomatología 39,8%.
ConclusiónLos resultados aportan información para aconsejar al paciente en cuanto al resultado clínico esperado y las complicaciones intra- y postoperatorias. El cirujano debe indicar con cautela la extracción en el paciente asintomático dada la alta tasa de complicaciones.
The indications on extraction of osteosynthesis material are not well defined in the current literature deriving in relative indications, depending on experiences, customs or patient's request. The aim of this article is to assess the beliefs, indications, usual practice and perceived complications of surgeons in Spain regarding on extraction of osteosynthesis material.
MethodsWe conducted a questionnaire of 44 questions covering general demographics, general and subjective opinion on implant removal, specific attitudes by implant type and anatomical location, and personal habits.
Results164 questionnaires were received. The most frequent indications are patellar and olecranon cerclage wires and elastic nails in children. 56% remove the implant at the patient's request, 31% always remove it in children, 28% do it in asymptomatic patients to avoid possible surgical problems, 14% to avoid a possible peri-implant fracture and 9% by simple preference. The most frequent intraoperative complications are surgery longer than expected, bone growth over the implant, rounded screw head core, cold fusion, difficulty in finding the implant and impossibility to remove part of the implant. The most frequent postoperative complication was persistence of symptoms 39.8%.
ConclusionThe results provide information to advise the patient regarding the expected clinical outcome and intra and postoperative complications. The surgeon should cautiously indicate extraction in the asymptomatic patient given the high rate of complications.
Las indicaciones sobre retirada de material de osteosíntesis no están bien definidas en la literatura actual, no existiendo protocolos que establezcan su indicación. Es por esta razón que el número de extracciones de material de osteosíntesis (EMO) difiere mucho de un país a otro, suponiendo en algunos casos hasta el 30% de las indicaciones quirúrgicas electivas1,2.
En la edad adulta existe un consenso en cuanto a la retirada del implante en casos de seudoartrosis, rotura, infección, alergia o compromiso de partes blandas. En el caso de una fractura consolidada la indicación es realizada por el propio cirujano en función a la clínica del paciente, pero también en función a sus experiencias, creencias o costumbres2–7. Esto deriva en indicaciones de EMO que en muchos casos son relativas, tales como el deseo expreso del paciente3,5, dolor atribuido al implante5, deseo/costumbre del cirujano3,5, la edad6,8, la dificultad y/o complicaciones para su extracción según el material del implante8–11 (acero o titanio) o su localización anatómica7,12,13, fijación a través de articulaciones1,14, retirada para evitar posible fractura periimplante y la refractura1, tiempo que lleva puesto el implante1 o riesgo de carcinogénesis15 o alergia a metales16.
El objetivo de este artículo es valorar las creencias, indicaciones, práctica habitual y complicaciones percibidas de los cirujanos de España sobre la retirada de material de osteosíntesis.
Material y métodosTras realizar una búsqueda sistemática en Pubmed Medline, Embase y Google Scholar de encuestas relacionadas con la retirada de implantes3–7, realizamos un cuestionario similar al realizado por Vos et al.3 adaptado al sistema sanitario español, incluyendo sanidad pública y privada. Dicho cuestionario consta de 44 preguntas: 4 sobre datos demográficos generales, 11 sobre opinión general y opinión subjetiva sobre la retirada de implantes, 17 sobre actitudes específicas por tipo de implante y localización anatómica y 11 sobre ideas y hábitos personales.
Los datos demográficos solicitados en la encuesta incluían un rango de edad, sexo, lugar de trabajo (sanidad pública o privada y tamaño del hospital) y la subespecialidad a la que se dedica con preferencia.
La opinión general y valoración de la cirugía (11 ítems) es medida usando la escala Likert de evaluación subjetiva sobre el tema, con 5 opciones de respuesta, de las cuales solo se puede elegir una: totalmente en desacuerdo, en desacuerdo, ni de acuerdo ni en desacuerdo, de acuerdo, totalmente de acuerdo.
Las preguntas sobre la actitud específica por tipo de implante y localización (17 ítems) es medida usando una escala Likert de evaluación subjetiva con 5 opciones de respuesta, de las cuales solo se puede elegir una: nunca, a veces, con frecuencia, siempre, sin opinión.
Las respuestas sobre ideas y hábitos personales (12 ítems) se respondían con «sí» o «no», según esté el cirujano de acuerdo con la opción propuesta, pudiendo elegir varias opciones en cada apartado.
Las encuestas fueron enviadas por email a diferentes hospitales de España invitando a los participantes a rellenar la encuesta a través de un cuestionario en Google forms. No hubo ningún tipo de incentivo económico o no económico para completar el cuestionario. Todas las respuestas fueron analizadas utilizando un análisis estadístico descriptivo.
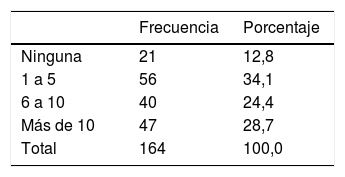
ResultadosDe los cuestionarios enviados a diferentes hospitales para ser rellenados por miembros del servicio, se reciben en google forms un total de 164 cuestionarios.
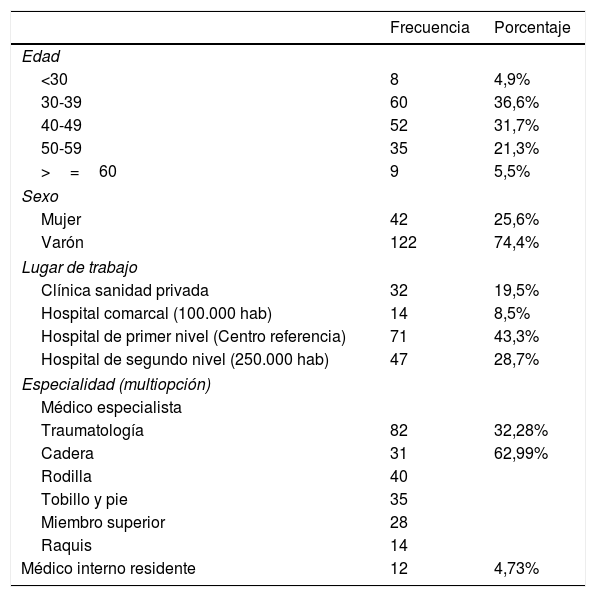
Los datos demográficos se exponen en la tabla 1.
Datos demográficos
| Frecuencia | Porcentaje | |
|---|---|---|
| Edad | ||
| <30 | 8 | 4,9% |
| 30-39 | 60 | 36,6% |
| 40-49 | 52 | 31,7% |
| 50-59 | 35 | 21,3% |
| >=60 | 9 | 5,5% |
| Sexo | ||
| Mujer | 42 | 25,6% |
| Varón | 122 | 74,4% |
| Lugar de trabajo | ||
| Clínica sanidad privada | 32 | 19,5% |
| Hospital comarcal (100.000 hab) | 14 | 8,5% |
| Hospital de primer nivel (Centro referencia) | 71 | 43,3% |
| Hospital de segundo nivel (250.000 hab) | 47 | 28,7% |
| Especialidad (multiopción) | ||
| Médico especialista | ||
| Traumatología | 82 | 32,28% |
| Cadera | 31 | 62,99% |
| Rodilla | 40 | |
| Tobillo y pie | 35 | |
| Miembro superior | 28 | |
| Raquis | 14 | |
| Médico interno residente | 12 | 4,73% |
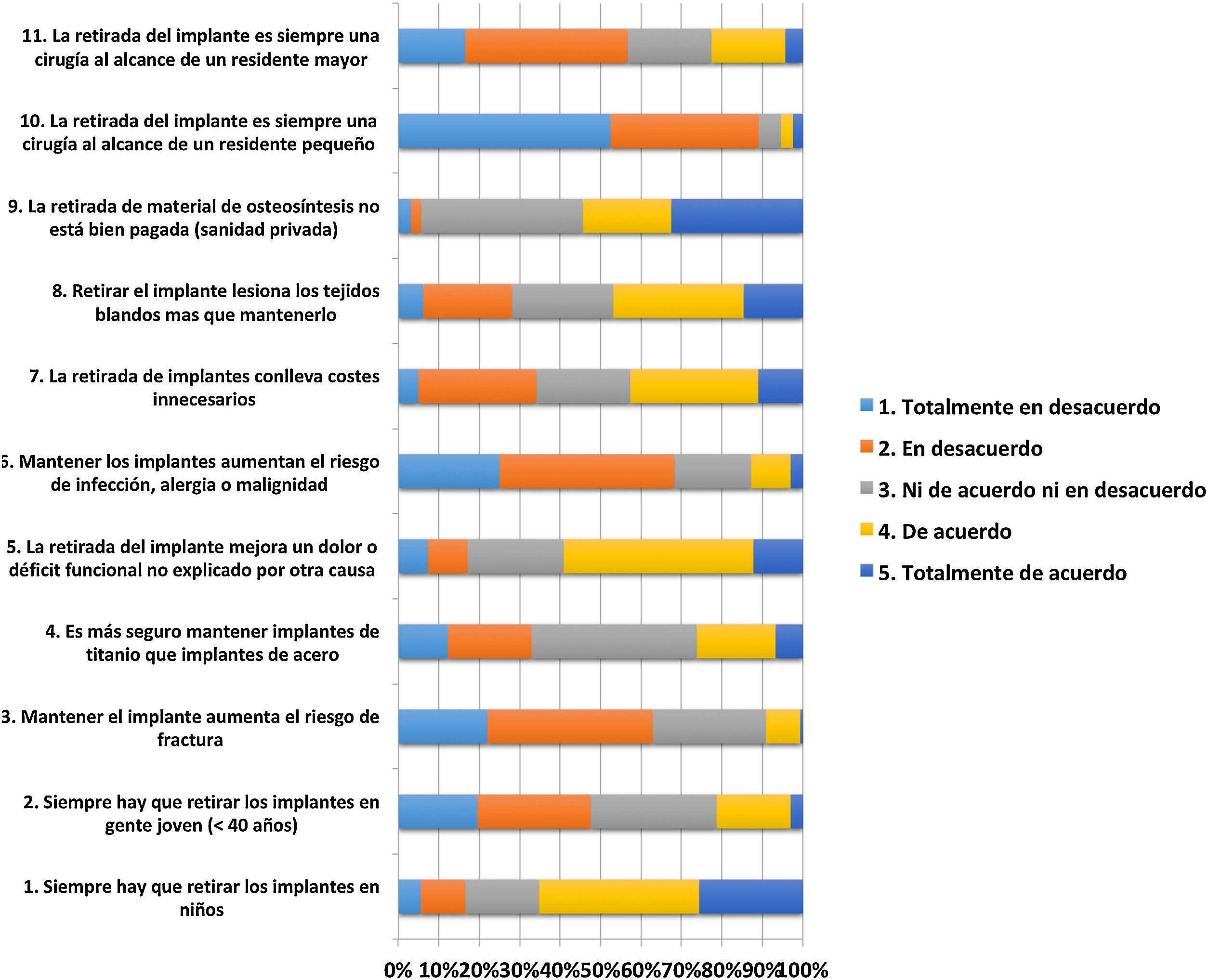
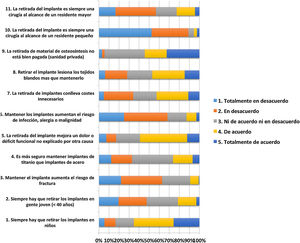
En la figura 1 se muestran los resultados del cuestionario de «opinión general», que consta de 11 ítems y muestra de forma muy gráfica la gran disparidad de opiniones que existen sobre el mismo tema en un mismo lugar.
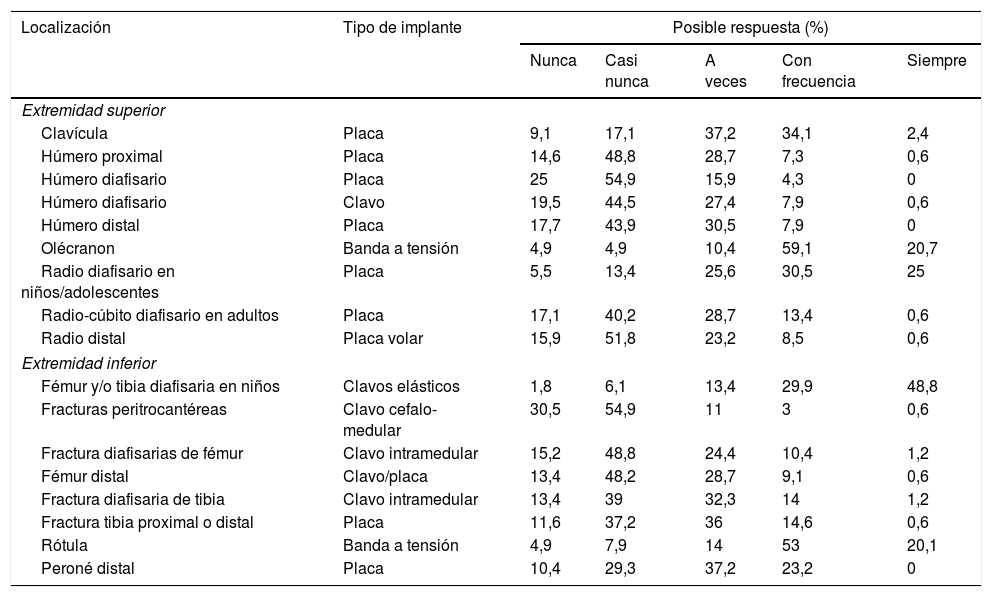
La tabla 2 muestra la actitud e indicaciones realizadas por los cirujanos ortopédicos españoles en función al tipo de implante a retirar y su localización. Esta encuesta consta de 17 situaciones diferentes, en las que se aprecia un consenso relativo en cuanto a la extracción de cerclajes en rótula y olécranon y clavos elásticos en los niños, siendo la distribución más irregular en el resto de situaciones.
Tendencia sobre la retirada por tipo de implante y localización
| Localización | Tipo de implante | Posible respuesta (%) | ||||
|---|---|---|---|---|---|---|
| Nunca | Casi nunca | A veces | Con frecuencia | Siempre | ||
| Extremidad superior | ||||||
| Clavícula | Placa | 9,1 | 17,1 | 37,2 | 34,1 | 2,4 |
| Húmero proximal | Placa | 14,6 | 48,8 | 28,7 | 7,3 | 0,6 |
| Húmero diafisario | Placa | 25 | 54,9 | 15,9 | 4,3 | 0 |
| Húmero diafisario | Clavo | 19,5 | 44,5 | 27,4 | 7,9 | 0,6 |
| Húmero distal | Placa | 17,7 | 43,9 | 30,5 | 7,9 | 0 |
| Olécranon | Banda a tensión | 4,9 | 4,9 | 10,4 | 59,1 | 20,7 |
| Radio diafisario en niños/adolescentes | Placa | 5,5 | 13,4 | 25,6 | 30,5 | 25 |
| Radio-cúbito diafisario en adultos | Placa | 17,1 | 40,2 | 28,7 | 13,4 | 0,6 |
| Radio distal | Placa volar | 15,9 | 51,8 | 23,2 | 8,5 | 0,6 |
| Extremidad inferior | ||||||
| Fémur y/o tibia diafisaria en niños | Clavos elásticos | 1,8 | 6,1 | 13,4 | 29,9 | 48,8 |
| Fracturas peritrocantéreas | Clavo cefalo-medular | 30,5 | 54,9 | 11 | 3 | 0,6 |
| Fractura diafisarias de fémur | Clavo intramedular | 15,2 | 48,8 | 24,4 | 10,4 | 1,2 |
| Fémur distal | Clavo/placa | 13,4 | 48,2 | 28,7 | 9,1 | 0,6 |
| Fractura diafisaria de tibia | Clavo intramedular | 13,4 | 39 | 32,3 | 14 | 1,2 |
| Fractura tibia proximal o distal | Placa | 11,6 | 37,2 | 36 | 14,6 | 0,6 |
| Rótula | Banda a tensión | 4,9 | 7,9 | 14 | 53 | 20,1 |
| Peroné distal | Placa | 10,4 | 29,3 | 37,2 | 23,2 | 0 |
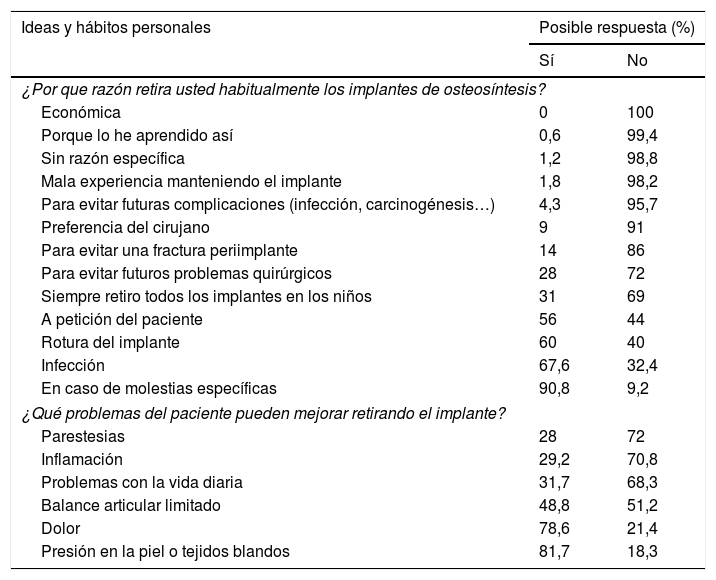
La tabla 3 resume las principales razones por las que se indican las EMO. Explora 12 razones, y vemos que con excepción de «rotura del implante», que suele traducir una ausencia de consolidación, «infección» y «molestias específicas producidas por el implante», el resto de las indicaciones tales como «a petición del paciente», «preferencia del cirujano» o «evitar posibles problemas futuros» se podrían calificar de subjetivas.
Razones por las que se retiran habitualmente los implantes de osteosíntesis
| Ideas y hábitos personales | Posible respuesta (%) | |
|---|---|---|
| Sí | No | |
| ¿Por que razón retira usted habitualmente los implantes de osteosíntesis? | ||
| Económica | 0 | 100 |
| Porque lo he aprendido así | 0,6 | 99,4 |
| Sin razón específica | 1,2 | 98,8 |
| Mala experiencia manteniendo el implante | 1,8 | 98,2 |
| Para evitar futuras complicaciones (infección, carcinogénesis…) | 4,3 | 95,7 |
| Preferencia del cirujano | 9 | 91 |
| Para evitar una fractura periimplante | 14 | 86 |
| Para evitar futuros problemas quirúrgicos | 28 | 72 |
| Siempre retiro todos los implantes en los niños | 31 | 69 |
| A petición del paciente | 56 | 44 |
| Rotura del implante | 60 | 40 |
| Infección | 67,6 | 32,4 |
| En caso de molestias específicas | 90,8 | 9,2 |
| ¿Qué problemas del paciente pueden mejorar retirando el implante? | ||
| Parestesias | 28 | 72 |
| Inflamación | 29,2 | 70,8 |
| Problemas con la vida diaria | 31,7 | 68,3 |
| Balance articular limitado | 48,8 | 51,2 |
| Dolor | 78,6 | 21,4 |
| Presión en la piel o tejidos blandos | 81,7 | 18,3 |
En cuanto al tiempo desde la osteosíntesis hasta indicar la retirada, el 64,4% de los encuestados espera más de 12 meses y un 31,7% realiza la indicación entre los 6 y los 12 meses.
La facilidad para la retirada de material según su composición es significativa para un 62,8% de los encuestados, opina que el acero inoxidable es más fácil de retirar que el titanio, un 26,8% no encuentra diferencia o no tiene experiencia y solo un 10,4% piensa que el titanio es más fácil de retirar.
En la mayoría de los centros, la retirada la realiza el mismo cirujano que realiza la indicación, y nunca el residente sin supervisión. Sin embargo, en un 38% de los casos dicha retirada puede ser realizada por cualquier cirujano del servicio (tabla 4).
Para los encuestados, existe una clara relación entre la aparición de complicaciones y el nivel de experiencia y subespecialidad del cirujano. De esta forma, un 64% de los encuestados opina que las complicaciones aumentan ante un menor nivel de experiencia, y un 54,9 opina que la subespecialidad del cirujano es también determinante. Solo un 8% no encuentra relación con el nivel de experiencia y un 32% con la especialidad.
La cantidad de veces en que la presencia de un implante de osteosíntesis ha condicionado la indicación de una cirugía electiva busca conocer las indicaciones realizadas para evitar un problema que posiblemente nunca llegará. Se pone como ejemplo la retirada de un clavo de fémur para evitar retirarlo si el paciente precisase una artroplastia de cadera, o la retirada de placas de meseta tibial por si precisase una artroplastia de rodilla. En la encuesta, hasta un 71,3 de los encuestados nunca ha vivido dicha situación más de diez veces a lo largo de su carrera profesional.
A la hora de la planificación de la cirugía, en caso de prever extracciones dificultosas, la mayoría (141) acude a la técnica quirúrgica del implante, pero si bien la mitad (70) acude además a literatura y artículos de técnicas y trucos, la otra mitad (74) de los cirujanos improvisan si la extracción se complica. Como material específico en la planificación preoperatoria, solo un 26,8 de los encuestados dispone una caja específica de EMO. Un 69,5 de los encuestados la solicita si se prevé difícil, y un 3,7% improvisa con el material específico del quirófano (tabla 5).
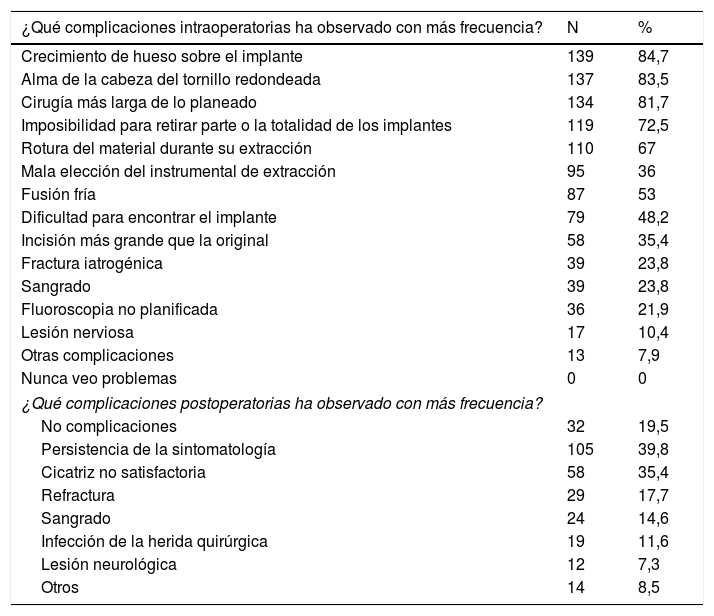
Las complicaciones intra- y postoperatorias observadas con más frecuencia se detallan en la tabla 6. Entre estas destacar que todos los participantes han observado alguna de las complicaciones descritas, y que entre las postoperatorias, un 40% encuentra entre las complicaciones más frecuentes la persistencia de la sintomatología.
Complicaciones intra- y postoperatorias observadas tras la retirada de implantes de osteosíntesis
| ¿Qué complicaciones intraoperatorias ha observado con más frecuencia? | N | % |
|---|---|---|
| Crecimiento de hueso sobre el implante | 139 | 84,7 |
| Alma de la cabeza del tornillo redondeada | 137 | 83,5 |
| Cirugía más larga de lo planeado | 134 | 81,7 |
| Imposibilidad para retirar parte o la totalidad de los implantes | 119 | 72,5 |
| Rotura del material durante su extracción | 110 | 67 |
| Mala elección del instrumental de extracción | 95 | 36 |
| Fusión fría | 87 | 53 |
| Dificultad para encontrar el implante | 79 | 48,2 |
| Incisión más grande que la original | 58 | 35,4 |
| Fractura iatrogénica | 39 | 23,8 |
| Sangrado | 39 | 23,8 |
| Fluoroscopia no planificada | 36 | 21,9 |
| Lesión nerviosa | 17 | 10,4 |
| Otras complicaciones | 13 | 7,9 |
| Nunca veo problemas | 0 | 0 |
| ¿Qué complicaciones postoperatorias ha observado con más frecuencia? | ||
| No complicaciones | 32 | 19,5 |
| Persistencia de la sintomatología | 105 | 39,8 |
| Cicatriz no satisfactoria | 58 | 35,4 |
| Refractura | 29 | 17,7 |
| Sangrado | 24 | 14,6 |
| Infección de la herida quirúrgica | 19 | 11,6 |
| Lesión neurológica | 12 | 7,3 |
| Otros | 14 | 8,5 |
Lo más significativo de esta encuesta es que, independientemente de sus limitaciones, muestra la gran disparidad de opiniones y pautas de tratamiento que existen en nuestro país. Asimismo, y al igual que en encuestas realizadas en otros países3–7, también se observa cómo un número importante de las indicaciones son subjetivas, relativas y con poco rigor científico, tales como «a petición del paciente», «por preferencia del cirujano», «mala experiencia previa», «costumbre», o «edad pediátrica». Esto contrasta con la gran cantidad de complicaciones intra- y postoperatorias que han sido percibidas por los participantes (tablas 3 y 6).
Este hecho queda reflejado con detalle en la tabla 3, donde vemos que con excepción de «rotura del implante», «infección» y «molestias específicas del implante», el resto de indicaciones son subjetivas, condicionadas por aprendizaje previo, creencias, preferencias, o con el fin de evitar situaciones que quizá nunca ocurran… Esto, sin embargo, es constante en la literatura, donde Reith et al.5 refieren como indicación más frecuente (en un 68%) la recomendación del cirujano o Vos et al.3 también un 68% la petición expresa del paciente y un 42% para evitar posibles problemas quirúrgicos futuros o fracturas periimplante en pacientes que practican deportes de riesgo.
Indicación relativa: edad pediátricaUno de los principales factores tomados en cuenta a la hora de realizar la indicación es la edad del paciente. En el paciente pediátrico, la mayoría de las indicaciones están relacionadas con la retirada de tornillos, agujas de kirschner y clavos elásticos, cirugía asociada en la literatura a un bajo índice de complicaciones17. Si bien hay un cierto consenso en estas indicaciones, sigue existiendo una discordancia para la indicación de EMO entre los cirujanos no pediátricos3, cuya indicación se basa principalmente en evitar futuras extracciones dificultosas por crecimiento de hueso sobre el implante o con el fin de permitir una posible cirugía reconstructiva en la edad adulta, y los cirujanos pediátricos6, que son más reacios a retirar un material en un paciente asintomático. A pesar de ello, no existe actualmente evidencia que apoye mantener o retirar el implante en los niños8.
Los cirujanos pediátricos defienden una indicación juiciosa, dado que en el momento de la indicación el implante no molesta, y según la localización, una altísima tasa de complicaciones puede ascender hasta un 40% en el caso de la retirada de placas en fracturas de antebrazo13, o de la retirada de tornillos tras una epifisiolisis de cabeza femoral. Ilchmann18 describe doble de tiempo quirúrgico para la extracción que para su implantación, fracturas periimplante y dificultad para la extracción de material. Por su parte, otros autores como Swiontkowski19 describen dificultades mayores para la extracción en un 61% de los pacientes, Jabo20 en un 27% y Khale21 en un 42%.
En un estudio más reciente, Raney et al.8 describen una tasa de complicaciones de EMO en pacientes pediátricos de un 10%, elevándose estas cifras hasta un 34% en el caso de epifisiolisis de cabeza femoral. En base a estas cifras, las indicaciones en el paciente pediátrico asintomático han de ser muy estudiadas.
Indicación relativa: paciente joven y posible problema quirúrgico futuro (por fractura periimplante o artroplastia)En el adulto joven (<40 años) los principales problemas potenciales que justifican la indicación son una posible cirugía reconstructiva en la edad adulta, siendo las artroplastias de cadera y rodilla las más frecuentes, y el riesgo de fractura periimplante en caso de realizar deporte.
En nuestras encuesta, un 28% de los participantes realizan indicaciones en pacientes asintomáticos para evitar posibles problemas quirúrgicos, en estos casos relacionados con la artroplastia de cadera o rodilla. Sin embargo, la cantidad de veces que los cirujanos de la encuesta se han visto enfrentados al dilema de tener que realizar una EMO seguida de una artroplastia difícil en uno o dos tiempos quirúrgicos ha sido baja, ya que hasta un 71,3 de los encuestados no ha vivido dicha situación más de diez veces a lo largo de su carrera profesional.
En el caso de la artroplastia de cadera hay autores22 que abogan por un proceso en dos tiempos, primero retirando el material y en un segundo tiempo quirúrgico realizando la artroplastia. Esto suponte que un muchas ocasiones, la ventaja de retirar el material de en edad pediátrica o en paciente joven no disminuirá el número de cirugías. Por otro lado, si tomamos el caso de las fracturas de meseta tibial y necesidad de artroplastia de rodilla, si bien es cierto que la probabilidad aumenta tras la fractura, a los 10 años únicamente un 7,3% de los pacientes precisan la artroplastia23. En este caso, una EMO por rutina no estaría justificada en más de un 90% de los pacientes que no precisarán la artroplastia de rodilla. Sin embargo, podría estar indicada en el paciente sintomático, dado que la retirada del implante y artroplastia en un solo tiempo puede asociarse a una mayor tasa de infección, y una extracción del material previo a una artroplastia de rodilla podría aliviar la clínica.
Esto puede hacer pensar que quizá el número de pacientes asintomáticos a los que se les indica la EMO (número de pacientes a tratar) y asumen sus complicaciones es demasiado alto como para justificar el beneficio obtenido.
La indicación por el riesgo de fractura perimplante durante la actividad deportiva es también relativa, puesto que dicho riesgo es extremadamente bajo24, y no debería por tanto ser una razón para su retirada. Este punto es muy interesante, ya que incluso en el subgrupo de deportistas, bomberos, soldados el riesgo de fractura periimplante no justifica esta indicación25.
Complicaciones (tabla 6)Una de las complicaciones intraoperatorias más frecuentemente observadas es una cirugía más larga de lo esperado, consecuencia de complicaciones frecuentes como crecimiento de hueso sobre el implante, alma de la cabeza del tornillo redondeada, fusión fría, dificultad para encontrar el implante e imposibilidad para retirar parte o la totalidad de los implantes. Ante la frecuencia de estas complicaciones, destaca que solo el 26% de los encuestados dispone en su hospital de una caja específica de extracción de material, y menos de la mitad acude a literatura científica sobre este tema, improvisando si se complica.
Entre las complicaciones postoperatorias más importantes y frecuentemente reflejadas en la encuesta se encuentran la lesión neurológica, la refractura, la infección de la herida y la persistencia de la sintomatología.
La lesión neurológica (11% en nuestra encuesta) ha sido descrita en la literatura asociada principalmente a las fracturas de antebrazo. En la serie de 55 pacientes de Langkamer et al.13 describen un 40% de complicaciones, de las cuales 17 corresponden a problemas neurológicos y 4 a infecciones. En un metaanálisis de 635 casos, Evers et al.26 describen una frecuencia de un 11,5% de lesión neurológica iatrogénica tras la retirada de placas en antebrazo.
Refractura (17,7%): en el caso de la refractura, las placas diafisarias de radio y cúbito en los niños merecen especial atención, ya que, si bien la principal indicación para su retirada es la refractura, esta es poco frecuente si se mantienen las placas. Tanto Clement27 como Vopat28 describen una tasa de 7% de fracturas periplaca en pacientes pediátricos en los que no se retira, concluyendo que mantener la placa no aumenta el riesgo de refractura comparado con su retirada. En los estudios realizados tras la retirada de las placas, Mih29 describe una tasa del 11,3% de refractura, y Evers26, en un metaanálisis de 635 casos, de un 7,7%, asociada de forma significativa al uso de placas de 4,5mm, EMO antes de los 12 meses, fracturas abiertas y mala reducción anatómica.
Infección de herida quirúrgica (11,6%). La infección de herida quirúrgica, observada por un 11,6% de los encuestados, supone una de las complicaciones postoperatorias más frecuentes. Estas tasas observadas son consecuentes con la literatura30–32, que describe unas tasas de infección de herida quirúrgica entre un 6-12%, incluso en procedimientos sencillos como la retirada de un tornillo transidesmal.
Persistencia de la sintomatología (39,8%): resultado esperado por el cirujano/resultado percibido por el pacienteAl hacer la indicación de retirada de material de osteosíntesis en una fractura consolidada, es importante considerar el grado de mejoría que va a experimentar el paciente. Hoy en día seguimos sin tener una política de actuación basada en la literatura, ya que los resultados clínicos y funcionales tras la EMO son muy variables, encontrando en estudios similares, resultados con mejoría de un 50% a un 100%5,33,34.
Aquellos pacientes que presentan claro compromiso de partes blandas a consecuencia del material (cerclaje de rótula o de olécranon, fractura de clavícula…) probablemente experimentarán un alivio de su sintomatología35,36.
En el caso de la retirada de material de una fijación interna con placas en fracturas de tobillo, Brown et al.37 refieren unas tasas de mejoría del dolor lateral del tobillo de un 50%. Mejores resultados obtienen Pot et al.38 y Jacobsen et al.39, con una reducción del dolor en un 71% y un 75%. Hay que pensar que esto deja un numero sustancial de pacientes con persistencia del dolor.
En el caso de placas de meseta tibial, Garner40 encuentra mejores resultados clínicos en pacientes en los que se ha retirado las placas, por lo que recomienda su retirada en pacientes descontentos con el resultado funcional de su rodilla.
En el caso de clavos intramedulares de fémur y tibia, la mejoría del dolor es impredecible. Por un lado, en un estudio retrospectivo, Dodenhoff et al.41 relatan en una serie de 80 pacientes con fractura de fémur una mejoría en solo 11 pacientes de 17 en los que se retiró el implante. Gosling et al.42 en 2004 en un estudio de 109 paciente, refieren que de los 58 pacientes con dolor previo, en un 78% las molestias mejoraron, y en un 7% empeoraron. De los 51 pacientes asintomáticos, hasta en un 20% la clínica empeoró. Por esta razón, nunca recomienda la retirada en pacientes asintomáticos. Toms et al.43 recomiendan la retirada en caso de persistencia del dolor en base a una serie de 34 pacientes en la que mejoró el 100%.
En implantes de tibia, el dolor de rodilla es una de las principales indicaciones de retirada de material. En este caso, la literatura también describe resultados variables, con una mejoría del dolor de la rodilla entre un 72% y 96% (Keating et al.44, Court-Brown45 y Sidky et al.46). Pero por otro lado, otros autores describen mejorías de solo un 55% (Boerger et al.47 y Karladani et al.48), y un 25% de pacientes que, previamente asintomáticos, desarrollaron dicho dolor de rodilla.
También es importante pensar que un porcentaje de los casos que mejoran tras la EMO puede estar relacionado con infecciones de bajo grado. En pacientes con implantes intramedulares que presenten dolor no justificado, o en caso de antecedente de fracturas abiertas, la infección del implante y de la herida es más frecuente, y la sonicación del clavo puede ayudar a diagnosticar una colonización del implante que pueda precisar tratamiento específico49,50. Esteban et al.49, defienden que una infección subclínica o de bajo grado no puede descartarse a no ser que se extraiga y sonique el implante. En su serie, todos los pacientes con cultivos del implante positivos mejoraron la clínica, mientras que aquellos en que los cultivos fueron negativos, 1/3 no mejoró, lo cual relaciona la infección de bajo grado con el dolor no explicado por otras causas. Además, encuentran una relación significativa entre unos cultivos positivos tras la sonicación y un infección local superficial previa.
Limitaciones del estudio: este estudio tiene varias limitaciones. En primer lugar, es una encuesta que únicamente describe opiniones y prácticas de diferentes cirujanos en diferentes hospitales, lo cual no dicta una pauta de actuación. Los cuestionarios pueden verse sesgados ante decisiones o complicaciones de casos clínicos recientes. Si bien los resultados de este estudio no aportan ninguna pauta de actuación ante la extracción de material en la fractura consolidada, sí aporta al cirujano que realiza la indicación información para aconsejar al paciente en cuanto al resultado clínico esperado, así como de las complicaciones intra- y postoperatorias que pueden acontecer.
Como conclusión, en el caso de molestias, la EMO no asegura una mejoría del dolor pero puede suponer una indicación de retirada en caso de no encontrar otra causa del dolor. Dado que la mejoría del dolor es variable, el cirujano debe indicar con cautela la extracción, sobre todo en el paciente asintomático, avisando de que no hay garantía de que el dolor vaya a mejorar y de que incluso puede empeorar.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer a AOTrauma España su colaboración para la difusión de la encuesta. También quieren agradecer la ayuda del Dr. Juan Antonio Alonso del Olmo, MSc, FRCS (Tr⩔th), S. Cirugía Ortopédica y Traumatología del Hospital Clínico Universitario de Valladolid, España, por la lectura crítica y los comentarios que ayudaron a mejorar el manuscrito.