La artroplastia total de cadera (ATC) con vástagos no cementados es popular en las últimas décadas.
La supervivencia de un implante es crítica, con una tasa de revisión menor al 10% a 10años como límite para su aceptación y comercialización.
ObjetivosAnalizar los resultados clínico-radiográficos con un vástago en forma de cuña no cementado con recubrimiento completo de hidroxiapatita (HA) y con seguimiento mínimo de 5años.
Material y métodosEstudio prospectivo. Utilización de vástago Element (Exactech) y copa no cementada con inserto crosslink pared posterior elevada y cabeza metálica de 32mm. Se realizó un abordaje posterolateral con retención del músculo piriforme.
Seguimiento clínico a las 3 semanas, a los 3 y 6 meses, al año y años subsiguientes.
Evaluación radiográfica base en el postoperatorio inmediato y comparación con los controles. Se registraron las complicaciones intraoperatorias y en los seguimientos.
ResultadosCiento catorce ATC en 104 pacientes: 54 mujeres y 50 hombres (52/48%), con seguimiento de 5,7años (rango, 5-6,2años) y con 56,8años de promedio de edad (rango, 42-75años).
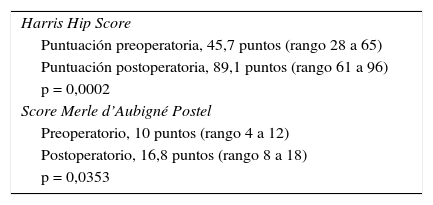
Evaluación inicial score Merle d’Aubigné pobre con mejora postoperatoria de 6,8 puntos. Score de Harris inicial de 47,3 puntos y, a la última consulta, de 93,1 puntos.
Evaluación radiográfica: osteointegración de todos los vástagos. Hundimiento: 6 casos (5,3%) a 3meses de cirugía, promedio de 1,4mm (rango, 0-2,6mm) sin repercusión clínica hasta la actualidad.
En 3 casos de hundimiento hubo fracturas intraoperatorias: una del trocánter mayor (se realizó un cerclaje tipo mochila) y 2 por fractura proximal en el área del calcar (tratadas con cerclaje circular).
Evaluación subjetiva: 86 casos (82,6%) excelente, 9 pacientes (8,6%) buena, 6 casos (5,9%) satisfactoria y 3 casos (2,9%) pobre. Los resultados pobres coincidieron con pacientes que tuvieron las complicaciones mencionadas.
No se detectó dolor femoral anterior. No se produjeron luxaciones o aflojamientos sépticos. No hubo pérdida de pacientes en el período de seguimiento. Todos los implantes se encuentran in situ al momento del último seguimiento.
ConclusionesLa evaluación y el seguimiento radiográfico confirman buena osteointegración del vástago. Los resultados clínicos y subjetivos son prometedores. Con una buena técnica quirúrgica y sin complicaciones, el riesgo de aflojamiento aséptico impresiona ser mínimo o ausente.
Total Hip Arthroplsty (THA) using uncemented stems is a popular practice in the last decades.
The implant survivorship is crtitical and a less than 10% revision at 10 years is been propesed for commercialization and use.
ObjectiveTo analyse the clinicoradiological results of an uncemented hydroxiapatite covered wedge stem with a 5 years minimum follow up.
Material and methodsProspective study, patients aged from 21-75years were included. All patients received an Element stem (Exactech) and uncemented cup with crosslink poly and 32 mm metal head, and posterior approach with piriformis retention was used.
Scheduled clinical and radiographic evaluation at 3 weeks, 3-6 month, year and subsequent years using Harris Hip Score and Merle d’Aubigné Postel. Intraoperative and during follow up complications were recorded.
ResultsOne hundred and fourteen total hip replacements in 104 patients: 54 females and 50 males (52%/48%). Follow-up of 5.7 years (range, 5-6.2years). Average age 56.8years (range, 42-75years).
Clinical evaluation the Merle d’Aubigné score improved 6.8 points and from the initianl Harris Hip Score 47.3 to 93.1 points at last follow up.
Radiographic evaluation shows osteointegration in all stems. And in 6 cases (5.3% at 3 months subsidence was detected, average 1.4 mm (range 0-2.6 mm) with no clinical manifestation, 3 cases of subsidence were associated to intraoperative fractures (1 greater trochanter and 2 in the calcar area, all resolved with wire cerclaje).
Subjective evaluation: 86 cases (82.6%) excellent, 9 patients (8.6%) good, 6 cases (5.9%) satisfactory and 3 cases (2.9%) poor. All poor results linked to the intraoperative complications.
No patient lost during follow up period.
No femoral pain dislocation or aseptic or loosening detected. All implants were in situ at last follow up.
ConclusionsThe radiological results confirm the benefits of this type of stem with good osteointegration.
The clinical and subjective results are promising.
With good surgical technical and without complications the risk of aseptic loosening should be absent or minimal.
La artroplastia total de cadera (ATC) ha evolucionado mucho desde su introducción por Sir John Charnley en el año 1959, convirtiéndose en el procedimiento más exitoso de la cirugía ortopédica. Actualmente, cada año un millón de pacientes reciben una ATC1.
En todo este tiempo se han ido cambiando los diseños de los vástagos y la técnica de cementación, y con ello ha habido una mejoría en los resultados de la cirugía primaria a 10años, pasando del 19% de revisiones con la técnica inicial, a menos del 1% con vástagos pulidos y técnica de cementación moderna con la mezcla al vacío, cementado con pistola, lavado pulsátil y utilización de centralizadores2.
El concepto de la fijación no cementada surgió en un intento de disminuir la tasa de aflojamiento (Morscher)3 con el atractivo de lograr una unión directa del implante al hueso (fijación biológica) y con una estabilidad que perdure a lo largo del tiempo.
De acuerdo con el diseño y las propiedades elásticas de un implante se trasmitirán las fuerzas. El concepto de un vástago en cuña busca la fijación en el área metafisaria y una disminución de la posibilidad de stress shielding con pérdida de reserva ósea. La cobertura completa con hidroxiapatita (HA) con propiedades osteoinductoras y con formación de nuevo hueso trabecular4,5 compensa el posible imperfecto relleno del canal femoral, logrando una fijación estable aun en presencia de micromovimiento inicial y con buenos resultados clínicos y radiográficos6-9.
La supervivencia de un implante es un punto crítico, y las guías publicadas en el Reino Unido recomiendan una tasa de revisión menor al 10% a 10años como límite para su aceptación y comercialización9. De acuerdo a estos criterios, en otros países los registros nacionales (escandinavo, australiano, FDA) realizan el seguimiento de los implantes y su performance.
Hemos de tener en cuenta que de forma permanente se introducen nuevos implantes, aproximadamente 5 nuevos diseños al año. Los cirujanos nos encontramos con una amplia gama de vástagos con insuficientes resultados clínicos y seguimiento a fin de poder tomar una decisión respaldada por la evidencia1,9-11.
ObjetivosEl propósito de este estudio es analizar los resultados clínicos y radiográficos con un vástago en forma de cuña no cementado con recubrimiento completo de hidroxiapatita (HA) y con un seguimiento mínimo de 5años.
Material y métodosEstudio prospectivo de las prótesis de cadera intervenidas en nuestro hospital utilizando un vástago en forma de cuña no cementado con recubrimiento completo de HA tipo Novation Element® (Exactech, Inc, EE.UU.), con un seguimiento mínimo de 5años.
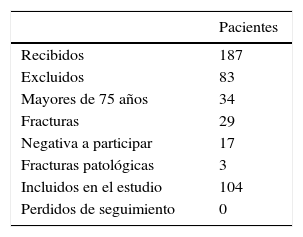
Los criterios de inclusión fueron pacientes de 21 a 75años con artrosis primaria, necrosis ósea avascular y sin antecedentes de cirugías de cadera previas. Se excluyeron los pacientes mayores de 75años, los pacientes con fracturas, enfermedad tumoral o metastásica, y los pacientes que no desearon o no pudieron acudir a las consultas de seguimiento (tabla 1).
Durante el período de estudio se realizaron 114 ATC en 104 pacientes: 54 mujeres y 50 hombres (52/48%), con un seguimiento de 5,7años (rango, 5 a 6,2años). La edad media fue de 56,8años (rango, 42 a 75años).
Los diagnósticos iniciales fueron artrosis, necrosis avascular, displasia de cadera y artritis reumatoide (tabla 2).
Las cirugías fueron realizadas en una sola institución por cirujanos con dedicación exclusiva a cirugía de cadera con un abordaje en común.
Todos los pacientes aceptaron entrar en el estudio firmando un consentimiento específico para el procedimiento y el estudio.
Respecto a la profilaxis antibiótica, todos los pacientes recibieron 1g de cefazolina, que se continuó cada 8h durante 24h. En alérgicos se usó vancomicina 1g cada 12h también durante 24h postoperatorias. Se realizó un abordaje posterolateral con retención del músculo piramidal y reinserción de la cápsula y los rotadores externos cortos (flap completo) siguiendo la técnica de Pellicci12 durante la técnica de cierre. El componente acetabular elegido fue no cementado, modular, con fresado al mismo diámetro (line to line) y un polietileno altamente entrecruzado con ceja posterior de 10°. Se utilizaron cabezas de 32mm de cromo-cobalto.
Todos los pacientes recibieron profilaxis de la enfermedad tromboembólica; se utilizó dabigatrán 220mg durante 30días tras la cirugía.
La rehabilitación, salvo contraindicación, comenzó durante el primer día postoperatorio, con ejercicios de sedestación y marcha con andador o bastones de acuerdo a la capacidad funcional de cada paciente, siguiendo un protocolo de rehabilitación acelerada.
Al alta se programaron las consultas con radiografías a los 15 y 45días, 3 y 6meses y anuales.
Se registraron las complicaciones tanto intraoperatorias como durante la hospitalización y en el seguimiento.
Métodos de estudio clínicos y radiográficosEvaluación clínica según la escala de Merle d’Aubigné Postel modificada por Charnley13 y Harris Hip Score14 para las evaluaciones pre y postoperatorias.
Asimismo, se realizó una evaluación subjetiva de satisfacción personal al paciente, referida a su apreciación global del procedimiento y expectativas del mismo, con una escala del 1 al 10, donde se considera pobre un resultado de 1 a 3 puntos, satisfactorio de 4-5 puntos, bueno de 6-8 puntos y excelente de 9-10 puntos.
Evaluación radiográficaLa evaluación de la cúpula acetabular se realizó, si bien no es el objetivo principal del presente estudio. Las radiografías pre y postoperatorias fueron digitales y estandarizadas para la magnificación en 1,2 correspondiente a las plantillas de planificación preoperatoria que se utilizaron. Con foco centrado en pubis. Procedimos a una evaluación radiográfica seriada con medición de los siguientes parámetros:A nivel acetabular:
- •
Ángulo de inclinación acetabular.
- •
Aparición de líneas radiolucentes (zonas DeLee y Charnley)15.
- •
Migración del cotilo (definida por la variación en más de 5 grados)16.
- •
Rotura de los tornillos.
El componente acetabular se consideró integrado de acuerdo a la no aparición de signos de aflojamiento, como líneas radiolucentes progresivas, rotura de tornillos y migración16.A nivel del vástago:
- •
Osteolisis (reabsorción progresiva localizada o erosión endostal)17.
- •
Reabsorción del calcar17.
- •
Presencia de líneas radiolucentes18.
- •
Hipertrofia cortical17,18.
- •
Hundimiento (comparando la distancia del hombro del vástago al trocánter menor)19,20.
- •
Formación de pedestal y aparición de osificaciones heterotópicas.
- •
Se consideró hundimiento la progresión después de su detección en 3 radiografías seriadas. Para la definición de la fijación se utilizaron los criterios de Engh21.
La evaluación radiográfica comparativa con base en la radiografía obtenida en el postoperatorio inmediato mostró osteointegración de los vástagos en todos los períodos de seguimiento. Se observó un hundimiento del vástago en 6 casos (5,3%) dentro de los primeros 3meses tras la cirugía, con un promedio de 1,4mm (rango, 0,1 a 2,6mm) sin repercusión clínica hasta la actualidad y que continúan con revisiones periódicas. En 3 casos en los que se presentó hundimiento se detectaron fracturas intraoperatorias: una por lesión del trocánter mayor (se realizó un cerclaje tipo mochila) y dos por fractura proximal en el área del calcar (tratadas con cerclaje circular). En estos 3 casos se realizó una disminución de la carga en el período de rehabilitación hasta las 4 semanas postoperatorias (tabla 3).
Evaluación radiográfica
| Acetabular |
| Ángulo de inclinación, 43,3 grados promedio (rango, 39-50 grados) |
| Líneas radiolucentes, 4 casos, sin progresión |
| Migración de copa acetabular, 0 casos |
| Rotura de tornillos, 0 casos |
| Femoral |
| Osteolisis, 0 casos |
| Reabsorción del calcar, 0 casos |
| Líneas radiolucentes, 0 casos |
| Hipertrofia cortical, 0 casos |
| Subsidencia, 6 casos |
| Formación de pedestal, 5 casos |
| Osificaciones heterotópicas, 2 casos (tipo 1 de Brooker) |
Los resultados de la evaluación subjetiva fueron los siguientes: 86 casos (82,6%) excelentes, 9 buenos (8.6%), satisfactorios 6 (5,9%) y pobres 3 casos (2,9%). Los resultados pobres coincidieron con los pacientes que tuvieron las complicaciones asociadas ya mencionadas (uno con fractura de trocánter mayor y dos con fracturas proximales del calcar) (tabla 4).
Los resultados del Harris Hip Score y Escala Merle d’Aubigné Postel se recogen en la tabla 5.
No se detectó dolor femoral anterior. No se produjeron luxaciones o aflojamientos sépticos de ninguno de los componentes. No hubo pérdida de pacientes en el período de seguimiento. Todos los implantes se encuentran in situ en el último seguimiento.
DiscusiónLos diseños protésicos han ido mejorando en su forma y recubrimiento, y con ello la utilización de ATC no cementadas se indica cada vez a un mayor número de pacientes1,9-11. No todos los diseños de vástagos no cementados son óptimos ni consiguen resultados similares. Existe un gran interés en detectar marcadores de fallo precoz para poder limitar la utilización de diseños con resultados pobres de forma temprana.
En el caso del vástago que presentamos de diseño en cuña, la fijación primaria es en la metáfisis por su forma y propiedad autobloqueante. Como consecuencia, convierte la carga axial en radial y la fuerza compresiva transfiere la carga de manera más equilibrada en la metáfisis proximal; de esta forma se limita el stress shielding y secundariamente el dolor anterior femoral22,23. También sella el espacio articular, bloqueando la migración de partículas y evitando la osteolisis proximal.
Los diseños de geometría en cuña están asociados a altas tasas de éxito a largo plazo. Se han descrito buena función y tolerancia clínica con un grado variable de hundimiento10,15,16,24,25.
Se propuso la cobertura con HA en vástagos no cementados con el fin de aprovechar la capacidad osteoinductora y asegurar una rápida osteointegración con generación de hueso unido al vástago femoral sin formación de tejido fibroso y, consecuentemente, dar estabilidad y duración a largo plazo23-25. En varios estudios se ha mostrado que la unión ósea se genera durante los primeros 3meses y persiste en el tiempo aun con la desaparición de la cobertura de HA o la inclusión de la misma en el hueso neoformado23.
Las tasas de supervivencia con cobertura completa de HA son excelentes. En el Registro Noruego de Artroplastias 1987-200410 la tasa fue <1% de revisiones a 4,5años y del 2,4% de revisiones a 10años, consiguiendo un resultado de 49% de revisiones a 15años sobre un total de 5.130 vástagos colocados.
Este resultado de la tasa de supervivencia del 95,1% a 15años es comparable al mejor de los vástagos cementados examinados hasta la fecha10.
En los diseños de vástagos en forma de cuña con cobertura proximal de hidroxiapatita, Pellegrini et al.26 lograron un 2% de revisiones a 6,5 años, y Hozack et al.27 obtuvieron el 100% de fijación, con un 98% de pacientes libres de dolor. En el caso de los vástagos Bicontact® y el diseño Zweymuller® modificado, se informa del 97,6 y del 96% de supervivencia, respectivamente, a 10años28,29.
En la evaluación radiográfica pueden definirse signos radiográficos óseos de readaptación y de fracaso después del implante de un vástago femoral no cementado. Con la visualización de estos signos y, sobre todo, con la comparación en estudios periódicos puede definirse si una prótesis es estable con crecimiento óseo, estable con crecimiento fibroso o inestable. Engh et al.21 describieron los signos de osteointegración clasificándolos en mayores y menores. La ausencia de radiotransparencias alrededor del implante, la atrofia o redondeamiento del calcar femoral y la presencia de zonas de soldadura o puentes óseos entre el vástago y el endostio marcan una buena osteointegración; sin embargo, estos criterios fueron descritos para vástagos de cobertura total y forma cilíndrica. Para definir el caso del vástago que utilizamos habría que añadir encontrar la demarcación progresiva de la interfase implante-hueso, el hundimiento del implante con progresión en el tiempo y la reabsorción del área del calcar femoral. El diseño tiene una excelente correlación con los hallazgos quirúrgicos y podría asegurarse que la presencia de los fenómenos de fracaso visibles en una radiografía concuerdan con la situación real del implante.
Además, la visualización de estos signos tiene una alto valor predictivo si aparecen precozmente. Khalily et al.29 han demostrado que la presencia de radiotransparencias alrededor de la zona porosa del vástago aporta el 100% de sensibilidad y el 55% de especificidad en la predicción de futura cirugía de revisión en los siguientes 8años.
De ahí que el seguimiento sistemático y el control permiten adquirir información del comportamiento de los implantes y aportan información para la toma de decisiones de su utilización, así como para detectar fracasos tempranos29,30.
Dado que el diseño y el método de fijación de una ATC determina la estabilidad de la misma con la consecuente afectación de la supervivencia del implante, actualmente existe el problema de que muchos nuevos implantes son introducidos en el mercado sin demostrar un buen comportamiento (Sheth et al.31). Esto ha llevado a suspender el uso de implantes con altísimos niveles de fracaso, como la Charnley Elite Plus®, o prótesis de superficie metal metal (Hauptfleisch et al.32).
Con vistas a prevenir desastres en este tipo de situaciones, se desarrollaron las guías y registros nacionales para protección de los pacientes1,9-11, y tendría que analizarse la utilización de la práctica de introducción en fases como la industria farmacéutica, con pequeños grupos controlados a fin de detectar indicios de falla temprana de acuerdo a lo sugerido por McCulloch et al.33 y Schemitsch et al.34.
Se ha propuesto el hundimiento del vástago como un factor pronóstico de aflojamiento temprano35,36, con 1,2mm en estudios Roentgen steriophotogrammetric analysis (RSA), y ≤1,5mm medido con EBRA37 o ≤2mm con radiografías digitales y software ad hoc36,37. Los resultados obtenidos en nuestra serie, con una media de hundimiento de 1,4mm, están dentro de lo esperable y aceptable de acuerdo a la bibliografía, para prevenir aflojamiento aséptico tardío. Además, la detección de hundimiento solo en el 5,5% de los casos, sin progresión en el seguimiento más allá de los 3meses postoperatorios, sugiere que las prótesis se autoestabilizan por su forma en cuña y la unión implante hueso inducida. Además, la fijación inicial en el resto de los pacientes no se vio afectada36–39.
White et al., en una revisión bibliográfica respecto al hundimiento de los vástagos a 2años de seguimiento, encontraron valores de 0,29 a 4,5mm±1,5mm40.
Campbell et al.24 informan valores de hundimiento de 0.58mm a 2años con la utilización del tallo Corail® (DePuy, EE.UU.) durante los primeros 6meses de implantación. Es importante señalar que un patrón similar encontramos en nuestros casos durante los primeros 3meses de colocación, pero sin progresión ni aparición de nuevos casos. Estos datos parecen estar ligados a baja incidencia de hundimiento inicial con una buena tasa de supervivencia del implante a largo plazo. A esto es importante añadir que 3 de 6 casos que presentaron hundimiento tuvieron fracturas durante la implantación que fueron tratadas exitosamente con cerclaje. Realizaron una carga parcial durante 45días en la rehabilitación postoperatoria. Hasta la fecha ninguno de estos pacientes ha manifestado dolor o disminución en su capacidad funcional.
Esta revisión de los resultados de un implante femoral concreto se encuadra en la necesidad de aportar series con este tipo de información para contrastar con los datos procedentes únicamente de registros de artroplastias que predominan actualmente24,33,34.
Las guías del Reino Unido9 recomiendan que una tasa de revisión ≤10% a 10años para vástagos no cementados sea el número de corte para no utilizar un vástago. En esta serie no hubo revisiones a 5años de seguimiento, y es consistente con lo sugerido por las guías internacionales9-11.
La media de supervivencia obtenida en nuestra serie es comparable con otros vástagos de alta supervivencia38, como CLS Spotorno®11,17,41,42 y Corail®10,11,40-42, e incluso mejor que el 8% informado con LCU Link®11,38,42.
Los resultados clínicos son prometedores, con un 91% de satisfacción excelente o buena en la evaluación subjetiva. Hubo una mejora significativa de la función, reflejada en los scores evaluados, y ninguno de los pacientes refirió dolor en la diáfisis femoral, tal como se ha visto en diseños similares, como Corail® o LCU Link®40-42.
En cuanto a la modificación de los scores de Harris14 y Merle d’Aubigné Postel13 funcionales previos y posteriores a la intervención, se observaron mejoras estadísticamente significativas.
A la fecha del último seguimiento no se han perdido pacientes de la serie, y tampoco se han revisado implantes.
LimitacionesEl presente es un trabajo prospectivo, no comparativo, y el seguimiento es a medio plazo. Como ventaja tenemos que las cirugías fueron realizadas por un equipo dedicado solo a la cirugía de prótesis de cadera.
Conclusiones- 1.
La evaluación y el seguimiento radiográficos confirman los beneficios de este tipo de diseños de vástago no cementado con buena osteointegración.
- 2.
Los resultados clínicos y subjetivos de los pacientes con puntuaciones excelentes y buenas son prometedores.
Nivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.