La rotura de bíceps distal tiene una frecuencia de 1,2 casos por 100.000 habitantes. El tratamiento conservador supone un detrimento supinador del 40% y flexor del 30%, al igual que las transferencias al braquial. Nuestro objetivo es revisar nuestra experiencia con la reinserción anatómica.
Material y métodosEstudio comparativo de cohortes, entre una cohorte histórica, aunque reciente, en la que se aplicó doble abordaje, o de Boyd-Anderson, frente a una cohorte prospectiva donde se aplicó abordaje simple y doble. Tamaño muestral de 80 pacientes. Edad media de 48,9±5,9años. Analizamos lateralidad, tiempos para diagnóstico, prequirúrgico, quirúrgico, tipo de vía, tipo de reinserción, tiempo de rehabilitación, escala Mayo Elbow Performance Score (MEPS), estudio biomecánico y complicaciones. Seguimiento mínimo en 2años y máximo en 7años.
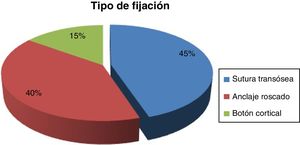
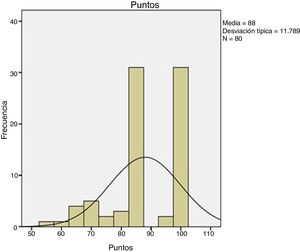
ResultadosTiempo para el diagnóstico, con mediana de 4días. Tiempo prequirúrgico: 12,2±6,4días. Tiempo quirúrgico: 61,9±15,7min. Doble vía (Boyd-Anderson-Morrey) en el 78,8%, vía única (Henry) en el 21,2%. Reinserción transósea (45%), con anclaje roscado (40%) y con botón cortical (15%). Tiempo rehabilitador: 91±29,7días. MEPS: 88±11,7 puntos. Déficit de fuerza flexora final del 28±16,6%. Complicaciones: 1caso de sinostosis radiocubital proximal, 2 neuroapraxias radiales y 5 casos con rigidez residual. Contraste de hipótesis: mejor resultado MEPS para doble vía (p=0,009), con menos complicaciones (p=0,008). Mayor dolor con botones corticales (p<0,05). Menor tiempo quirúrgico si se operaban antes de una semana (p=0,03). Riesgo relativo de 0,2 al comparar tipo de abordaje con riesgo de lesión radial, siendo el doble abordaje el que menos lo presentaba, lo que lo configuraría como factor protector frente a esta lesión.
ConclusionesEn nuestra experiencia, consideramos que la reinserción anatómica es un tratamiento eficaz. La doble vía supone mejor resultado en escala MEPS, con menos complicaciones, que en la vía única.
Rupture of distal biceps has a frequency of 1.2 cases per 100,000 population. Conservative treatment presents a loss in supination of 40% and flexion of 30%, like transfers to the brachialis. Our goal is to review our experience with anatomical reattachment.
Material and methodsCohorts study. We analized an historic cohort, although recent, treated with double approach (Boyd-Anderson) compared to another prospective cohort (treated with single and double approach). Sample size of 80 patients. Mean age of 48.9±5.9years. We analyzed laterality, time to diagnosis, presurgery time, surgery time, approach, type of reintegration, rehabilitation time, Mayo Elbow Performance Score (MEPS), biomechanical study and complications. Follow up from 2 years to 7years.
ResultsTime for diagnosis was about 4days. Preoperative time: 12.2±6.4 days. Surgical time: 61.9±15.7minutes. We used the two-way surgical approach (Boyd-Anderson-Morrey) in 78.8% of patients, and the anterior surgical approach (Henry) in 21.2% of cases. Transosseous reinsertion was made in 45% of cases, with screw anchor in 40% and with cortical button in 15%. Rehabilitation time: 91±29.7 days. MEPS: 88±11.7 points. There was loss of flexor strength of 28±16.6%. Complications: 1case of proximal radioulnar synostosis, 2 radial transient paralysis and 5 cases with residual stiffness. Hypothesis contrast: We reached best results in MEPS with double surgical approach (P=.009), with fewer complications (P=.008). We observed increased pain with cortical buttons (P<.05) and less surgical time if patient was operated before 1week (P=.03). Relative risk of 0.2 when we compared type of approach with radial nerve lesion risk, considering that double approach had less cases, what it would be consider as a protective factor.
ConclusionsIn our experience, we believe that anatomic reattachment is an effective treatment. Double surgical approach presents best result in MEPS, with fewer complications than with anterior approach.
Las roturas del bíceps distal surgen con una frecuencia de 1,2 roturas/100.000 habitantes1, aunque para Kelly et al.2 esta frecuencia es de 2,55 por cada 100.000 habitantes, o de 5,35 casos por cada 100.000 habitantes. Los grupos de edad más afectados están entre la cuarta y la quinta décadas. Se ha descrito una mayor prevalencia en levantadores de pesos, fumadores (7,5 veces más frecuente1) y pacientes tratados con esteroides.
La anatomía justifica la patogenia de estas lesiones. Así, a pesar de una zona insercional de 108mm2, con una huella de inserción que ocupa el 63% de la longitud y el 13% de la anchura de la tuberosidad bicipital3-5 y ser un tendón preparado para las tensiones, las fuerzas repetitivas, como flexor y supinador, justifican el riesgo de rotura y determinan el diagnóstico clínico de sospecha mediante test clínicos que evaluarían esta función6. El aporte vascular, dependiente a nivel proximal de la arteria braquial y a nivel distal de la arteria recurrente interósea posterior, deja una zona intermedia de transición, de unos 21,4mm7, hipovascular, con mayor riesgo de rotura. Ello determina que la mayoría de las roturas sucedan a 2cm de la inserción distal1.
ObjetivosNuestro objetivo principal fue analizar nuestra experiencia con las reinserciones del bíceps distal.
La variable principal fue el resultado en la escala Mayo Elbow Performance Score (MEPS)8.
Tras analizar dos procedimientos quirúrgicos para una misma patología —doble abordaje frente al abordaje único anterior—, consideramos que la hipótesis fundamental de trabajo fue que la reinserción bicipital según el procedimiento de doble vía aportaría mejores resultados clínicos en la escala MEPS.
Nuestros objetivos secundarios fueron comprobar posibles diferencias clínicas en función del tipo de reinserción o momento de la intervención, así como analizar diferencias entre los dos abordajes en cuanto a complicaciones se refiere.
Material y métodosDiseño del estudioEstudio comparativo de cohortes9, entre una cohorte histórica de pacientes sometidos a doble abordaje, aunque reciente, y una nueva cohorte prospectiva, experimental, donde se utilizaron abordaje simple y doble. En ambos casos el objetivo fue el mismo: la reinserción del tendón bicipital avulsionado de su inserción.
PacientesSujetos de estudio. Pacientes diagnosticados de rotura de tendón bicipital mediante exploración clínica y estudio de imagen: ecografía o resonancia magnética nuclear (RMN)10, a los que se intervino para la reinserción tendinosa.
Criterios de inclusión. Debían de cumplir los cuatro criterios siguientes:
- 1.
Pacientes adultos (entre 18 y 65 años) de ambos sexos.
- 2.
Historia clínica de sospecha de lesión bicipital, tanto por mecanismo de flexión brusca contrarresistencia, como del aspecto clínico, con signo de Popeye invertido, entre otros. Exploración clínica concordante con el diagnóstico.
- 3.
Confirmación diagnóstica mediante ecografía y/o RMN.
- 4.
Aceptación y firma del documento de consentimiento informado, por el que los pacientes tuvieron noticia del tipo de tratamiento, así como su participación en un estudio clínico, haciendo hincapié en los mínimos riesgos de infección superficial descritos en la literatura (solventados con la profilaxis intraoperatoria y de protocolo habitual de nuestro centro: cefazolina, 2g cada 8h i.v., o clindamicina, 600mg cada 8h i.v., si alergias, durante 24h) y los riesgos de sinostosis, rigidez y/o lesiones neurovasculares, descritas en la bibliografía consultada.
Criterios de exclusión. Se excluyeron aquellos pacientes a los que, aun cumpliendo los cuatro criterios previos, y operándolos, no se les pudo reinsertar el bíceps de modo directo, y o bien requirieron injertos, o precisaron una tenodesis al braquial anterior.
Metodología estadísticaTamaño muestralEl tamaño muestral se calculó a partir de los datos de una cohorte histórica de 40 pacientes sometidos a doble abordaje y de una muestra piloto inicial de 10 pacientes de la cohorte experimental, con vía única. Para encontrar una diferencia clínica relevante de 15u entre las medias de las diferencias de los resultados preoperatorio y postoperatorio del test MEPS se consideraron los resultados de una muestra piloto, una variabilidad poblacional de 25u en el primer test, el carácter bilateral de la prueba, un error α del 5% y una potencia 1-β del 80%, resultando un tamaño mínimo necesario de 15 individuos en cada uno de los grupos. El cálculo se realizó con el programa CTM ver. 1.1 de Glaxo Smith Kline.
Finalmente se reclutaron 63 pacientes en el grupo tratado mediante doble abordaje y 17 en el grupo tratado mediante abordaje único, lo que supera ligeramente el tamaño muestral mínimo requerido.
De este modo, obtuvimos un tamaño muestral de 80 pacientes.
Las variables analizadas fueron las siguientes: datos de filiación (sexo, edad, lateralidad, trabajos (alta o baja demanda); tiempo previo al diagnóstico, previo a la cirugía, abordaje utilizado, tipo de reinserción, tiempo quirúrgico, tiempo rehabilitador; escala MEPS, complicaciones, reintervenciones, estudio biomecánico para dilucidar déficit flexor o extensor, etc.
Hubo un seguimiento mínimo de 2años y máximo de 7años.
Análisis descriptivoEn primer lugar se realizó una exploración de los datos para identificar valores extremos y caracterizar diferencias entre subgrupos de pacientes. Las variables cuantitativas se expresaron con medias y desviaciones típicas o, si las distribuciones eran asimétricas, con medianas y percentiles (P25 y P75), mientras que las variables cualitativas lo hicieron con tablas de frecuencias y porcentajes. Este resumen se realizó para el test MEPS tanto globalmente como por subgrupos.
Análisis inferencialPara el estudio estadístico utilizamos el programa SPSS versión 19.0. Realizamos estudio de normalidad mediante el test de Kolmogorov-Smirnov. Realizamos un estudio para valorar posibles diferencias entre los abordajes realizados, utilizando para ello las pruebas t de Student (variables paramétricas), U de Mann Whitney (no paramétricas) o chicuadrado (variables categóricas). Así mismo, valoramos posibles diferencias entre tipos de reinserción mediante los tests ANOVA (variables paramétricas), Kruskall Wallis (variables no paramétricas) o tablas de contingencia (variables categóricas). Con respecto al tiempo prequirúrgico (donde se dividió la muestra en dos grupos: intervención antes de los 7días desde el traumatismo o intervención a partir de los 7días posteriores al traumatismo), igualmente utilizamos la t de Student (para variables paramétricas), la U de Mann Whitney (para variables no paramétricas) y la prueba de chicuadrado (para variables categóricas).
Análisis mediante el programa SPSS 19.0.
Técnicas quirúrgicasEl tratamiento pasa por la reinserción tendinosa directa11. Para ello, se han descrito dos técnicas fundamentales:
- •
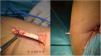
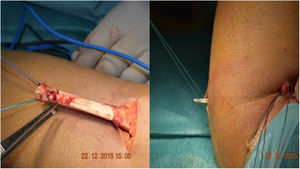
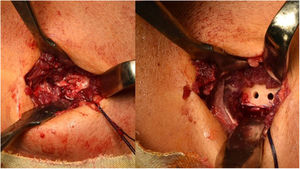
El procedimiento de Boyd-Anderson12, utilizado también por Morrey13,14, implica una doble vía de abordaje. En primer lugar, se procede a una incisión proximal al pliegue del codo, obteniendo el tendón desinsertado que se prepara con doble sutura tipo Krackow. Posteriormente se requiere pasar una pinza curva a través del antebrazo, entre el cúbito y el radio, evitando el contacto con la cortical del cúbito y con la orientación de la punta de la pinza hacia la tuberosidad bicipital. Se realiza en esta zona una contraincisión. Tras la disección de tejidos, y evitando la compresión con separadores en la región superior de la tuberosidad (para no dañar el nervio interóseo posterior), se procedería a transportar el tendón suturado a la tuberosidad bicipital. Allí se prepararía una zona de inserción y se realizarían tres orificios para la reinserción transósea del tendón (figs. 1 y 2). Rollo et al.15 han descrito una modificación técnica de este doble abordaje donde el tendón se pasa a través del antebrazo ayudado de una especie de cánula, lo que según el propio autor disminuiría el riesgo de sinostosis radiocubital, con buen resultado en la escala MEPS.
Figura 1.Vía de Boyd Anderson modificada por Morrey. A)Preparación del tendón. Sutura de cada uno de los haces, tipo Krackow, con dos hilos distintos, para identificar cada una de las porciones tendinosas. B)Pinza transfixiante que sale por la región posterior del antebrazo para servir de transporte a los hilos de sutura.
- •
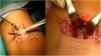
La vía de Henry16, o vía única anterior, supone una incisión de unos 5cm, longitudinal, partiendo del pliegue de flexión anterior del codo hacia distal. Al llegar al plano muscular habría que identificar el nervio antebraquial cutáneo lateral, que se retraería hacia radial. Posteriormente debería accederse al canal bicipital y localizar el extremo proximal del tendón. El hallazgo de la arteria recurrente radial es importante para cauterizarla o ligarla y evitar la formación de hematoma posquirúrgico. Tras visualizar con claridad el área de inserción con el brazo en supinación completa, se legraría la huella de inserción y se marcaría el punto de colocación del anclaje. En el caso de Ramazzini et al.17 sería un anclaje con fijación cortical (fig. 3).
Destacan algunos aspectos técnicos más para una correcta reparación:
Analizando las características del tendón, el bíceps distal requiere una fuerza de 204N para su rotura. La inserción se divide en dos porciones: por un lado, una porción corta, cuya inserción mide unos 12mm de longitud y 7mm de anchura, con un área de 60mm2; por otro lado, una porción larga, cuya inserción mide unos 9mm de longitud y 7mm de anchura, con un área de 48mm21,18. Este concepto es útil a la hora de la reparación quirúrgica, considerando que la sutura tendinosa debe recoger ambos haces tendinosos. Por ello, en nuestra experiencia realizamos dos suturas tipo Krackow, que intentan coger ambos haces tendinosos para luego facilitar en lo posible la distribución de la fuerza por ambos haces tendinosos. Por otro lado, la tuberosidad es abrupta y es importante labrar el lugar insercional, para que con la pronosupinación no se someta excesivamente la sutura a tensión19.
En ambos casos se requiere la inmovilización posterior. En nuestro caso es de 3 semanas con férula braquial a 90° de flexión y pronosupinación neutra, para luego, desde la tercera a la sexta semana comenzar la rehabilitación progresiva, protegida con ortesis.
En nuestra muestra, de 80 pacientes, la edad media fue de 48,9±5,9 años. El 100% eran varones. El 86,2% realizaron trabajos de alta demanda y el 13,8% de baja demanda. El 67,5% de los casos fueron derechos, y el 32,5%, izquierdos. El tiempo para el diagnóstico tuvo una mediana de 4días. El 98,8% (79) de los casos fueron diagnosticados por ecografía. Solo uno exclusivamente fue diagnosticado por RMN. En dos casos, con dudas diagnósticas, además de la ecografía se solicitó RMN para completar el estudio preoperatorio. Dentro de la exploración que confirma la sospecha debemos de destacar test como el de Metzman6.
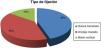
El tiempo para la intervención fue de 12,2±6,4 días, y el tiempo quirúrgico fue de 61,9±15,7min. Con respecto a la vía de abordaje, la de Boyd-Anderson-Morrey se utilizó en el 78,8% (63 casos). En cambio, la de Henry, en el 21,2% (17 casos). El tipo de reinserción fue transósea (45%), con anclaje roscado (40%) o con botón cortical (15%) (fig. 4).
ResultadosEl resultado de la escala MEPS fue de 88±11,7 puntos (fig. 5). El tiempo de rehabilitación fue de 91±29,7 días. Al finalizarlo hallamos un déficit de fuerza en flexión (comprobado en estudio isocinético) del 28±16,6% y un déficit en la fuerza de extensión del 30,8±17,6%. Todos los casos se reincorporaron a su trabajo.
Al tratar de realizar un estudio comparativo entre los distintos tipos de abordaje obtuvimos los siguientes resultados: no hubo diferencias respecto a tiempo quirúrgico (p=0,135), el tiempo de tratamiento rehabilitador (p=0,97), el déficit flexor (p=0,91) o el extensor (p=0,6); sí hubo diferencias en cuanto a los resultados de la escala MEPS, con una p=0,009, y esta diferencia fue a favor de la vía de Boyd-Anderson, con 89,7±10,6 puntos, frente a los 81,4±13,6 puntos de la vía anterior. En cuanto a las variables categóricas, solo hubo diferencias en la tasa de complicaciones (p=0,008), siendo estas del 11,1% para la vía de Boyd Anderson, frente al 41,2% de la vía anterior. Igualmente, sí hubo diferencias en cuanto al dolor residual, con p<0,05, siendo este del 4,8% en la vía de Boyd Anderson, frente al 41,2% de la vía anterior. No hubo diferencias en cuanto a la tasa de osificaciones (p=1), síndrome hombro mano (p=1), parestesias (p=0,38), rigidez (p=1) o tasa de reintervención (p=1). El riesgo relativo fue de 0,2 al comparar tipo de abordaje con riesgo de lesión radial, siendo el doble abordaje el que menos lo presentaba y configurando este, por tanto, un factor protector frente a esta lesión.
En cuanto al tipo de anclaje, valoramos la sutura transósea, los anclajes roscados y los botones corticales. Con respecto a esto, los resultados obtenidos fueron los siguientes: no hubo diferencias en todas las variables numéricas, ya fuera en tiempo quirúrgico (p=0,27), rehabilitador (p=0,37), MEPS (p=0,25), déficit de flexión (p=0,52) o de extensión (p=0,63); sin embargo, sí hubo diferencias en cuanto a las complicaciones (p=0,05), siendo estas algo más frecuentes con anclajes roscados y dolor residual (p<0,05), en la mitad de los casos tratados con botones corticales (fig. 6A). No hubo diferencias en cuanto a osificaciones (p=0,14), síndrome hombro-mano (p=0,46), parestesias (p=0,83), rigidez (p=0,24) o tasa de reintervención (p=0,68).
En cuanto al momento de la intervención, podemos decir que solo hallamos diferencias en cuanto al tiempo quirúrgico (p=0,03). El tiempo quirúrgico fue de 53,6±17,3min cuando los pacientes se intervenían a los 7días o menos desde el traumatismo, frente a los 63,8±14,8min cuando se intervenían por encima de la semana del traumatismo. Sin embargo, no hubo diferencias en las demás variables estudiadas: tiempo de tratamiento rehabilitador (p=0,35), MEPS (p=0,08), déficit flexor (p=0,16), déficit extensor (p=0,16), complicaciones (p=0,72), osificaciones (p=0,46), síndrome hombro-mano (p=1), parestesias (p=1), dolor residual (p=0,38), rigidez (p=1) y tasa de reintervención (p=0,15). Los resultados de estas tres inferencias se muestran en la tabla 1.
Análisis inferencial
| Variable | Test estadístico empleado | Tipo de vía | Tipo de anclaje | Intervención antes o después de 7 días |
|---|---|---|---|---|
| Tiempo quirúrgico | U de Mann Whitney/Kruskall Wallis | 0,135 | 0,27 | 0,03 |
| Tiempo de rehabilitación | T de Student/ANOVA | 0,97 | 0,37 | 0,35 |
| MEPS | T de Student/ANOVA | 0,009 | 0,25 | 0,08 |
| Déficit de flexión | T de Student/ANOVA | 0,91 | 0,52 | 0,16 |
| Déficit de extensión | T de Student/ANOVA | 0,6 | 0,63 | 0,16 |
| Presencia de complicaciones | Chi cuadrado | 0,008 | 0,05 | 0,72 |
| Osificaciones | Chi cuadrado | 1 | 0,14 | 0,46 |
| Síndrome hombro-mano | Chi cuadrado | 1 | 0,46 | 1 |
| Parestesias | Chi cuadrado | 0,38 | 0,83 | 1 |
| Dolor residual | Chi cuadrado | < 0,05 | < 0,05 | 0,38 |
| Rigidez | Chi cuadrado | 1 | 0,24 | 1 |
| Reintervención | Chi cuadrado | 1 | 0,68 | 0,15 |
Hubo diferencias en cuanto a los resultados de la escala MEPS (p=0,009). Esta diferencia fue a favor de la vía de Boyd-Anderson, con 89,7±10,6 puntos, frente a los 81,4±13,6 puntos de la vía anterior. Hubo diferencias en la tasa de complicaciones (p=0,008), siendo estas del 11,1% para la vía de Boyd Anderson frente al 41,2% de la vía anterior. Igualmente, sí hubo diferencias en cuanto al dolor residual (p=0,000), siendo este del 4,8% en la vía de Boyd Anderson frente al 41,2% de la vía anterior. El tiempo quirúrgico mostró una diferencia (p=0,03), que fue de 53,6±17,3min cuando los pacientes se intervenían a los 7días o menos desde el traumatismo, frente a los 63,8±14,8min cuando se intervenían por encima de la semana del traumatismo.
Hubo complicaciones en el 17,5% de los casos. De ellas, hubo un 3,8% de osificaciones heterotópicas (3casos), una de ellas con sinostosis radiocubital; un caso de síndrome hombro-mano, 2,5% de parestesias (2casos), 2,5% de neuroapraxias radiales (2casos) y no hubo casos de infección. El 12,5% de los pacientes refirieron dolor residual importante, e incluso uno de los casos sufrió una tendinitis residual recidivante. Encontramos el 6,3% de los casos con rigidez (5casos). También hallamos un caso de cicatriz retráctil, otro de fibrosis, que requirió artrolisis, y encontramos un caso con un implante colocado en cóndilo humeral. Se reintervinieron 5casos (6,25%): uno con resutura con Orthoadapt (pericardio equino), dos resuturas con fascia lata, otro de artrolisis y otro de resutura tras retirar el anclaje de su inserción previa, en el cóndilo humeral (fig. 6B). Este caso demuestra la importancia de un correcto segundo abordaje posterolateral para exponer adecuadamente la tuberosidad bicipital. Este abordaje ha de ser distal a la zona de palpación, al realizar pronosupinación de la cabeza radial. La realización del abordaje más proximal podría llevar a errores, con una colocación del implante en el capitellum: en este caso hubo que reintervenir al paciente, retirar el implante, ampliar el abordaje y anclar el bíceps en la tuberosidad bicipital. Creemos que es importante la realización de abordajes correctos, así como una adecuada curva de aprendizaje del proceso. Otro aspecto importante es atravesar correctamente el espacio entre radio y cúbito. Quedar fuera de este espacio no llevaría al correcto punto de inserción, aumentando el riesgo de lesiones concomitantes. Y en este paso, no rascar con la pinza la superficie del cúbito, para así disminuir el riesgo de sinostosis.
DiscusiónEl tratamiento conservador de las roturas bicipitales distales se reservaría para personas de baja demanda funcional, comorbilidades y factores de riesgo. Sin embargo, supone un detrimento de fuerza y de resistencia a la flexión y supinación. En concreto, supone una pérdida del 40-74%20 de supinación, una disminución del 30-88%20 de flexión y una disminución del 15% de la fuerza de agarre7. La reinserción anatómica supone la recuperación más rápida, con 93,3 puntos en la escala MEPS21, fuerza de supinación de hasta un 13% mayor y una resistencia a la supinación del 32% mayor, que si no se operara el paciente. Existe otra opción, la transferencia del braquial, aunque sin embargo supone una pérdida funcional en supinación del 40% y una pérdida del 17% en la flexión. Legg et al.22 revisaron una serie de 50 casos de roturas de bíceps: 40 tratados de modo conservador y 10 de modo quirúrgico. Para este autor, el tratamiento ortopédico suponía un déficit en flexión y supinación del 92,4 y del 70,65% (p=0,01 y p=0,004, respectivamente). Los pacientes intervenidos tenían mejor QuickDASH (p=0,02) y MEPS (p=0,014) que los no operados. En la experiencia de Santos et al.23, con 40 casos, de los que 16 fueron tratados de modo conservador frente a 24 intervenidos, se reflejaron mejores resultados en los pacientes operados en escala MEPS (p=0,001), duración del proceso (p=0,01), reincorporación laboral (p=0,05), dolor (p=0,003) o disminución de fuerza en isocinéticos (p=0,005). En este trabajo revisamos la experiencia con 80 casos a los que se reinsertó el tendón. Consideramos que al ser trabajadores de fuerza y tener esta lesión, la reinserción anatómica es la mejor de las opciones de tratamiento.
Se han descrito dos procedimientos fundamentales: la vía doble, o técnica de Boyd-Anderson12, que reproduciría el 73,4% de la inserción natural bicipital y la vía única, o la vía de Henry16, que mediante un acceso anterior antebraquial reproduciría el 9,7% de la inserción natural bicipital24. En este trabajo utilizamos la vía doble en 63 casos y la vía única anterior en 17 casos. Como hemos descrito anteriormente, en nuestra serie hubo diferencias en cuanto a la escala MEPS (p=0,009) a favor de la vía de Boyd-Anderson, con 89,7±10,6 puntos frente a los 81,4±13,6 puntos de la vía anterior. Así mismo, hubo diferencias en cuanto a complicaciones (p=0,008), siendo estas del 11,1% para la vía de Boyd Anderson frente al 41,2% de la vía anterior. Dentro de ellas destacó el dolor residual (p=0,000), siendo del 4,8% en la vía de Boyd Anderson frente al 41,2% de la vía anterior. Analizando la bibliografía que compara ambos procedimientos, observamos referencias contrapuestas. Así, Watson et al.3 realizaron una revisión sobre 24 artículos. En su estudio de 494 pacientes, describieron una tasa de complicación del 24,5%, siendo del 23,9% para la vía única y del 25,7% para la vía doble, y por tanto sin diferencias estadísticamente significativas (p=0,32), a diferencia de nuestra serie, donde sí hubo más complicaciones en la vía anterior. La tasa de neuroapraxia del nervio antebraquial cutáneo fue del 11,.6% para la vía única y del 5,8% para la vía doble (p=0,02). También describieron la osificación heterotópica, que resultó ser del 3,1% para la vía única frente al 7% para la doble vía (p=0,06). La rigidez fue del 1,8% para la vía única frente al 5,7% para la doble vía (p=0,01). Finalmente, otros datos que recogieron fueron la rerrotura (1,8% vía única frente al 1,2% para la vía doble), infección (1,2% para vía única frente al 0% para vía doble) o sinostosis (0% para vía única frente al 2,3% para vía doble.)
Por otro lado, Grewal et al.25 desarrollaron un estudio comparativo entre 47 pacientes intervenidos por vía única, frente a 44 por doble vía. No observaron diferencias en cuanto a resultados en la escala American Shoulder and Elbow Surgeons (ASES), ya fuera en dolor (p=0,4), función (p=0,1) o DASH (p=0,3). Hubo una diferencia en cuanto a la fuerza de flexión isométrica (p=0,01) a favor del grupo tratado con doble vía. La incidencia de neuroapraxias fue significativamente mayor para el grupo tratado con vía única (p<0,001). Para Júnior et al.26 la doble vía supuso un déficit de flexión del 9,6% y de supinación del 28,9%. Cohen et al.27, en su revisión de 33 casos comparando Boyd Anderson con la vía única con Endobutton, obtuvieron que no hubo diferencias significativas en cuanto a DASH (6,1 vs 5,9 puntos, p=0,69), satisfacción del paciente (p=0,457) y prevalencia de complicaciones (39,3% vs 32%, p=0,59).
Para Giacalone et al.28 la vía doble sería segura y menos agresiva que la vía de Henry. Sin embargo, para Haverstock et al.29 la vía única no reproduciría la inserción correcta en el borde cubital de la tuberosidad bicipital, ni restauraría el mecanismo de polea de la inserción bicipital natural, algo que sí conseguiría la vía doble, permitiendo mejorar la fuerza de supinación20 y de flexión (104% frente al 94% de la vía única20). Stockton et al.30 han puesto esta idea en discusión al encontrar en su serie de 37 pacientes una mejoría funcional en supinación del 20% superior a la supinación alcanzada con la doble vía. La colocación correcta sería en el borde radial entre los 9 y los 117°. Hansen et al.31, en un estudio sobre 27 pacientes, observaron que la fuerza en supinación fue significativamente menor que la del brazo sano (p<0,05), alcanzando un DASH de 10,7 puntos. Objetivó una disminución de fuerza (p<0,016) en supinación concéntrica rápida con ángulos de rotación a 10° (85%±20%), 45° (80%±22%) y 80° (82%±21%) y lenta a 45° (83%±21%). Para otros autores esta vía única es muy útil. Así, para Smith y Amirfeyz32, en su estudio de 22 pacientes, la movilización precoz no supuso un mayor riesgo de fallo de la reparación, disconfort o afectación de la herida, con un DASH de 2,7 puntos y MEPS de 97,8 puntos, aunque la incisión única transversa era la que más riesgo de lesión nerviosa llevaría asociada. Del mismo modo, para Pangallo et al.33 la vía anterior, en su estudio de 18 pacientes, alcanzaba el 80% de satisfacción y el 80% de resultados excelentes en la escala MEPS, con disminución de supinación en solo el 5-10%, sin rerrupturas y con un caso de hipoestesia. Ramazzini et al.17, en su serie de 79 casos por vía anterior, obtuvieron un MEPS de 95,2 puntos, sin diferencias entre colocar uno o dos anclajes. Kodde et al.34 tampoco percibieron diferencias en cuanto a déficit de fuerza de supinación entre ambos abordajes (p=0,65). Para la Clínica Mayo20 se preferiría el doble abordaje por su menor coste, menor tasa de complicaciones neurológicas y mayor habilidad para la reconstrucción anatómica de estos cirujanos con este procedimiento. Para Barret et al.35 esta doble vía con movilización precoz posquirúrgica llegaba a alcanzar fuerzas en flexión de hasta el 94±8% del valor normal y una fuerza de supinación de hasta el 90,5±12% respecto del valor normal. Incluso con valores de MEPS de 96,3 puntos, era también la indicación preferida para Tarallo et al.36 en traumatismos inferiores a 2 semanas, en jóvenes. Recientemente, Kale et al.37 han descrito un doble abordaje anterior con buenos resultados, especialmente si se asociaba también la reparación de la aponeurosis bicipital38.
Con respecto al procedimiento de anclaje, vemos en nuestra experiencia que sí hubo diferencias en cuanto a las complicaciones (p=0,05), siendo estas algo más frecuentes con anclajes roscados y dolor residual (p<0,05), en la mitad de los casos tratados con botones corticales. Recordon et al.24, que analizaron 19 casos tratados con sistema Endobutton® y 27 casos tratados con suturas transóseas, observaron que no hubo diferencias estadísticamente significativas entre ambos grupos en cuanto a MEPS Para Watson et al.3 la tasa de complicaciones fue menor para los tornillos intraóseos (p<0,01), y para Grewal et al.25 la presencia de complicaciones tras la fijación con botones corticales era tres veces mayor que en los casos de la sutura transósea y dos veces mayor que en los casos de la sutura con anclajes. Para Caekebeke et al.39, que compararon dos tipos de anclajes, uno con Poly-L-lactide (PLLA) (12 casos) frente a anclajes con Poly-EtherEtherKetone (PEEK) (11 casos), en una serie de 23 pacientes, objetivó una VAS que mejoró en cuanto al dolor a 0,2 puntos en el grupo de PLLA y a 0,7 puntos en el grupo de PEEK, con un DASH de 5,4 puntos y MEPS de 98,7 puntos, respectivamente. Kodde et al.34, en su revisión de 40 artículos que recogían 1.074 pacientes, observaron que no hubo diferencias entre cuatro sistemas de fijación en cuanto a déficit de fuerza de supinación (p=0,34). Prabhu et al.40 recomendaron el sistema de Endobutton®, con tornillo de tenodesis, con buenos resultados. Witkowski et al.41 utilizaron el botón cortical TightRope®, con suturas de polietileno, con MEPS de 95±10,42 puntos y QuickDASH de 8,6±18,04 puntos. Woodall et al.42 han recomendado la reinserción con dos anclajes intramedulares, con lo que se evitaría la fijación en suspensión apoyada en la cortical contralateral, tras realizar el taladrado bicortical. Lang et al.43, en su serie de 47 pacientes, recomiendan la fijación transósea con doble abordaje, ya que disminuiría los costes y el tiempo quirúrgicos. Huynh et al.44 han descrito menor fuerza en la flexión y supinación, respecto al brazo sano, cuando se utilizaban botones corticales y vía única. Finalmente, Alech-Tournier et al.45 recomiendan el anclaje con el sistema ToggleLoc con ZipLoop, con déficit de fuerza del 23,9% respecto del otro lado. La fijación con túneles óseos y doble vía lleva asociado un mayor riesgo de sinostosis.
Con respecto a las roturas crónicas, de más de 4 semanas, se ha ofrecido el tratamiento con plastias con Aquiles, y también semitendinoso, recto interno o tibial anterior. De la serie de Snir et al.46, de 18 casos se obtuvo un MEPS, que aumentó desde los 43,1 puntos preoperatorios hasta los 94,2 posquirúrgicos (p<0,001). Por otro lado, para Morrey et al.47, en casos muy retraídos la reparación a 90° de flexión evitaría la reconstrucción con injertos, incluso con MEPS de 100 puntos. Para Phadnis, en casos de roturas irreparables, la plastia con Aquiles48 y fijación con Endobutton supuso un QuickDASH de 4 puntos, MEPS de 92,9 puntos, así como mejorías respecto de situación preoperatoria, con p<0,001. Se han descrito alternativas como lacertus fibroso20,49 del propio paciente, tríceps50, isquiotibiales51 o mallas de dermis acelulares52. En nuestra serie hubo tres casos de rerroturas que requirieron plastia posterior con pericardio equino o fascia lata de cadáver.
Finalmente, en la bibliografía se habla de las complicaciones de esta técnica. Para Ford et al.53 la tasa de complicaciones mayores está en el 7,5%, y en el 4,5% la tasa de reintervenciones. La tasa global de complicaciones descrita1 del 7,5-27% está en proporción similar a la que hallamos en nuestra serie, del 17,5%. Aunque ya se han descrito anteriormente en esta discusión, en nuestra serie destacaron dos casos (2,5%) de parestesias y dos casos (2,5%) de neuroapraxias radiales. Sucedieron en pacientes tratados mediante vía única. Ward et al.1 describieron en esta vía parestesias en el nervio antebraquial cutáneo lateral (9,8%)54, paresia en nervio interóseo posterior (3,4% en doble vía frente al 0,8% de la vía única)55 y hasta el 5,6% de complicaciones neurológicas, fundamentalmente afectando a radial y mediano. Quizás este riesgo de lesión se produzca por la distancia a menos de 11,6mm entre el instrumental de fresado y el nervio, propuesta por Tat et al.56. Para evitar esta lesión es interesante conocer la zona de seguridad en la proximidad de la tuberosidad bicipital. En concreto, de 1cm proximal a la dicha tuberosidad, como describen Becker et al.57. No obstante, Ward et al.1 describieron un escaso riesgo de osificación heterotópica, con sinostosis radiocubital del 7%, cuyo riesgo de recurrencia tras su escisión fue del 50%. Ford et al.53 corroboran esta relación directa entre el doble abordaje y la sinostosis, con una significación estadística de p=0,0003 y odds ratio de 19. Esta sinostosis, que para Amin et al.54 es del 7,2%, podría prevenirse con indometacina o, una vez instaurada, podría ser tratada quirúrgicamente mediante la interposición de colgajo interóseo posterior de flujo anterógrado, como refieren Martínez et al.58. En nuestra experiencia no hubo diferencia en la tasa de osificaciones o sinostosis respecto de ambos procedimientos. Por otro lado, Ward et al.1 han descrito un riesgo de parestesias transitorias. Para Garon y Greenberg59 la tasa de complicaciones fue del 15-35%, independientemente de la vía utilizada, aunque en la vía anterior habría más riesgo de afectación del nervio antebraquial cutáneo lateral. Para Ford et al.53 esta relación entre el abordaje único y la lesión nerviosa del antebraquial es significativa (p<0,001). Para Guerra-Vélez et al.60 la paresia nerviosa fue del radial, transitoria y en un caso, frente a los 12 casos tratados mediante abordaje único. También la vía de Boyd Anderson llevaría asociadas complicaciones neurológicas, como la paresia radial, que Montiel-Giménez et al.61 recogieron en el 14% de su serie, aunque con recuperación espontánea posterior. Otras complicaciones fueron la lisis del túnel, la trombosis venosa62, la movilización del implante, la revisión en el 5,4%, la infección en el 1,1% o el daño neural en el 0,6%22,63. Para evitar la lesión del nervio radial en el abordaje doble es interesante mantener el brazo en pronación, ya que en pronosupinación neutra el nervio interóseo posterior está a 4,2cm de la articulación radiocapitelar, en pronación a 5,6cm y en supinación a 3,2cm20. En los casos de rerroturas, como antes se comentó, la reparación debe precisar aloinjertos, alcanzando DASH de 4,4 puntos y déficit de extensión de −12°48.
Recientemente se ha postulado como alternativa el uso de la endoscopia como complemento de la técnica64,65 o incluso como procedimiento, con diversos portales. Para Bhatia et al.66 los portales1 (parabicipital) y 5 (distal posterior) pueden ser seguros para acceder a la inserción distal bicipital. Los portales2 (riesgo de lesión del nervio interóseo posterior; p=0,003) y 3 (riesgo de lesión del nervio radial superficial; p=0,036) no son seguros para esta técnica.
LimitacionesLimitaciones inherentes al diseño del estudio. Se trata de un estudio de cohortes donde se consideró una cohorte histórica tratada inicialmente mediante doble abordaje, en vez de realizar una metodología menos expuesta a sesgos como sería un ensayo clínico aleatorizado. Esta limitación fue sugerida por el Comité de Ética tras analizar los beneficios observados en la muestra piloto de nuestro estudio y comprobar que eran concordantes con los resultados de la literatura. La muestra inicial de 40 pacientes era un grupo numeroso al compararlo con otras series de la bibliografía. El Comité estableció que no debíamos crear un grupo control prospectivo prescindiendo de los resultados de nuestra cohorte histórica de 40 pacientes. Por ello, se nos sugirió la alternativa de usar una cohorte histórica. Para evitar los posibles sesgos de este diseño se puso especial énfasis en realizar en la cohorte prospectiva los mismos procedimientos quirúrgicos que en el grupo histórico, o sea la reinserción tendinosa, tan solo, considerando una proporción mínima de 15 pacientes en cada grupo de vías de abordaje, con a su vez proporciones similares entre reinserción transósea y mediante anclajes. Por otro lado, no fue difícil conseguir este objetivo, ya que la cohorte histórica era reciente, por lo que los protocolos quirúrgicos de nuestro servicio no habían variado; por ello, la metodología quirúrgica empleada en ambas cohortes fue idéntica, lo que solventó el principal problema que suele plantear el uso de cohortes históricas. Del mismo modo, la recogida inicial de los datos clínicos de los pacientes a los que se les operó en la cohorte prospectiva se realizó por uno de los coautores sin conocimiento de los resultados obtenidos del grupo operado mediante doble vía (cohorte histórica), lo cual determina una mayor objetividad a la hora de comparar los resultados de ambos grupos y poder así extraer conclusiones, o no. Aumentamos la muestra un poco más para tener una casuística mayor.
Otras limitaciones. El hecho de realizarse por un equipo de traumatólogos podría condicionar unos resultados diferentes en función de su habituación a la técnica y de la curva de aprendizaje. Del mismo modo, consideramos que puede ser una limitación el haber optado por diferentes procedimientos de anclaje, lo cual puede alterar los resultados obtenidos. Con respecto a este punto, durante el tiempo de seguimiento ha habido una evolución comercial y un desarrollo tecnológico en cuanto a estos anclajes, lo que justifica que hayan sido utilizados varios tipos de anclaje, ya que algunos que se usaron inicialmente no estaban vigentes en su misma presentación comercial al final de este trabajo o se probaron los botones corticales, a decisión de alguno de los cirujanos. Creemos que deben realizarse más estudios comparativos entre ambos tipos de abordaje.
VentajasCreemos que la casuística es lo suficientemente importante, así como el tema a tratar, como para justificar el interés de este trabajo. Creemos que la valoración clínica con isocinéticos, así como la valoración de diversos aspectos quirúrgicos, y la revisión bibliográfica realizada, suscitan el interés de este tema.
ConclusionesLa reinserción del bíceps distal intenta restaurar la fuerza de flexión y supinación perdida con esta lesión. En nuestra experiencia los mejores resultados clínicos se alcanzaron con la doble vía, con menor índice de complicaciones que con la vía única. No hubo grandes diferencias en nuestra serie entre los distintos tipos de fijación. La vía de Boyd-Anderson supuso un menor tiempo quirúrgico que la vía única. Este procedimiento no estuvo exento de complicaciones, siendo las osificaciones y neuroapraxias las más representativas. En nuestra experiencia, la elección del doble abordaje suponía un factor protector frente a la lesión nerviosa.
Nivel de evidenciaNivel de evidencia II.
FinanciaciónLos autores no hemos recibido ningún tipo de financiación para la realización de este trabajo.
Conflicto de interesesLos autores certificamos que no existe conflicto de intereses.
Quisiéramos agradecer la realización de las fotografías intraoperatorias de este trabajo a los Sres. Antonio Muñoz, Francisco Gonzálvez, José Villanueva y a la Sra. Inmaculada Ruíz, miembros del personal de quirófano de nuestro centro hospitalario.