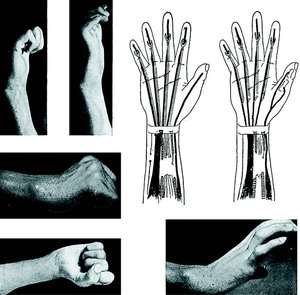
La sección de un flexor de la mano constituye siempre un problema grave desde el punto de vista del funcionalismo de la misma, ya que no sólo anula la flexión y capacidad de presión del dedo afecto, sino que por la característica anatómica del complejo músculo-tendón flexor, cualquier bloqueo de uno de ellos dificulta la acción completa de los demás.
La reparación de la función flexora ha sido durante mucho tiempo un problema de pronóstico pésimo. Afortunadamente, hoy podemos reparar los flexores correctamente y devolver a la mano su función completa. No hay que subrayar la importancia enorme que esto significa, sobre todo pensando en la gran cantidad de lesiones de mano consecutivas a accidentes de trabajo.
Cuando un flexor es seccionado, el cabo distal permanece inerte y se adhiere a las partes vecinas, el cabo proximal se retrae generalmente hasta la palma de la mano, dificultando la sutura directa. Pasados dos meses, la retracción es definitiva, imposibilitando la sutura directa.
¿Qué debemos hacer ante una sección del flexor? Parece lo más racional, dada la conducta del cabo proximal, el proceder inmediatamente a la sutura para evitar que la retracción se haga definitiva, pero de no tratarse de secciones de una limpieza absoluta, sin mortificación de los bordes de la herida, no debe hacerse nunca, y aun en los casos de secciones muy limpias los resultados presentan un porcentaje tal de fracasos, que, prácticamente, no debe hacerse nunca; más adelante diremos el porqué.
Procederemos, pues, a curar las heridas de las partes blandas y óseas que pueda haber, y dejaremos para un segundo tiempo la reparación tendinosa.
Las condiciones indispensables para la reparación secundaria, que se deberá hacer mediante una plastia tendinosa, son:
1.a Buen estado de la motilidad pasiva articular.
2.a Buen estado de la piel. Repararemos por lo tanto previamente, mediante plastias cutáneas, las cicatrices y adherencias, teniendo en cuenta que en las superficies flexoras los injertos libres, dada su delgadez, no son aptos, y que sólo las plastias pediculadas dan resultado, por poseer tejido graso subcutáneo suficiente para permitir el deslizamiento de los tendones.
3.a Tener musculatura, en antebrazo, disponible.
4.a Contar con la colaboración del enfermo.
Con estas condiciones previas podemos ya proceder a las plastias de tendones flexores, para lo cual no hay principios rígidos, ya que cada caso es diferente y hay que actuar diversamente cada vez; pero dentro de esta diversidad hay unos principios básicos que hay que tener presentes durante las intervenciones, a saber:
1.o Las poleas de reflexión son esenciales; debemos, pues, respetarlas, y en los casos en que las hallemos seccionadas o las tengamos que seccionar por necesidades quirúrgicas, debemos rehacerlas.
2.o Los tendones superficial y profundo tienen en la mano un deslizamiento de longitud diferente, por lo que nunca los suturaremos el uno al otro, porque esto significa bloquearlos parcialmente en su función.
3.o Es mejor un solo tendón bueno que dos deficientes; por lo tanto, no vacilaremos en sacrificar uno para obtener una buena función del otro. Dado que la función del profundo, que flexiona las tres falanges, suple perfectamente la función del superficial que sólo flexiona la primera articulación interfalángica, en caso necesario sacrificaremos siempre el flexor superficial en beneficio del profundo, y nunca viceversa.
4.o Tendremos en cuenta que el tendón trasplantado sufre durante un período medio de veinte días un aumento de volumen, por lo que procuraremos que quede holgado en todo su trayecto, para evitar compresiones que comprometerían su nutrición durante este peligroso período.
5.o Los dedos anestesiados por lesión de los nervios colaterales deben ser tratados mediante sutura o plastia nerviosa, ya que el enfermo prefiere usar un dedo sensible a uno anestesiado y procura no emplear los dedos insensibles, aunque quirúrgicamente se le haya devuelto su función motora.
6.o Existe una zona peligrosa para toda clase de suturas tendinosas que abarca desde el tercio proximal de la segunda articulación interfalángica, en la que prácticamente se producen adherencias siempre; evitaremos por todos los medios cualquier sutura a este nivel.
La existencia de esta zona peligrosa es la que hace que las suturas inmediatas fracasen con tanta frecuencia, aunque sean las lesiones limpias y sin el más remoto peligro de infección, ya que es a su nivel al que se producen habitualmente las secciones tendinosas de los flexores.
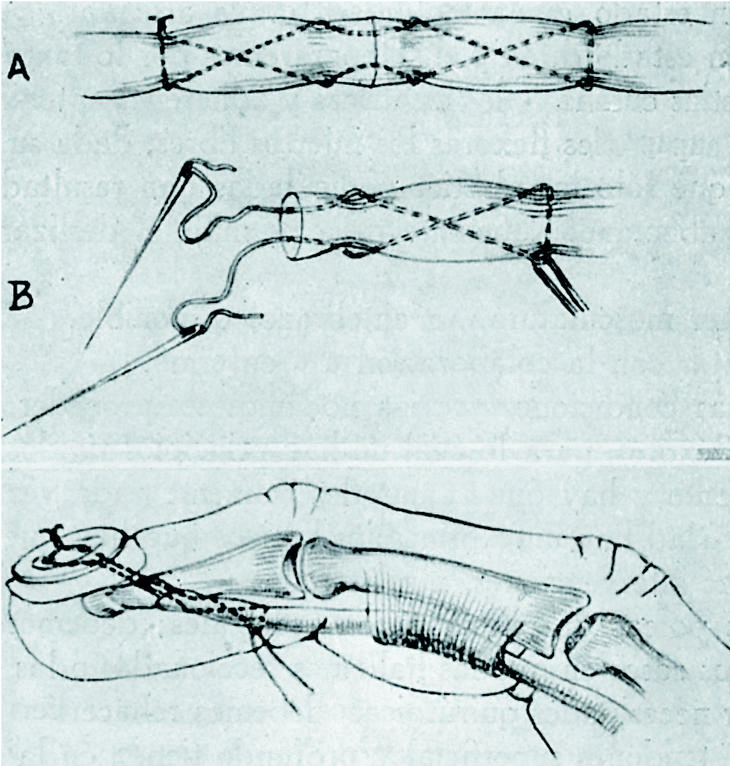
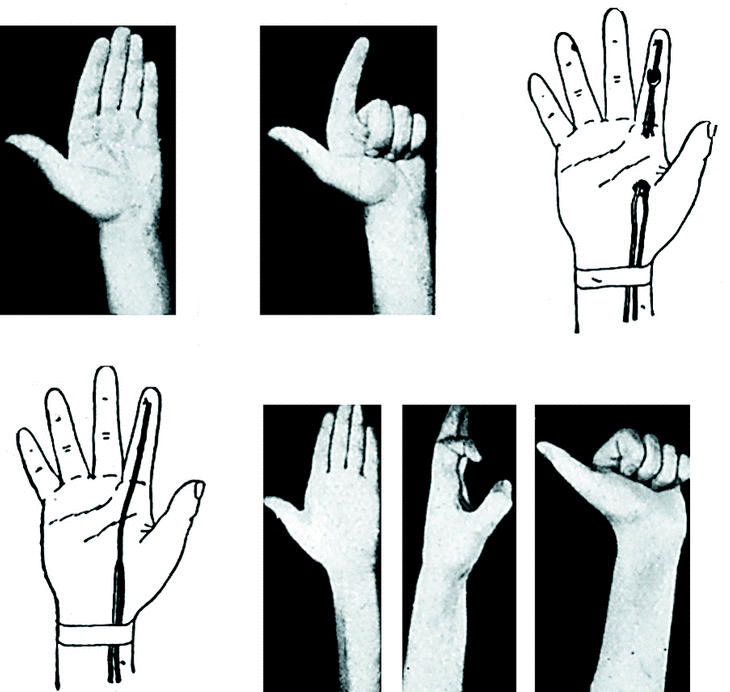
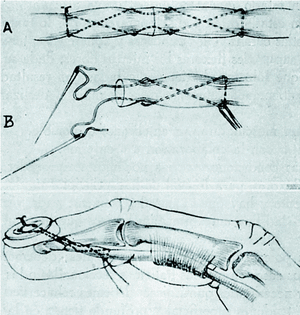
No entramos en detalles de técnica, que se encuentran descritos en la obra básica de Bunnell1 y en los trabajos de Mayer,2 Biesalsky, Graham, Pulvertaft, Kinmonth, Van Demark, Coventry y Beck, etc. Sólo expondré el tipo de sutura que empleamos en las suturas de tendón a tendón, y en las de tendón-implantación ósea. En las primeras usamos punto perdido, según la técnica de Graham, y en las segundas, el punto extraíble de Bunnell (Fig. 1).
Figura 1.
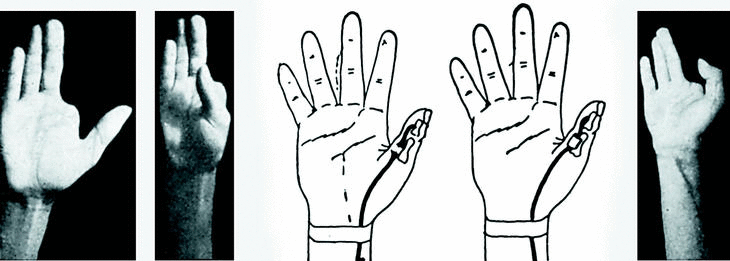
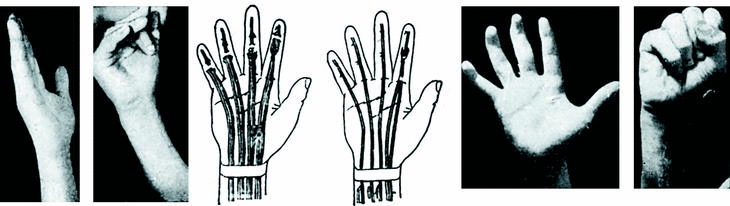
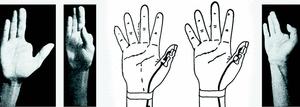
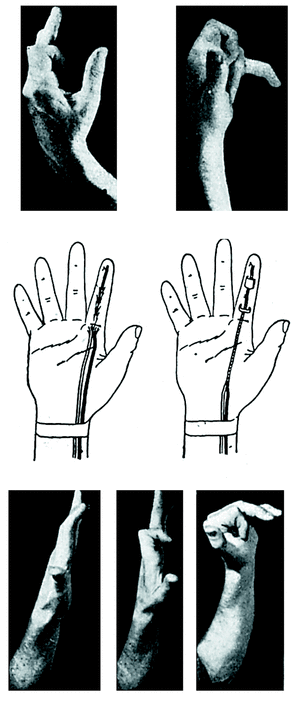
Caso número 1
Enf. F. C., 20-XII-47.
Lesión
Sección del flexor del pulgar.
Operación
Plastia de palmar menor con su paratendón.
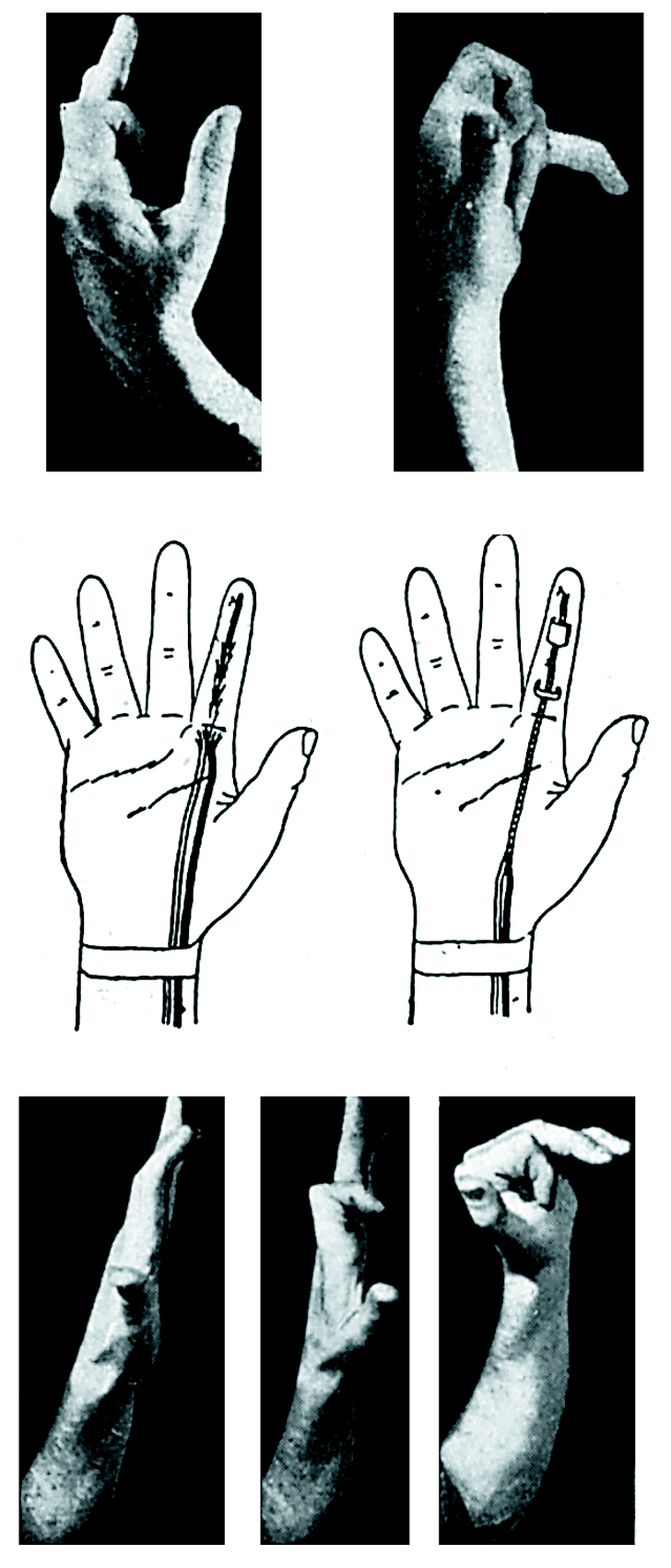
A nivel de la primera falange, dada la gran cantidad de cicatriz que hallamos, que destruye la polea y deja demasiada superficie rugosa alrededor, rehacemos la polea con una porción del tendón del flexor del pulgar que ha sobrado y cubrimos el trayecto de la plastia tendinosa con una plastia libre de aponeurosis antebraquial (Fig. 2).
Figura 2.
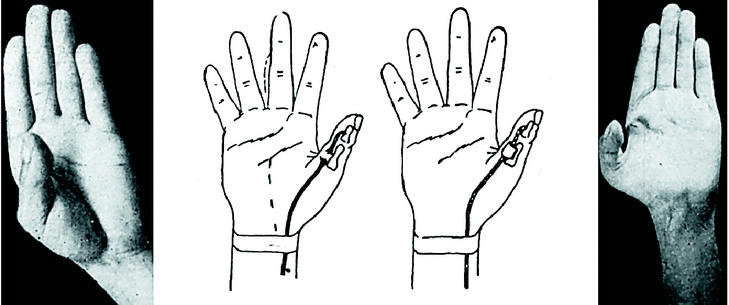
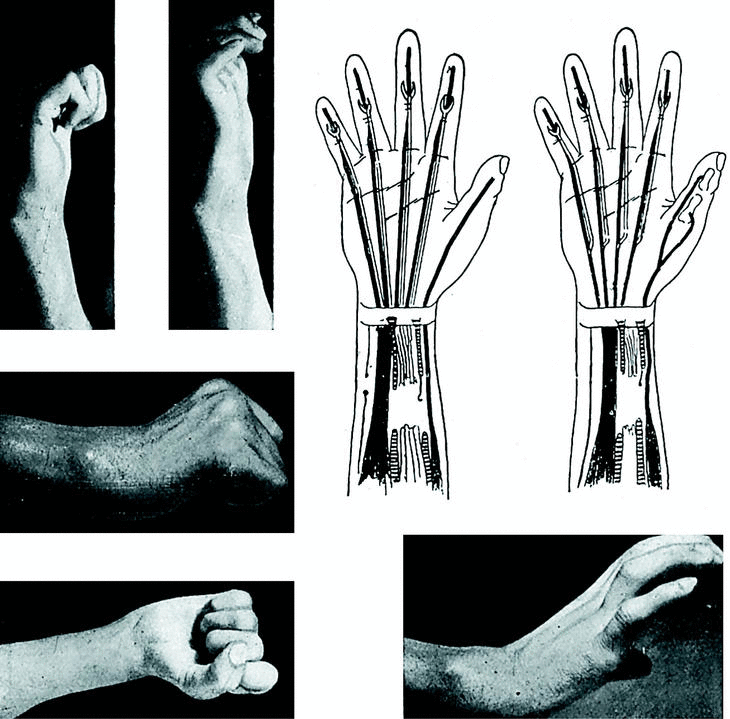
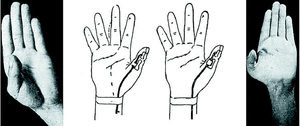
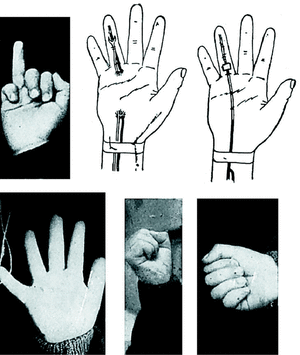
Caso número 2
Enf. M. O., 19-IX-47.
Lesión
Sección del flexor del pulgar izquierdo.
Operación
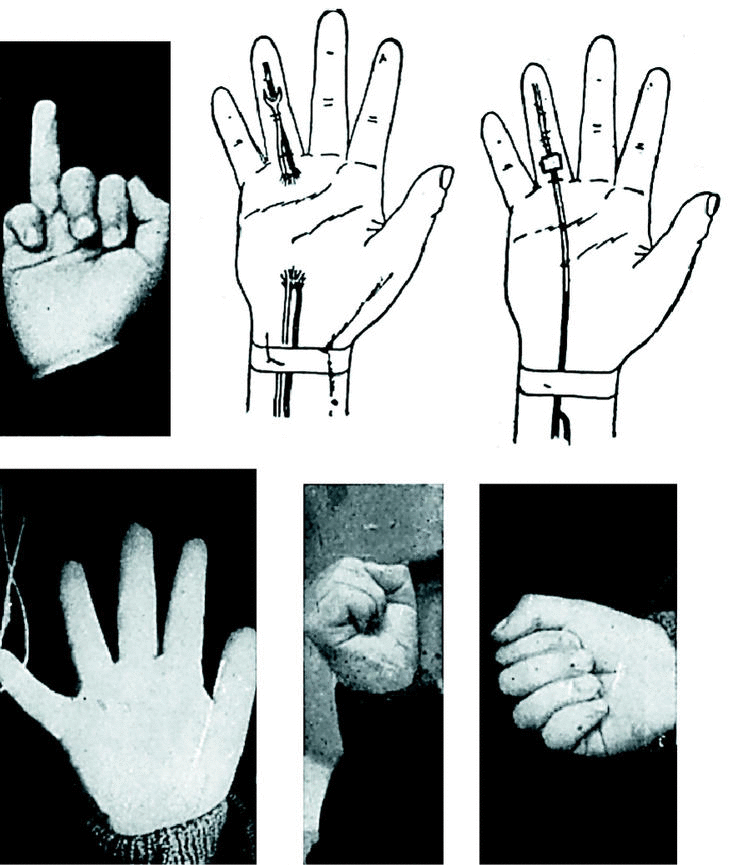
Por incisión digital encontramos el tendón retraído y adherido a nivel de la polea metacarpofalángica; lo liberamos, y luego de extirpar la porción distal, hacemos una plastia libre de palmar menor que fijamos a la falangeta con punto extraíble, y al músculo del flexor propio en antebrazo con punto metálico perdido.
A nivel de la primera falange se construye una polea con aponeurosis superficial antebraquial que fijamos al periostio con cuatro puntos metálicos (Fig. 3).
Figura 3.
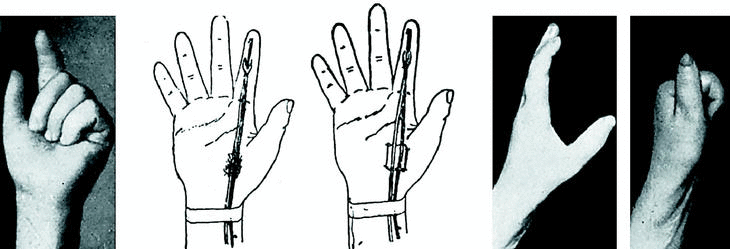
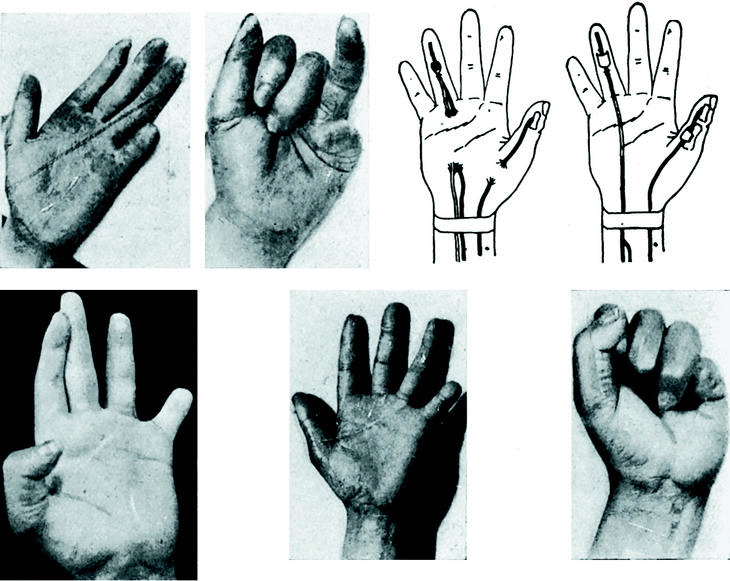
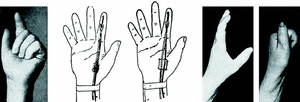
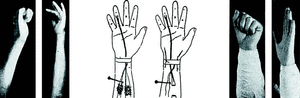
Caso número 3
Enf. M. V., 21-II-47.
Lesión
Sección de la rama tenar del nervio mediano y adherencia de los flexores del dedo índice.
Operación
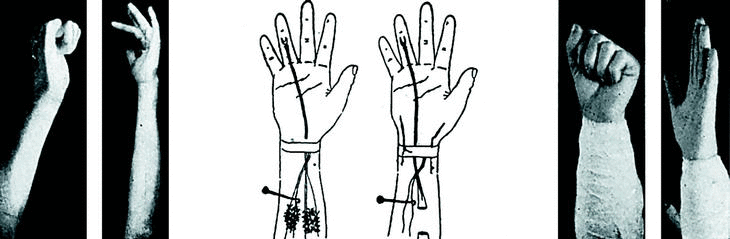
Por incisión en surco tenar; hallamos una cicatriz que engloba el nervio mediano en el punto de bifurcación y que por debajo adhiere ambos flexores. Los liberamos y fácilmente vuelven a deslizarse por su vaina. A expensas de los interóseos hacemos una vaina entre superficial y profundo para evitar nuevas adherencias (con punto de tantalum).
Se practica también la sutura del haz tenar del mediano y la tenoplastia de Sterling Bunnell para parálisis de oponente, pero no están representadas en las figuras por no ser problema de flexores (Fig. 4).
Figura 4.
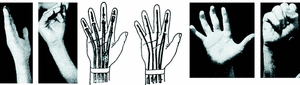
Caso número 4
Enf. L. M., 25-VI-48.
Lesión
Sección de ambos flexores del dedo índice.
Operación
En palma de la mano hallamos fácilmente los cabos proximales de los flexores unidos entre sí. Por incisión digital extraemos las porciones digitales de ambos flexores.
Con plastia libre de palmar menor rehacemos el aparato flexor, suturándolo muy abajo en la palma a los dos flexores y fijándolo a la falangeta con un punto transóseo metálico extraíble. Hemos suturado los interóseos por encima de la sutura y de la plastia (Fig. 5).
Figura 5.
Caso número 5
Enf. J. M., 26-VII-48.
Lesión
Sección de los flexores superficiales, y profunda, del dedo índice y dedo en garra.
Operación
Por incisión digital, extirpación de los tendones superficial y profundo, que se encuentran en un magma de tejido cicatricial, que comprende también la polea de flexión. Por incisión en Z en palma, siguiendo la antigua cicatriz, encontramos los cabos proximales de ambos. La parte proximal está en perfecto estado. Extraemos una plastia libre de palmar menor que suturamos a ambos flexores por debajo de los músculos tenares, y cubrimos con los mismos con puntos metálicos. Con un fragmento de tendón hacemos la polea de la primera falange, y con un punto metálico rehacemos la de la segunda falange, que habíamos previamente seccionado para mejor practicar la extirpación de los tendones (Fig. 6).
Figura 6.
Caso número 6
Enf. M. C., 20-XI-46.
Lesión
Sección de los flexores del anular de la mano derecha.
Operación
Por incisión digital, extracción de la porción distal de ambos flexores, de éstos, el superficial se halla adherido fuertemente a nivel de la primera polea, por lo que hay que liberarlo a punta de tenotomo seccionando una porción de polea. Por incisión palmar en L, hallamos los dos flexores adheridos el uno al otro, formando asa, los separamos. Por incisión en antebrazo, exteriorizamos el tendón superficial, y con él practicamos una plastia, suturándolo al profundo en la palma de la mano, y a la falangeta con un punto transóseo extraíble. Suturamos la porción de polea incindida con un punto metálico. Con lino se unen los lumbricales por encima de la sutura palmar. Férula de alambre (Fig. 7).
Figura 7.
Caso número 7
Enf. E. P., 22-VI-47.
Lesión
Retracción del tendón superficial del dedo medio por fibrositis postraumática.
Operación
Por incisión en antebrazo nos encontramos que el vientre muscular del palmar mayor se halla engrosado localmente, dando al tacto la sensación de formación quística intramuscular del tamaño de una almendra. En un plano profundo hallamos el vientre muscular del flexor superficial no aumentado de volumen, sino convertido en tejido cicatricial, sin restos macroscópicos de fibras musculares. Extirpamos en masa el tejido cicatricial blanquecino que hallamos, extendiéndose entonces el dedo con toda facilidad. Movilización activa y pasiva a partir de las veinticuatro horas de la intervención (Fig. 8).
Figura 8.
Caso número 8
Enf. A. D., 25-V-48.
Lesión
Sección del flexor profundo del dedo índice y de los superficiales y profundos de los dedos medio, anular y meñique.
Operación
Plastia de los flexores profundos de los tres últimos dedos con los tendones respectivos superficiales, que suturamos en palma de la mano. Plastia del profundo del índice, cuyo superficial está intacto, con plastia libre de palmar menor. En antebrazo, por donde extraemos los tendones superficiales, practicamos la sutura de los vientres musculares de los tres últimos flexores superficiales a los profundos para aumentar su potencia. Fijamos las plastias en las falangetas con puntos transóseos extraíbles. Las suturas en palma de la mano y la del antebrazo son con punto de alambre perdido (Fig. 9).
Figura 9.
Caso número 9
Enf. C. T., 2-VII-47.
Lesión
Sección del flexor pulgar y de los flexores del anular de la mano izquierda.
Operación
Incisión en L en antebrazo, exteriorizando el flexor del pulgar, que no trasmite la flexión al dedo. Por incisión digital exteriorizamos, seccionando previamente la polea de flexión, la porción distal del tendón, que extirpamos. Rehacemos la polea de reflexión a nivel del pulgar con puntos metálicos. Usamos como plastia el palmar menor, el cual se fija por un cabo en la falangeta con un punto transóseo extraíble, y por el otro, al músculo del flexor del pulgar a nivel del antebrazo. Segundo tiempo: 13-VIII-47. Incisión lateral en anular, por la que extirpamos los fragmentos distales de los flexores del mismo. Por incisión en L en palma, encontramos los cabos proximales unidos entre sí. Por incisión en L en antebrazo, extraemos el tendón del flexor superficial, con el que hacemos una plastia que va de la palma a la falangeta. Durante la operación hemos tenido que abrir la segunda polea, que luego reconstruimos con puntos de alambre. Hacemos también dos puntos metálicos, uniendo los lumbicales para aislar la sutura tendinosa (Fig. 10).
Figura 10.
Caso número 10
Enf. F. M., 18-IV-47.
Lesión
Garra por quemadura en antebrazo y parálisis del oponente.
Operación
Extirpación de la cicatriz en la que se aprecia destrucción del plano de los flexores superficiales, así como del nervio mediano, del que se encuentran algunas porciones esclerosadas. Procedemos a la extirpación en masa de todo lo que parece poco vitalizado, y con los restos de los vientres musculares del plano superficial recubrimos el plano de los profundos, que se aprecia libre de adherencias. Colocación sobre la herida de un injerto de dermatomo. Operación de Steindler para la parálisis del oponente.
Como material de sutura empleamos exclusivamente hilo metálico de acero inoxidable o tantalum; la técnica es un poco más difícil que cuando se emplea lino o seda, por la rigidez del material, pero la tolerancia perfecta y la ausencia de reacción a nivel de la sutura compensan sobradamente.
Como anestesia, usamos la infiltración del plexo braquial, según la técnica de Kulenkampff, a menos que se prevea una duración de más de dos horas y media, en cuyo caso procedemos a la anestesia general.
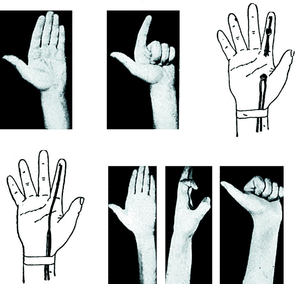
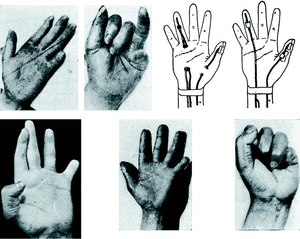
En páginas anteriores hemos presentado unos casos de lesiones tendinosas, no muy numerosos, pero que demuestran que las pérdidas funcionales consecutivas a secciones de los flexores de la mano no deben ser tenidas como definitivas, ya que su restauración quirúrgica es un problema resuelto en la mayoría de los casos (Fig. 11).
Figura 11.