Aportar información sobre la seguridad y eficacia de la sutura de partes blandas, como método de fijación de la osteotomía de Akin (OA).
Material y métodosPresentamos un estudio retrospectivo de 42 pacientes con hallux valgus, intervenidos mediante un procedimiento en el primer metatarsiano (MTT), asociando a todos ellos una OA. El método de fijación consistió en una sutura de partes blandas, al que asociamos un vendaje cohesivo.
Registramos el tiempo hasta la consolidación en todos los pacientes, así como la longitud de la primera falange (F1) del hallux preoperatorio, al mes, a los 3 meses y a los 6 meses tras la intervención.
ResultadosEn nuestra serie, el 100% de las OA fijadas con sutura de partes blandas consolidaron con una media de 4,5 meses (DE: 0,3), sin diferencias estadísticamente significativas (p>0,5) entre la longitud de la F1 en la radiografía al mes postoperatorio (2,56mm; DE: 0,04) y en la radiografía final (2,57mm; DE: 0,04); ni tampoco entre el valor del ángulo de desplazamiento articular distal (DASA) al mes posquirúrgico (2,20; DE: 1,05) respecto al de los 6 meses de la cirugía (2,36; DE: 1,34).
ConclusionesLa fijación de la OA mediante la sutura de partes blandas consiste en un procedimiento sencillo, seguro, reproducible, eficaz y de bajo coste, a la hora de mantener la corrección inicial deseada, evitando además las complicaciones propias de cualquier sistema de osteosíntesis.
Hasta donde conocemos, somos la primera serie que estudia la capacidad de este tipo de fijación como osteosíntesis de la OA.
To provide information regarding the safety and effectiveness of soft tissue suturing as a fixation method for the Akin osteotomy (AO).
Materials and methodsWe present a retrospective study involving 42 patients with hallux valgus who underwent a first metatarsal (MTT) procedure, all of whom additionally received an AO. The fixation method consisted of soft tissue suturing, supplemented with a cohesive bandage. We recorded the time to bone healing in all patients, as well as the length of the proximal phalanx of the hallux (P1) preoperatively, and at 1, 3, and 6 months postoperatively.
ResultsIn our series, 100% of AO fixed using soft tissue suturing achieved bone consolidation within an average of 4.5 months (SD: 0.3). No statistically significant differences were found (p>0.5) between the P1 length measured at one month postoperatively (2.56mm; SD: 0.04) and at the final radiographic evaluation (2.57mm; SD: 0.04). Similarly, there were no significant differences between the postoperative distal articular set angle (DASA) (2.20; SD: 1.05) and the value at 6 months post-surgery (2.36; SD: 1.34).
ConclusionsFixation of the AO using soft tissue suturing represents a simple, safe, reproducible, effective, and low-cost technique for maintaining the desired initial correction, while also avoiding complications associated with conventional osteosynthesis systems. To the best of our knowledge, this is the first reported series evaluating the efficacy of this type of fixation as a method of osteosynthesis for the AO.
La osteotomía de Akin (OA), inicialmente descrita en 1925 por Akin1, es un procedimiento que consiste en una osteotomía de sustracción de cierre medial en la zona metafisio-diafisaria de la falange proximal (FP) del hallux. Desde entonces ha sido utilizada de manera complementaria con osteotomías en el primer metatarsiano (M1), como parte integral del tratamiento corrector del hallux valgus (HV), puesto que añade la corrección del ángulo de desplazamiento articular distal (DASA).
Se han publicado numerosos estudios que recogen la utilidad de este procedimiento en la corrección del HV2–9, tanto de manera abierta3,7–9 como percutánea2,4–6,9,10. También hay descritos varios métodos de fijación de esta osteotomía, entre los cuales se encuentran grapas, tornillos bicorticales11, agujas de Kirschner o placas bloqueadas11–13.
Desde hace algunos años son varios los autores que comenzaron a realizar una sutura de partes blandas como método de fijación de la osteotomía11,12,14,15 para evitar las complicaciones inherentes al uso de material de osteosíntesis, tanto intraoperatorias como postoperatorias11–13. Para ello realizan túneles óseos11,12,14,15.
Recientemente se ha publicado una técnica de sutura de partes blandas16 que permitiría mantener la corrección de la osteotomía sin necesidad de realizar dichos túneles óseos, debido al riesgo que supone la rotura de la cortical lateral durante su realización15.
En la actualidad, sigue sin existir consenso sobre el mejor método de fijación de esta osteotomía17.
El objetivo de nuestro estudio consiste en evaluar la seguridad y eficacia de la sutura de partes blandas tras la OA, como método de fijación estable y mantenida en el tiempo, generando la suficiente estabilidad hasta su consolidación.
Material y métodosSe realizó un estudio retrospectivo de todos los pacientes con un HV moderado, intervenidos entre los años 2021 y 2023 en un único centro (hospital terciario) y por el mismo equipo quirúrgico.
Los criterios de inclusión fueron:
- -
Edad superior a 18 años e inferior a 80 años.
- -
Tiempo de seguimiento superior a 6 meses.
- -
HV moderado: definido como ángulo metatarsofalángico (MTF) entre 20° y 40° así como un ángulo intermetatarsiano entre 12° y 16° en la radiografía (Rx) anteroposterior (AP) de pies en carga.
- -
Hiperpronación del primer dedo en la exploración física.
Se excluyeron aquellos pacientes que presentaban algún antecedente reumatológico (artritis reumatoide, lupus eritematoso sistémico, gota…), los sometidos previamente a alguna intervención en el antepié o el retropié, si presentaban algún tipo de neuropatía periférica o si se apreciaban en la radiografía en carga importante artrosis en la articulación MTF del primer dedo.
Recogimos datos demográficos como el sexo, la edad y la lateralidad. Se registró también el tiempo hasta la consolidación en todos los pacientes, así como la longitud de la FP del hallux y el ángulo DASA en la Rx AP de pies en carga preoperatoria, al mes y a los 6 meses de la intervención. También se registraron complicaciones, tanto intraoperatorias (rotura de la cortical lateral) como postoperatorias (infección de la herida quirúrgica). No registramos escalas de funcionalidad ni satisfacción en nuestros pacientes.
Los datos fueron recogidos por dos trabajadores de la plantilla de la unidad de pie y tobillo. Realizamos el análisis estadístico con el programa SPSS v25, empleando los métodos estadísticos de Kolmogórov-Smirnov y T-student para datos apareados.
Técnica quirúrgicaLos pacientes fueron intervenidos en decúbito supino, bajo anestesia locorregional asociada a sedación y tras la realización de isquemia con torniquete en tobillo a nivel supramaleolar.
Llevamos a cabo en todos los casos una osteotomía de scarf, como método de corrección del ángulo intermetatarsiano y del ángulo MTF, a la que se asoció la OA. Esta última la llevamos a cabo tal y como describieron Barouk et al.18.
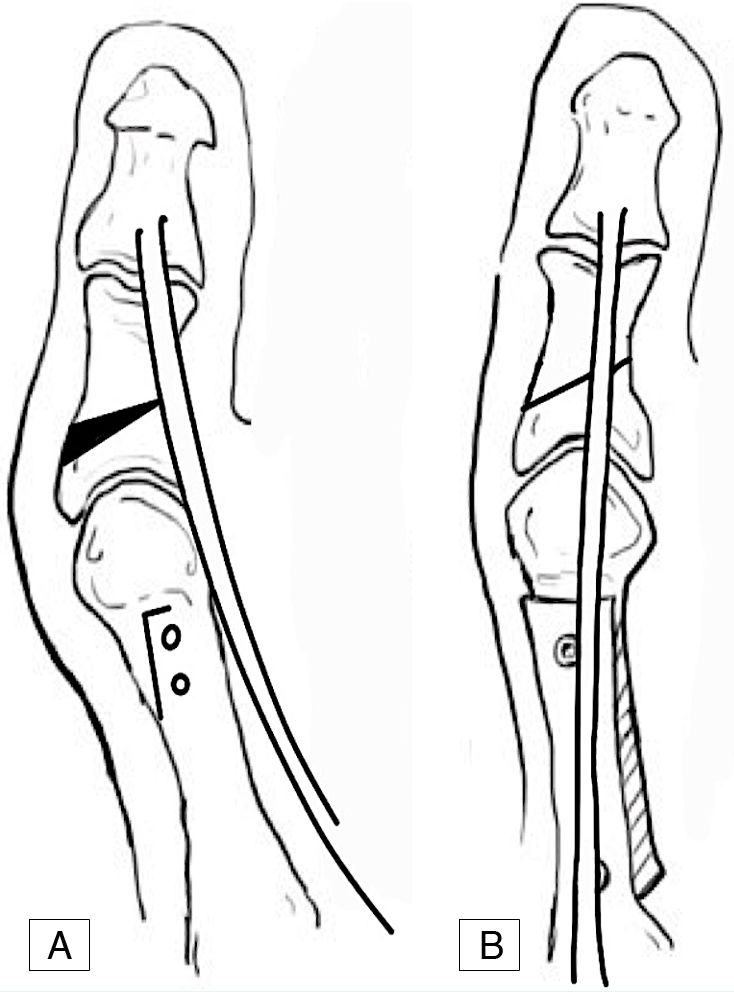
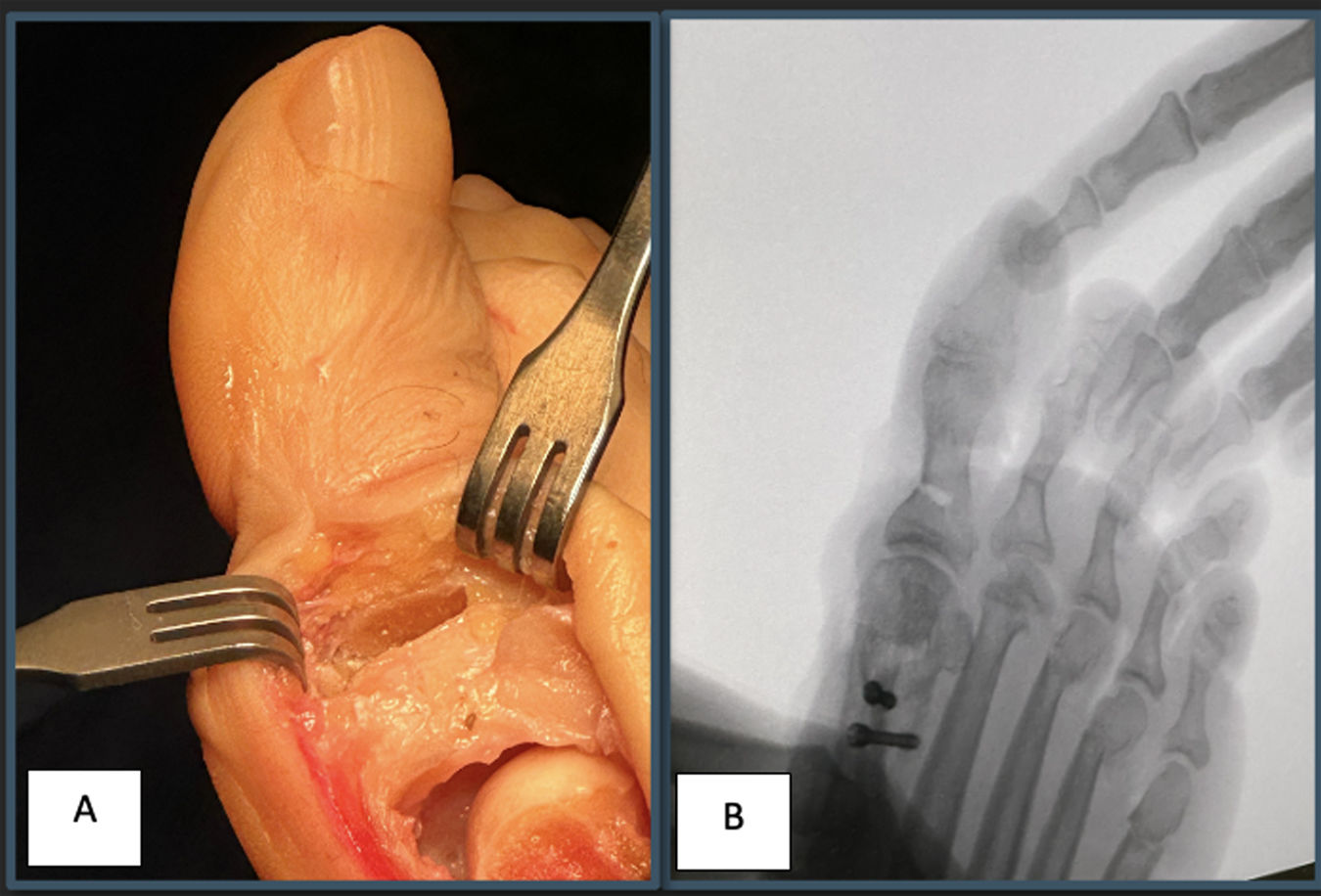
Realizamos una osteotomía de sustracción con base medial en la base de FP, tras dos cortes con sierra en la misma. El primer corte de la osteotomía se localiza a 10mm de la superficie articular y paralelo a esta, mientras que el segundo corte se sitúa distal y oblicuo al primero, entre 2 y 4mm de distancia del primero (según el grado de corrección deseado), confluyendo a nivel de la cortical lateral, pero sin llegar a penetrarla (fig. 1). La cuña es extraída y la OA cerrada mediante osteoclasia (fig. 2).
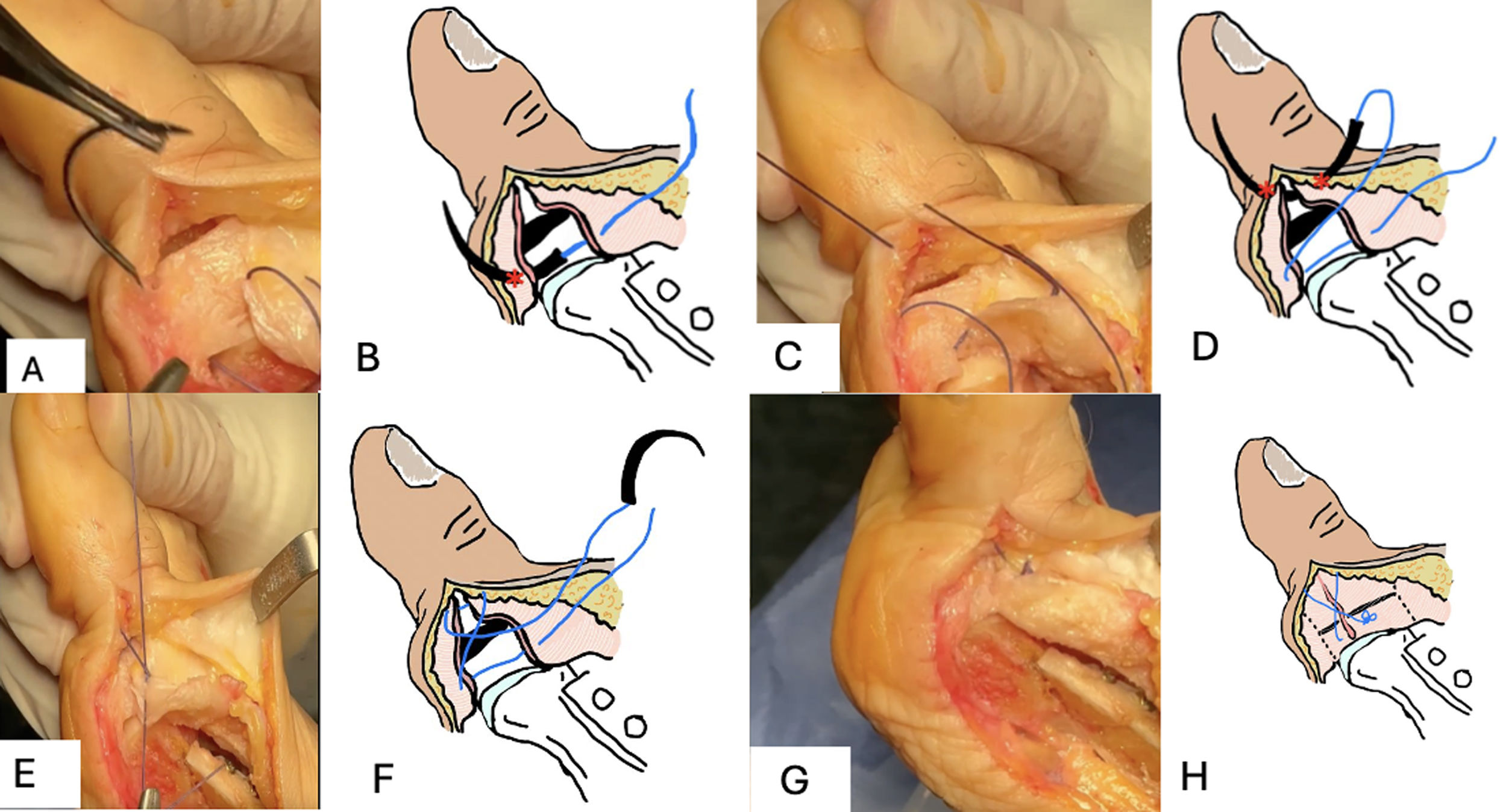
A continuación, realizamos una técnica de sutura en «X» con sutura tipo Polysorb del número 0 (fig. 3), atravesando a nivel proximal tanto la cápsula de la articulación MTF (fig. 3A) como el periostio de la parte proximal de la FP, mientras que a nivel distal incluimos las partes blandas unidas a la parte distal de la FP asociando el propio periostio también (fig. 3B), de forma muy parecida a lo descrito recientemente por Zaragoza et al.16. Resulta crucial mantener una correcta posición del primer dedo a la hora de fijar el punto, para que al cerrar el mismo, se consiga la corrección de la varización y pronación del primer dedo (fig. 3C y D). Para que sea efectiva este tipo de sutura, resulta imprescindible ser muy conservador en la desperiostización tanto de la cápsula de la articulación MTF como de la zona distal de la FP, respetando las partes blandas circundantes para poder llevar a cabo esta técnica de cierre con un tejido de buena calidad. Una vez realizado el cierre de la OA con el punto descrito previamente, se realizará la plicatura capsular medial habitual sobre la osteotomía de scarf.
Imagen intraoperatoria y esquemática de la fijación de la OA mediante sutura de partes blandas, con sutura Polysorb n.o 0 y un punto en «X». A y B. Hilo que atraviesa la cápsula articular de la articulación MTF del primer dedo proximal a la OA. C y D. Sutura con punto en «X», a nivel proximal a través de la cápsula articular y a nivel distal en el tejido circundante a la región distal de la FP. E y F. Punto tensado, cerrando la OA. G y H. Punto anudado y cortado.
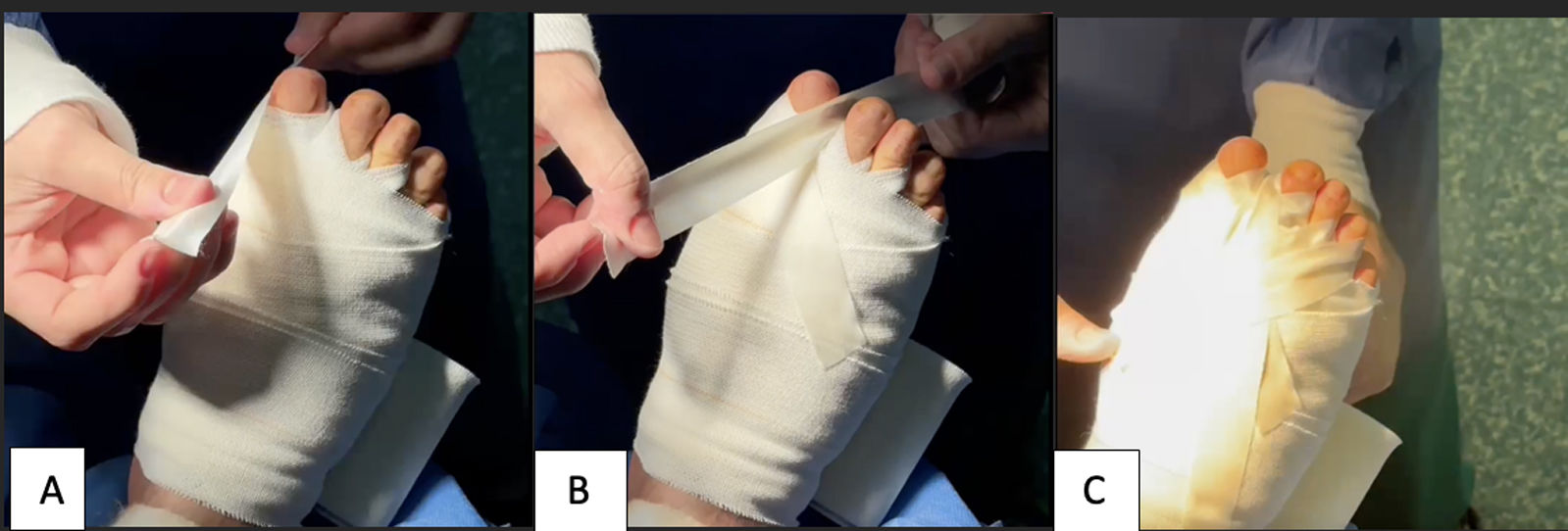
Finalmente, llevamos a cabo el cierre de la herida y aplicamos un vendaje en corbata del primer dedo con esparadrapo de tela o seda, para mantener la corrección obtenida por la osteotomía (fig. 4 A–C). Este vendaje se cambia a los 5 o 7 días por un vendaje con venda cohesiva de hilo manteniendo las corbatas para el primer dedo, realizando cambios periódicos del mismo cada una o 2 semanas, hasta completar 6 semanas.
Permitimos el apoyo inmediato del pie intervenido, una vez se haya resuelto el efecto del bloqueo locorregional, que suele demorarse unas 24 o 36h.
Protegemos la carga mediante muletas y zapato posquirúrgico de suela rígida para HV, según tolerancia del dolor, las 2 o 3 primeras semanas. A la sexta semana, tras la retirada del vendaje, permitimos el calzado habitual, insistiendo en la importancia de un calzado con una horma ancha.
ResultadosObtuvimos una muestra de 62 pies (36 derechos y 26 izquierdos) con HV moderado intervenidos en 58 pacientes, 8 hombres (14%) y 50 mujeres (86%). La edad media de los pacientes fue de 62 años (mínimo 45, máximo 79). En todos los casos se realizó una OA para conseguir una varización y despronación de la FP, realizando una sutura de partes blandas para estabilizar la osteotomía.
No presentamos ningún caso de rotura de la cortical lateral ni tuvimos ninguna complicación posquirúrgica mayor, como infección de herida quirúrgica. Tres casos (0,05%) presentaron necrosis cutánea superficial en la región proximal de la herida quirúrgica, sin llegar a producir dehiscencia de la misma. Todos ellos fueron tratados mediante curas periódicas en consulta y se pautó antibioterapia profiláctica (ciprofloxacino 500mg oral) hasta la cicatrización completa de la herida.
En nuestra serie, el 100% de las OA fijadas con sutura de partes blandas consolidaron en una media de 4,5 meses (DE: 0,3). En el paciente que presentó la infección superficial de la herida quirúrgica, el tiempo hasta la consolidación de la osteotomía fue de 4,6 meses.
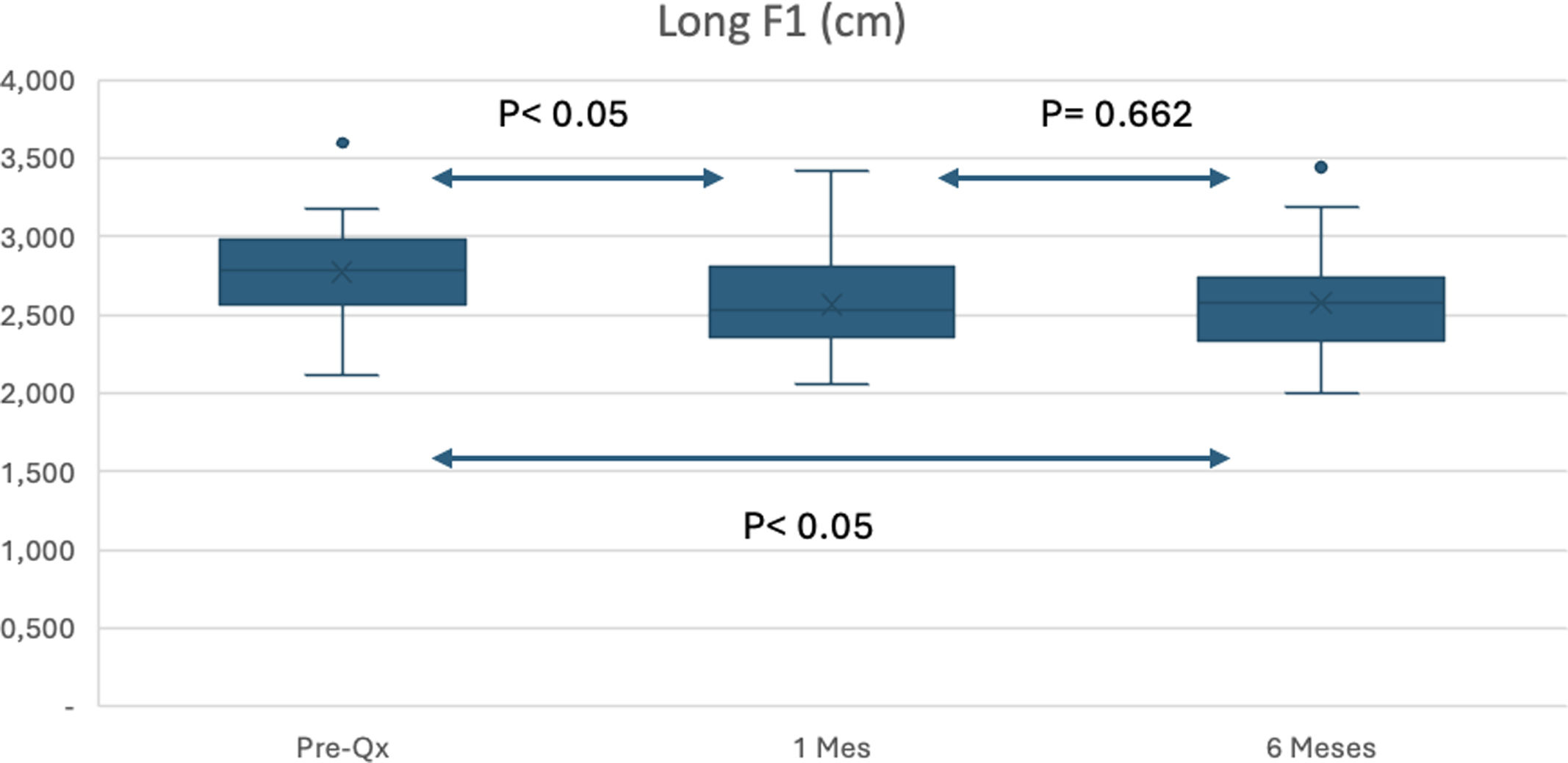
La media de la longitud de la FP prequirúrgica fue de 2,78cm (DE: 0,037), al mes de la cirugía fue de 2,56cm (DE: 0,037) y a los 6 meses, de 2,57cm (DE: 0,040) (fig. 5).
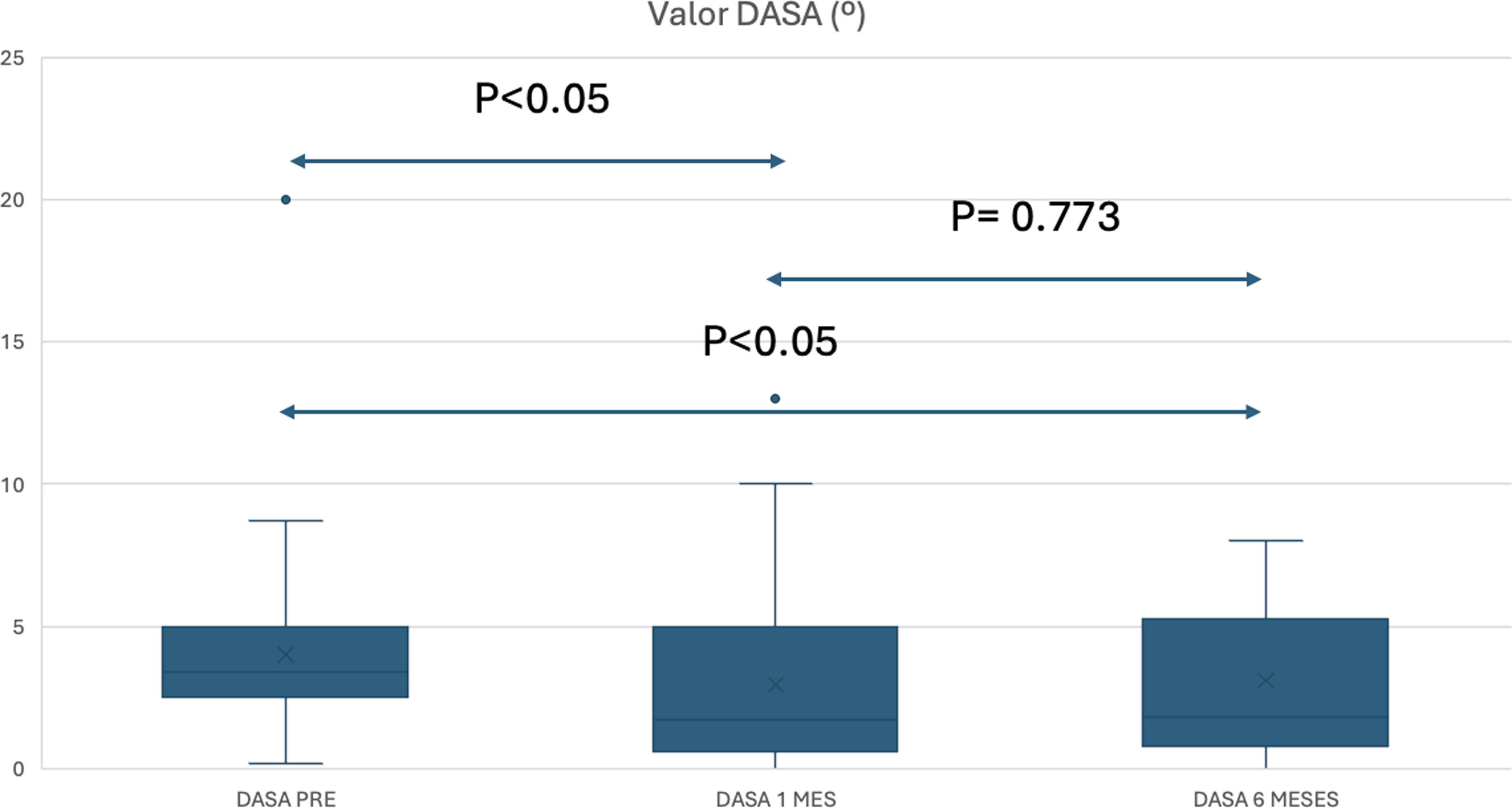
Obtuvimos diferencias estadísticamente significativas entre el DASA preoperatorio (4,33° DE: 1,15) y al mes de la cirugía (2,20°, DE: 1,05) (p=0,0001). Por el contrario, no objetivamos diferencias entre el DASA al mes con respecto a los 6 meses tras la cirugía (2,36°, DE: 1,34) (p=0,773) (fig. 6).
De esta forma podemos observar que existe una diferencia estadísticamente significativa (p<0,05) tanto en la longitud de la FP como en el valor DASA en las mediciones preoperatorias respecto al control al mes, no existiendo diferencia estadísticamente significativa (p=0,662) entre estas medidas respecto a las realizadas a los 6 meses tras la cirugía.
DiscusiónEn nuestra serie, el 100% de las OA fijadas con sutura de partes blandas consolidaron, similar a lo publicado en una serie reciente que también empleó este tipo de fijación16, así como otras series en las que se realiza una sutura mediante túneles transóseos11,19. Por otro lado, en nuestra muestra, comprobamos que la corrección obtenida durante la cirugía (diferencia estadísticamente significativa entre las mediciones de longitud de la FP y el valor DASA preoperatorio respecto al mes de la cirugía) se mantiene tras la consolidación de la OA (sin diferencias estadísticamente significativas entre la longitud de la FP y el valor DASA al mes respecto a sus mediciones a los 6 meses tras la cirugía).
Tal y como indicamos en el apartado de técnica quirúrgica, resulta fundamental una disección quirúrgica conservadora y cuidadosa de los tejidos colindantes a la FP para disponer en el momento del cierre de la herida de un remanente biológico de calidad para permitirnos una correcta sutura, que sea capaz de mantener la corrección inicial obtenida con nuestra OA.
Cabe destacar la importancia de una minuciosa exploración física previa del paciente, tanto en la consulta como intraoperatoriamente, sobre todo en caso de distonía o hiperactividad del extensor hallucis longus, puesto que esto conllevaría un alto riesgo de desplazamiento secundario durante el postoperatorio de nuestra osteotomía si realizamos una fijación de la misma únicamente con sutura reabsorbible. La tracción excesiva en extensión de la parte distal de nuestra osteotomía de FP (inserción del extensor y flexor en la falange distal) no podría ser contrarrestada de manera eficaz por nuestra sutura y vendaje cohesivo en corbata. Por otro lado, si se necesita una corrección varizante muy importante que requiera una cuña de sustracción medial>4mm, se podría originar una OA inestable que requiera una osteosíntesis. Para darle más estabilidad, en vez de usar exclusivamente una sutura de partes blandas, en ambos casos optamos por fijar la osteotomía mediante un tornillo canulado o una grapa.
Recientemente se ha publicado una serie casos en los que se compara la fijación mediante placa de la OA con la sutura de partes blandas16. El DASA postoperatorio en el grupo fijado mediante placa bloqueada fue de 1,18° (DE: 2,15), mientras que en el grupo fijado mediante sutura de partes blandas fue de 1,5° (DE: 2,8). Compararon la efectividad de la sutura de partes blandas como método de fijación de la OA respecto al uso de placas bloqueadas, puesto que no registraron diferencia estadísticamente significativa (p=0,454) entre la corrección obtenida en el ángulo DASA que fue de 6,43° y 7,36°, respectivamente.
Sin embargo, a diferencia de nuestra serie, Zaragoza et al.16 no analizan si mediante la sutura de partes blandas son capaces de mantener la corrección obtenida durante la cirugía, puesto que no realizan una comparación de medidas en dos momentos diferentes del seguimiento, dentro del propio grupo fijado mediante sutura de partes blandas.
En nuestros pacientes, el tiempo medio transcurrido hasta la consolidación de la osteotomía fue de 4,5 meses. De esta forma, obtenemos un tiempo hasta la consolidación similar al registrado por Herrera et al.20 en su serie, quienes observaron un retraso de la consolidación de la OA al realizarla de manera percutánea, con un tiempo medio hasta la consolidación de 4,7 meses. Al igual que ellos, nosotros no realizamos osteosíntesis de la osteotomía mediante ningún implante. En series en las que se realiza fijación de la OA mediante sutura transósea o tornillo percutáneo, el tiempo hasta la consolidación es algo menor, en torno a los 3 meses11,16,19.
No presentamos ningún caso de rotura de la cortical lateral durante la osteotomía de partes blandas, algo que se ha registrado en diferentes series como factor de riesgo para que se produzca un desplazamiento secundario y consolidación viciosa de la osteotomía11,21. No obstante, creemos que en caso de que se produjera, la estabilidad que aporta nuestra técnica de sutura, asociado al vendaje cohesivo que realizamos, probablemente permitiría que no se produjera esa pérdida de corrección.
En los casos de necrosis cutánea, destacar que fueron proximales y no cercanas a la osteotomía de la FP, por lo que se resolvieron con tratamiento antibiótico y curas superficiales, pero en caso de haber existido en la zona de la OA, una eventual dehiscencia, no produciría la exposición del material de osteosíntesis16. Zaragoza et al.16 presentaron un episodio de infección superficial en el grupo en el que realizaban fijación mediante placas bloqueadas, algo que estaría en consonancia con la menor tasa de infección registrada en series en las que se realiza una fijación mediante suturas transóseas11,19 en comparación con aquellas que realizan una fijación mediante tornillo interfragmentario22.
Una de las ventajas de no utilizar material de osteosíntesis, es que evitamos cualquier tipo de complicaciones, tales como movilización, rotura de los implantes, exposición de estos en caso de dehiscencia y/o dolor ocasionado por estos11–13.
Aunque no se trate de un estudio de costo-efectividad, cabe mencionar el ahorro que supone la fijación de la osteotomía con una sutura de partes blandas (sutura reabsorbible) frente a cualquier tipo de osteosíntesis disponible en el mercado11,23. Liszka y Gądek11 observaron un menor coste con su técnica de sutura transósea respecto a cualquier sistema de osteosíntesis alternativo, mientras que Sinnet et al.23 registraron un aumento total del procedimiento en torno a 7.000 libras en el grupo de pacientes en el que se realizaba osteosíntesis. Ninguno de esos estudios incluyó los costes de una posible segunda cirugía por complicaciones debidas al material de osteosíntesis o para la retirada de este. Tampoco se recoge el ahorro en cuanto a tiempo quirúrgico que supone el hecho de no tener que realizar una síntesis de la osteotomía con cualquier tipo de material de osteosíntesis.
LimitacionesSe trata de un estudio retrospectivo, con un tamaño de muestra reducido, realizado en un único centro y por un único profesional, por lo que nuestro nivel de evidencia científica es escaso.
Realizamos únicamente la medición de la FP en el plano coronal (Rx AP pies en carga), aunque consideramos que una variación en el plano sagital también se manifestaría con un acortamiento en nuestra medición. No registramos ninguna pérdida de la corrección de la pronación del primer dedo durante el seguimiento clínico de los pacientes en la consulta, gracias al control ejercido principalmente por la sutura de partes blandas y secundariamente por los vendajes postoperatorios en corbata.
No recogemos ningún valor radiográfico de los ángulos intermetatarsiano, ni preoperatorios ni postoperatorios, puesto que nuestra intención es demostrar la utilidad de la fijación mediante sutura de partes blandas, sin la realización de túneles óseos, en el mantenimiento de la corrección obtenida mediante la OA. Existen numerosas publicaciones previas en las que se documenta la utilidad de este tipo de osteotomía dentro del algoritmo terapéutico de la deformidad del HV2–10.
ConclusionesLa sutura de partes blandas, como sistema de fijación de la OA, es un procedimiento seguro, reproducible, de rápida ejecución y bajo coste; y además permite mantener la corrección conseguida intraoperatoriamente durante el tiempo de consolidación, evitando las complicaciones propias inherentes a cualquier material de osteosíntesis.
En esta serie se demuestra la capacidad de este tipo de fijación para mantener la corrección obtenida con la OA mientras se produce la consolidación de la osteotomía.
Hasta donde conocemos, se trata de la primera serie que estudia la capacidad de este tipo de fijación como osteosíntesis de la OA.
Creemos que en el futuro sería de gran utilidad realizar ensayos clínicos aleatorizados o estudios multicéntricos de mayor tamaño muestral que incluyeran escalas funcionales, que permitan confirmar y fortalecer la validez de los resultados aquí presentados, contribuyendo así a un cuerpo de evidencia científica más robusto y confiable sobre esta técnica.
Nivel de evidenciaNivel de evidencia IV. Serie de casos.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste trabajo no ha sido financiado.
Conflicto de interesesNinguno de los autores del manuscrito tiene un conflicto de interés financiero con este trabajo.