Las fracturas de cóndilo humeral lateral (FCHL) representan del 12 al 17% de las fracturas de codo pediátrico. La asociación de esta fractura con luxación de codo es poco común, siendo escasa la bibliografía y generalmente limitada a reportes de casos. Nuestro objetivo fue revisar sistemáticamente la literatura sobre las fracturas del cóndilo lateral del húmero asociadas a luxación de codo en niños.
MétodosSe realizó una revisión sistemática mediante una búsqueda exhaustiva en las bases de datos PubMed y Embase de literatura revisada por pares entre 1960 y 2020. Dos revisores filtraron los resultados y buscaron artículos en inglés o español que reportan pacientes esqueléticamente inmaduros con fracturas del cóndilo lateral del húmero asociadas a luxación de codo. Los resultados analizados incluyeron características del paciente y de la lesión, estrategias de tratamiento, complicaciones y resultados finales.
ResultadosLa búsqueda inicial arrojó un total de 851 estudios. Después de la revisión, se incluyeron 16 estudios, con 67 pacientes disponibles para revisión. Las edades reportadas al momento de la lesión variaron entre 2 y 12 años. La lesión se presentó más comúnmente en varones con fracturas tipo Milch II, Jakob tipo 3. La dirección de la luxación fue posteromedial en la mayoría de los casos. La reducción abierta por abordaje lateral y la colocación de clavijas Kirschner fue el tratamiento más comúnmente realizado. El seguimiento reportado se presentó en un rango 3 a 156 meses. Catorce estudios informaron complicaciones en un tercio de los pacientes, que incluyen: limitación del rango de movimiento, cúbito varo, inestabilidad, prominencia del implante, retraso de la consolidación, seudoartrosis, consolidación viciosa, osificación heterotópica, lesión neurológica y fallo del implante. Trece estudios informaron resultados clínicos, que se calificaron como regulares o pobres en 2de cada 10pacientes.
ConclusionesLa evidencia actual es nivel iv y sugiere que la tasa de complicaciones después del manejo quirúrgico de las fracturas de cóndilo lateral es elevada en el contexto de una luxación de codo, lo que se asocia además a un alto porcentaje de resultados subóptimos. Las complicaciones más frecuentes en esta serie fueron la rigidez articular y el cúbito varo.
Lateral humeral condyle fractures are the second most common fracture around the elbow in children. However, the association of an elbow dislocation is a rare entity. Therefore, literature on young patients with this uncommon combination is sparse. We aimed to perform a systematic review of the literature searching for pediatric lateral condyle humerus fractures associated to elbow dislocation.
MethodsA systematic review of the PubMed and Embase databases was conducted for peer-reviewed literature between 1960 and 2020. Two reviewers filtered the results, looking for articles in English and Spanish that reported fractures of the lateral condyle of the humerus associated to elbow dislocation in skeletally immature patients. Outcomes included patient and injury characteristics, treatment strategies, complications, and final outcomes including range of motion.
ResultsThe initial search yielded a total of 851 studies. After initial screening, 16 studies were included, with 67 patients available for review. Age reported at the time of injury ranged from 2 to 12 years. The lesion occurred more commonly in males (60%) with Milch II, and Jakob type 3 fractures. The direction of the dislocation was posteromedial in most cases. Open reduction by lateral approach and Kirschner pin placement was the most performed treatment. The reported follow-up ranged from 3 to 156 months. Fourteen studies reported complications in 1/3 of the patients including: limited range of motion, cubitus varus, instability, hardware prominence, delayed union, nonunion, malunion, heterotopic ossification, neurological injury, and hardware failure. Thirteen studies reported clinical outcomes, which were rated as fair or poor in 2out of 10patients.
ConclusionsCurrent evidence is level IV and suggests that the complication rate after surgical management of lateral condyle fractures is substantial in the context of an associated elbow dislocation, with an elevated percentage of suboptimal results. The most frequent complications in this series were elbow stiffness and cubitus varus.
Las fracturas de cóndilo humeral lateral representan casi el 20% de las fracturas de codo pediátrico siendo la segunda fractura más común del codo en los niños1,2. Estas fracturas ocurren más frecuentemente en niños de 4 a 10 años de edad, con una mayor incidencia en niños alrededor de los 6 años de edad3. La lesión ocurre generalmente como resultado de una fuerza aplicada en varo o valgo en el antebrazo con el codo en extensión4.
Si bien la mayoría de estas lesiones suelen presentarse de forma aislada, existe un porcentaje menor que puede asociarse con otras lesiones, como fracturas de cúpula radial o del cúbito proximal5 o luxación del codo. La asociación de esta fractura con luxación de codo es muy infrecuente. Un estudio epidemiológico sobre 2.502 fracturas de codo pediátricas reportó solo 12 casos (0,4%) en un período de 15años6. Debido a la baja frecuencia de presentación, la bibliografía es escasa y generalmente limitada a reportes de casos o pequeñas series de casos6–9.
El objetivo de este estudio fue revisar sistemáticamente la literatura sobre las fracturas del cóndilo lateral del húmero asociadas a luxación de codo en pacientes pediátricos. A través de este análisis, buscamos caracterizar los patrones de fractura, el tipo de tratamiento utilizado y evaluar los resultados clínicos y las complicaciones. Nuestra hipótesis es que este subtipo representaría una forma mucho más grave que daría como resultado una mayor tasa de complicaciones y resultados menos favorables.
MétodosFuentes de los datosRealizamos una revisión sistemática en noviembre del 2020 buscando en las bases de datos electrónicas PubMed Medline y Embase. Usamos los términos de búsqueda «pediatric elbow dislocation», «lateral humeral condyle fracture», «lateral condyle fracture AND elbow dislocation». La búsqueda incluyó estudios desde el 1 de enero de 1960 hasta la fecha de búsqueda (1 de noviembre del 2020).
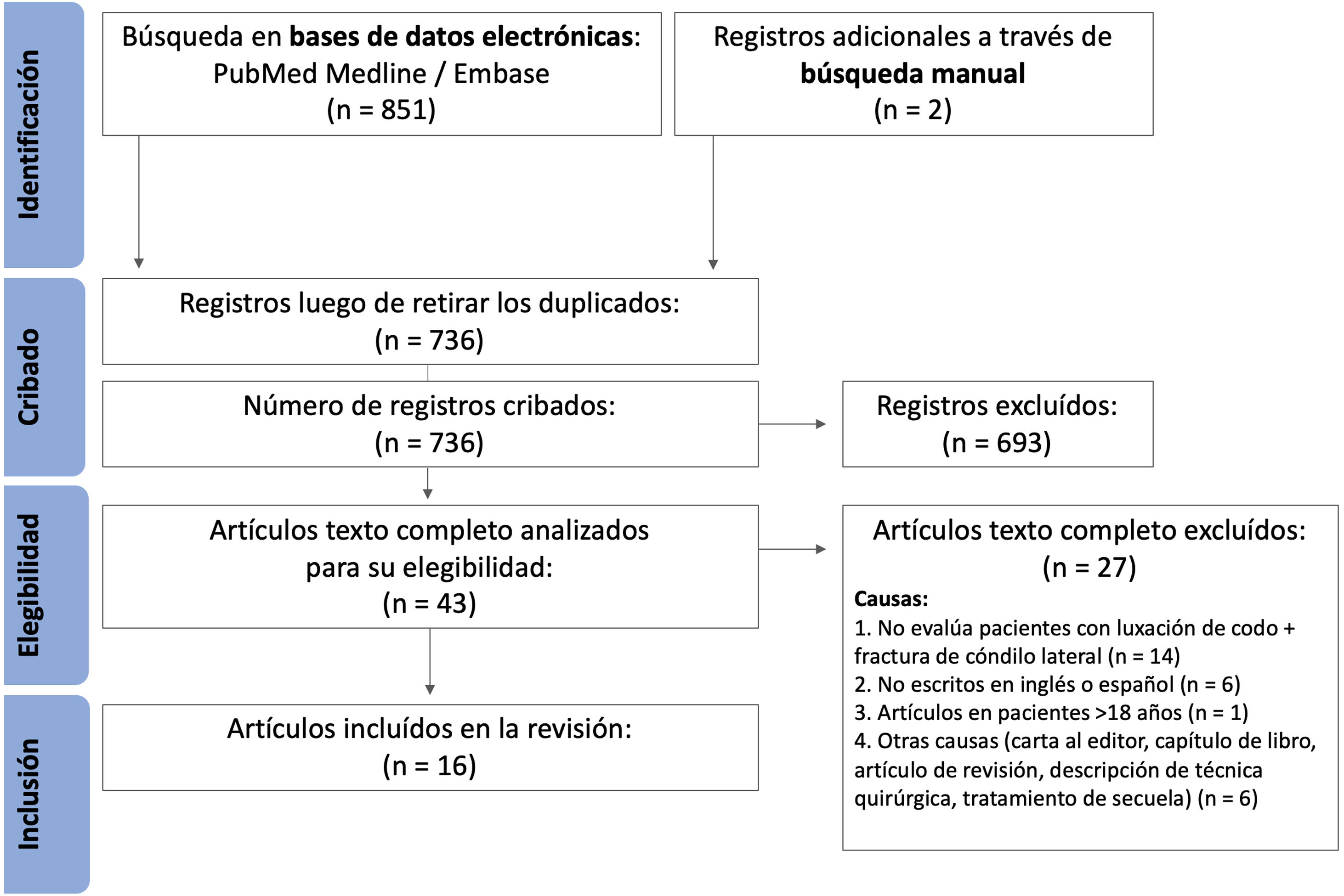
Selección de los estudiosSe siguieron las directrices de la guía Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA) para presentar los datos obtenidos10. Dos autores revisaron de forma independiente todos los títulos de la consulta de búsqueda inicial. Se seleccionaron todos los títulos relacionados con las lesiones mencionadas para garantizar una amplia captura de estudios relevantes. Después de la eliminación de los duplicados, se recuperaron y se revisaron los resúmenes de los artículos seleccionados. Se incluyeron estudios de cualquier nivel de evidencia, publicados en inglés o español, que describen fracturas del cóndilo lateral del húmero asociada a luxación de codo en pacientes menores de 18 años. Se excluyeron los estudios que no cumplieron los criterios de inclusión, revisiones, editoriales, resúmenes de congresos, artículos técnicos y erratas. Dos autores revisaron los resúmenes restantes y si uno o ambos lo consideraron relevante, se revisó el texto completo. Los artículos de texto completo que cumplieron con los criterios de inclusión fueron seleccionados por consenso. Los autores revisaron las selecciones finales para su inclusión durante su proceso de revisión (fig. 1). Posteriormente se realizó una búsqueda manual en el listado de referencias de los estudios incluidos.
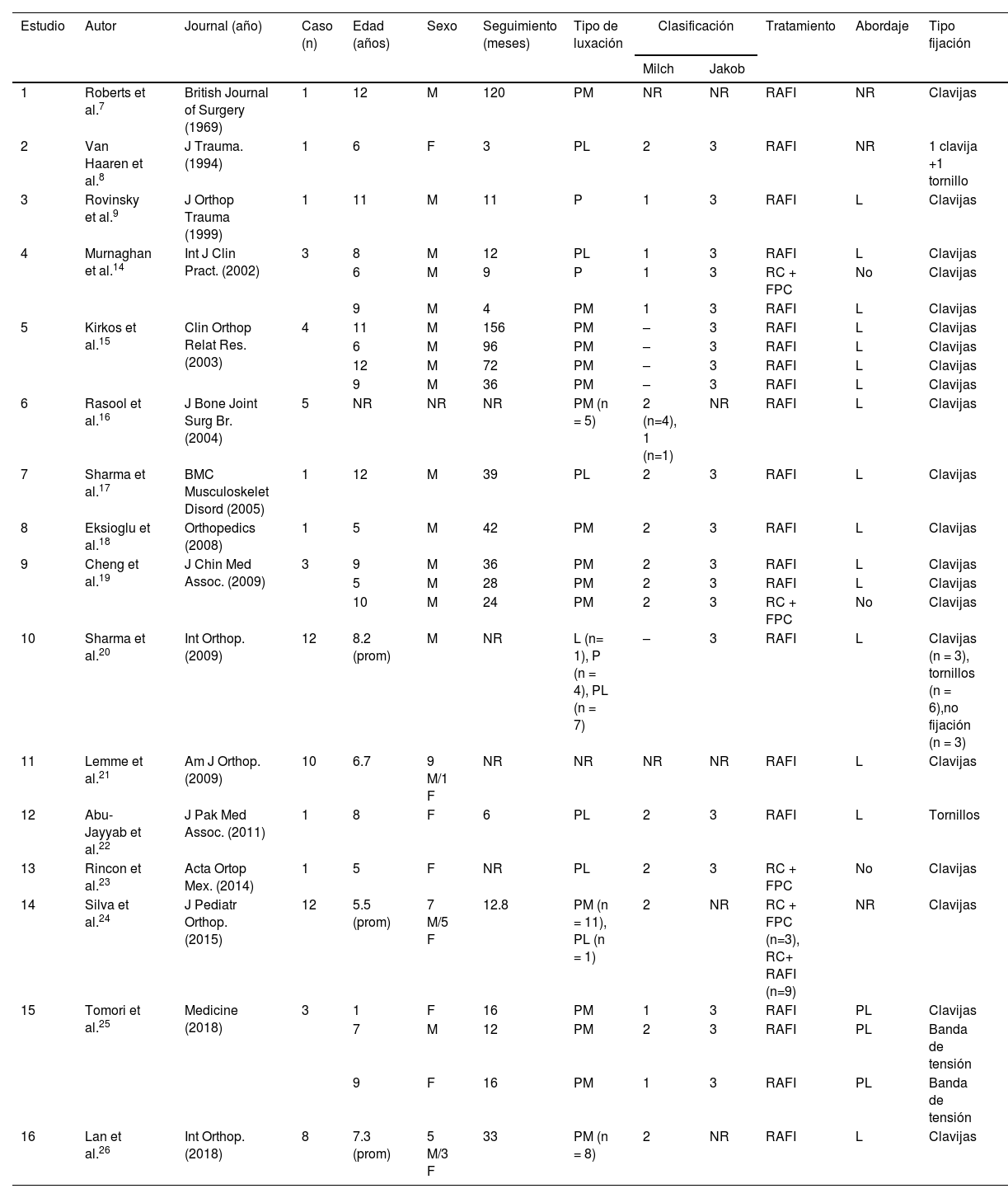
Extracción de los datosSe recopilaron datos generales, incluidos los autores, el año y la revista de publicación. Se registraron el número total de pacientes, la información demográfica y el mecanismo de la lesión (tabla 1). Se extrajeron las características de las fracturas mediante la clasificación de Milch1,11 y Jakob et al.12, la dirección de la luxación y la presencia de lesiones asociadas. Se registraron las características del tratamiento, incluyendo el tipo de reducción y fijación. Se analizaron las complicaciones (lesiones neurovasculares, infecciones y limitación de la movilidad). Finalmente, se registró el rango de flexo-extensión y los resultados clínicos del tratamiento. La información, cuando se encontraba disponible, se adaptó para clasificar los resultados de acuerdo con los criterios de Flynn13.
Características demográficas de los pacientes
| Estudio | Autor | Journal (año) | Caso (n) | Edad (años) | Sexo | Seguimiento (meses) | Tipo de luxación | Clasificación | Tratamiento | Abordaje | Tipo fijación | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Milch | Jakob | |||||||||||
| 1 | Roberts et al.7 | British Journal of Surgery (1969) | 1 | 12 | M | 120 | PM | NR | NR | RAFI | NR | Clavijas |
| 2 | Van Haaren et al.8 | J Trauma. (1994) | 1 | 6 | F | 3 | PL | 2 | 3 | RAFI | NR | 1 clavija +1 tornillo |
| 3 | Rovinsky et al.9 | J Orthop Trauma (1999) | 1 | 11 | M | 11 | P | 1 | 3 | RAFI | L | Clavijas |
| 4 | Murnaghan et al.14 | Int J Clin Pract. (2002) | 3 | 8 | M | 12 | PL | 1 | 3 | RAFI | L | Clavijas |
| 6 | M | 9 | P | 1 | 3 | RC + FPC | No | Clavijas | ||||
| 9 | M | 4 | PM | 1 | 3 | RAFI | L | Clavijas | ||||
| 5 | Kirkos et al.15 | Clin Orthop Relat Res. (2003) | 4 | 11 | M | 156 | PM | – | 3 | RAFI | L | Clavijas |
| 6 | M | 96 | PM | – | 3 | RAFI | L | Clavijas | ||||
| 12 | M | 72 | PM | – | 3 | RAFI | L | Clavijas | ||||
| 9 | M | 36 | PM | – | 3 | RAFI | L | Clavijas | ||||
| 6 | Rasool et al.16 | J Bone Joint Surg Br. (2004) | 5 | NR | NR | NR | PM (n = 5) | 2 (n=4), 1 (n=1) | NR | RAFI | L | Clavijas |
| 7 | Sharma et al.17 | BMC Musculoskelet Disord (2005) | 1 | 12 | M | 39 | PL | 2 | 3 | RAFI | L | Clavijas |
| 8 | Eksioglu et al.18 | Orthopedics (2008) | 1 | 5 | M | 42 | PM | 2 | 3 | RAFI | L | Clavijas |
| 9 | Cheng et al.19 | J Chin Med Assoc. (2009) | 3 | 9 | M | 36 | PM | 2 | 3 | RAFI | L | Clavijas |
| 5 | M | 28 | PM | 2 | 3 | RAFI | L | Clavijas | ||||
| 10 | M | 24 | PM | 2 | 3 | RC + FPC | No | Clavijas | ||||
| 10 | Sharma et al.20 | Int Orthop. (2009) | 12 | 8.2 (prom) | M | NR | L (n= 1), P (n = 4), PL (n = 7) | – | 3 | RAFI | L | Clavijas (n = 3), tornillos (n = 6),no fijación (n = 3) |
| 11 | Lemme et al.21 | Am J Orthop. (2009) | 10 | 6.7 | 9 M/1 F | NR | NR | NR | NR | RAFI | L | Clavijas |
| 12 | Abu-Jayyab et al.22 | J Pak Med Assoc. (2011) | 1 | 8 | F | 6 | PL | 2 | 3 | RAFI | L | Tornillos |
| 13 | Rincon et al.23 | Acta Ortop Mex. (2014) | 1 | 5 | F | NR | PL | 2 | 3 | RC + FPC | No | Clavijas |
| 14 | Silva et al.24 | J Pediatr Orthop. (2015) | 12 | 5.5 (prom) | 7 M/5 F | 12.8 | PM (n = 11), PL (n = 1) | 2 | NR | RC + FPC (n=3), RC+ RAFI (n=9) | NR | Clavijas |
| 15 | Tomori et al.25 | Medicine (2018) | 3 | 1 | F | 16 | PM | 1 | 3 | RAFI | PL | Clavijas |
| 7 | M | 12 | PM | 2 | 3 | RAFI | PL | Banda de tensión | ||||
| 9 | F | 16 | PM | 1 | 3 | RAFI | PL | Banda de tensión | ||||
| 16 | Lan et al.26 | Int Orthop. (2018) | 8 | 7.3 (prom) | 5 M/3 F | 33 | PM (n = 8) | 2 | NR | RAFI | L | Clavijas |
F: femenino; L: lateral; M: masculino; NR: no reportado; PM: posteromedial; P: posterior; PL: posterolateral; Prom: promedio; RAFI: reducción abierta y fijación interna; RC + FPC: reducción cerrada y fijación percutánea con clavijas; RC + RAFI: reducción cerrada de la luxación del codo y reducción abierta fijación interna de la fractura de cóndilo lateral.
Los resúmenes descriptivos estándar (medias y desviaciones estándar para variables continuas como la edad, y el porcentaje para variables categóricas como el género) se utilizaron para resumir las variables demográficas.
ResultadosLos resultados de la búsqueda inicial arrojaron 851 citas, de las cuales se eliminaron 115 duplicadas. De los 736 artículos, 693 fueron excluidos con base en el resumen, ya que no eran estudios clínicos o no estaban relacionados con el tema. Veintisiete de los 43 artículos restantes se excluyeron después de una revisión de texto completo. Una búsqueda manual en las referencias de los estudios seleccionados arrojó 2 citas relevantes adicionales. Por tanto, se incluyeron 16 estudios en el análisis final6,14–26.
Diseño de los estudiosLa literatura sobre este tema consiste principalmente en reportes de casos, series de casos pequeñas o casos incluidos dentro de series sobre fracturas de cóndilo lateral o luxación de codo. Todos los estudios incluidos fueron retrospectivos y se clasificaron como evidencia de nivel iv, con una muy baja calidad de evidencia según las guías GRADE27. La tabla 1 resume las características de los 16 estudios seleccionados para revisión.
Característica de las lesiones y tratamientoLuego de la revisión se incluyó a 67 pacientes para el análisis. La edad promedio en el momento de la lesión fue de 7,9 años (rango, 2 a 12 años). La lesión se presentó más comúnmente en varones (60%) con fracturas tipo Milch II (la fractura se extiende medialmente hasta el surco troclear), Jakob tipo 3 (fragmento rotado y desplazado en sentido lateral y proximal). La dirección de la luxación fue posteromedial en el 65% de los casos. La reducción abierta por abordaje lateral y la colocación de clavijas Kirschner fue el tratamiento más comúnmente realizado. El seguimiento promedio fue de 20,1 meses (rango 3 a 156 meses). Las características particulares de cada caso se encuentran detalladas en la tabla 1.
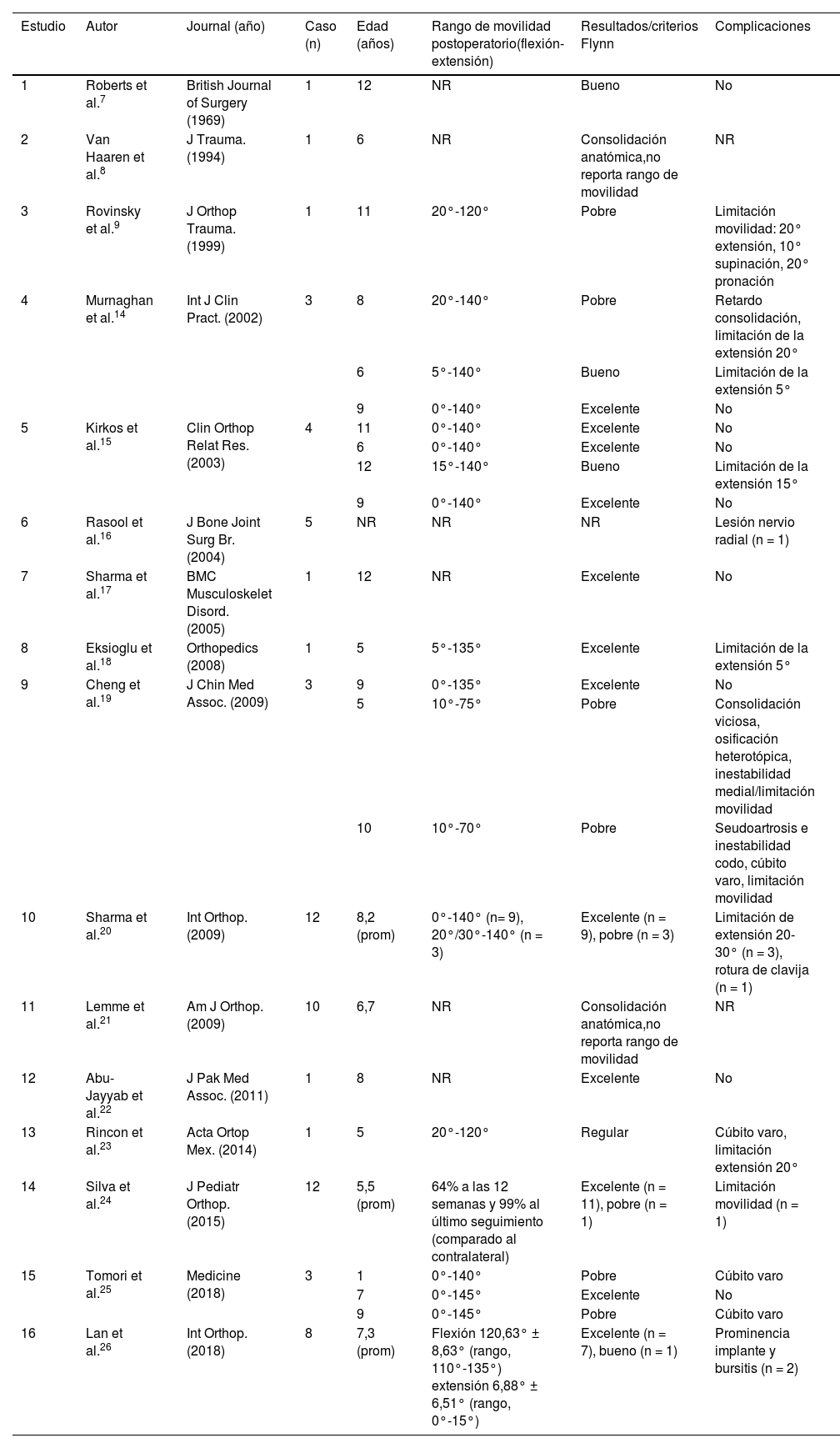
Complicaciones y resultados clínicosCatorce estudios (56 pacientes) reportaron complicaciones. Diecinueve de estos pacientes (34%) presentaron 26 complicaciones que incluyeron en orden de frecuencia: limitación del rango de movimiento (n = 12), cúbito varo (n = 4), inestabilidad (n = 2), prominencia del implante (n = 2), retardo de consolidación (n = 1), seudoartrosis (n = 1), consolidación viciosa (n = 1), osificación heterotópica (n = 1), lesión neurológica (n = 1) y rotura del implante (n = 1).
Trece estudios con 51 pacientes informaron resultados clínicos, que se calificaron como excelentes en el 70,6% (n = 36), buenos 7,8% (n = 4), regulares 2% (n = 1) y malos en el 19,6% (n = 10) de los pacientes. La tabla 2 resume las complicaciones y los resultados clínicos de los pacientes seleccionados para la revisión.
Resultados y complicaciones reportadas en los estudios incluidos
| Estudio | Autor | Journal (año) | Caso (n) | Edad (años) | Rango de movilidad postoperatorio(flexión-extensión) | Resultados/criterios Flynn | Complicaciones |
|---|---|---|---|---|---|---|---|
| 1 | Roberts et al.7 | British Journal of Surgery (1969) | 1 | 12 | NR | Bueno | No |
| 2 | Van Haaren et al.8 | J Trauma. (1994) | 1 | 6 | NR | Consolidación anatómica,no reporta rango de movilidad | NR |
| 3 | Rovinsky et al.9 | J Orthop Trauma. (1999) | 1 | 11 | 20°-120° | Pobre | Limitación movilidad: 20° extensión, 10° supinación, 20° pronación |
| 4 | Murnaghan et al.14 | Int J Clin Pract. (2002) | 3 | 8 | 20°-140° | Pobre | Retardo consolidación, limitación de la extensión 20° |
| 6 | 5°-140° | Bueno | Limitación de la extensión 5° | ||||
| 9 | 0°-140° | Excelente | No | ||||
| 5 | Kirkos et al.15 | Clin Orthop Relat Res. (2003) | 4 | 11 | 0°-140° | Excelente | No |
| 6 | 0°-140° | Excelente | No | ||||
| 12 | 15°-140° | Bueno | Limitación de la extensión 15° | ||||
| 9 | 0°-140° | Excelente | No | ||||
| 6 | Rasool et al.16 | J Bone Joint Surg Br. (2004) | 5 | NR | NR | NR | Lesión nervio radial (n = 1) |
| 7 | Sharma et al.17 | BMC Musculoskelet Disord. (2005) | 1 | 12 | NR | Excelente | No |
| 8 | Eksioglu et al.18 | Orthopedics (2008) | 1 | 5 | 5°-135° | Excelente | Limitación de la extensión 5° |
| 9 | Cheng et al.19 | J Chin Med Assoc. (2009) | 3 | 9 | 0°-135° | Excelente | No |
| 5 | 10°-75° | Pobre | Consolidación viciosa, osificación heterotópica, inestabilidad medial/limitación movilidad | ||||
| 10 | 10°-70° | Pobre | Seudoartrosis e inestabilidad codo, cúbito varo, limitación movilidad | ||||
| 10 | Sharma et al.20 | Int Orthop. (2009) | 12 | 8,2 (prom) | 0°-140° (n= 9), 20°/30°-140° (n = 3) | Excelente (n = 9), pobre (n = 3) | Limitación de extensión 20-30° (n = 3), rotura de clavija (n = 1) |
| 11 | Lemme et al.21 | Am J Orthop. (2009) | 10 | 6,7 | NR | Consolidación anatómica,no reporta rango de movilidad | NR |
| 12 | Abu-Jayyab et al.22 | J Pak Med Assoc. (2011) | 1 | 8 | NR | Excelente | No |
| 13 | Rincon et al.23 | Acta Ortop Mex. (2014) | 1 | 5 | 20°-120° | Regular | Cúbito varo, limitación extensión 20° |
| 14 | Silva et al.24 | J Pediatr Orthop. (2015) | 12 | 5,5 (prom) | 64% a las 12 semanas y 99% al último seguimiento (comparado al contralateral) | Excelente (n = 11), pobre (n = 1) | Limitación movilidad (n = 1) |
| 15 | Tomori et al.25 | Medicine (2018) | 3 | 1 | 0°-140° | Pobre | Cúbito varo |
| 7 | 0°-145° | Excelente | No | ||||
| 9 | 0°-145° | Pobre | Cúbito varo | ||||
| 16 | Lan et al.26 | Int Orthop. (2018) | 8 | 7,3 (prom) | Flexión 120,63° ± 8,63° (rango, 110°-135°) extensión 6,88° ± 6,51° (rango, 0°-15°) | Excelente (n = 7), bueno (n = 1) | Prominencia implante y bursitis (n = 2) |
NR: no reportado; prom: promedio.
Las fracturas de cóndilo humeral lateral asociadas a luxación de codo son lesiones raras pero muy graves. Los principales hallazgos de esta revisión sistemática fueron la alta tasa de complicaciones (34%) relacionada a esta lesión, lo que derivó en que uno de cada 5pacientes tuvieran un resultado pobre. Los estudios fueron todos de un bajo nivel de evidencia, con una variedad de metodologías que podrían dar lugar a sesgos. Sin embargo, estos hallazgos contrastan con la serie de fracturas desplazadas aisladas de cóndilo lateral humeral donde la tasa de complicaciones es significativamente inferior28–30.
Las luxaciones del codo son las luxaciones más comunes en los niños localizada en grandes articulaciones31. Las luxaciones de esta articulación pueden asociarse a fracturas, así como daños en las estructuras de soporte estáticas del codo. En esta revisión, la complicación más frecuente fue la pérdida de movilidad del codo. El 21% de los pacientes presentaron algún grado de limitación de la movilidad, principalmente la extensión. La asociación de una fractura intraarticular y lesiones de partes blandas producto de la luxación favorecería el sangrado y la liberación de agentes inflamatorios involucrados en el proceso de reparación32. En algunos casos, la respuesta al traumatismo puede resultar en una formación excesiva de cicatrices y contracturas de la cápsula articular o formación de hueso heterotópico en la cápsula o musculatura adyacente. En otros casos, la pérdida de movilidad podría verse facilitada por un mayor tiempo de inmovilización postoperatoria. Si bien el tiempo de inmovilización no se encuentra detallado en todos los artículos que analizamos, en algunos casos se extendió hasta 6semanas24,25.
En nuestra revisión, el 3,6% de los casos presentaron como secuela inestabilidad crónica. Las estructuras de soporte se lesionan generalmente de lateral a medial de acuerdo con el siguiente orden: el ligamento colateral lateral, la cápsula anterior, la cápsula posterior y el ligamento colateral medial33,34. Por lo tanto, es importante comprobar la indemnidad de estas estructuras luego de la reducción y osteosíntesis mediante maniobras que evalúen la estabilidad.
El cúbito varo es una complicación que puede presentarse luego de una fractura de cóndilo lateral generalmente asociada a consolidación viciosa. En esta serie el 9% de los pacientes presentó cúbito varo o consolidación viciosa. Si bien las alteraciones del ángulo de carga también podrían presentarse por alteraciones del crecimiento de la fisis distal del húmero, esta última solo provee un 20% del crecimiento total del húmero por lo que es considerada una causa infrecuente2. Si bien no ha sido descripta como una complicación en estas series, el sobrecrecimiento lateral del cóndilo puede presentarse en un alto porcentaje de pacientes tratados quirúrgicamente. Este sobrecrecimiento puede confundirse clínicamente con una alteración del ángulo de carga, aunque no require tratamiento debido a que no produce alteraciones de la función a largo plazo35.
El tipo de fijación también podría tener relación con la presentación potencial de complicaciones. Un estudio biomecánico36 ha demostrado que la fijación con 2 clavijas, maximizando la divergencia en el sitio de la fractura, proporcionaría suficiente estabilidad en la carga torsional y en valgo. Otros autores han demostrado que la adición de una tercera clavija en una orientación divergente aumentaría la estabilidad37. Más recientemente, se ha propuesto la utilización de tornillos canulados. Este método de fijación tendría la ventaja de brindar compresión interfragmentaria y requerir menos tiempo de inmovilización, lo que se traduciría en una mayor estabilidad biomecánica, una mejoría más rápida en el rango de movilidad del codo y menos complicaciones como infección, seudoartrosis y sobrecrecimiento lateral38,39. En esta revisión, el 85% de los pacientes recibieron fijación con clavijas, lo que limita la posibilidad de analizar el método de fijación como factor predictor de complicaciones. Si bien la evidencia no es sólida como para guiar un cambio, es lógico pensar que la fijación con tornillos podría tener un papel en estas lesiones, ya que permitiría una movilización más precoz y una rehabilitación más agresiva, aunque presente como desventaja la necesidad de un segundo procedimiento para el retiro del material.
Este estudio presenta limitaciones que requieren ser mencionadas. Si bien realizamos una búsqueda exhaustiva en la literatura, la calidad de los artículos seleccionados es de baja evidencia. Todos los estudios son retrospectivos y solo 5trabajos presentan series de más de 5pacientes, lo que limita la posibilidad de realizar un análisis estadístico más riguroso. Esta es una constante en revisiones sistemáticas que abordan lesiones poco frecuentes. Sin embargo, los hallazgos nos permiten detectar diferencias sustanciales en la tasa de complicaciones y los resultados finales al ser comparado con series de fracturas de cóndilo lateral sin luxación.
En conclusión, la evidencia revisada en este estudio muestra que la tasa de complicaciones después del manejo quirúrgico de las fracturas de cóndilo lateral es significativamente superior en el contexto de una luxación de codo, lo que se asocia además a un alto porcentaje de resultados subóptimos. Las complicaciones más frecuentes en esta serie fueron la rigidez articular y el cúbito varo. Se requieren estudios multicéntricos en el futuro para investigar más a fondo estos hallazgos y, en última instancia, mejorar los resultados.
Nivel de evidenciaNivel de evidencia iv.
AutoríaJ. J: Masquijo: diseño del estudio, análisis estadístico, preparación del manuscrito.
M. Sanchez Ortiz M: recopilación de datos, preparación de tablas.
A. Ponzone: recopilación de datos, preparación del manuscrito.
L. Fernández Korosec: recopilación de datos.
A. Arkader: diseño del estudio, revisión crítica del manuscrito.
Conflicto de interesesCada autor certifica que no existe una asociación comercial, que pueda suscitar un conflicto de intereses en relación con el trabajo remitido.