Las fracturas del axis son las más comunes del raquis cervical y ofrecen un interés especial por sus características anatómicas. La incidencia de estas fracturas supone aproximadamente un 26% de todas las lesiones cervicales, hay una ligera preponderancia del sexo masculino y el promedio de edad de los pacientes está alrededor de los 45 años1. Entre las causas de la lesión, el accidente de tráfico es la más común (62%) seguida de la caída de altura (33%). Debido a sus peculiaridades anatómicas y biomecánicas, las fracturas del axis presentan una gran variedad para tratarse de un solo hueso. La dirección en que las fuerzas que causan la lesión actúan sobre el hueso tiene también un papel importante en la existencia de los diferentes tipos de fractura. En este artículo vamos a revisar los conceptos actuales sobre el diagnóstico y tratamiento de las fracturas del axis.
GENERALIDADES
El 48% de las fracturas se producen por un mecanismo de hiperextensión, el 32% en hiperflexión y el 30% tienen lugar con movimientos de flexión lateral. Ocasionalmente pueden intervenir también fuerzas de compresión o rotación. Según la dirección de la fuerza que actúa sobre el raquis y la posición de la cabeza en el momento del accidente, puede darse más de una fractura. En la práctica es muy difícil determinar la dirección de la fuerza que actuó sobre el raquis en el momento del trauma y, normalmente, existe una combinación secuencial de diferentes momentos que podrían causar una variedad de lesiones. Es también importante recordar que el axis se encuentra fracturado en casi el 40% de las fracturas a doble nivel del raquis cervical2.
Aunque la afectación neurológica no es común, puede darse como una lesión mortal por afectación de los segmentos medulares C2 y C3 --localizados detrás de la odontoides y del cuerpo del axis-- o como una afectación de menor repercusión con cuadro de compresión medular tipo Brown-Séquard o una compresión radicular con el cuadro correspondiente.
Una exploración clínica detenida pone normalmente de relieve la variedad de lesiones que se asocian a estas fracturas. Lesiones craneales o fracturas a otro nivel del esqueleto axial se ven en más del 50% de casos. Estas lesiones asociadas dan a veces una idea más aproximada de las fuerzas que han actuado sobre el raquis cervical.
Normalmente, el paciente presenta dolor intenso y profundo en la región suboccipital, acompañado de rigidez cervical. El dolor se exacerba normalmente presionando la apófisis espinosa del axis. Estas molestias dolorosas se acompañan comúnmente de una neuralgia occipital, debida a la compresión del ramo dorsal de la raíz C2. Más raramente, y debido a presión en el tracto piramidal, puede verse el síndrome de Wallenberg o parálisis cruzada de Bell.
Los principales problemas de las fracturas del axis vienen dados por la posible inestabilidad residual y el riesgo vital de los pacientes lesionados. Dado que la posición del axis en el raquis cervical superior --detrás de la faringe-- no es la mejor para un acceso directo, la necesidad de estabilizar algunos tipos de fractura ha llevado a desarrollar abordajes específicos por vía anterior, lateral o posterior3,4, que hacen posible reconstruir el axis fracturado y estabilizar el raquis hasta conseguir una fusión segmentaria si la lesión lo requiere.
Las fracturas del axis pueden dividirse en cuatro grupos, con la incidencia que se cita en paréntesis1:
1. Fracturas de la apófisis odontoides (49,4%).
2. Fracturas del arco vertebral (37,4%).
3. Fracturas del cuerpo vertebral (10,6%).
4. Fracturas aisladas del macizo lateral (1,6%).
No es excepcional la asociación de alguno de estos tipos de fracturas (5,2%).
FRACTURAS DE LA APÓFISIS ODONTOIDES
La incidencia de estas fracturas está alrededor del 14% de todas las fracturas del raquis cervical y pueden ocurrir a cualquier edad5-7. Lambotte, en 1894, fue el primero que refirió este tipo de lesión, y al principio sólo se publicaron lesiones complicadas8. El progreso en los métodos diagnósticos ayudó a incrementar el número de casos publicados. En un primer momento, estas fracturas se trataban de forma conservadora; el tratamiento quirúrgico con fijación posterior con alambres comenzó a utilizarse en 19101.
La comprensión de estas lesiones ha llegado a ser más fácil y completa después de algunos estudios experimentales realizados en los últimos veinte años. Mouradian en 19789 y Althoff y Bardholm en 197910 fueron los primeros en usar especímenes de cadáveres que incluyeran completo el complejo occípito-atlanto-axoideo. Ellos consiguieron estudiar el mecanismo de este tipo de fracturas. Según estos datos experimentales, los mecanismos de producción de estas fracturas son como sigue:
1. Movimiento en hiperextensión que causa una fractura en la base del cuello de la odontoides o en el cuerpo de axis. En el primer caso, la odontoides es impactada por el arco anterior del atlas y el trazo de la fractura va de la zona anterosuperior hacia la parte posteroinferior. En el segundo caso, se produce una fractura en lágrima o una fractura horizontal de Chance a través del cuerpo vertebral.
2. Movimiento de flexión que lleva a la fractura por repentino y violento cizallamiento de la odontoides por el ligamento transverso con un trazo de fractura que va de atrás y arriba hacia delante y abajo.
3. Fuerza lateral que, junto con compresión secundaria y fuerzas de rotación, causa una fractura del cuello de la odontoides; en este caso, las masas laterales del atlas también participan en la producción de esta fractura. La rotación asociada de la cabeza crea tensión en los ligamentos alares, que sería responsable de fracturas-avulsión del ápex de la odontoides por la tensión brusca de los ligamentos alares.
En la mayoría de casos, las fracturas de la odontoides se dan en columnas cervicales normales y sanas, siendo raras las fracturas patrológicas11. Parece que la vascularización tendría un importante papel en el pronóstico de las fracturas de la odontoides. El concepto de que su vascularización es similar a la de la cabeza del fémur haría atribuible a la interrupción del aporte vascular la formación de pseudoartrosis. Fischer et al12 y Parke13 mostraron que la vascularización de la odontoides tiene un triple origen: a) el cuerpo del axis que estaría separado en todas las fracturas, b) las ramas anteriores de la arteria vertebral que se anastomosan con ramas de la faríngea ascendente y c) las ramas ascendentes posteriores, que también se anastomosan con la faríngea ascendente. Una disrupción traumática de estas dos fuentes vasculares no supone una interrupción del riego sanguíneo de la apófisis odontoides. Estas tres vías de aporte sanguíneo se anastomosan en el ápex de la odontoides con una rama de la arteria occipital descendente a través del ligamento apical.
Otro factor que afecta de forma importante la integridad, el curso y el pronóstico de estas fracturas es el grado de estabilidad. Muchos autores creen que una fractura que no se acompaña de ruptura de los ligamentos que rodean la odontoides debe ser considerada estable y, en caso contrario, inestable. Estudios experimentales dirigidos por Roy-Camille apoyan que la estabilidad de estas fracturas dependa de la integridad del ligamento común posterior14.
El conocimiento de la anatomía patológica es crucial para establecer el pronóstico y ayudar en la decisión a la hora de elegir el tratamiento. Esto lleva a la descripción de dos clasificaciones básicas de acuerdo con la posición de la fractura y la dirección del trazo.
En el primer grupo podemos incluir tres clasificaciones: la de Mourgues y Fischer15, la de Anderson y D'Alonzo8 y la de Althoof y Bardholm10:
Clasificación de Mourgues y Fischer15
a) Fractura de la base, con pronóstico de consolidación en el 100% de los casos.
b) Fracturas del cuello, cuya mayoría evoluciona con pseudoartrosis.
Clasificación de Anderson y D'Alonzo8
a) Tipo I. Fracturas del ápex con avulsión. Estas fracturas tienen buen pronóstico.
b) Tipo II. Fracturas del cuello. Evoluciona a pseudoartrosis en el 36% de los casos.
c) Tipo III. Fracturas de la base. Tienen un pronóstico muy bueno, con más de un 90% de consolidaciones.
Clasificación de Althoof y Bardholm10
a) Tipo I. Fracturas por encima del cuello de la odontoides, con un porcentaje de pseudoartrosis del 64%.
b) Tipo II. Fracturas por el cuello de la odontoides, con un porcentaje de pseudoartrosis del 55%.
c) Tipo III. Fracturas que pasan por uno de los macizos articulares, con un 50% de pseudoartrosis.
d) Tipo IV. Fracturas que pasan por el cuerpo del axis, con un 13% de pseudoartrosis.
El segundo grupo, en el que se toma en consideración la dirección del trazo de la fractura, incluye:
a) Fracturas oblicuas anteriores con trazo de fractura que va de posterosuperior hacia anteroinferior, originadas en el cuello y dirigidas hacia el cuerpo del axis.
b) Fracturas oblicuas posteriores con trazo que va de anterosuperior hasta posteroinferior. Estas fracturas se dan por un momento de extensión en el que el borde anterior del foramen magnum golpea el ápex de la odontoides. Es la fractura menos común. Se pueden desplazar en sentido posterior.
c) Fracturas horizontales con línea de fractura a través del cuello. Estas fracturas se dan por aplicación de una fuerza lateral. Son consideradas las más inestables, con desplazamiento en todas direcciones.
Esta clasificación fue propuesta por Roy-Camille en 197414 y es la que veníamos usando en nuestro Departamento, por considerarla la más realística para determinar el mecanismo de producción, la estabilidad y el pronóstico.
La evolución de los métodos de diagnóstico ha revelado otros tipos de fracturas, la fractura vertical16 y fracturas complejas.
Para ser precisos desde un punto de vista anatómico, parece obligado considerar la nueva clasificación que propone nuestro Departamento actualmente.
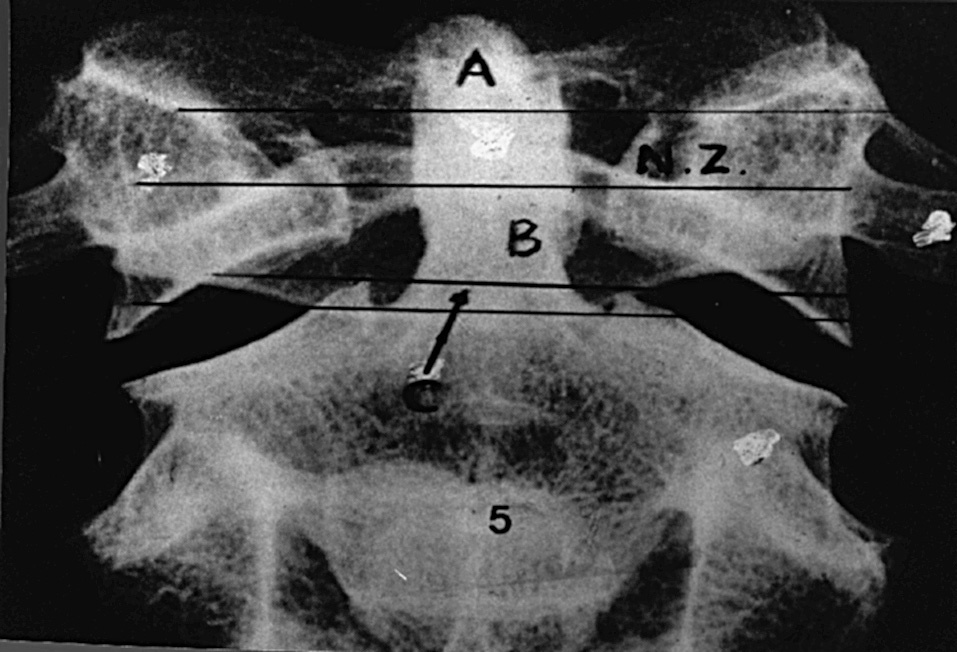
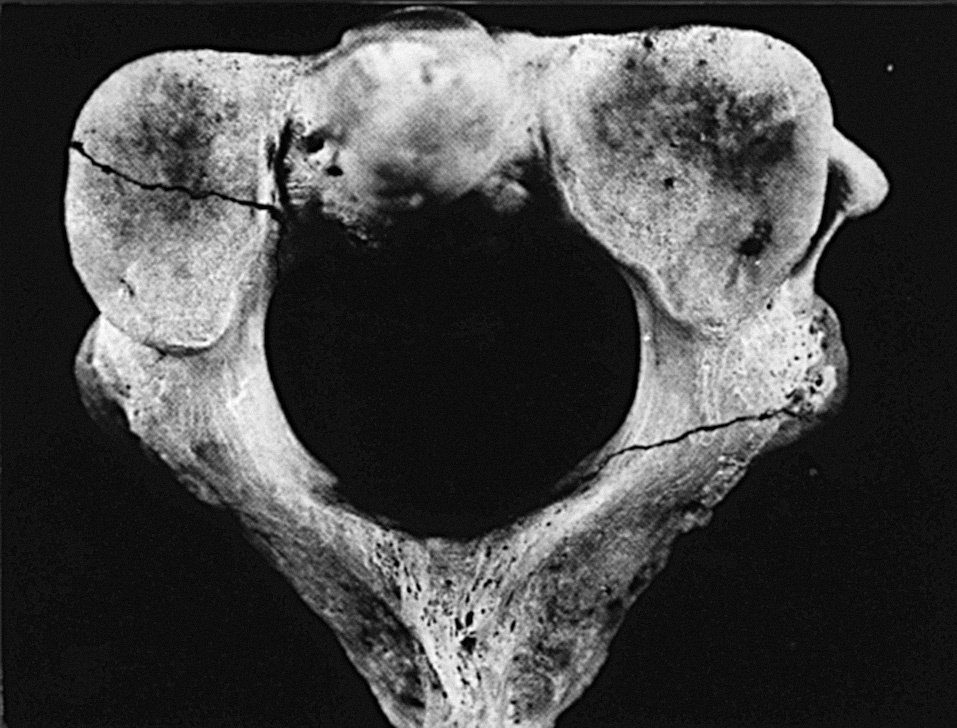
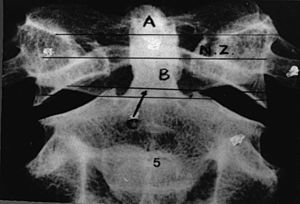
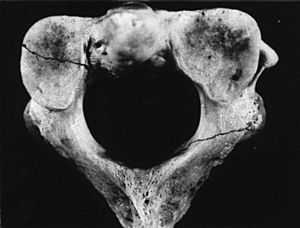
Esta clasificación incluye cuatro tipos de fractura y reconoce una zona en la que prácticamente no se observan fracturas (la zona neutra), la cual se localiza en el ligamento transverso (fig. 1).
Figura 1. Clasificación de las fracturas de la odontoides. A: área donde aparecen las fracturas tipo A; B: área donde aparecen las fracturas tipo B; C: área donde aparecen las fracturas tipo C1; NZ: zona neutra.
1. Tipo A. Una fractura avulsión en los puntos de inserción de los ligamentos alar o apical, en el ápex de la apófisis odontoides.
2. Tipo B. Fracturas que tienen lugar en la región caudal al ligamento transverso y por encima de la línea entre los dos ángulos internos de las masas laterales del axis.
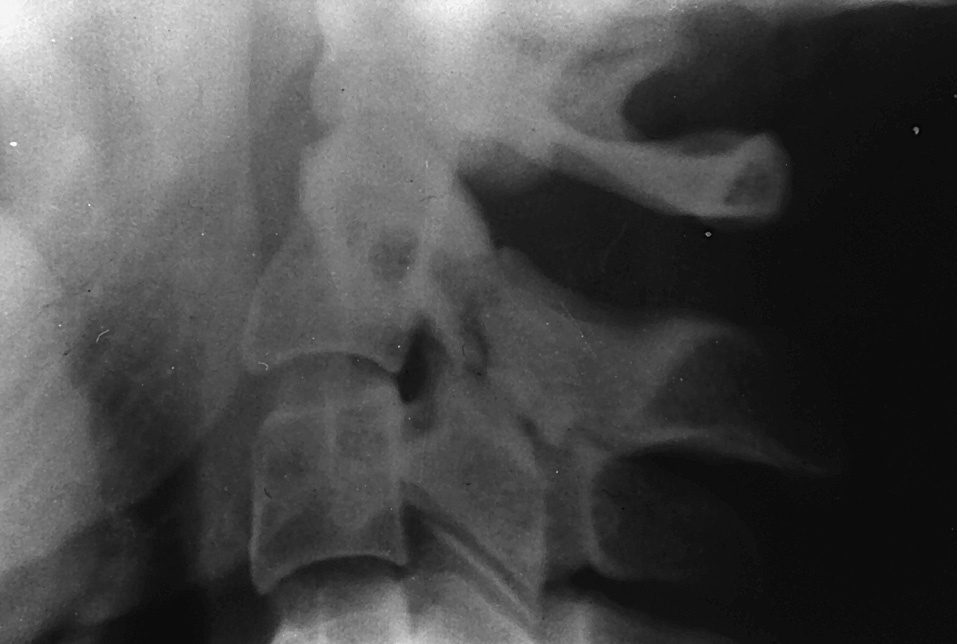
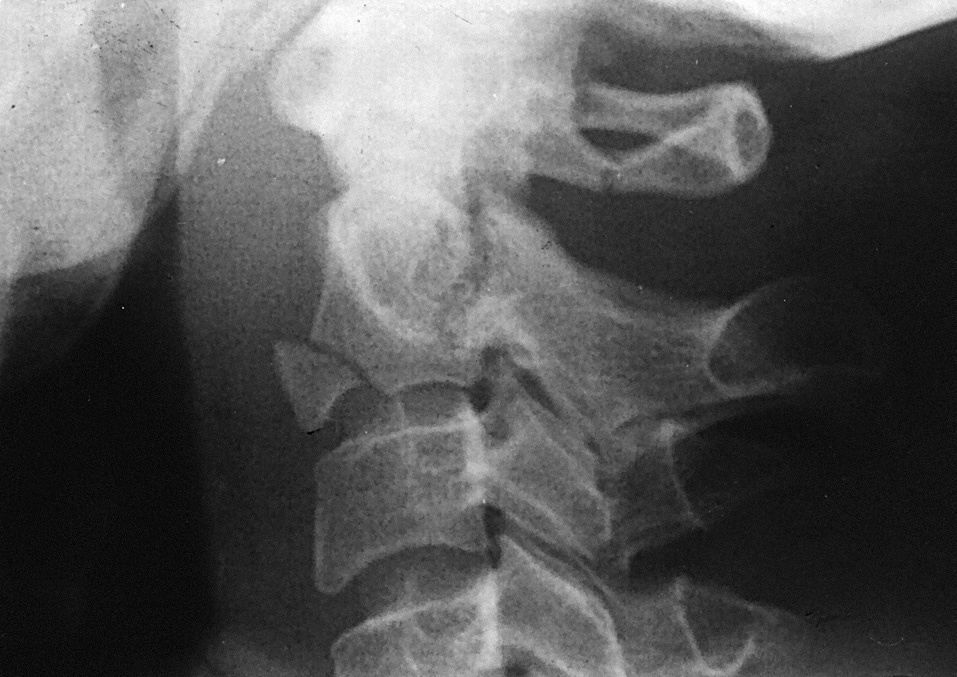
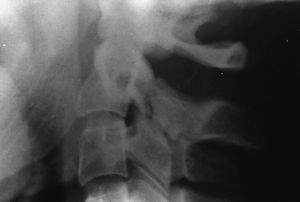
3. Tipo C. Fracturas que tienen lugar entre la región del tipo B y la base anatómica de la odontoides (tipo C1) (fig. 2). Algunas fracturas que tienen los dos bordes en la odontoides, pero se extienden hacia estas fracturas, se dan por impacto del poderoso ligamento transverso sobre la odontoides, al aplicarse un momento de flexión. Es la fractura más común. Se pueden desplazar en sentido anterior o ántero-lateral (tipo C2).
Figura 2. Fractura tipo C1 de la odontoides, con desplazamiento rotatorio de C1 sobre C2.
4. Tipo D. Fracturas complejas (split o burst) de la odontoides. En este tipo de fractura existe una división de la odontoides en dos partes, con una línea de fractura desde el ápex hasta la base, según se ve en el plano frontal o fractura compleja (burst fracture).
En esta clasificación propuesta, las fracturas de la odontoides se agrupan según su descripción anatómica. Las fracturas que no afectan a la odontoides --como el tipo III de Anderson y Alonzo8-- no debieran considerarse fracturas de la odontoides, dado que, en realidad, son fracturas del cuerpo17. Las fracturas tipo B son las peor consideradas, por tener más facilidad para evolucionar con pseudoartrosis. Las fracturas tipo C con frecuencia evolucionan con una deformidad angular anterior inaceptable.
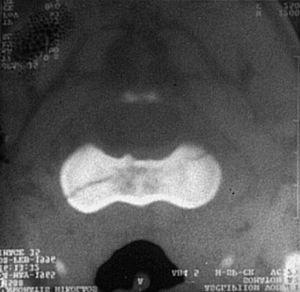
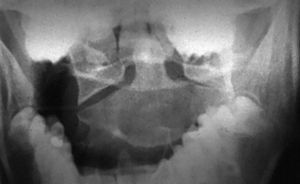
El diagnóstico de las fracturas de la odontoides se basa en una buena exploración radiográfica que basta generalmente para una correcta clasificación. La radiografía transbucal en proyección correcta da la información más fiable, mientras que la radiografía de perfil revela si hay translación anterior o posterior. En los casos de fracturas sin desplazamiento, la apariencia de la sombra prevertebral orienta a la sospecha de una lesión. La tomografía convencional en dos proyecciones es la prueba de imagen más exacta, la que da una definición mejor de la fractura. En contraste, la tomografía axial debe tener cortes que pasen exactamente por el trazo de la fractura. Resulta poco útil en fracturas horizontales, que son muy difíciles de ver con este método. Estas desventajas se compensan con la posibilidad de hacer reconstrucciones tridimensionales.
El cuadro clínico varía de una situación media con dolor y contractura a la cuadriplejía o la muerte. El paciente se presenta sujetándose la cabeza o es transferido en una inmovilización (a veces con tracción) quejándose de dolor cervical alto, incapacidad para mover la cabeza y una variedad de síntomas neurológicos, si los tuviera, entre parestesias o sensación de debilidad en compresión en el paciente movilizado y puede resultar más fácilmente una pseudoartrosis o consolidación viciosa por pérdida de reducción y deslizamiento, con posibilidad de darse una estenosis de canal y mielopatía a largo plazo.
Por otro lado, puede darse que la tracción lleve a distracción excesiva y pseudoartrosis, que se ha referido con incidencias del 4% al 63%8,18-20. En contraste con Wolter y Reimann21, Vieweg y Schultheib22 proponen el uso del halo-chaleco en las fracturas tipo II con un porcentaje tan alto como el 85% de consolidaciones y concluyen también que este método es idóneo para el tipo III con un 97% de consolidaciones.
Las lesiones inestables deben tratarse quirúrgicamente lo antes posible. Esto se hace normalmente mediante estabilización anterior o posterior. En caso de utilizar injerto óseo es deseable que sea autólogo.
La estabilización se realiza generalmente mediante alguna de las siguientes técnicas:
1. Cerclaje posterior C1C223 (fig. 3).
Figura 3. Fusión posterior C1-C2 con autoinjerto.
2. Fijación posterior C1C2 con tornillo transarticular24.
3. Estabilización de occipital a C3 en caso de agenesia del arco posterior del atlas.
4. Estabilización anterior o anterolateral con fusión según Dutoit25.
5. Estabilización con placas entre el arco anterior del atlas y el cuerpo del axis o C326.
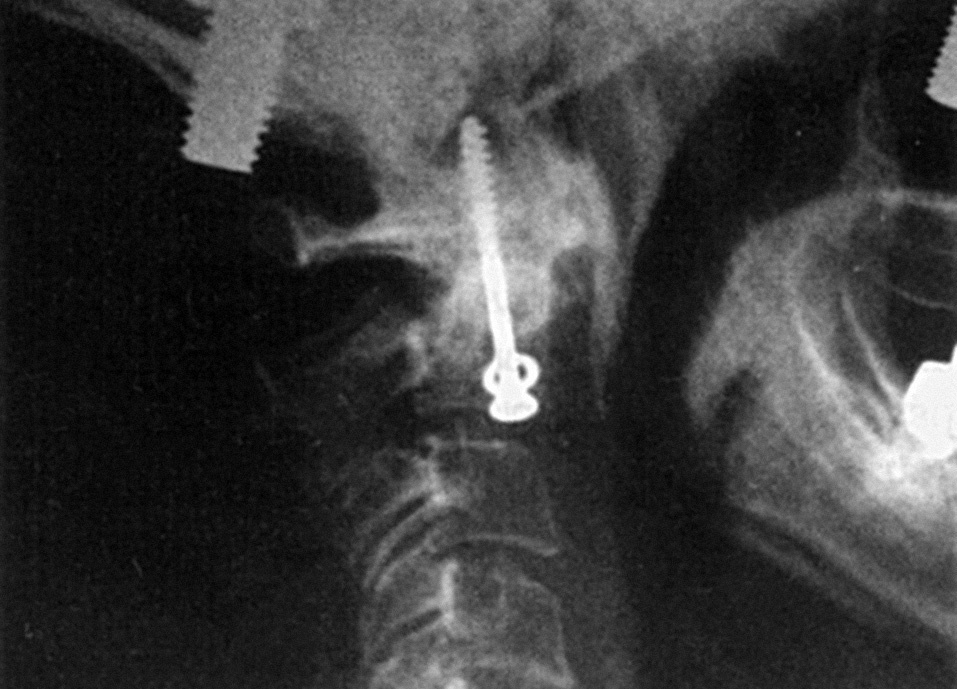
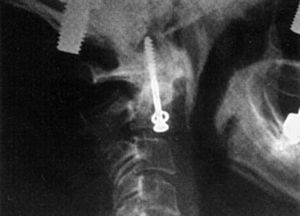
6. Fijación interna con tornillos (fig. 4). Esta técnica está ganando popularidad, pero hay que ser muy cuidadoso en las indicaciones, estando contraindicada en osteoporosis o en fractura de la parte anterior del cuerpo del axis27.
Figura 4. Osteosíntesis de una fractura tipo B de odontoides.
Según la literatura, el porcentaje de pseudoartrosis oscila entre el 2%-4% y el 84%, pudiéndose seguir de una pérdida variable de fuerza en las extremidades, llegando incluso a una franca tetraplejía, con dificultad o imposibilidad para respirar. La gravedad de los síntomas corresponde normalmente al grado de desplazamiento de la odontoides. En personas de edad avanzada el porcentaje de mortalidad es alto.
Para establecer el plan terapéutico correcto es necesario clasificar las fracturas de la odontoides en estables e inestables. Las lesiones estables se tratan conservadoramente, mientras que las inestables se tratan quirúrgicamente. La estabilidad depende fundamentalmente del desplazamiento inicial de la fractura.
Para el tratamiento conservador se sugiere usar una tracción no mayor de 2-3 kg para distraer la región de la fractura y estabilizar el raquis cervical. Debe ponerse cuidado en la aplicación de la tracción y en su dirección. Las fracturas oblicuas anteriores se reducen aplicando la tracción en una dirección que produzca hiperextensión, las oblicuas posteriores en flexión y las horizontales en posición neutra.
La tracción en flexión debe tener una vigilancia muy cuidadosa por el peligro potencial de compromiso respiratorio19. Esta estabilización debe durar al menos 6 semanas, tiempo en el que se deben hacer controles radiográficos de la posición de la fractura, para evitar complicaciones que puedan surgir por la tracción o por el encamamiento prolongado. Después de unas 6-8 semanas, el paciente puede ser movilizado con un soporte con cuatro puntos de apoyo durante 4-6 semanas más. Transcurridas las 12-14 semanas es preciso realizar un estudio radiográfico lateral dinámico en flexión y extensión para observar la estabilidad. Si se detecta movilidad en este momento, está indicado el tratamiento quirúrgico, y si no hay movilidad se aconseja utilizar un collarín de plástico por 1 o 2 semanas. La rehabilitación incluirá fisioterapia para fortalecer la musculatura del cuello y restablecer la movilidad normal de la columna cervical.
El uso del halo-chaleco no siempre es recomendable, dado el índice de complicaciones, que puede llegar al 26%18. La tracción obtenida inicialmente se pierde lentamente con frecuencia, comprometiendo el resultado final que puede verse influido por los factores siguientes: edad, mecanismo de la lesión, desplazamiento, dirección del trazo y tipo de fractura, el uso de una tracción excesiva o una estabilización demasiado rígida, un tiempo de inmovilización bajo y la existencia de otra fractura en el atlas o el axis28.
Además de la arquitectura interna del axis, que parece tener un papel importante en la existencia de pseudoartrosis29, la posible interposición o interferencia del ligamento transverso entre los fragmentos podría también dificultar la reducción, y la menor superficie de contacto favorecer la falta de consolidación.
Aunque algunos autores están en desacuerdo con los factores antes mencionados, hay acuerdo unánime en que la inestabilidad mecánica no se correlaciona con el aporte vascular de la odontoides. Nosotros pensamos que todos los factores mencionados contribuyen en alguna medida en la formación de pseudartrosis con inestabilidad en el foco de fractura.
La edad debe tener un papel importante en la pseudoartrosis, puesto que se ha probado una mayor incidencia por encima de los 50 años28 y excepcional en los niños30.
Según Blockey y Purser31, el desplazamiento de la fractura no se debe relacionar con la pseudartrosis, aunque esta opinión es negada por otros autores como Appuzo et al32, que indican que un desplazamiento de más de 4 mm tiene un papel importante en el desarrollo de una pseudoartrosis. No obstante, es muy difícil saber cuál fue el desplazamiento inicial en el momento del accidente.
Según Ryan y Taylor33, la tracción aplicada y su dirección tienen una influencia importante en la pseudoartrosis, por la posibilidad de crear una distracción con angulación mayor de lo deseable en la fractura.
El tipo de fractura también influye, puesto que el tipo B tiene una incidencia de pseudoartrosis del 50%. Tampoco hay duda en la influencia de lesiones asociadas o una inmovilización insuficiente o tardía29.
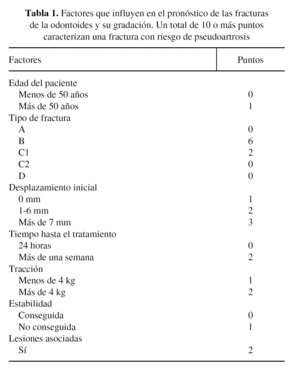
El conocimiento de la influencia de estos parámetros en el desarrollo de una pseudoartrosis crea la necesidad de dar una gradación según la importancia de cada uno. Así, en la evaluación de la fractura ya se puede hacer una predicción del riesgo de pseudoartrosis34. Se ha estimado que si la suma de los factores cuantificados es mayor de 10 puntos, la factura se clasifica como de alto riesgo de pseudoartrosis y se puede considerar el tratamiento quirúrgico (tabla 1).
La segunda complicación más frecuente y grave es la consolidación viciosa. Cuanto mayor es el desplazamiento y acuñamiento en la fractura, menor será la dimensión del canal, pudiendo darse una compresión y fricción crónicas de la médula contra el ángulo posterosuperior del cuerpo del axis, con la consiguiente mielopatía35. El tratamiento de esta mielopatía es muy difícil y puede requerir descompresión anterior y fusión desde el occipital a C3, incluso C4.
FRACTURAS DEL ARCO POSTERIOR-ESPONDILOLISTESIS TRAUMÁTICA
Representan del 5% al 16% de todas las fracturas cervicales y el 40% de las del axis29. Aunque la línea de fractura puede afectar al istmo o pars interarticularis, a los pedículos, las láminas, apófisis espinosa o el borde posterior del cuerpo vertebral, el trazo pasa generalmente por los istmos y raramente por el resto. Las fracturas con trazo asimétrico son muy infrecuentes. En su conjunto, estas fracturas han tenido clásicamente nombres diferentes como fracturas del ahorcado (hangman) --nombre dado inicialmente por Schneider et al36 y aceptado mundialmente37-- fracturas del arco del axis38, fracturas del arco neural39 o espondilolistesis traumática40.
Cinco mecanismos distintos se consideran como causa de este tipo de fractura: hiperextensión, tracción, compresión, flexión e inclinación lateral.
La espondilolistesis traumática ha sido clasificada por Effendi et al41 en tres tipos y por Levine40 en cuatro, según la estabilidad y el mecanismo de cada lesión. Un quinto tipo ha sido descrito por Starr y Eismont42 en 1993 como «fractura del ahorcado atípica». La clasificación de Francis et al43, considerando la estabilidad de la lesión, no ha tenido aceptación como las Effendi42 y Levine40,44, que consideran la biomecánica de la fractura, encontrando una estrecha relación entre el mecanismo de lesión, el tipo de fractura y la imagen radiológica.
La espondilolistesis traumática se clasifica, pues, en cinco tipos:
Tipo I
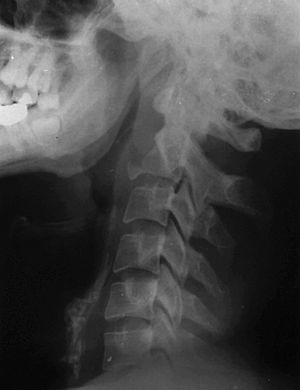
Fractura no desplazada o con desplazamiento de menos de 3 mm, sin angulación del cuerpo vertebral. Este tipo de fractura se da por carga axial e hiperextensión. El ligamento longitudinal anterior y el disco intervertebral están intactos (fig. 5).
Figura 5. Espondilolistesis traumática tipo I.
Tipo IA
Fracturas con mínima translación y angulación, con líneas de fractura no paralelas. Se da por una fuerza de hiperextensión aplicada simultáneamente a inclinación lateral. Este tipo es la fractura atípica del ahorcado (fig. 6).
Figura 6. Espondilolistesis traumática atípica.
Tipo II
Fractura causada por una combinación de fuerzas. Primero una hiperextensión con carga axial causa fractura en el arco y luego una flexión con compresión causa la rotura del ligamento común posterior y una lesión discal. La flexión con compresión causará una listesis anterior del cuerpo de C2, así como su acuñamiento. Tiene lugar una translación de más de 3 mm y una angulación de menos de 15°.
Tipo IIA
Subcategoría lesional del tipo II causada por fuerzas de flexión y distracción. Es una lesión inestable caracterizada por una inclinación anterior mayor del cuerpo de C2 de más de 15°, sin desplazamiento anterior.
Tipo III
Fractura causada por flexión seguida de hiperextensión y compresión. La flexión puede causar luxación uni o bilateral y la combinación de hiperextensión y compresión causará la fractura misma. El tipo III se caracteriza por una listesis anterior e inclinación del cuerpo de C2.
La clínica de la espondilolistesis traumática es con frecuencia poco expresiva. Típicamente hay limitación de movimientos del cuello y dolor local sobre la espinosa de C2. Los problemas neurológicos suelen relacionarse con la fractura atípica del ahorcado cuando hay atrapamiento medular en la fractura. Los síntomas neurológicos pueden ser leves o llegar a la hemiplejía o el síndrome Brown-Sequard. La neuralgia de Arnold es infrecuente. Hay que recordar aquí que las dimensiones del agujero medular son amplias en C2, por lo que las lesiones a este nivel no suelen ser fatales. Es común observar pequeños cortes y laceraciones faciales en concomitancia con lesiones craneales y vertebrales en el 30%-40% de casos. Podemos también encontrar trastornos respiratorios por la formación de grandes hematomas prevertebrales.
La fractura del arco de C2 es muy difícil de ver en una radiografía anteroposterior. La proyección lateral puede mostrar la fractura con su desplazamiento anterior e inclinación del cuerpo vertebral. El desplazamiento anterior se mide en milímetros a nivel del borde posteroinferior de C2, si trazamos dos tangentes al borde posterior de los cuerpos de C2 y C3. Si el desplazamiento es mayor de 3 mm se considera una fractura inestable. La cifosis se mide en grados, considerando el ángulo formado por dos líneas tangentes trazadas en los platillos inferiores de C2 y C3. Una angulación de más de 20° es considerada también signo de inestabilidad. Finalmente, usando una proyección lateral, se debe valorar la sombra de las partes blandas prevertebrales, indicativa de un posible hematoma. Si hay duda, pruebas como proyecciones oblicuas, tomografías o tomografía axial computarizada (TAC) pueden ayudar al diagnóstico de certeza definitivo.
El tratamiento correcto depende de la evaluación correcta del tipo de fractura y de la estabilidad de la lesión. La estabilidad puede determinarse con el desplazamiento primario y la movilidad ser observada en radiografías dinámicas. Las radiografías deben ser tomadas en posición ortostática, puesto que en decúbito la extensión de la cabeza puede esconder un desplazamiento que hiciese considerar la lesión como inestable. El trazo de fractura ayuda a clasificar el tipo de lesión, de modo que un trazo vertical indica un tipo I o II, mientras que un trazo horizontal indica un tipo IA.
En lesiones estables, los pacientes deben permanecer en cama con tracción media --de 2 a 4 kilos-- para conseguir una relajación muscular durante 2 o 5 días, usando luego un collarín cervical tipo Philadelphia durante 8 o 10 semanas. Esto puede ser suficiente para la adecuada consolidación de la fractura. Es necesario hacer radiografías dinámicas para confirmar la estabilidad de la fractura pasadas 8 o 12 semanas, en función del aspecto de la radiografía convencional.
En fracturas inestables se requieren más cuidados, dependiendo del aspecto radiográfico. Las pseudoartrosis son raras, por lo que incluso el pronóstico de las fracturas inestables es también bueno. En fracturas tipo II el paciente debe permanecer en cama con tracción de 2 a 4 semanas. Después el paciente se puede levantar con un Minerva o SOMI, pudiendo considerarse el halo-chaleco como un tratamiento innecesario, excesivo. En fracturas tipo IIA no está indicada la tracción, porque aumenta la cifosis del foco fracturario. En este tipo de fractura, el halo-chaleco, a partir de las 48 horas de la fractura, es el tratamiento más indicado. Como alternativa al halo, la inmovilización se puede conseguir con tracción de 1-2 kilos e hiperextensión del cuello por dos días y un SOMI o Minerva por un período de 8 a 10 semanas.
El tipo III de fracturas se considera el más inestable a causa de la luxación simultánea. El halo-chaleco puede estar indicado, así como la manipulación y reducción abierta con fijación interna de la luxación. En estos casos es aconsejable hacer el abordaje con el paciente inmovilizado con halo-chaleco. Si no se usa el halo, el paciente empieza a movilizarse en el postoperatorio con un SOMI durante 10 o 12 semanas.
La espondiliolistesis traumática puede ser tratada, en general, conservadoramente, pero se debe ser cuidadoso con la tracción para no lacerar la médula espinal. El tratamiento quirúrgico estaría indicado en el tipo III y en tres supuestos: a) no reducción de la listesis, b) síntomas concomitantes de prolapso discal C2C3 y c) inestabilidad objetivada con radiografías dinámicas. En los supuestos b y c el tratamiento quirúrgico requiere abordaje anterior e instrumentación. La consolidación puede venir por dos vías distintas: unión de ambos cabos de la fractura o fusión entre los cuerpos de C2 y C3. La fusión espontánea tiene lugar en más del 50% de casos, y se correlaciona con una translación anterior del cuerpo del axis de más de 4 mm.
FRACTURAS DEL CUERPO DE C2
Estas fracturas pueden ser divididas en tres categorías, causadas por diferentes mecanismos. Son fracturas estables que no tienen, por lo general, complicaciones y tratadas conservadoramente tienen un pronóstico excelente. Estas categorías son: a) fractura en lágrima (tear-drop), b) fractura horizontal del cuerpo de C2 (fractura de Chance cervical) y c) fractura longitudinal del cuerpo.
Fractura en lágrima (tear-drop)
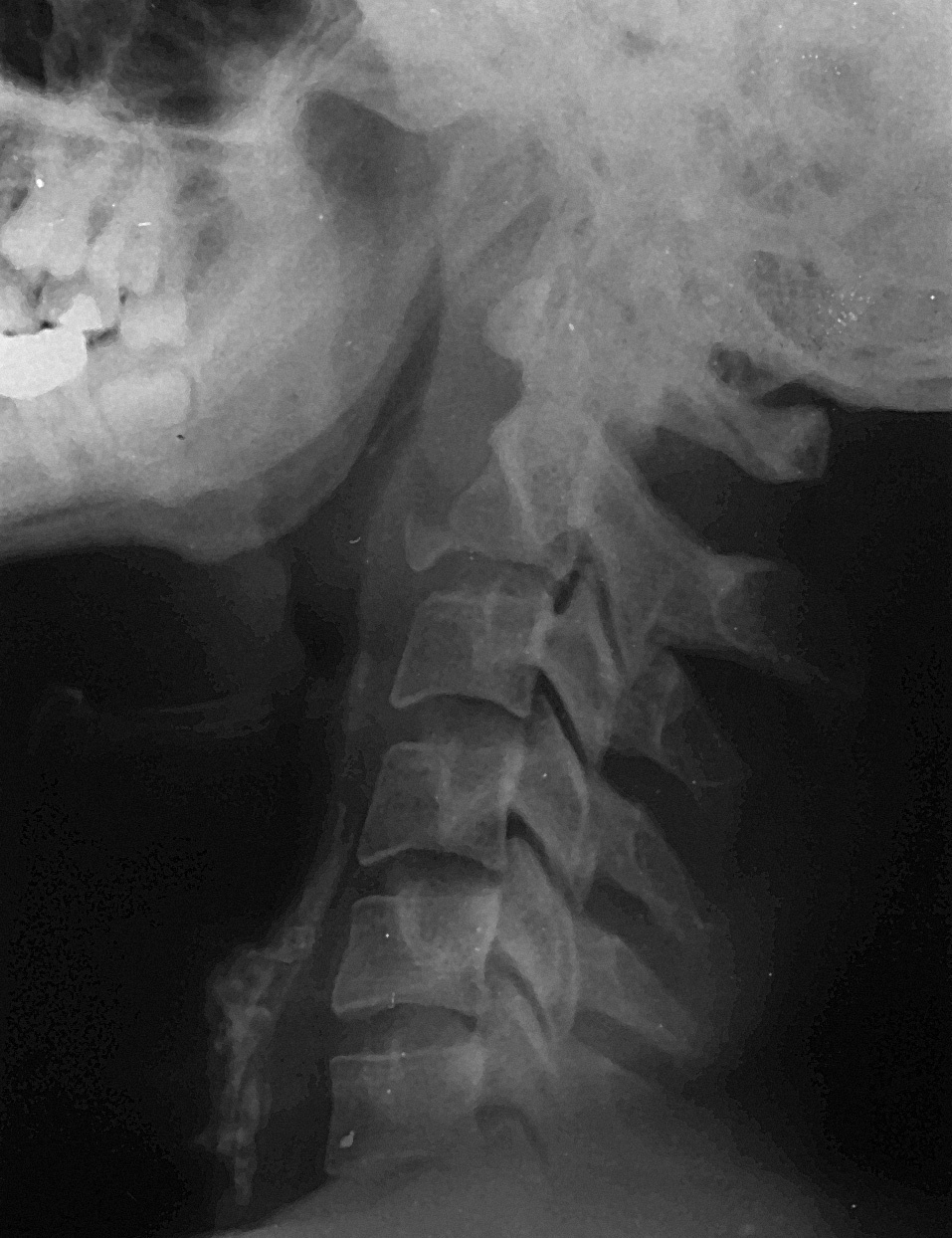
Se suele encontrar en traumas raquídeos mayores, especialmente en lesiones con fracturas a varios niveles del raquis, pudiendo darse dos o más fracturas cervicales asociadas. Este tipo de fractura se ve raramente como lesión aislada. Las fracturas en lágrima son causadas por fuerzas de hiperextensión que provocan tensión brusca en el ligamento común anterior que tracciona del borde anterior e inferior del cuerpo de C2, causando la avulsión de un fragmento triangular (fig. 7). Las fracturas en lágrima del raquis cervical inferior se producen por fuerzas simultáneas de flexión y compresión.
Figura 7. Fractura en lágrima.
El examen clínico revela dolorimiento local al nivel de espinosa de C2 y limitación moderada de la movilidad del cuello. El examen radiológico debe incluir el raquis cervical en su totalidad. La radiografía lateral es la más útil, pues puede dar información sobre el tamaño del hematoma pre-vertebral y de las lesiones concomitantes.
El tratamiento de estas lesiones es conservador, aunque el tratamiento quirúrgico ha sido también propuesto con buenos resultados45. En la mayoría de casos, el reposo durante 2 o 5 días para eliminar el espasmo muscular y el uso de un collar duro durante 4 o 6 semanas puede dar un resultado excelente46.
Fractura horizontal del cuerpo de C2 (fractura de Chance cervical)
Las fracturas del cuerpo de C2 tienen diferente patrón según las fuerzas aplicadas. Pueden deberse a una inclinación lateral (fracturas en tijera)47 o a una hiperextensión y son muy poco frecuentes48. Con una hiperextensión asociada a distracción o a una fuerza axial simultánea se puede dar este tipo de fractura, así como fracturas tipo Chance49. El trazo de fractura es paralelo a la superficie inferior del cuerpo del axis, se extiende distalmente hacia la base del proceso odontoideo y pasa a través de o se extiende hasta el cuello de la odontoides o hasta el arco posterior, de forma que los elementos óseos posteriores (arco posterior) permanecen en continuidad con la mitad cefálica del cuerpo del axis; el anillo del axis suele permanecer intacto y, por tanto, hay una mínima posibilidad de lesión medular. La clínica es similar a la de la fractura en lágrima.
Las radiografías son características, mostrando cómo la línea de fractura afecta a ambas corticales, anterior y posterior, así como la listesis moderada de la mitad superior del cuerpo del axis (fig. 8). Puede haber fragmentación en el hueso de la zona no cortical. Las fracturas son estables y consolidan con rapidez, generalmente sin problemas.
Figura 8. Fractura horizontal tipo Chance.
El tratamiento es conservador, con un Minerva o SOMI, incluso con un collar de Philadelphia. Antes el paciente debe estar unos días en reposo para combatir el espasmo muscular.
Fracturas longitudinales del cuerpo del axis
Estas lesiones son muy raras y suceden probablemente por la aplicación de fuerzas verticales y de flexión, mientras el arco posterior de C2 es inmovilizado con el de C3. Las radiografías convencionales no son útiles para el diagnóstico; la TAC es el método diagnóstico por excelencia, el más seguro (fig. 9). Estas lesiones son estables y tienen un buen pronóstico con tratamiento conservador mediante el uso de un collar de Philadelphia durante 8 o 10 semanas.
Figura 9. Imagen de tomografía axial computarizada (TAC) de fractura longitudinal.
Fracturas aisladas de las masas laterales
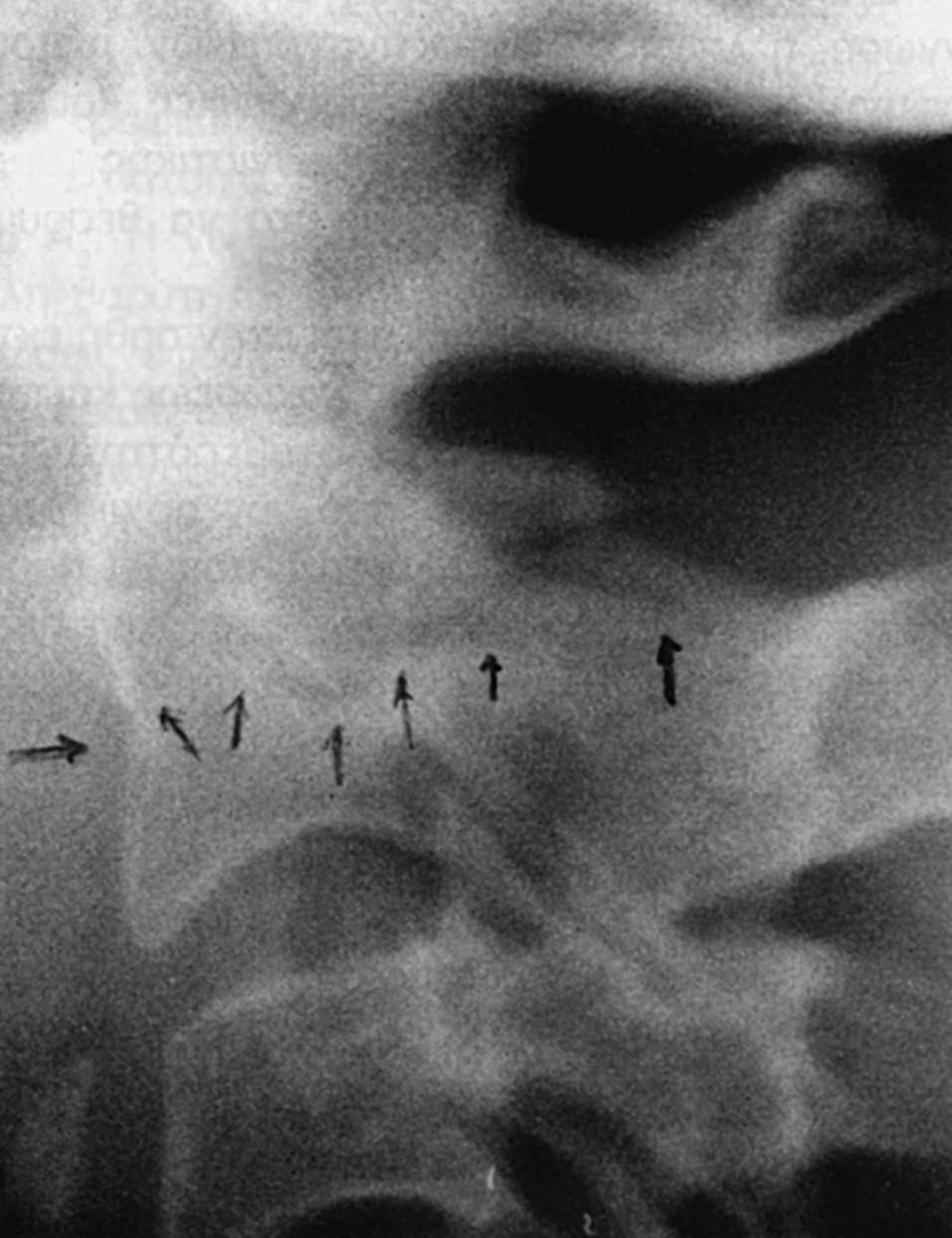
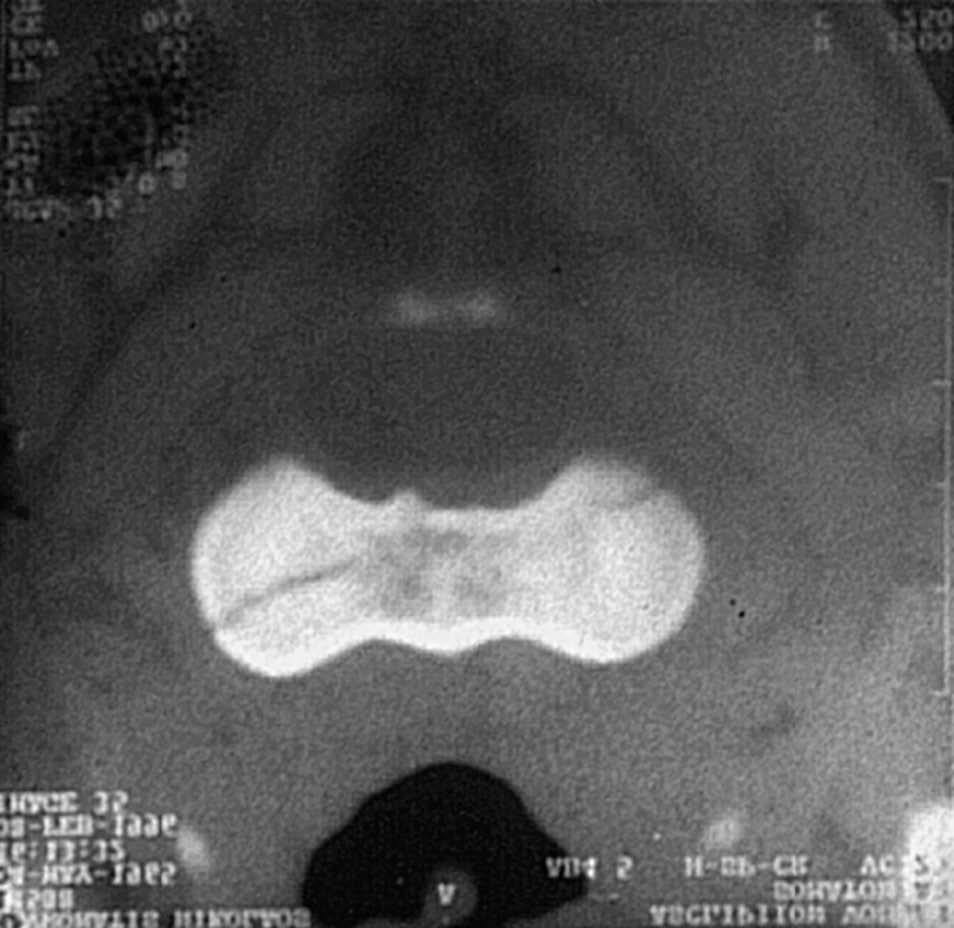
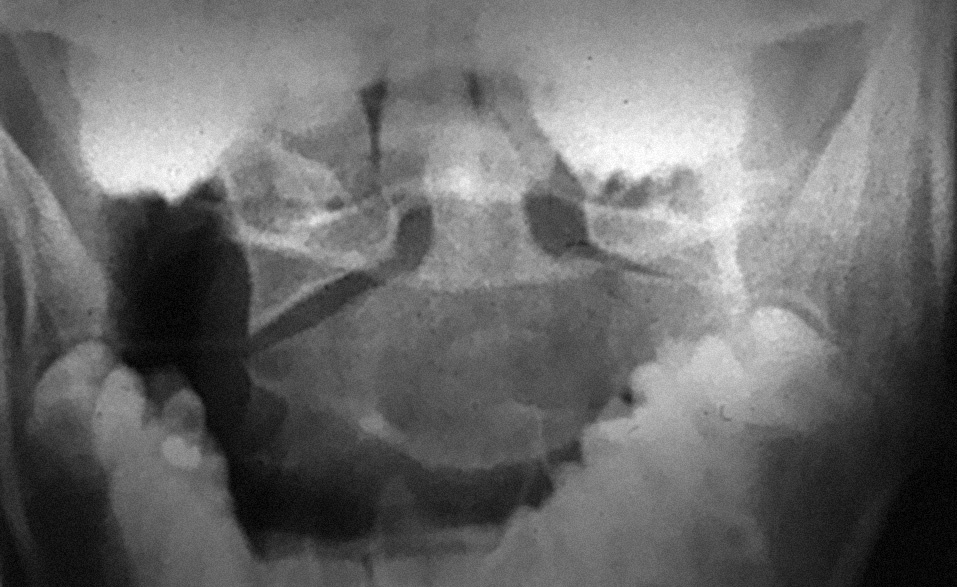
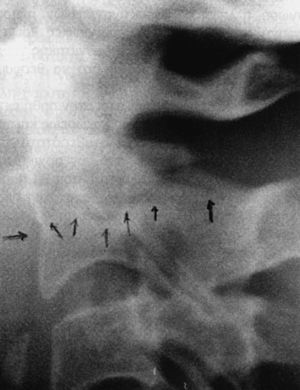
Son lesiones raras que se dan por la existencia simultánea de fuerzas de compresión e inclinación lateral, de forma similar a lo que sucede en las fracturas tipo Jefferson o las unilaterales de ambos arcos (anterior y posterior) de C1, así como las fracturas horizontales de la odontoides. La asociación de fracturas de la masa lateral y fracturas de la odontoides es común en la literatura, dentro de lo raro de estas lesiones28,50,51. La fractura aislada sola (fig. 10) es citada con menor frecuencia52 y puede quedar separado un fragmento óseo incluyendo en una pieza de odontoides con uno de los macizos articulares superiores50.
Figura 10. Fractura de la masa lateral izquierda.
El examen clínico revela dolorimiento local y limitación dolorosa de la rotación del cuello.
El diagnóstico se hace con una radiografía transbucal (fig. 10) o con TAC. El trazo fracturario comienza en la superficie articular superior y continúa medial o lateralmente a través del cuerpo vertebral. El tratamiento es conservador y consiste en un collar duro, permitiendo una movilización rápida del paciente. La consolidación se consigue en 8 o 10 semanas. Si queda una deformidad articular residual es posible que se den cambios artrósicos con limitación dolorosa de la movilidad rotatoria.
Fracturas múltiples del axis
La coexistencia de varias lesiones en el axis se refiere en la literatura51,53 con una incidencia del 5%29 y representa una entidad aparte por las características biomecánicas específicas que tiene el axis en esta zona transicional. La anatomía del axis tiene un papel predominante en la existencia de este patrón particular de fractura, que se produce por la aplicación de dos o más fuerzas actuando en serie.
El diagnóstico se hace mediante radiografías en proyección lateral (fig. 11) o transbucal. La TAC es útil para dar detalles de la lesión ósea. La existencia de síntomas neurológicos es rara; en nuestra serie sólo los tuvieron 2 de 9 pacientes (22,2%).
Figura 11. Fractura en lágrima asociada a fractura del ahorcado y fractura del arco posterior de CI.
El tratamiento de las fracturas de trazo múltiple del axis es conservador, al menos en el período inmediato al accidente, con tracción craneal en cama durante unos días, hasta que se alineen bien los fragmentos y se obtenga una reducción aceptable. Después, el halo-chaleco es el tratamiento de elección, quedando el tratamiento quirúrgico para los casos con inestabilidad importante.
AGRADECIMIENTOS
Los autores agradecen al profesor Carlos Villas su colaboración en la traducción de este trabajo.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
FE DE ERRATAS
En la Ponencia: 0161; hora: 19:10; título: Fracturas de pilón tibial: resultados funcionales, publicada en: Rev Ortop Traumatol. 2005;49(Supl 2):1-73 (el error aparece en la página 37), los autores que deberían aparecer son los siguientes, en el siguiente orden:
-- O. Fernández
-- J.J. González
-- J. Betegón
-- I. Álvarez
-- S. Sánchez