Estudiar los pacientes inmaduros con cartílago trirradiado abierto, operados de escoliosis, en busca de factores de riesgo y de prevención para desarrollar un fenómeno de crankshaft (CP).
Material y métodosEstudio retrospectivo de una cohorte de 26 pacientes esqueléticamente inmaduros. Seis se excluyeron por progresión de distinta etiología. Se definió crankshaft como un aumento del Cobb mayor de 10°, o un incremento en la diferencia del ángulo de Mehta (diferencia ángulo vértebra-costilla, DAVC) mayor de 10°, o cualquier disminución de la distancia ápex-costilla torácica o aumento de la traslación vertebral apical lumbar (AVT, sigla del inglés apical vertebral translation). Se compararon los pacientes con y sin desarrollo de CP para analizar los factores de riesgo preoperatorios, quirúrgicos y postoperatorios. Se estudió la influencia de las distinta técnicas quirúrgicas.
ResultadosEl seguimiento medio fue de 83,9 meses. Nueve pacientes (45%) desarrollaron el CP. Solo los parámetros de inmadurez ósea se asociaron al desarrollo de CP. Ningún parámetro radiográfico preoperatorio o postoperatorio parece influir en su desarrollo. La cantidad de corrección podría ser un factor de protección (41,4 vs. 61,4%; p=0,06). El doble abordaje fue capaz de evitar el desarrollo de CP (0%) en comparación con la instrumentación única posterior (44%), p=0,02.
DiscusiónNo se ha conseguido demostrar que los siguientes factores preoperatorios predispongan a la aparición de crankshaft: sexo o etiología, cifosis T5-T12, hipocifosis apical, Cobb coronal, rotación vertebral o DAVC. Tampoco parecen influir el Cobb postoperatorio residual, la cifosis conseguida, o la instrumentación con alambres frente a ganchos.
ConclusiónEn los pacientes con cartílago trirradiado abierto menores de 11 años parece aconsejable corregir la escoliosis mediante doble abordaje para evitar el fenómeno del cigüeñal o CP (progresión de la deformidad tras una artrodesis posterior por crecimiento anterior vertebral).
To study young patients after scoliosis surgery in order to determine risk and prevention factors for developing a crankshaft phenomenon (CP).
Material and methodsRetrospective study of a cohort of 26 skeletally immature patients. Six were excluded due to progression of various conditions. Crankshaft was defined as an increase in the Cobb angle >10°, or an increase in the Mehta angle (DAVC) >10°, or any decrease in the apex-rib thoracic distance, or increase in the apical vertebral translation (AVT). Patients with and without CP development were compared in order to analyse preoperative, surgical and postoperative risk factors, as well as the influence of different surgical techniques.
ResultsThe mean follow-up was 83.9 months. Nine patients (45%) developed the crankshaft phenomenon. Only immaturity parameters were associated with development of CP. No preoperative or postoperative radiographic parameters appeared to influence its development. The amount of correction may be a protective factor (41.4 vs. 61.4%; P=.06). The double approach was able to prevent the development of CP (0%) compared with single posterior instrumentation (44%), P=.02.
DiscussionNone of these preoperative factors seemed to predispose to CP: gender or aetiology, T5-T12 kyphosis or apical hypokyphosis, coronal Cobb, vertebral rotation, or DAVC. The residual postoperative Cobb, achieved kyphosis, or wired instrumentation versus hooks, also seemed to have no influence.
ConclusionIn patients with open triradiate cartilage under 11 years of age, it seems advisable to correct by double approach to avoid the appearance of the crankshaft phenomenon.
Dubousset1 acuñó el término «fenómeno del cigüeñal» o «crankshaft phenomenon» (CP) para describir la progresión de la escoliosis tras haber conseguido una artrodesis posterior sólida en pacientes inmaduros. Este fenómeno se produce por el continuo crecimiento vertebral anterior en presencia de una fusión posterior que actúa como tirante, forzando la columna vertebral a una progresiva lordoescoliosis con rotación en dirección de la deformidad original1,2.
Distintos autores han estudiado la progresión postoperatoria de las curvas fusionadas, tanto en escoliosis idiopática2–13, como congénita8,14–16. Sin embargo, solo unos pocos estudios han analizado los pacientes inmaduros con cartílago trirradiado (CTR) aún abierto3,5,6,8,10,11,14. Estos últimos han hallado tasas de CP tras artrodesis posterior instrumentada de entre el 15 y 75%. Para evitar el desarrollo de este fenómeno, algunos autores recomiendan realizar una fusión apical anterior adicional2,5–10,13,15,17–19.
A pesar de lo publicado, estos estudios no cuentan con un gran número de pacientes, y no son homogéneos en cuanto al abordaje quirúrgico, tipo de instrumental utilizado, definición de la progresión, estado de madurez de los pacientes o etiología de las curvas. Por eso, sigue existiendo una gran controversia con respecto a la prevalencia del CP, los factores de riesgo, y cómo evitarlo con éxito durante el tratamiento.
El objetivo de este estudio es investigar los factores de riesgo asociados con el desarrollo del CP en los pacientes inmaduros operados de escoliosis con CTR abierto, y evaluar si este fenómeno puede ser evitado mediante una fusión apical anterior.
Material y métodosSe revisaron las historias clínicas de 26 pacientes esqueléticamente inmaduros, operados de escoliosis progresiva por un mismo cirujano, en un solo centro hospitalario. El trabajo ha seguido las normas éticas establecidas en la declaración de Helsinki.
Los criterios de inclusión fueron: diagnóstico de escoliosis, CTR abierto con Risser 0 en el momento de la cirugía y un seguimiento mínimo de 2 años. Seis pacientes fueron excluidos debido a una progresión secundaria a: seudoartrosis no dolorosa (3), selección incorrecta de niveles de fusión con fenómeno de adding-on (2), y desanclaje de gancho caudal (1). Veinte pacientes fueron finalmente incluidos en el estudio.
Las variables estudiadas fueron: el sexo, la edad cronológica en el momento de la cirugía, el signo de Risser, la localización de la curva, la etiología de la curva, el abordaje quirúrgico, el tipo de instrumentación y el uso de alambres sublaminares.
Las radiografías fueron revisadas de manera preoperatoria, al año de la cirugía, y al final del seguimiento. Los parámetros revisados en la radiografía frontal incluyeron: signo de Risser; ángulo de Cobb; rotación vertebral apical (AVR, del inglés apical vertebral rotation) usando el método de Perdriolle; traslación vertebral apical (AVT, sigla del inglés apical vertebral translation) medida en las curvas principales torácica o toracolumbar como la distancia entre el ápex vertebral y la caja torácica en el lado de la convexidad de la curva, o en las curvas lumbares principales como la distancia del ápex a la línea sacra vertical; diferencia ángulo vértebra-costilla (DAVC) o ángulo de Mehta; y la desviación del tronco. En el plano sagital se midieron la cifosis torácica T5-T12 y la cifosis en el ápex de la deformidad.
Se compararon los parámetros medidos al año del postoperatorio y al final del seguimiento. La progresión postoperatoria de la curva o fenómeno de crankshaft (CP) se definió como: un aumento de más de 10° en el ángulo de Cobb2–8,11,14,15, o un aumento de la DAVC mayor de 10°2,3,5,7,8,10,11,14, o un aumento de la AVR mayor de 10°5, o una disminución en la AVT torácica o aumento en la AVT lumbar2,8.
Para el cálculo de la AVT se hizo un promedio de las traslaciones que reflejaban progresión tanto en las curvas torácicas como lumbares en valor absoluto y quedando reflejado como valor negativo en caso de progresión. A continuación, se realizaron comparaciones entre los grupos de crankshaft y no crankshaft.
La media de edad fue de 10,3±3,6 años (2-14,9 años), nueve (45%) de los pacientes eran menores de 11 años. En la cirugía, todos los pacientes tenían Risser 0. Las curvas displásicas incluyeron un paciente con síndrome de Klippel-Trenaunay, uno con artrogriposis, y uno con síndrome de Angelman. Al año de la cirugía, los estadios de Risser se distribuían de la siguiente manera: en 16 pacientes, Risser 0; en 2 pacientes, Risser 1; y en 2 pacientes, Risser 2. Al final del seguimiento los estadios de Risser se distribuían de la siguiente manera: en 9 pacientes, Risser 4, y en 11 pacientes, Risser 5. El promedio de seguimiento fue de 6,9 años (24-240 meses). El Cobb frontal medio preoperatorio fue de 62±17°, y el ángulo T5-T12 preoperatorio fue de 29,9±23°.
El análisis estadístico se realizó utilizando el software SPSS® (versión 11.5, SAS Institute Inc, Cary, NC, EE. UU.). La distribución de las variables se expone como media y desviación estándar. Las comparaciones entre las variables se realizó mediante la U de Mann-Whitney, la prueba exacta de Fisher, y estadísticas de χ2 según correspondía, con un nivel de significación del 95% (p<0,05).
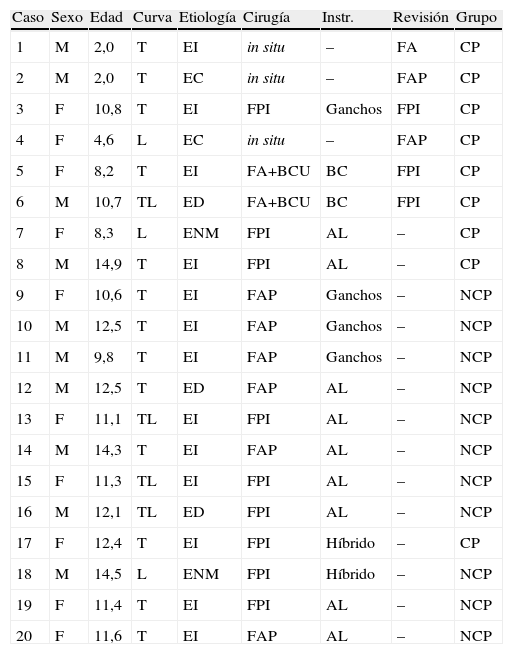
ResultadosNueve de los 20 pacientes revisados (45%) desarrollaron un CP siendo designados como grupo-CP. Once pacientes no desarrollaron el CP, fueron designados grupo-NCP (tabla 1). La tabla 2 muestra los datos principales preoperatorios, al año del postoperatorio y al final del seguimiento. Las variables de edad cronológica y edad menor de 11 años, demostraron diferencias significativas (p=0,03 y p=0,02) entre ambos grupos. El sexo y la etiología de la curva no difirió entre los grupos (p>0,05), (tabla 3).
Datos demográficos
| Caso | Sexo | Edad | Curva | Etiología | Cirugía | Instr. | Revisión | Grupo |
| 1 | M | 2,0 | T | EI | in situ | – | FA | CP |
| 2 | M | 2,0 | T | EC | in situ | – | FAP | CP |
| 3 | F | 10,8 | T | EI | FPI | Ganchos | FPI | CP |
| 4 | F | 4,6 | L | EC | in situ | – | FAP | CP |
| 5 | F | 8,2 | T | EI | FA+BCU | BC | FPI | CP |
| 6 | M | 10,7 | TL | ED | FA+BCU | BC | FPI | CP |
| 7 | F | 8,3 | L | ENM | FPI | AL | – | CP |
| 8 | M | 14,9 | T | EI | FPI | AL | – | CP |
| 9 | F | 10,6 | T | EI | FAP | Ganchos | – | NCP |
| 10 | M | 12,5 | T | EI | FAP | Ganchos | – | NCP |
| 11 | M | 9,8 | T | EI | FAP | Ganchos | – | NCP |
| 12 | M | 12,5 | T | ED | FAP | AL | – | NCP |
| 13 | F | 11,1 | TL | EI | FPI | AL | – | NCP |
| 14 | M | 14,3 | T | EI | FAP | AL | – | NCP |
| 15 | F | 11,3 | TL | EI | FPI | AL | – | NCP |
| 16 | M | 12,1 | TL | ED | FPI | AL | – | NCP |
| 17 | F | 12,4 | T | EI | FPI | Híbrido | – | CP |
| 18 | M | 14,5 | L | ENM | FPI | Híbrido | – | NCP |
| 19 | F | 11,4 | T | EI | FPI | AL | – | NCP |
| 20 | F | 11,6 | T | EI | FAP | AL | – | NCP |
AL: híbrido con alambres; BC: barras de crecimiento; CP: fenómeno de crankshaft; EC: escoliosis congénita; ED: escoliosis displásica; EI: escoliosis idiopática; ENM: escoliosis neuromuscular; F: femenino; FA: fusión anterior; FA+BCU: fusión anterior y barras de crecimiento posterior unilateral; FAP: fusión anterior e instrumentación posterior; FPI: fusión posterior instrumentada; Instr.: instrumentación; L: curva lumbar principal; M: masculino; NCP: no fenómeno de crankshaft; T: curva torácica principal; TL: curva toracolumbar principal.
Datos de la muestra
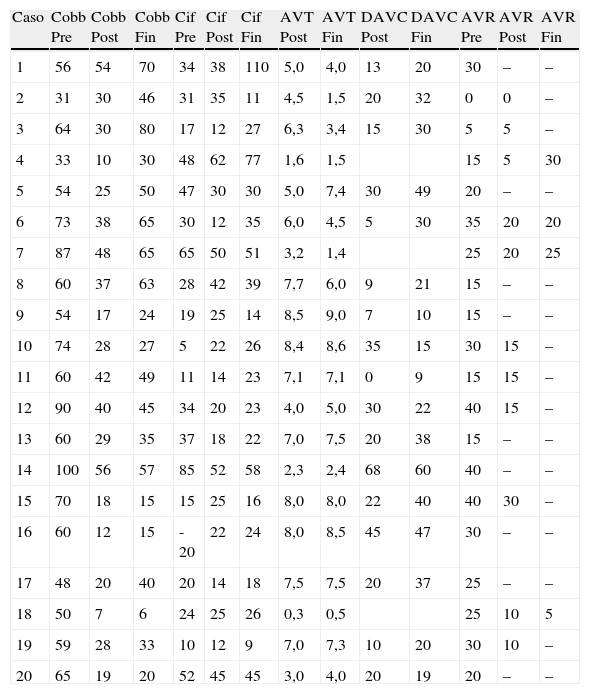
| Caso | Cobb Pre | Cobb Post | Cobb Fin | Cif Pre | Cif Post | Cif Fin | AVT Post | AVT Fin | DAVC Post | DAVC Fin | AVR Pre | AVR Post | AVR Fin |
| 1 | 56 | 54 | 70 | 34 | 38 | 110 | 5,0 | 4,0 | 13 | 20 | 30 | – | – |
| 2 | 31 | 30 | 46 | 31 | 35 | 11 | 4,5 | 1,5 | 20 | 32 | 0 | 0 | – |
| 3 | 64 | 30 | 80 | 17 | 12 | 27 | 6,3 | 3,4 | 15 | 30 | 5 | 5 | – |
| 4 | 33 | 10 | 30 | 48 | 62 | 77 | 1,6 | 1,5 | 15 | 5 | 30 | ||
| 5 | 54 | 25 | 50 | 47 | 30 | 30 | 5,0 | 7,4 | 30 | 49 | 20 | – | – |
| 6 | 73 | 38 | 65 | 30 | 12 | 35 | 6,0 | 4,5 | 5 | 30 | 35 | 20 | 20 |
| 7 | 87 | 48 | 65 | 65 | 50 | 51 | 3,2 | 1,4 | 25 | 20 | 25 | ||
| 8 | 60 | 37 | 63 | 28 | 42 | 39 | 7,7 | 6,0 | 9 | 21 | 15 | – | – |
| 9 | 54 | 17 | 24 | 19 | 25 | 14 | 8,5 | 9,0 | 7 | 10 | 15 | – | – |
| 10 | 74 | 28 | 27 | 5 | 22 | 26 | 8,4 | 8,6 | 35 | 15 | 30 | 15 | – |
| 11 | 60 | 42 | 49 | 11 | 14 | 23 | 7,1 | 7,1 | 0 | 9 | 15 | 15 | – |
| 12 | 90 | 40 | 45 | 34 | 20 | 23 | 4,0 | 5,0 | 30 | 22 | 40 | 15 | – |
| 13 | 60 | 29 | 35 | 37 | 18 | 22 | 7,0 | 7,5 | 20 | 38 | 15 | – | – |
| 14 | 100 | 56 | 57 | 85 | 52 | 58 | 2,3 | 2,4 | 68 | 60 | 40 | – | – |
| 15 | 70 | 18 | 15 | 15 | 25 | 16 | 8,0 | 8,0 | 22 | 40 | 40 | 30 | – |
| 16 | 60 | 12 | 15 | -20 | 22 | 24 | 8,0 | 8,5 | 45 | 47 | 30 | – | – |
| 17 | 48 | 20 | 40 | 20 | 14 | 18 | 7,5 | 7,5 | 20 | 37 | 25 | – | – |
| 18 | 50 | 7 | 6 | 24 | 25 | 26 | 0,3 | 0,5 | 25 | 10 | 5 | ||
| 19 | 59 | 28 | 33 | 10 | 12 | 9 | 7,0 | 7,3 | 10 | 20 | 30 | 10 | – |
| 20 | 65 | 19 | 20 | 52 | 45 | 45 | 3,0 | 4,0 | 20 | 19 | 20 | – | – |
AVR: rotación apical vertebral; AVT: traslación vértebra apical; Cif: cifosis; DAVC: diferencia del ángulo vértebra-costilla; Fin: final del seguimiento; Pre: preoperatoro; Post: un año de postoperatorio.
Resultados
| CP | NCP | Valor de p | |
| Edad cronológica* | 8,2±4,5 | 12±1,4 | 0,03 |
| Edad menor de 11 años (sí/no)* | 7/2 | 2/9 | 0,02 |
| Sexo (masculino/femenino) | 4/5 | 6/5 | 0,6 |
| Idiopática/otras etiologías | 5/4 | 8/3 | 0,6 |
| Risser 0: un año postoperatorio (sí/no) | 7/2 | 9/2 | 0,6 |
| Cobb preoperatorio (°) | 56,2±17,8 | 67,4±15,3 | 0,15 |
| Cobb postoperatorio (°) | 32,4±13,6 | 26,9±14,5 | 0,30 |
| Cobb final (°)* | 56,5±16 | 29,6±15,8 | 0,003 |
| Diferencia Cobb final (°)* | 24,1±10,6 | 2,7±3,5 | 0,000 |
| Cifosis T5-T12 preoperatoria (°) | 35,5±15,2 | 24,7±27,4 | 0,1 |
| Cifosis T5-T12 postoperatoria (°) | 32,7±17,6 | 25,4±12,2 | 0,4 |
| Cifosis T5-T12 final (°) | 36±17,9 | 26±13,9 | 0,08 |
| AVT postoperatoria (cm) | 5,2±1,9 | 5,7±2,8 | 0,38 |
| AVT final (cm) | 4,1±2,1 | 6,1±2,8 | 0,08 |
| Diferencia AVT final (cm)* | −1,2±1,7 | 0,4±0,3 | 0,01 |
| DAVC postoperatoria (°) | 16±8,2 | 25,7±20 | 0,2 |
| DAVC final (°) | 31,2±9,8 | 28±17,2 | 0,4 |
| Diferencia DAVC final (°)* | 15,2±5,7 | 2,3±12,1 | 0,025 |
| DC preoperatorio (cm) | 1,6±1,8 | 1,1±1 | 0,8 |
| DC postoperatorio (cm) | 0,8±0,7 | 1,3±1,2 | 0,5 |
| DC final (cm) | 0,5±0,9 | 1,2±1,1 | 0,1 |
AVT: traslación vertebral apical; DAVC: diferencia ángulo vértebra-costilla; DS: desequilibrio coronal; Grupo CP: fenómeno de crankshaft; Grupo NCP: no fenómeno de crankshaft.
Todos los pacientes que desarrollaron el CP tuvieron un incremento final en el ángulo de Cobb frontal (diferencia entre un año del postoperatorio y el seguimiento final), con un incremento medio de 24±10,6°. Este dato mostró una diferencia estadística en comparación con el grupo-NCP (2,7±3,5°), p=0,000, (tabla 3). El grupo-NCP obtuvo un 61% de corrección postoperatoria inicial y el grupo-CP del 41,4% (p=0,06).
Ni la cifosis inicial T5-T12 torácica (NCP 24,7° vs. CP 35,5°), ni su corrección después de la cirugía (NCP 0,7° vs. CP -2,7°), ni la pérdida al final del seguimiento (NCP 0,5° vs. CP 3,8°) mostraron diferencias estadísticamente significativas entre los grupos (p>0,05), (tabla 3).
El grupo-NCP presentó una diferencia de AVT absoluta final media de +0,4cm, mientras que el grupo-CP presentó una diferencia media de −1,2cm (p=0,01), (tabla 3). De los 9 pacientes que desarrollaron el CP, 8 demostraron una progresión en la AVT, con un promedio final de −1,5cm. Ninguno de los pacientes del grupo-NCP mostró una disminución (progresión) de esta distancia al final del seguimiento (p=0,000).
El DAVC o ángulo de Mehta se midió en los 17 pacientes que presentaron curvas principales torácica o toracolumbar. Este ángulo aumentó de manera significativa en el grupo-CP (NCP 2,3° vs. CP 15,2°; p=0,02), (tabla 3). Todos los pacientes que desarrollaron el CP presentaron un incremento de DAVC superior a 10°, con un promedio de 16,6±4,9° al final del seguimiento. Aún así, 6 pacientes del grupo-NCP, también mostraron un aumento de la oblicuidad costal, aunque ligero.
De los datos referentes a la AVR y a la cifosis del segmento apical no se obtuvo información relevante. Ni el estadio de Risser ni el cambio en desequilibrio de tronco mostraron diferencias estadísticas entre los grupos (p=0,3), (tabla 3).
Parámetros quirúrgicosNinguno de los 6 pacientes con fusión apical anterior y artrodesis instrumentada sólida posterior desarrollaron CP (tabla 1). Cuatro de los 9 pacientes (44%) en los que se realizó una artrodesis instrumentada solo posterior desarrollaron un CP durante el seguimiento. Los 3 pacientes en los que se realizó una fusión posterior in situ, desarrollaron CP; al igual que los 2 pacientes en los que se realizó una fusión apical anterior acompañado de barra de crecimiento unilateral posterior (sin alargamiento adicional) (p=0,01). Estos 5 pacientes fueron revisados quirúrgicamente, como también lo fue un paciente con una artrodesis posterior instrumentada fallida. Las barras de crecimiento se sustituyeron por barras rígidas bilaterales; en un paciente con fusión in situ se llevó a cabo una fusión posterior instrumentada. Los otros 3 pacientes se rescataron con una fusión anterior, para tratar de detener el aumento de la deformidad.
Comparando los pacientes instrumentados con alambres sublaminares (9) y sin alambres (8), descubrimos que en el 77% de aquellos en los que se utilizaron alambres no se desarrolló CP, mientras que en el 50% en los que no se utilizaron alambres se desarrolló CP. Los alambres sublaminares fueron utilizados para el tratamiento de curvas mayores (72° de Cobb preoperatorio), mientras que los ganchos se utilizaron en curvas de menor magnitud (59° de Cobb preoperatorio), aunque la corrección obtenida fue muy parecida (56,8% en alambres vs. 57,4% en ganchos), la pérdida postoperatoria final fue de 6° para el grupo de alambres y 16° para el grupo de ganchos. Sin embargo, ninguna de estas cifras tenían apoyo estadístico (p>0,05).
DiscusiónCon este estudio hemos tratado de investigar nuevos datos en torno a la prevalencia y los factores de riesgo en el desarrollo de CP en los pacientes con escoliosis e inmadurez ósea (CTR abierto), y el tratamiento a seguir para prevenirlo.
Existen autores que señalan que una edad cronológica menor de 11 años2,4,11,12, una edad ósea menor de 10 años4,14 o un estadio de Risser 0-12,9, se asocian con mayor prevalencia de CP. Sanders et al.7 enfatizan la importancia del CTR y de la velocidad del pico de crecimiento como predictores fundamentales en el desarrollo del CP5,11,20. Desde entonces, tan solo unos pocos estudios han comenzado a incluir pacientes esqueléticamente inmaduros (con CTR abierto) para estudiar el CP, mostrando tasas de entre el 15 y el 75%6,8,10,14.
En el presente estudio, todos los pacientes tenían un CTR abierto, un estadio de Risser 0, y eran de media menores de 11 años de edad, por lo que tenían alto riesgo de desarrollar el CP2,4,5,8,11,14,15. Hemos detectado un CP postoperatorio en el 45% de los pacientes. El CP se produjo en los pacientes más inmaduros (con una edad media de 8,2 años). Los pacientes menores de 11 años mostraron un riesgo de un 78% de desarrollar la CP en comparación con el 18% de los mayores de 11 años. El estado de Risser en el momento de la cirugía no parece asociarse con este fenómeno.
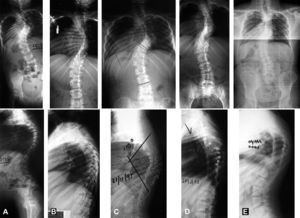
Todos los pacientes que desarrollaron un CP sufrieron un aumento del Cobb frontal (entre el postoperatorio y el seguimiento final) mayor de 10° (establecido como definición) con 24° de incremento medio. Todos estos pacientes mostraron un aumento del ángulo de Mehta (DAVC) con un promedio de 16°, aunque algunos pacientes sin CP también sufrieron un ligero aumento del ángulo costal. Además, todos menos uno de los pacientes que desarrollaron CP mostraron una variación en la AVT con un promedio de progresión de 1,5cm, lo que no ocurrió a ninguno de los pacientes sin CP. Como se demuestra en el presente trabajo, el CP se presenta, no solo como una progresión significativa en el ángulo de Cobb frontal, sino también con otros signos de progresión tridimensional de la deformidad, como el estrechamiento del hemitórax en la convexidad de la curva, el incremento de la oblicuidad costal o la cifosis rotacional apical (fig. 1).
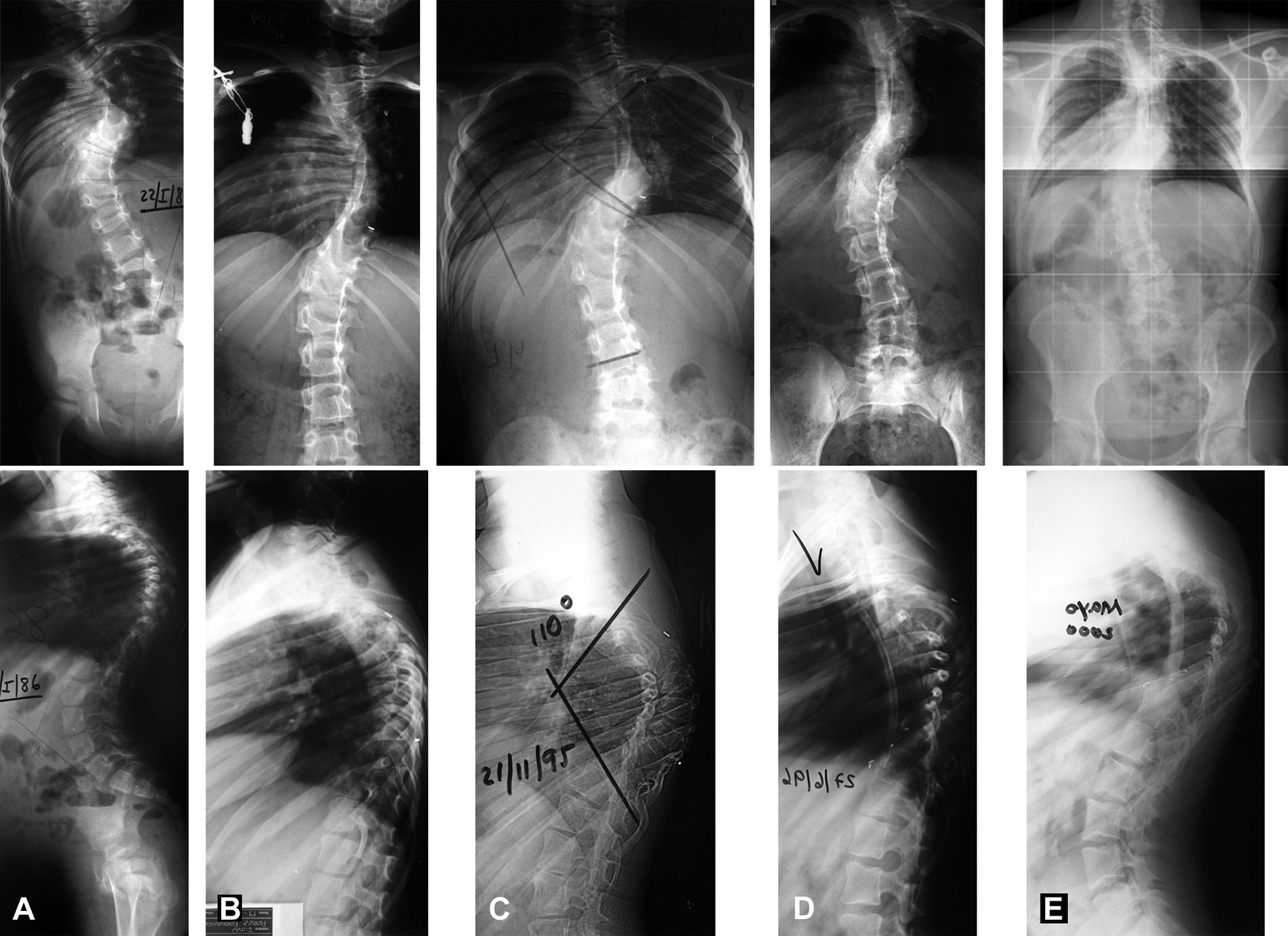
Caso número 1. Paciente con escoliosis idiopática. A los 2 años de edad (A) se realiza fusión posterior in situ. Las imágenes postoperatorias muestran una corrección moderada (B). A los 10 años de edad, desarrolla un fenómeno de crankshaft con un incremento del Cobb frontal de 14°, y el desarrollo de una cifosis rotacional muy marcada de 110° (C). Se realizó un abordaje anterior para frenar el colapso rotacional sagital con discectomía, artrodesis e injerto pediculado de costilla (D). Trece años después, a la edad de 25 años (E), el paciente se mantiene equilibrado y el injerto le ha protegido frente al incremento del colapso.
Contrariamente a lo que se ha publicado4,9, las curvas preoperatorias de mayor magnitud no mostraron en nuestro estudio un mayor riesgo de CP (67° NCP vs. 56° CP). Sin embargo, las curvas de mayor magnitud han sido tratadas de forma más agresiva (muchas de ellas con dobles abordajes), y como veremos más adelante, la fusión apical anterior en presencia de una instrumentación posterior sólida, ha protegido a nuestros pacientes del CP. El ángulo postoperatorio de Cobb (26° NCP vs. 32° CP) no parece que se asocie con progresión de la curva final. Sin embargo, una mejor corrección en el postoperatorio inmediato (61% NCP vs. 41% CP) parece tener una tendencia hacia la protección contra el desarrollo del CP.
Se ha sugerido que la hipocifosis torácica preoperatoria puede conducir a un mayor riesgo de desarrollar CP21–24, mientras que una cifosis bien moldeada postoperatoria podría proteger2,17,23,25. Esta cifosis postoperatoria puede ser restaurada de mejor manera usando alambres que cualquier otro tipo de instrumentación26,27, proporcionando así una protección frente al CP3. En nuestro estudio ni la cifosis inicial (24° NCP vs. 35° CP), ni su corrección quirúrgica (25° NCP vs. 32° CP), ni la pérdida al final del seguimiento (0,7° NCP vs. −2,7° CP) parece haberse asociado con el desarrollo del CP. Aunque solo el 23% de los pacientes fusionados con alambres sublaminares desarrollaron CP en comparación con un 50% de aquellos en los que se usaron ganchos torácicos, no pudimos demostrar estadísticamente los beneficios del alambre en la prevención de la progresión. Aunque empieza a haber referencias sobre el tema, aún no hay estudios que demuestren que utilizar tornillos torácicos para la corrección de las curvas, muestren beneficios adicionales frente al desarrollo de CP (35% en la serie publicada)28.
TratamientoEl CP se ha evitado en todos nuestros pacientes en los que se ha realizado desde un primer momento una fusión apical anterior con fusión sólida posterior instrumentada. Cuando solo se añadió una barra unilateral de crecimiento posterior después de la fusión anterior, los pacientes tuvieron que ser finalmente rescatados por haber desarrollado CP. Se ha publicado que la fusión apical anterior puede contribuir a un aumento de la cifosis postoperatoria25,29, y puede también interrumpir el crecimiento vertebral anterior ayudando a prevenir el CP2,5–10,13,15,17–19,28. Sin embargo, en nuestra opinión, se precisa de una fusión sólida posterior adicional para prevenir este fenómeno. La falta de una artrodesis posterior rígida podría ser la razón por la cual otros autores no consiguieron frenar su desarrollo a pesar de una fusión anterior previa6,13. Otra manera en la que otros autores han abordado esta situación ha sido añadiendo instrumentación anterior a la fusión anterior dorsal, en cirugía de curvas tipo Lenke 1, sin embargo aún existen controversias en lo referente a la protección de este sistema frente al desarrollo de CP30.
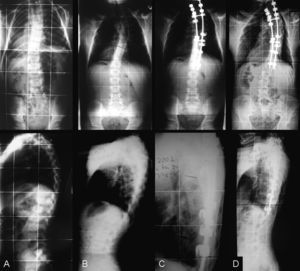
La fusión posterior in situ ha mostrado los índices más altos de CP2. Sin embargo, hay que tener en cuenta que esta técnica se realizó en los pacientes más jóvenes con enorme potencial de crecimiento anterior. En estos pacientes, aún siendo revisados quirúrgicamente, puede ser que no se controle la progresión en la evolución (fig. 2). Es probable que la deformidad torácica asociada en estos pacientes influya de esta manera en la progresión de la deformidad espinal.
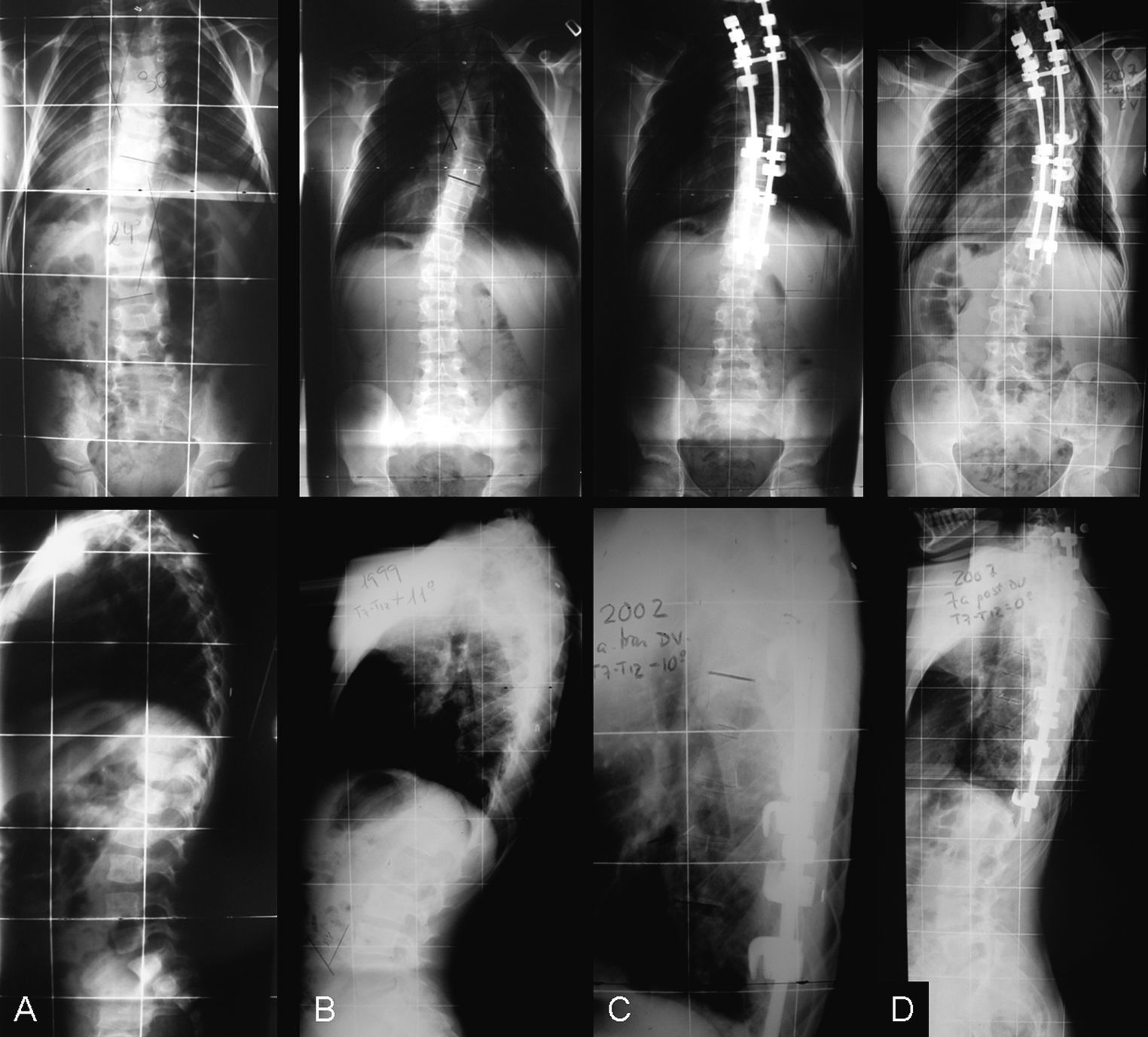
Caso número 2. Paciente con hemivértebra en T6. A los 2 años de edad se realiza una fusión posterior in situ T2-T8 (A). A la edad de 14 años, la curva torácica había progresado de 30 a 46°, la distancia ápex-costilla había disminuido 3cm, y el ángulo costal de Mehta había aumentado 12° (B). Comenzado su pico de alta velocidad de crecimiento se realizó un doble abordaje. Discectomía y fusión anterior con instrumentación posterior adicional (C). Siete años después había vuelto a progresar su ángulo frontal de Cobb, había disminuido su distancia ápex-costilla y aumentado su oblicuidad costal de Mehta (D). El doble abordaje de revisión no consiguió detener la progresión de la deformidad.
La bibliografía muestra tasas entre el 5 y el 97% en el desarrollo de CP tras2–6,8,10,11,28 artrodesis posterior instrumentada. Nuestro estudio reveló una tasa del 44%, pero solo un paciente tuvo que ser reintervenido.
Existen algunas limitaciones de nuestro estudio. Se trata de un estudio retrospectivo, con etiologías heterogéneas y distintas modalidades quirúrgicas, con un tamaño muestral pequeño. Sin embargo, los criterios de inclusión han sido muy estrictos limitados a pacientes muy inmaduros con alto riesgo de desarrollar CP, y el prolongado seguimiento (7 años de media) nos ha permitido evaluar los resultados a muy largo plazo.
En conclusión, la cifosis torácica preoperatoria y postoperatoria, y la magnitud de la curva coronal no parecen asociarse al desarrollo del CP. El factor de riesgo crucial es la inmadurez: los pacientes menores de 11 años que presentan un CTR abierto pueden tener un riesgo significativamente mayor de desarrollar el CP y si esto ocurre, necesitarán revisión quirúrgica en la mayoría de los casos. Somos conscientes de las dificultades que entraña un abordaje adicional anterior, y que algunos autores han cuestionado su necesidad3,4,8,31. Sin embargo, nuestros datos sugieren que estos pacientes inmaduros pueden beneficiarse de un doble abordaje con fusión apical anterior y fusión sólida instrumentada posterior concomitante.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.