REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 42, pp 135-140
© 1996 EDITORIAL GARSI
Estudio radiológico del cotilo autoexpansivo de Balgrist
en la artroplastia total de cadera
L. FERNÁNDEZ GARCÍA, M. ÁLVAREZ BLANCO Y J. I. ABAD RICO
Servicio de Cirugía Ortopédica y Traumatología. (Dr. Abad Rico.)
Hospital Regional Carlos Haya. Málaga.
Correspondencia:
Dr. L. FERNÁNDEZ GARCÍA.
Paseo Marítimo Ciudad de Melilla, 25, 12.° B.
29016 Málaga.
En Redacción: Enero de 1997.
RESUMEN: Se presentan los resultados radiológicos de 340 artroplastis totales de cadera en las que se utilizó un cotilo expansivo de Balgrist (no cementado) con un seguimiento medio de 30 meses. En 268 casos se trató de una artroplastia primaria y en 72 se trató de un procedimiento de revisión. Diez cotilos tuvieron que ser recambiados por movilización. Las complicaciones (infección, migración) fueron más frecuentes en los recambios de prótesis. El análisis de supervivencia, con la revisión del cotilo como criterio del fallo, mostró una tasa de supervivencia del cotilo del 96% a los 5 años en procedimientos primarios. El cotilo de Balgrist es un implante muy versátil que proporciona los resultados radiológicos satisfactorios, incluso con grandes defectos acetabulares.
PALABRAS CLAVE: Artroplastia. Acetábulo. Cadera. Supervivencia. Cotilo roscado.
RADIOLOGICAL STUDY OF THE BALGRIST EXPANSIVE CUP IN TOTAL HIP ARTHROPLASTY
ABSTRACT: The radiological results of 340 total hip arthroplasties with an uncemented Balgrist expansive socket were reviewed. The maximum follow-up was 6 years. Primary arthroplasty was performed in 268 hips and replacement arthroplasty in 72. Ten hip sockets were replaced for loosening. Complications (infection, migration) were more common in the replacement procedures. Survival analysis using socket replacement as an endpoint for failure revealed a 5-year survival of 96.29% (primary procedures). The Balgrist hip socket is a versatile implant that provides satisfactory results for various acetabular defects.
KEY WORDS: Arthroplasty. Hip. Cup. Survival analysis. Threaded cups.ci
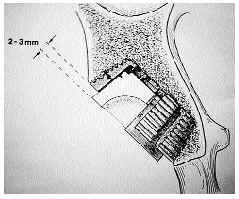
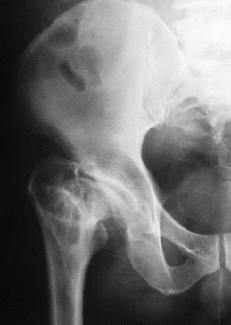
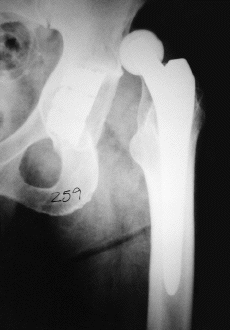
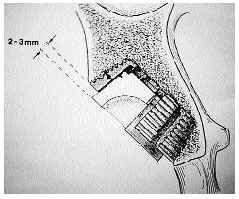
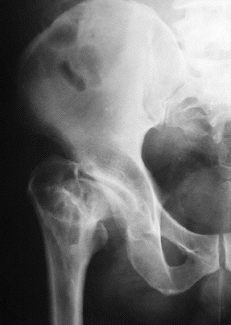
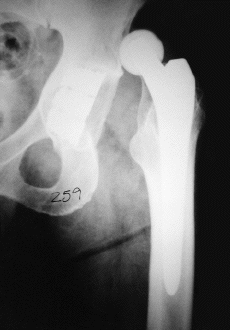
Las artroplastias no cementadas de cadera se desarrollaron sobre la hipótesis de que la fijación más biológica del implante al hueso prolongaría el tiempo de fijación estable del mismo.7,9,17,19,20,21,25,28,30,31,34En los años setenta se desarrolló un nuevo cotilo de expansión dinámica,10 implantable sin cemento, compuesto de dos piezas: un anillo expandible externo de titanio y un núcleo troncocónico de polietileno que se inserta en el interior (Fig. 1). Al introducir dicho núcleo de polietileno se produce la expansión del anillo contra la cavidad acetabular previamente fresada, asegurando la estabilidad primaria necesaria.36 Posteriormente, cuando se va produciendo la remodelación ósea,8 se consigue un reasentamiento del núcleo del polietileno en el anillo expansivo por la carga.15 Presentan los resultados de la revisión radiológica de 435 artroplastias consecutivas realizadas en 391 pacientes desde 1989 a 1995. Generalmente se combinaron con vástagos femorales de Zweymüller no cementados (Fig. 2).
Figura 1. El cotilo expansivo de Balgrist se compone de un anillo exterior de titanio en el que se inserta el núcleo troncocónico de polietileno.
A
BFigura 2. A: Rx preoperatoria de un paciente varón de 52 años con secuelas de enfermedad de Perthes. B: Control radiográfico a los 12 meses de la
intervención. El resultado clínico es excelente.
Material y Método
Se han practicado un total de 435 artroplastias totales de cadera en las que se implantó un cotilo expa sivo Balgrist. Se descartaron los enfermos con menos de 6 meses de evolución, quedando un total de 340 casos en los que se dispone de historias clínicas completas (310 pacientes, 30 casos con reemplazo bilateral). En 268 casos se trató de un procedimiento primario, en 41 casos un recambio de una prótesis total previa y en 31 se trató un recambio de una hemiartroplastia fallida. Se han perdido un total de 65 casos para el seguimiento; de ellos se ha documentado el fallecimiento en 14 casos. El seguimiento medio ha sido 30 meses (mínimo, 6 y máximo, 72 meses).
La edad media en el momento de la intervención fue de 59 años (mínimo, 18 y máximo, 85 años); 75 casos eran menores de 50 años. En 212 casos (62%) la intervención se practicó en mujeres y en 128 casos (38%) en hombres. En 180 ocasiones en el lado izquierdo y en 160 el derecho. Los diagnósticos más frecuentes fueron: coxartrosis primaria (31%), fracturas subcapitales (16%), necrosis isquémica (15%) y artritis inflamatorias (13,5%) (Tabla 1). En casi la totalidad de las intervenciones (331) se utilizó un abordaje lateral de Bauer.
| Tabla 1. Diagnóstico preoperatorio. | |
| Diagnóstico | N.° casos |
| Coxartrosis | 104 |
| Fractura subcapital | 55 |
| Necrosis avascular | 51 |
| Artritis inflamatorias | 46 |
| Protusión acetabular de prótesis parciales | 34 |
| Coxartrosis postraumática | 12 |
| Coxartrosis postdisplasia | 11 |
| Otros | 27 |
El cotilo expansivo de Balgrist está disponible en seis medidas distintas (de 47 a 64 mm de diámetro), de las cuales la más utilizada fue la de 50 mm (51%). Tras unas primeras versiones preparadas para aceptar cabezas de 32 mm de diámetro, más tarde se utilizaron sistemáticamente cabezas cerámicas de
28 mm. El componente femoral fue en 317 casos (93%) un vástago Zweymüller no cementado.
En el tratamiento postoperatorio se llevó a cabo antibioterapia profiláctica parenteral con cefalosporinas y aminoglucósidos. También se practicó rutinariamente anticoagulación con heparina de bajo peso molecular, hasta la completa movilización del paciente. Salvo contraindicaciones, la carga se autorizó en la primera semana postoperatoria.
El estudio radiológico estándar se realizó con proyección anteroposterior de la pelvis y proyecciones axiales bilaterales. Se valoraron seriadamente los cambios de posición del cotilo (migración, basculación) utilizando los criterios de Heekin y cols.,17 según los cuales se considera migración un desplazamiento mayor de 5 mm. También se registró la aparición de zonas de radiolucencia (según la clasificación de De Lee y Charnley),11 osteolisis y osificaciones ectópicas. Dada la morfología troncocónica del cotilo, no se pudo realizar en radiografías estándar una medida fiable del desgaste del componente de polietileno.18
Para la evaluación de los resultados se utilizó el análisis de la supervivencia,12 para lo cual se elaboró una tabla de supervivencia,26 utilizando como criterio de fracaso el momento de la cirugía de revisión. Para cada intervalo se calcularon las tasas de supervivencia, y los intervalos de confianza se calcularon al 95% asumiendo una distribución normal. El resto del análisis estadístico se realizó con un ordenador personal con software SPSS 6.0.
Resultados
Resultados radiológicos
El hallazgo radiológico más frecuente (77%) fue la esclerosis ósea en la zona I. En cuatro casos aparecieron zonas de radiolucencia (dos en procedimientos de revisión) y en un caso una lesión lítica en zona I. En 14 casos se detectó una migración mayor de 0,5 cm (cinco de ellos sobre recambios de prótesis totales), aunque excepto en dos casos no han superado 1 cm. En todos estos cotilos existieron defectos acetabulares que precisaron relleno con injerto óseo. En ninguno de los casos de migración (excepto en un paciente) existió clínica relevante, por lo que no se ha planteado el recambio del componente.
Las calcificaciones periarticulares fueron ausentes o mínimas en un 87% de los casos. Trece caderas presentaron calcificaciones importantes (grados III
y IV de Brooker), dos de ellas habían evolucionado a una casi completa anquilosis. Los enfermos con calcificaciones grados III y IV presentaron una menor puntuación clínica postoperatoria, siendo la diferencia estadísticamente significativa (p < 0,005).
Complicaciones
Tres pacientes fallecieron en el período perioperatorio; de éstos, un exitus se produjo en la misma intervención. Las complicaciones tromboembólicas fueron raras, con cuatro casos diagnosticados de tromboembolismo pulmonar, con evolución favorable.
En 11 casos se produjo luxación de la prótesis (Fig. 3), de los que ocho se resolvieron satisfactoriamente con reducción cerrada, permaneciendo estables hasta la última revisión. En un caso fue precisa la reducción abierta. En dos casos con luxaciones repetidas se decidió practicar un procedimiento de Girdlestone. Las luxaciones fueron tres veces más frecuentes en los procedimientos de revisión (10%): tres casos sobre recambios de prótesis parciales y cuatro sobre recambios de prótesis totales.
Figura 3. Paciente varón de 56 años de edad afecto de artritis reumatoide. En el postoperatorio se presentó luxación de la prótesis, que se resolvió mediante reducción cerrada bajo anestesia. Tras 2 años de evolución el resultado clínico es bueno, sin nuevos episodios de luxación.
Diez pacientes presentaron un cuadro de infección profunda, de los cuales seis fueron en procedimientos primarios y cuatro en artroplastias de revisión. En dos ocasiones se practicó drenaje y desbridamiento de la zona, instaurando un sistema de lavado; en otros cinco casos fue necesaria la retirada de la prótesis y la colocación de un sistema de lavado y la instauración de antibioterapia parenteral prolongada específica.
Se realizaron 10 recambios del componente acetabular; en un caso se apreció rotura del anillo expansible de titanio. En ninguno de los implantes revisados se ha detectado desgaste anormal del componente de polietileno.3 En dos casos la indicación del recambio se decidió al comprobar en el control postoperatorio inmediato un cotilo verticalizado y con cobertura insuficiente. Fueron precisas dos reintervenciones en los dos casos de luxación central de cadera tratados de manera primaria con artroplastia. Tres de los recambios se practicaron en artroplastias de revisión.
Utilizando el momento de la cirugía de revisión como punto de referencia se calcularon anualmente las tasas de supervivencia, tanto para la serie global como para los procedimientos primarios exclusivamente. La tasa de supervivencia acumulada de la prótesis en conjunto a los 5 años para la serie global es de un 91% (± 4,5%). Cuando sólo se tuvieron en cuenta los recambios atribuibles a aflojamiento aséptico del cotilo, la tasa de supervivencia a los 5 años es del 95% (± 2,7%) y a los 6 años del 92% (± 6,8%) (Tabla 2). Cuando se tuvieron en cuenta procedimientos primarios exclusivamente, la supervivencia a los 6 años alcanza el 92% (± 8,5%) (Tabla 3).
| Tabla 2. Serie completa. Aflojamiento aséptico cotilo. | |||||||||
| Meses interven- ción | N.° inicio | Fallo | Retirados | N.° riesgo | Tasa fallo (%) | Tasa éxito (%) | Tasa supervivencia (%) | Desviación estándar | Intervalo confianza (95%) |
| 0-12 | 340 | 1 | 7 | 336,5 | 0,3 | 99,7 | 99,7 | 0,3 | 0,58 |
| 13-24 | 332 | 4 | 89 | 287,5 | 1,4 | 98,6 | 98,3 | 0,69 | 1,35 |
| 25-36 | 239 | 2 | 96 | 191 | 1,05 | 98,95 | 97,2 | 0,74 | 1,44 |
| 37-48 | 141 | 1 | 52 | 115 | 0,8 | 99,2 | 96,4 | 0,87 | 1,7 |
| 49-60 | 88 | 1 | 32 | 72 | 1,4 | 98,6 | 95,1 | 1,38 | 2,7 |
| 61-72 | 55 | 1 | 54 | 28 | 3,6 | 96,4 | 91,7 | 3,51 | 6,87 |
| Tabla 3. Serie completa. Aflojamiento aséptico cotilo. | |||||||||
| Meses interven- ción | N.° inicio | Fallo | Retirados | N.° riesgo | Tasa fallo (%) | Tasa éxito (%) | Tasa supervivencia (%) | Desviación estándar | Intervalo confianza (95%) |
| 0-12 | 268 | 1 | 5 | 265,5 | 0,4 | 99,6 | 99,6 | 0,38 | 0,74 |
| 13-24 | 262 | 2 | 72 | 226 | 0,9 | 98,1 | 98,7 | 0,62 | 1,22 |
| 25-36 | 188 | 2 | 78 | 149 | 1,3 | 98,7 | 97,4 | 0,94 | 1,85 |
| 37-48 | 108 | 1 | 43 | 86,5 | 1,1 | 98,9 | 96,2 | 1,15 | 2,25 |
| 49-60 | 64 | 0 | 20 | 54 | -- | 100 | 96,2 | -- | -- |
| 61-72 | 44 | 1 | 43 | 22,5 | 4,4 | 95,6 | 92 | 4,34 | 8,52 |
Discusión
Desde 1989 el cotilo expansivo Balgrist está siendo utilizado de modo exclusivo en las artroplastias totales de cadera practicadas en nuestro centro, tanto en procedimientos primarios como de revisión. La técnica quirúrgica es relativamente simple y la preparación del lecho no supone una gran disminución de la reserva ósea.35 La característica fundamental de su diseño es la gran calidad del anclaje primario, pudiéndose realizar incluso sobre defectos acetabulares importantes,10 sin precisar el apoyo de otros elementos como tornillos.6,36
Como sólo se estudia el componente acetabular, prescindimos de presentar con detalle los resultados clínicos obtenidos, si bien, como en todo reemplazo articular de la cadera, el dolor tras la cirugía mostró una importante mejora.2,14,17,23,25,28,29,33 A los 6 meses el 81% de los pacientes refirieron ausencia de dolor o dolor ligero, con disminución importante del consumo de analgésicos (el 72% de los enfermos consumían AINE antes de la intervención).
La evolución radiológica se ha centrado en la detección de cambios de posición del componente acetabular.13,27 Con el uso de placas radiográficas estándar la precisión es baja en la medida de pequeñas migraciones del cotilo,32 presentando sólo un 4% de los casos (14 caderas) una migración mayor de 5 mm. Tan sólo un paciente presentó sintomatología, estando pendiente de cirugía de revisión. En todos los casos la expansión del cotilo se practicó sobre un lecho de injertos. Es posible que en algunos casos la migración corresponda al asentamiento del cotilo sobre los injertos por su carácter expansivo. Será necesario un período de seguimiento mayor para examinar la relevancia clínica de este fenómeno y comprobar si su frecuencia y magnitud aumentan con el tiempo.
En la cirugía de revisión, como era previsible, las complicaciones fueron más frecuentes. La frecuencia de infección fue más del doble en los recambios (5,5 frente al 2,2%), así como también
se presentó una mayor incidencia de movilizaciones (4,1 frente al 2,6%) y de luxaciones (10 frente
al 1,5%).
Las calcificaciones periarticulares se presentaron en el 13% de las caderas, siendo severas en el 4,5%.1,24 La aparición de pequeñas calcificaciones no se tradujo en un peor resultado clínico; sin embargo, en enfermos con calcificaciones grados III
y IV, según la clasificación de Brooker,4 sí se apreció una repercusión funcional.
El análisis de supervivencia debe ser valorado en función corta para este tipo de estudios.26,35 Con una evolución de 5 a 6 años no permite extraer conclusiones;25 sin embargo, los resultados obtenidos a los 5 años son muy esperanzadores, igualando o superando los resultados de series similares publicadas.16,17,22,28Teniendo en cuenta las revisiones por aflojamiento aséptico del cotilo, la supervivencia a los 5 años alcanza el 95%, lo que se interpreta como un dato muy satisfactorio.
Bibliografía
1. Ahrengart, L: Periarticular heterotopic ossification after total hip arthroplasty. Clin Orthop, 263: 49-57, 1991.
2. Álvarez Galovich, L; Abril Martín, JC; Calvo Crespo, E, y Vallejo Galbete, JC: Estudio comparativo de tres tipos de acetábulos cementados. Rev Ortop Traumatol, 37: 356-361, 1993.
3. Berry, DJ; Lowry, CL; Scott, RD; Cabanela, ME, y Poss, R: Catastrophic failure of the polyethylene liner of uncemented acetabular components. J Bone Joint Surg, 76B: 575-578, 1994.
4. Brooker, AE; Bowerman, JW; Robinson, RA, y Riley LH: Ectopic ossification following total hip replacement. Incidence and a method of classification. J Bone Joint Surg, 55A: 1629-1632, 1973.
5. Bryant, MJ; Kernohan, WG; Nixon, JR, y Mollan, RAB: A statistical analysis of hip scores. J Bone Joint Surg, 75B: 705-709, 1993.
6. Buechel, FF; Drucker, D; Jasty, M; Jiranek, W, y Harris, WH: Osteolysis around uncemented acetabular components of cobalt-chrome surface replacement hip arthroplasty. Clin Orthop, 298: 202-211, 1994.
7. Callaghan, JJ; Dysart, SH, y Savory CG: The uncemented porous-coated anatomic total hip prosthesis. Two-year results of a prospective consecutive series. J Bone Joint Surg, 70A: 337-341, 1988.
8. Cook, SD; Thomas, KA; Barrack, RL, y Whitecloud, TS: Tissue growth into porous-coated acetabular components in 42 patients. Clin Orthop, 283: 163-170, 1992.
9. Curtis, MJ; Jinnah, RH; Wilson, VD, y Hungerford, DS: The initial stability of uncemented acetabular components. J Bone Joint Surg 74B : 372-378, 1992.
10. D''Antonio, JA; Capello, WN; Borden, LS; Bargar, WL; Bierbaum, BF; Boettcher, WG; Steinberg, ME; Stulberg, SD, y Wedge, JH: Classification and management of acetabular abnormalities in total hip arthroplasty. Clin Orthop, 243: 127-137, 1989.
11. De Lee, JG, y Charnley, J: Radiological demarcation of cemented sockets in total hip replacement. Clin Orthop, 121: 20-32, 1976.
12. Dorey, F, y Amstutz, HC: The validity of survivorship analysis in total joint arthroplasty. J Bone Joint Surg, 71A: 544-548, 1989.
13. Engh, CA; Massin, P, y Suthers, KE: Roentgenographic assesment of the biologic fixation of porous-surfaced femoral components. Clin Orthop, 257: 107-128, 1990.
14. Goetz, DD; Smith, EJ, y Harris, WH: The prevalence of femoral osteolysis associated with components inserted with or without
cement in total hip replacements. J Bone Joint Surg, 76A: 1121-1129, 1994.
15. Hauser, R; Jacob, HAC, y Schreiber, A: The Balgrist hip socket for fixation without cement: Analysis of 387 primary total hip replacements. Bull Hosp Jt Dis, 54: 180-185, 1996.
16. Havelin, LI; Espehaug, B; Vollset, y Engesaeter, LB: Early failures among 1400 cemented and 1326 uncemented prostheses for
primary coxarthrosis. The Norwegian Arthroplasty Register, 1987-1992. Acta Orthop Scand, 65: 1-6, 1994.
17. Heekin, RD; Callaghan, JJ; Hopkinson, WJ; Savory, CG, y Xenos, JS: The porous-coated anatomic total hip prosthesis, inserted
without cement. J Bone Joint Surg, 75A: 77-91, 1993.
18. Hernández, JR; Keating, EM; Faris, PM; Meding, JB, y Ritter, MA: Polyethylene wear in uncemented acetabular components. J Bone Joint Surg, 76B: 263-266, 1994.
19. Jacob, HAC, y Hilfiker, B: The self locking Balgrist hip socket for cement-free fixation. History of development and clinical experience. Z Orthop, 128: 254-261, 1990.
20. Johnston, RC; Fitzgerald, RH; Harris, WH; Poss, R; Müller, ME, y Sledge, CB: Clinical and radiographic evaluation of total hip
replacement. J Bone Joint Surg, 72A: 161-168, 1990.
21. Learmonth, ID; Spirakis, A, yRodríguez Merchán, EC: Perspectivas actuales de las prótesis totales de cadera. Rev Ortop Traumatol, 37: 180-185, 1993.
22. Lins, RE; Barnes, BC; Callaghan, JJ; Mair, SD, y McCollum, DE: Evaluation of uncemented total hip arthroplasty in patients with avascular necrosis of the femoral head. Clin Orthop, 297: 168-173, 1993.
23. López-Durán, L; Cabadas, MI; Fernández Fernández-Arroyo, JM; Zarzoso, R; Sánchez Barbero, JC, y Granado, J: LD hip arthroplasty. Design concepts and first clinical trials of a new modular system. Clin Orthop, 283: 39-48, 1992.
24. Maloney, WJ; Krushell, RJ; Justy, M, y Harris, WH: Incidence of heterotopic ossification after total hip replacement: Effect of the type of fixation of the femoral component. J Bone Joint Surg, 73A: 191-193, 1991.
25. Morscher, E; Bereiter, H, yLampert, C: Cementless press-fit cup. Clin Orthop, 249: 12-20, 1989.
26. Murray, DW; Carr, AJ, y Bulstrode, C: Survival analysis of joint replacements. J Bone Joint Surg, 75B: 697-704, 1993.
27. Onsten, I; Carlsson, AS; Ohlin, A, y Nilsson, JA: Migration of acetabular components, inserted with and without cement, in one-stage bilateral hip arthroplasty. A controlled, randomized study using roentgenstereophotogrammetric analysis. J Bone Joint Surg, 76A: 185-194, 1994.
28. Owen, TD; Morán, CG; Smith, SR, y Pinder, MI: Results of uncemented porous-coated anatomic total hip replacement. J Bone Joint Surg, 76B: 258-262, 1994.
29. Pardo Montaner, J, yBarrer Carsi, M: Acetábulo de Endler. Seguimiento clinicorradiológico. Rev Ortop Traumatol, 35: 291-295, 1991.
30. Ritter, MA; Keating, EM; Faris, PM, y Brugo, G: Metal-backed acetabular cups in total hip arthroplasty. J Bone Joint Surg, 72A: 672-678, 1990.
31. Schmalzried, TP; Guttmann, D; Grecula, M, y Amstutz, HC: The relationship between the design, position and articular wear of
acetabular components inserted without cement and the development of pelvic osteolysis.J Bone Joint Surg, 76A: 677-688, 1994.
32. Schmalzried, TP, yHarris, WH: The Harris-Galante porous-coated acetabular component with screw fixation.J Bone Joint Surg, 74A: 1130-1139, 1992.
33. Seral, F; Villar, JM; Esteller, A; Vivar, FG; Abad, I; Martínez, M; Jordá, E, y Espinar, E: Five-year follow-up evaluation of the noncemented press-fit titanium hip-joint endoprosthesis.Clin Orthop, 283: 49-56, 1992.
34. Tanzer, M; Drucker, D; Jasty, M; McDonald, M, y Harris, WH: Revision of the acetabular component with an uncemented Harris-Galante porous-coated prosthesis. J Bone Joint Surg, 74A: 987-994, 1992.
35. Vicent Carsi, V; Pardo Montaner, J, y Magraner Pons, JV: Seguimiento a largo plazo de un cotilo roscado, troncocónico sin cementar. Rev Ortop Traumatol, 40: 426-430, 1996.
36. Wasielewski, RC; Cooperstein, LA; Kruger, MP, y Rubash, HE: Acetabular anatomy and the transacetabular fixation of screws in
total hip arthroplasty. J Bone Joint Surg, 72A: 501-508, 1990.