1) Recordar el diagnóstico de los osteomas osteoides (OO) del pie; y 2)definir las indicaciones de su tratamiento en el retropié.
Material y métodoSe han revisado un total de 5 osteomas osteoides (3 localizados en el astrágalo y 2 en el calcáneo). El diagnóstico se estableció por datos clínicos y de imagen. En todos los casos se identificó un nidus calcificado en la TC, edema óseo perilesional en la RM y captación focal gammagráfica. Se realizaron 2 termoablaciones con ondas de radiofrecuencia y 3 resecciones: 2 abiertas y una artroscópica. Se evaluaron los resultados clínicos y oncológicos al final del seguimiento.
ResultadosNo se registró ninguna complicación. El resultado clínico fue excelente en todos los casos. Un paciente fue tratado inicialmente con cirugía abierta y, después, por fracaso del procedimiento, mediante termoablación. No hubo recidivas después de un tiempo medio de seguimiento de 4 años y 6 meses (rango: 1-12 años).
DiscusiónLos OO del retropié son poco frecuentes y su diagnóstico se basa en la conjunción de datos clínicos con los característicos hallazgos de imagen. El tratamiento depende del asiento del nidus y de las relaciones de este con estructuras anatómicas próximas.
ConclusionesEl diagnóstico de un OO del retropié puede asegurarse cuando los datos epidemiológicos, clínicos y de imagen son compatibles con la enfermedad. La termoablación está indicada en casos intracorticales o esponjosos en los que el nidus dista más de 1cm de la piel y de estructuras neurovasculares mayores. En el resto de casos una resección abierta o artroscópica sería de elección.
1) to set a reminder of the diagnostic approach to osteoid osteomas (OOs) of the foot; 2) to define the indications of treatment for hindfoot OOs.
Material and method5 OOs were checked (3 cases located in the talus and two cases in calcaneus). The diagnosis was established by clinical and imaging data. In all cases, a calcified nidus was identified on CT, perilesional bone oedema on MRI and focal scintigraphic uptake. Two cases were treated with radiofrequency ablation (RFA) and 3 cases with surgical resections: two open surgeries and one arthroscopic surgery. Clinical and oncological outcomes were evaluated at the end of the follow-up.
ResultsNo complications were reported. The clinical outcome was excellent in all cases. One patient was initially treated with open surgery and then subsequently with RFA due to failure of the procedure. There were no recurrences after an average follow-up time of 4 years and 8 months (range, 1-12 years).
DiscussionHindfoot OOs are uncommon and their diagnosis is based on clinical data in conjunction with characteristic imaging findings. Their treatment choices depend on the location of the nidus and relationships with nearby anatomical structures.
ConclusionsThe diagnosis of an OO of the hindfoot can be ensured when the epidemiological, clinical and imaging data are compatible with this pathological entity. RFA is indicated for intracortical or cancellous cases in which the nidus is more than 1cm off the skin and significant neurovascular structures. For all other cases an open surgical resection or arthroscopic resection would be the first choice.
El osteoma osteoide (OO) es un tumor óseo benigno formador de hueso de menos de 2cm de diámetro. Se caracteriza por un nidus bien vascularizado de tejido conectivo y trabéculas entrelazadas de osteoide y hueso calcificado rodeado de osteoblastos1,2. La forma típica corresponde a un paciente de 10-20 años que consulta por dolor intenso de predominio nocturno en el muslo, cadera y/o rodilla que suele aliviarse con ácido acetil salicílico u otros antiinflamatorios (antiinflamatorios no esteroideos). En las pruebas de imagen se identifica un nidus, calcificado o no, rodeado de edema trabecular y reacción perióstica, habitualmente localizado en la diáfisis de un hueso largo de los miembros inferiores3,4.
Los OO del pie son poco frecuentes, aunque hay muchas publicaciones específicas en ese asiento. La mayoría, sin embargo, son casos clínicos aislados5–15 o series de muy pocos casos con localizaciones dispares16-23. La presentación clínica, por otra parte, suele ser atípica debido al carácter periarticular del tumor en una región como el pie, de anatomía compleja. Por todo ello el diagnóstico y, consecuentemente, el tratamiento, a menudo se retrasan más de lo deseable, pudiendo ser causa de rigideces, contracturas o atrofias musculares, lesiones fisarias, cambios crónicos en la remodelación del hueso y, finalmente, artrosis. Por motivos similares el tratamiento de los OO en el pie tampoco está tan consensuado como en otras localizaciones, donde la ablación con ondas de radiofrecuencia del nidus (ARF), también conocida como termoablación, ha sustituido a la resección en bloque como técnica de elección8,16,19,24-27.
El objetivo de nuestro trabajo es recordar la presentación clínica y en imágenes de los OO del retropié, para facilitar su diagnóstico precoz y hacer una propuesta de indicación de las diferentes técnicas de tratamiento disponibles en esta localización.
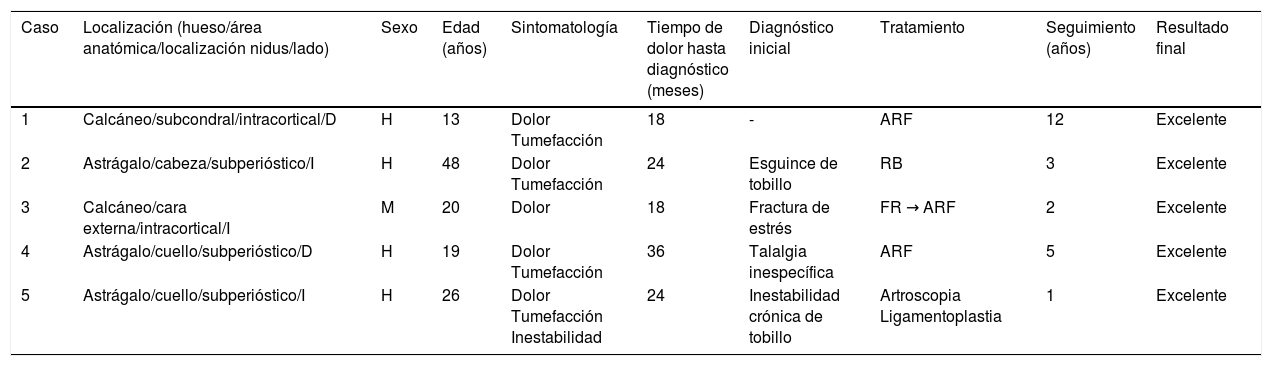
Material y métodoEn los servicios de cirugía ortopédica y traumatología de los autores del estudio, desde 2005 hasta la actualidad, se han tratado 5 OO del pie: 3 casos localizados en el astrágalo y 2 en el calcáneo. Sus características epidemiológicas, clínicas y de imagen (radiografía simple, gammagrafía ósea, TC y RM) se detallan en la tabla 1. El diagnóstico y la decisión terapéutica en todos los casos se hizo en función de ellas.
Resumen de los casos de la serie
| Caso | Localización (hueso/área anatómica/localización nidus/lado) | Sexo | Edad (años) | Sintomatología | Tiempo de dolor hasta diagnóstico (meses) | Diagnóstico inicial | Tratamiento | Seguimiento (años) | Resultado final |
|---|---|---|---|---|---|---|---|---|---|
| 1 | Calcáneo/subcondral/intracortical/D | H | 13 | Dolor Tumefacción | 18 | - | ARF | 12 | Excelente |
| 2 | Astrágalo/cabeza/subperióstico/I | H | 48 | Dolor Tumefacción | 24 | Esguince de tobillo | RB | 3 | Excelente |
| 3 | Calcáneo/cara externa/intracortical/I | M | 20 | Dolor | 18 | Fractura de estrés | FR → ARF | 2 | Excelente |
| 4 | Astrágalo/cuello/subperióstico/D | H | 19 | Dolor Tumefacción | 36 | Talalgia inespecífica | ARF | 5 | Excelente |
| 5 | Astrágalo/cuello/subperióstico/I | H | 26 | Dolor Tumefacción Inestabilidad | 24 | Inestabilidad crónica de tobillo | Artroscopia Ligamentoplastia | 1 | Excelente |
ARF: ablación por radiofrecuencia; D: derecho; FR: fresado; H: hombre; I: izquierdo; M: mujer; RB: resección en bloque.
Cuando el nidus distaba más de 1cm de la piel se realizó termoablación del nidus con ondas de radiofrecuencia guiada por TC (casos 1 y 4). Si el nidus distaba menos de 1cm de la piel se realizó una resección quirúrgica: en bloque cuando era muy accesible (caso 2) o mediante fresado abierto (caso 3) o artroscópico (caso 5) (tabla 1). El caso 3 fue tratado inicialmente con fresado abierto, y después, por fracaso del procedimiento, mediante termoablación. En el caso 5 se asoció una ligamentoplastia del ligamento talofibular anterior (LTFA) por inestabilidad crónica del tobillo previa al diagnóstico del osteoma osteoide. En los 2 casos en los que el nidus fue resecado se ratificó el diagnóstico mediante estudio histopatológico (casos 2 y 5).
Después de la intervención todos los pacientes fueron revisados clínicamente al mes, a los 3, 6 y 12 meses, así como telefónicamente en la actualidad, con motivo del estudio. Se valoraron las complicaciones de los procedimientos quirúrgicos y sus resultados, tanto clínicos como oncológicos. Los resultados clínicos se evaluaron en función de la presencia o no de dolor y su intensidad (en caso de existir), de la movilidad del tobillo comparada con la del contralateral sano y de la función según la actividad desarrollada por el paciente. Los resultados oncológicos fueron evaluados en términos de recurrencia o no al final del seguimiento. El tiempo medio de seguimiento de los casos fue de 4 años y 8 meses (rango: 1-12 años).
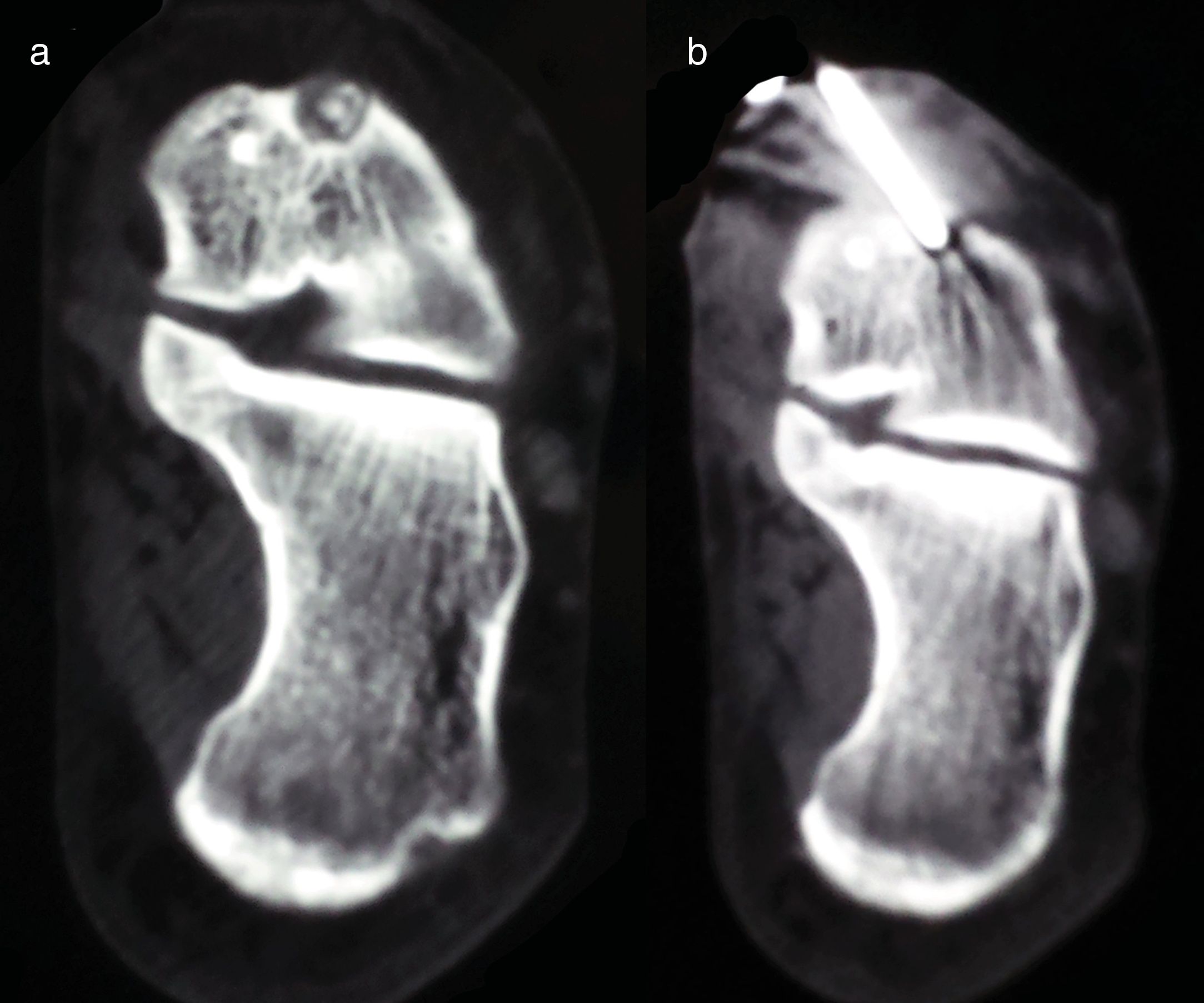
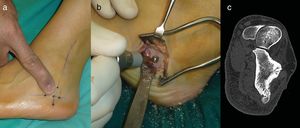
Procedimientos quirúrgicosAblación del nidus con ondas de radiofrecuencia guiada por tomografía computarizada (casos 1, 3 y 4)El procedimiento de ARF fue descrito con detalle en publicaciones previas de uno de los autores8,28. En todos los casos la temperatura del electrodo se elevó hasta los 90°C durante 6minutos con un generador de ondas de radiofrecuencia (Radionics RFG-3CF). En ningún caso se obtuvo muestra para estudio anatomopatológico posterior. Los pacientes fueron dados de alta hospitalaria al día siguiente del procedimiento (fig. 1).
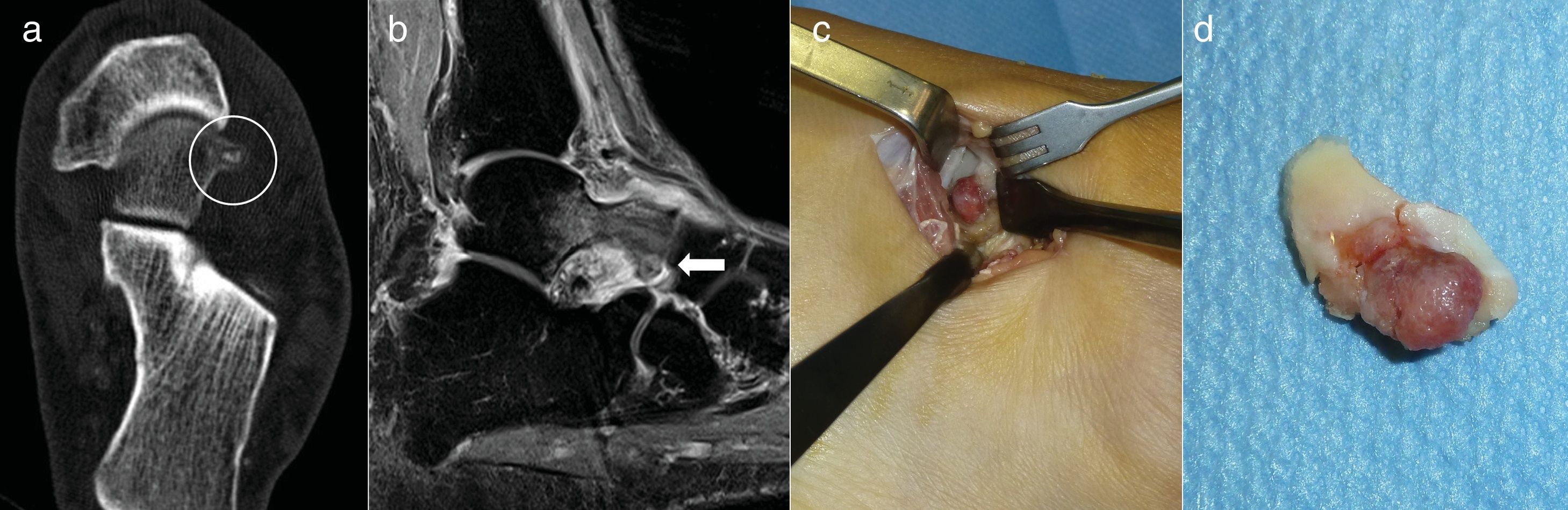
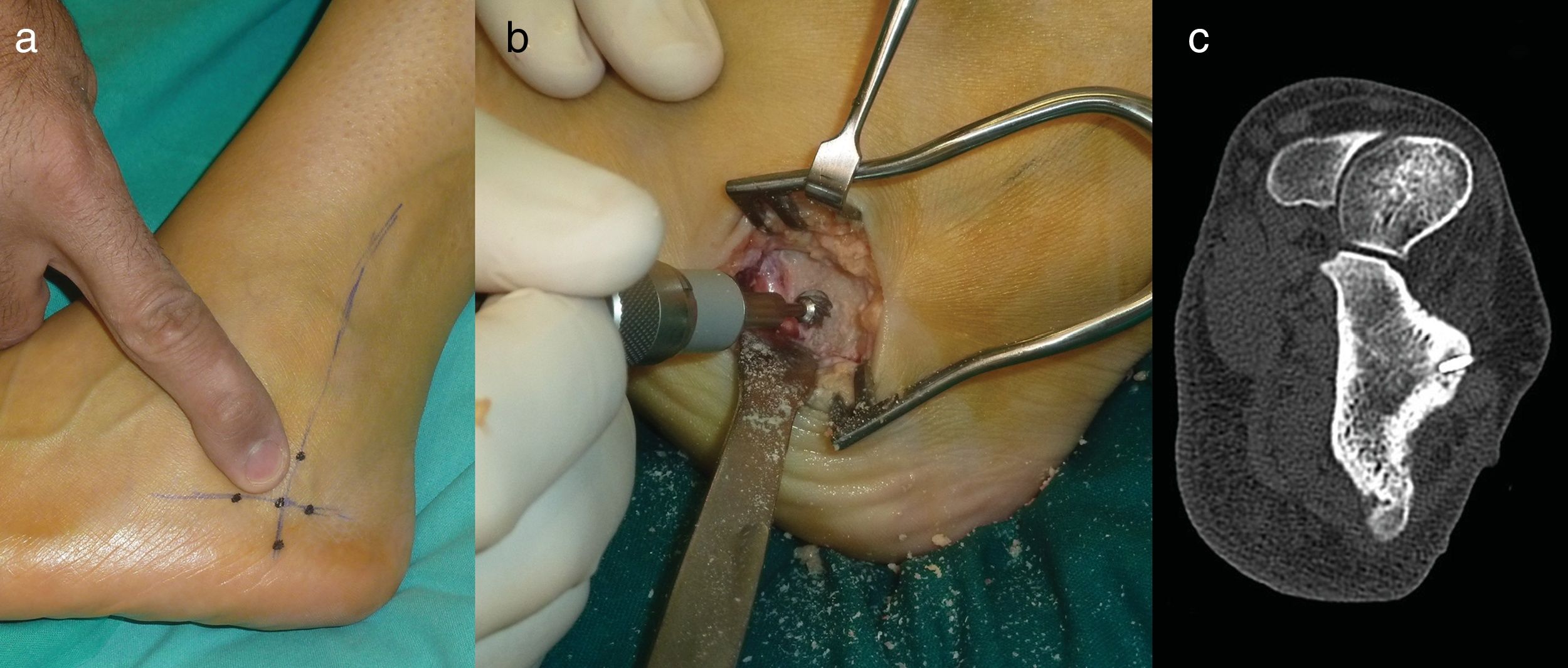
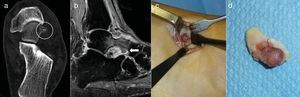
Resección en bloque (caso 2)Con torniquete de isquemia en el muslo se realizó un abordaje anterolateral de 2cm de longitud en el dorso del pie, sobre el nidus. Este se identificó con facilidad como una lesión rojiza que protruía en la cabeza del astrágalo. Una vez expuesto fue resecado en bloque con escoplo sin necesidad de injerto ni fijación adicional. El paciente fue inmovilizado con una férula y se mantuvo en descarga durante 2 semanas, al cabo de las cuales reanudó progresivamente la actividad (fig. 2).
Caso 2: TC del retropié en un plano axial demostrando el nidus calcificado (círculo) (a). RM en plano sagital localizando el nidus en la cabeza del astrágalo (flecha) con edema óseo y de partes blandas y sinovitis adyacente (b). Exposición quirúrgica del nidus para la resección en bloque (c). Pieza de resección (d).
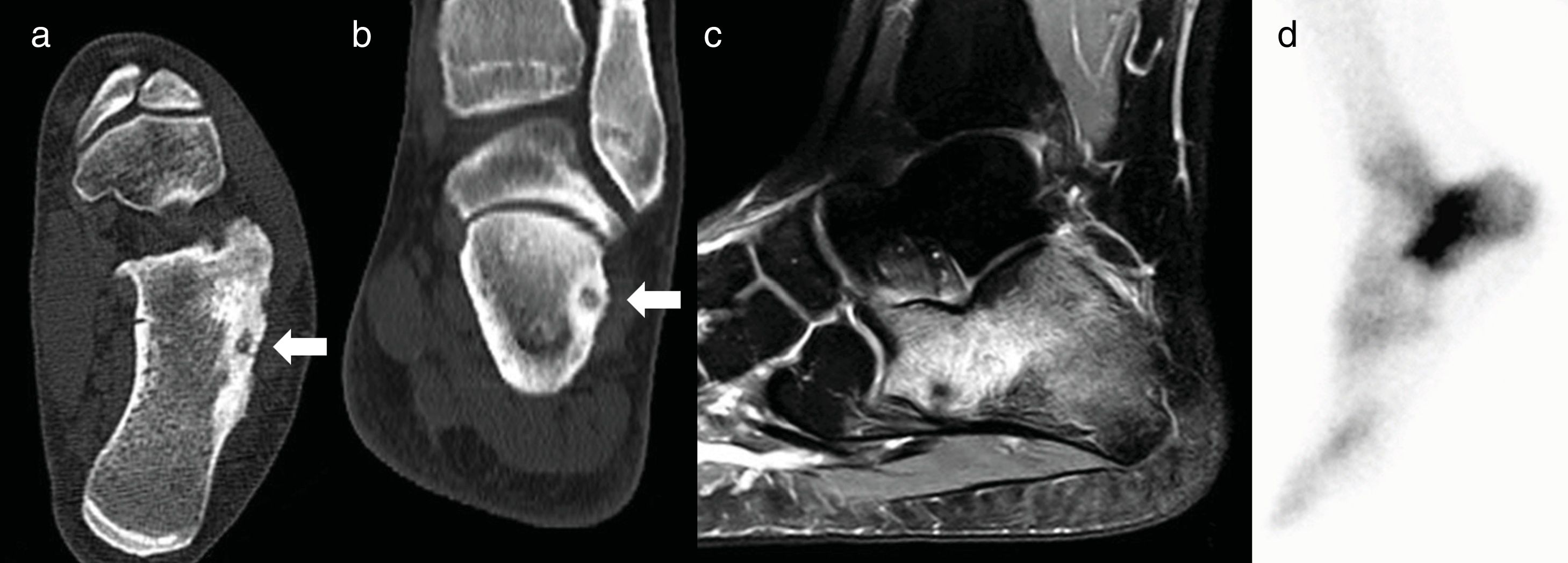
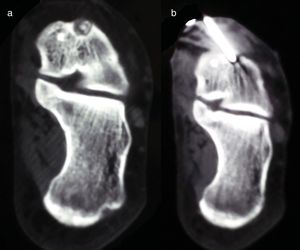
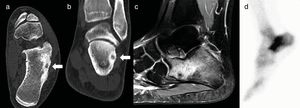
Con torniquete de isquemia en el muslo se expuso la cara externa del calcáneo y el supuesto lugar de asiento del nidus, de acuerdo a las referencias anatómicas. Con una fresa de alta velocidad se resecó la cortical externa del calcáneo y se profundizó hasta una zona de hueso esponjoso de tonalidad más rojiza, que parecía corresponderse con el nidus (fig. 3).
Caso 3: corte axial (a) y coronal (b) de TC; sagital de RM en secuencia ponderada en T2 (c); y gammagrafía ósea (d). En la TC se observa el nidus con una calcificación central (flechas); en la RM extenso edema del calcáneo, y en la gammagrafía captación focal del radionúclido que se interpretó como fractura es estrés.
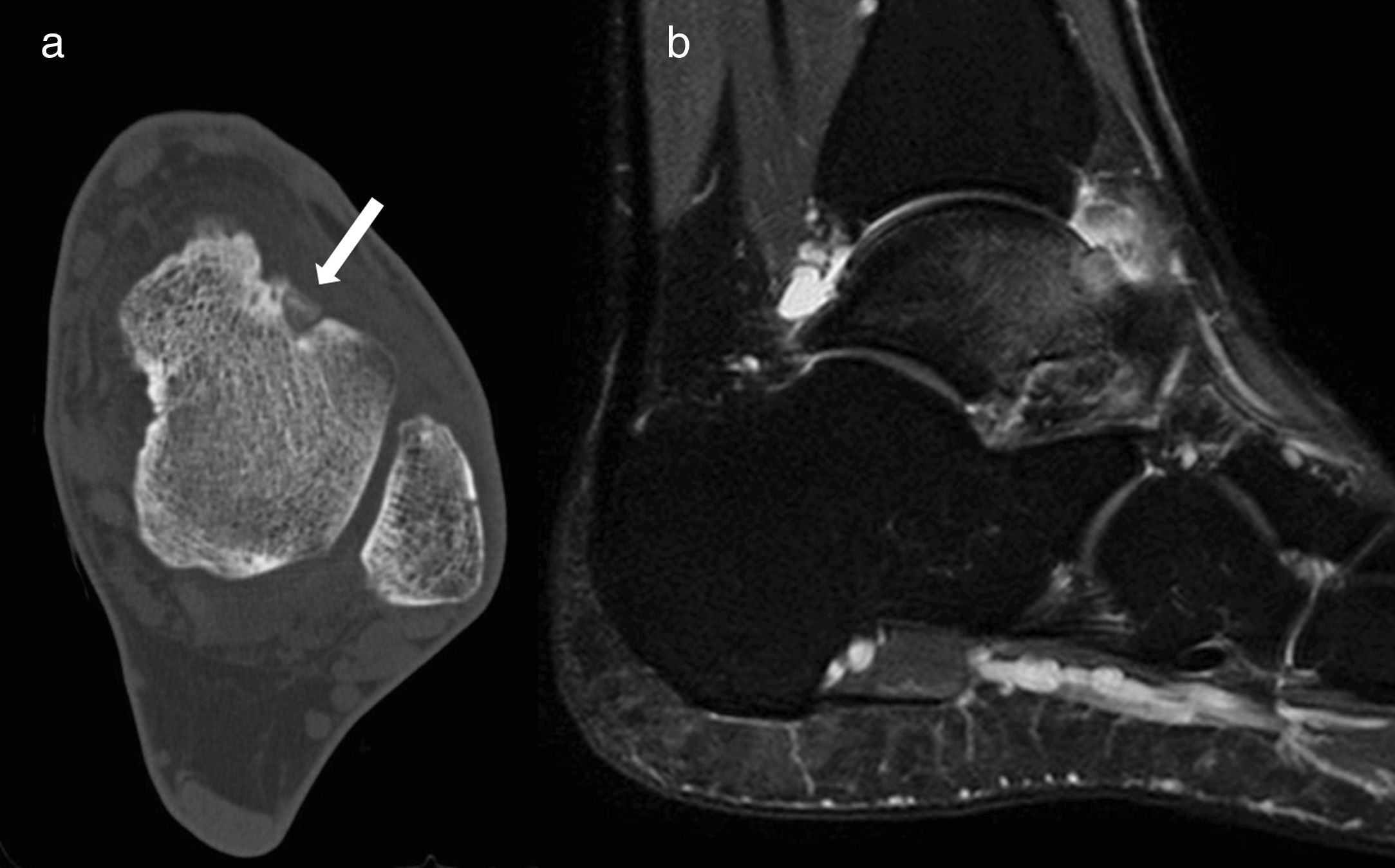
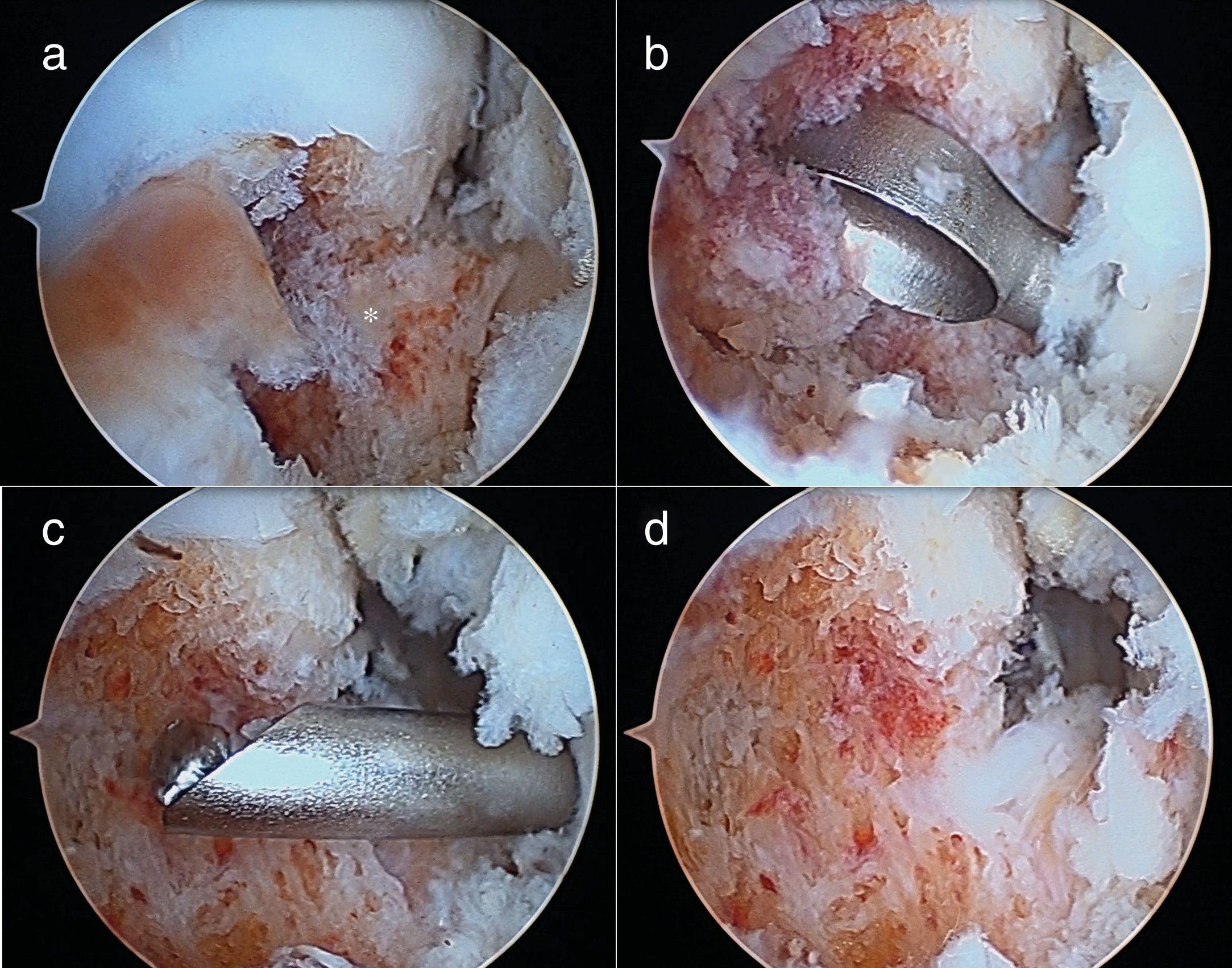
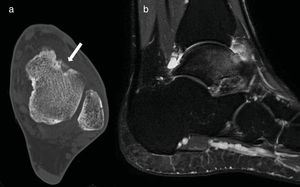
A través de los portales artroscópicos anteriores clásicos anteromedial y anterolateral se identificó el cuello del astrágalo y una prominencia de aspecto rojizo correspondiente al nidus que, por la misma vía, se resecó con cucharilla y fresa motorizada. Inmediatamente después se procedió a la reparación anatómica artroscópica de la rotura del LTFA mediante homoinjerto. El tobillo fue inmovilizado durante 4 semanas debido a la ligamentoplastia. La carga protegida fue permitida a partir de la segunda semana (figs. 4 y 5).
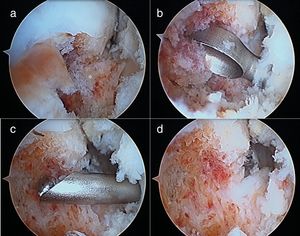
No hubo ninguna complicación intraoperatoria ni en el postoperatorio inmediato. Todos los pacientes, excepto el caso 3, refirieron mejoría del dolor al día siguiente de la intervención, con molestias diferentes a las referidas con anterioridad. En el caso 3, por persistencia de la sintomatología, se repitió la TC y se confirmó que el fresado se había realizado en un sitio equivocado. Con el consentimiento de la paciente, que aceptaba el riesgo de quemaduras en la piel por la cercanía del nidus, se realizó una termoablación con ondas de radiofrecuencia sin complicaciones (fig. 6). Desde los 3 meses de la intervención todos los pacientes estaban rigurosamente asintomáticos, con movilidad completa del tobillo y realizando una vida normal que se mantiene en la actualidad, sin recidivas del tumor. En el caso 2 se realizó una RM de control a los 6 meses de la termoablación, demostrando la resolución completa del edema de la médula ósea y de las partes blandas adyacentes. El resultado clínico de la inestabilidad de tobillo concomitante del caso 5 fue excelente.
DiscusiónEl osteoma osteoide constituye, aproximadamente, el 5% de los tumores óseos y el 11% de los benignos1. En el pie suponen el 2-10% del total3,4, prefiriendo el retropié y, en particular, el astrágalo (30-60%). En el calcáneo se localizan el 2-3% de todos los casos18. Las publicaciones al respecto suelen ser de casos clínicos aislados en el astrágalo6,7,9,12,13,15 o en el calcáneo10,14,23, o series de pocos casos localizados en el entorno del pie y tobillo. Dimnjakovic et al.20 informaron de 6 OO en el astrágalo en una serie de 9; Daniilidis et al.16 de 3 en el astrágalo y 3 en el calcáneo en una serie de 29; y Houdek et al.17 de 5 en el astrágalo y 2 en el calcáneo en una serie de 13. El-Mowafi et al.21 publicaron 4 OO en el astrágalo y uno en el calcáneo en una serie de 50 casos intraarticulares. Nuestra serie suma 5 nuevos casos a los ya publicados.
En el astrágalo la mayoría de los OO asientan en la cara dorsal del cuello y son formas subperiósticas4,20, aunque también hay casos intramedulares y localizaciones en la superficie de carga del cuerpo12 y en su segmento posterior13. En el calcáneo el nidus suele ser de asiento intramedular, a menudo subarticular23,28,29. En nuestra serie, uno de los 3 casos del astrágalo se localizó en la cabeza, en un paciente de 50 años de edad, lo que también fue una variación de la norma, ya que no es la edad habitual de presentación. Uno de los localizados en el calcáneo fue intracortical.
De forma general, los datos epidemiológicos y el dolor en los OO del pie son similares a los de otros casos en otros lugares del esqueleto17. Los de localización subperióstica suelen añadir sinovitis y derrame articular. Sin embargo, las radiografías no suelen ser diagnósticas debido a que a menudo falta la reacción perióstica, el engrosamiento cortical y la esclerosis medular reactiva alrededor del nidus que caracteriza las mismas lesiones en el esqueleto apendicular11. Por este motivo, siendo la enfermedad poco frecuente, el diagnóstico puede demorarse y confundirse, en el astrágalo, con contusiones óseas, fracturas de estrés, esguinces, pinzamientos de tobillo13, artropatías inflamatorias11,18 y/o síndromes dolorosos regionales complejos. En el calcáneo se han confundido con fracturas de estrés, pinzamiento posterior26,27, artritis, esguinces y avulsiones ligamentarias14. Un caso de nuestra serie se diagnosticó inicialmente de fractura de estrés (caso 3) y 2 de secuelas de esguinces previos (casos 2 y 5, este con rotura asociada del LTFA). La demora media del diagnóstico de nuestros casos desde el comienzo de la sintomatología fue de más de un año, próxima a los 2 años que se citan en la bibliografía17,21.
Cuando clínicamente se sospeche un OO hay que realizar una radiografía simple para descartar otra enfermedad y, después, una TC, RM y gammagrafía ósea, sin importar el orden e informando al radiólogo de la sospecha21. Una prueba de imagen aislada es insuficiente y difícil de interpretar15,20, pues la información que aporta debe integrarse con la de otras y con los datos epidemiológicos y clínicos del caso. La TC identifica y sitúa el nidus con exactitud22. La RM lo realza con la administración de contraste y demuestra edema óseo perilesional y, ocasionalmente, sinovitis en una articulación vecina. La gammagrafía ósea, aunque inespecífica y menos útil en localizaciones subperiósticas que en las clásicas intramedulares, demostraría un área focal de actividad metabólica anormal11. En este contexto, en la mayor parte de los casos el diagnóstico de un osteoma osteoide del retropié se confirma, sin necesidad de una biopsia cuando se demuestra el nidus y están presentes todos los signos referidos en las pruebas de imagen, habitualmente a partir del tercer mes del inicio de la sintomatología.
Aunque el OO puede resolverse espontáneamente con el tiempo y la administración de antiinflamatorios no esteroideos durante un periodo prolongado, las molestias y los posibles efectos secundarios del tratamiento médico continuado hacen preferible considerar otras opciones de tratamiento, cuya tasa de éxito se aproxima al 100%. Con el objetivo de eliminar o destruir el nidus, en el retropié las alternativas incluyen resecciones abiertas2 y procedimientos mínimamente invasivos como ARF guiada por TC8,16,19,24–26,29, la alcoholización21, la fotocoagulación con láser27, el trefinado5 o la resección artroscópica6,7,9,10,12. Los procedimientos percutáneos requieren menos inmovilización postoperatoria, menos tiempo en descarga y una reincorporación más temprana a las actividades de la vida diaria que la clásica resección quirúrgica, porque no hay pérdida ósea ni debilidad significativa de las estructuras adyacentes. Además, pueden llevarse a cabo de manera ambulatoria sin necesidad de ingreso del paciente. Por todo ello serían preferibles cuando pudieran practicarse.
La ARF reúne todas las condiciones para ser el primer procedimiento a considerar14,24,25,26. No obstante, tiene el inconveniente de que no puede confirmarse el diagnóstico patológico de la lesión26, y de estar contraindicada o de ser arriesgada cuando el nidus se localiza a menos de 1cm de un paquete neurovascular principal o de la piel, estructuras que se pueden quemar17. Por la proximidad del nidus a la piel se desestimó en 2 casos del astrágalo de nuestra serie (casos 2 y 5) e, inicialmente, en uno de los del calcáneo (caso 3).
La proximidad del nidus al cartílago articular podría ser otra contraindicación de la ARF porque puede producir daño condral por necrosis térmica17,21. No nos parece que este riesgo sea significativo, porque en el caso 1 de nuestra serie se ha mantenido el excelente resultado clínico 12 años después de la termoablación de un nidus subtalar28, y tampoco se han notificado efectos adversos en otros casos publicados29.
Los OO intraarticulares, habitualmente subperiósticos en el cuello del astrágalo, son excelentes candidatos a ser resecados mediante técnicas artroscópicas6,7,11,12,20. Las ventajas de la resección artroscópica incluyen la completa visualización de la escisión del nidus, la posibilidad de realizar una sinovectomía y la obtención de muestras adecuadas para su estudio anatomopatológico20. No obstante, las muestras obtenidas pueden ser inadecuadas debido a los artefactos producidos por el instrumental. También se puede acceder a lesiones intramedulares a través de túneles óseos realizados por vía artroscópica. En el calcáneo la resección artroscópica parece más exigente y no se ha generalizado, aunque se ha publicado un caso de asiento similar a uno de nuestros pacientes en el que se accedió al nidus a través de un abordaje artroscópico subtalar10.
La resección quirúrgica abierta continúa siendo el tratamiento de elección en casos en los que haya dudas en el diagnóstico o contraindicaciones o fracasos de técnicas quirúrgicas percutáneas previas. La condición necesaria para que sea eficaz es que sea completa9. Cuando esto se puede garantizar, se justifica como alternativa a cualquier técnica percutánea. En uno de los 2 casos de nuestra serie no fue exitosa por un error técnico en la ejecución.
La principal limitación de nuestro estudio, aparte de su carácter retrospectivo y del pequeño tamaño muestral, fue que no hubo confirmación histológica en los casos tratados con ARF. No obstante, como ya se ha apuntado, la biopsia no es necesaria en los casos típicos26, aunque no todos los autores opinan igual24. Otra limitación es que el tiempo de seguimiento de algún caso fue corto y no permite excluir recurrencias tardías, si bien los resultados inmediatos de cualquier técnica suelen mantenerse en el tiempo20..
En conclusión, el diagnóstico de un OO del retropié puede asegurarse cuando los datos epidemiológicos, clínicos y de imagen son compatibles con la enfermedad. En el astrágalo, donde la mayoría de los OO son subperiósticos y el nidus puede estar cerca de la piel, una simple resección intralesional (eventualmente por vía artroscópica) o en bloque son alternativas sencillas, poco invasivas y curativas. En el calcáneo, donde la mayor parte de los casos son intracorticales o esponjosos, la ARF sería el procedimiento de elección, sin necesidad de estudio anatomopatológico. El asiento subcondral no parece contraindicar la técnica.
Nivel de evidenciaNivel de evidencia ii.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.