Evaluar los resultados del primer año en la artroplastia total de cadera de pacientes con osteoartritis e identificar los factores predictores de mala evolución funcional.
Material y métodoEstudio observacional, prospectivo en pacientes intervenidos en 2006 con artroplastia total de cadera en 4 hospitales de Guipúzcoa, seguidos durante un año. Variables de resultado: dolor, función física, complicaciones, mortalidad, calidad de vida mediante WOMAC y SF-12 (a 0, 3, 6 y 12 meses) y «mal resultado funcional» al año (último cuartil del WOMAC en área de función). Mediante regresión logística se estudiaron los factores predictores de mal resultado funcional.
ResultadosSe incluyeron 166 pacientes. La incidencia de complicaciones sistémicas y locales fue de 6,3 y 14,5%, respectivamente, con 4,3% de reingresos y sin fallecimientos relacionados con la cirugía. Mejoría cercana a 40 puntos en dolor, rigidez y limitación funcional del WOMAC, principalmente en los primeros tres meses postintervención. Evolución similar, pero inferior en el componente físico y mental del SF12 (12 y 8 puntos respectivamente). La puntuación previa en el área de función de WOMAC y en el componente físico del SF-12, así como la existencia de alguna complicación, son factores predictores de la mala recuperación funcional.
DiscusiónLa mejoría experimentada tras la intervención es ya muy relevante antes del tercer mes. La situación funcional y física previa a la intervención y las posibles complicaciones de la cirugía son factores determinantes de los resultados.
To evaluate the results of total hip arthroplasty in patients with osteoarthritis and to identify predictors of poor functional outcome.
Material and methodsA prospective observational study in patients operated on in 2006 with total hip arthroplasty in 4 hospitals in Guipúzcoa, followed up for 1 year. Outcome variables: pain, physical function, complications, mortality, quality of life by WOMAC and SF-12 (at 0, 3, 6 and 12 months) and «Poor functional outcome» at one year (last quartile of the WOMAC in function area). Logistic regression was performed to examine predictors of poor functional outcome.
ResultsA total of 166 patients were followed up. The incidence of systemic and local complications was 6.3% and 14.5%, respectively, 4.3% readmissions and no deaths related to surgery. Close to 40 points improvement in pain, stiffness and WOMAC functional limitation, mainly in the first 3 months after surgery. A similar trend was seen, but lower in the physical and mental component of the SF12 (12 and 8 points, respectively). The previous score on the WOMAC function area and the physical component of SF-12, and the existence of any complications, are predictors of poor functional recovery.
DiscussionThe improvement experienced after the surgery is already very important before the third month. The functional and physical status before surgery and possible complications of surgery are significant determinants of the results.
En diversos países se han descrito un aumento del uso de las artroplastias de cadera y rodilla. Por un lado, debido al envejecimiento de la población con el consiguiente incremento de enfermedades degenerativas, y por otro, a la ampliación del espectro de personas con indicación de artroplastia primaria. En el Reino Unido, en 1996 se estimó para un período de 30 años un aumento de un 40% en artroplastias de cadera, basándose en la tendencia demográfica de la población y sin tener en cuenta los posibles cambios en los criterios de indicación1. En España, se ha estudiado la evolución de las tasas de artroplastias en Cataluña, constatándose un incremento medio anual entre 1994 y 2005 del 17% para las artroplastias de rodilla y del 9% para las de cadera entre 1994 y 20002. En el País Vasco se ha producido un aumento del número de artroplastias totales de cadera (PTC) entre 1998 y 2008 de un 37%3.
La artroplastia de cadera y rodilla ha demostrado ser una intervención eficaz en el alivio del dolor y la mejora de la función en pacientes con OA (osteoartrosis) de estas articulaciones4–6. También es consistente el impacto positivo descrito sobre la calidad de vida relacionada con la salud (CVRS), término en el que se incluye además del dolor otros aspectos como capacidad funcional (labores domésticas, vuelta al trabajo), integración social, bienestar sicológico, sensación somática y satisfacción con la vida7. Los resultados varían en función de múltiples factores no necesariamente ligados a la intervención8–15, siendo en general buenos, ya que alrededor del 90% de las artroplastias de cadera terminan libres de dolor y sin complicaciones 10-15 años después de la intervención16, siendo más coste-efectivas que otro tipo de cirugías17. Sin embargo, este tipo de intervenciones no están exentas de riesgo. En la prótesis de cadera, se ha descrito una mortalidad a los tres meses entre el 0,4 y 0,7% y un índice de complicaciones graves en torno al 4%18.
El constante aumento en las tasas de esta intervención junto con la ampliación en el perfil de pacientes hace necesaria una evaluación de sus riesgos y beneficios y de los factores que se asocian con un mal pronóstico. El objetivo de este trabajo es describir la mortalidad, la incidencia de complicaciones y la ganancia en CVRS durante el primer año en los pacientes con OA que han sido intervenidos de PTC y analizar los factores predictivos de una mala evolución.
Material y métodoEstudio observacional prospectivo, en el que se incluyen los pacientes con OA de cadera intervenidos de prótesis total primaria de esta articulación en el año 2006 en hospitales públicos de Guipúzcoa (un terciario y tres comarcales).
Los pacientes fueron identificados a partir de la lista de espera quirúrgica (LEQ), a estos pacientes se les solicitó el consentimiento participar y se les realizó un cuestionario preintervención. Para conocer la representatividad de los pacientes incluidos, se compararon sus características basales, con la de los pacientes que rehusaron participar y/o que no contestaron al cuestionario preintervención.
Se recogió información del momento basal preintervención, características de la intervención, de las complicaciones, y de los resultados durante el primer año.
Variables preintervenciónLas variables preintervención incluyen: sociodemográficas (sexo, edad e índice de masa corporal [IMC]); comorbilidad (número de afecciones asociadas); riesgo quirúrgico según clasificación ASA (bajo: I, II y III/alto: IV); afectación de otra articulación (cadera contralateral, rodilla, columna, hombro, codo, muñeca); tiempo en lista de espera (meses); dolor (al caminar y en reposo); función (deambulación máxima, movilidad en escaleras, presencia de cojera y necesidad de utensilios de ayuda para caminar o desplazarse); calidad de vida con el SF-12 y el WOMAC (Western Ontario and McMaster Universities Index of Osteoarthritis), ambos traducidos y validados en castellano19,20 (el cuestionario SF-12 mide conceptos genéricos de salud. Incluye 12 ítems sobre dolor, problemas físicos y sus limitaciones, problemas emocionales y salud mental. Permite calcular una puntuación física y una puntuación mental resumen, con rango de 0 a 100, donde 0=peor puntuación posible y 100=mejor puntuación posible. El WOMAC es un cuestionario de calidad de vida específico para pacientes con OA de cadera o rodilla. Contiene 24 ítems que se agrupan en tres escalas: dolor, rigidez y capacidad funcional con rango de 0 a 100, donde 0=mejor estado de salud y 100=peor estado de salud). Características de la intervención: tipo de anestesia; duración de la intervención; tipo de fijación de la prótesis; estancia hospitalaria; transfusión de sangre (prequirúrgica, intraoperatoria o postquirúrgica).
ComplicacionesIntraoperatorias y postquirúrgicas hasta el primer año postintervención, tanto locales (infección, problemas de la herida, luxación, fractura periprotésica, lesión neurológica y hemorragia prolongada) como sistémicas (tromboflebitis, trombosis venosa profunda, tromboembolismo pulmonar, neumonía, complicación cardiovascular, genitourinaria u otras como fiebre o reacción medicamentosa) y éxitus.
Resultados clínicos y de calidad de vidaDolor (al caminar y en reposo); función (deambulación máxima, movilidad en escaleras, presencia de cojera y necesidad de utensilios de ayuda para caminar o desplazarse) fueron medidos por el cirujano antes y al año de la intervención. Los resultados en calidad de vida (SF-12, WOMAC) y satisfacción del paciente con su recuperación fueron determinados por cuestionarios autocumplimentados (se consideró que el paciente se sentía satisfecho con la intervención, cuando refería encontrarse «mucho mejor» que antes de la intervención de los síntomas de dolor, rigidez y limitación funcional y, además permanecía estable hasta el final del seguimiento). Como variable resumen de resultado se definió «mal resultado funcional» (MRF), cuando, a los 12 meses, el paciente se encontraba en el último cuartil del WOMAC en el área de función.
Fuente de datosLos datos se obtuvieron a partir de la historia clínica y de los cuestionarios SF12 y WOMAC cumplimentados por el paciente. Antes de la intervención y al año, el traumatólogo preguntó al paciente sobre el dolor y la función, mediante un cuestionario cerrado que contempla las variables descritas anteriormente. Los cuestionarios SF12 y el WOMAC fueron enviados por correo o entregados personalmente a los pacientes en la consulta previa a la intervención (momento en que se solicitó el consentimiento informado), y posteriormente a los 3, 6 y 12 meses.
Análisis de datosPara describir las características de los pacientes y las principales medidas de resultados se utilizaron medias y desviaciones estándar o proporciones. Las diferencias en dolor y función entre antes y al año de la intervención, se analizaron mediante la prueba de McNemar para datos pareados. La evolución de las escalas de CVRS se analizó con modelos lineales de medidas repetidas. Se utilizaron gráficas de Kaplan-Meier (censuras por intervalo) para representar el tiempo transcurrido hasta la recuperación. Para buscar variables predictoras de MRF se estudió su asociación con las variables basales y las complicaciones. La asociación se estudió mediante análisis univariante y posteriormente mediante análisis multivariante de regresión logística, incluyendo como variables predictoras aquellas que resultaron significativas (p<0,05) en el univariante. Se considera que el modelo multivariante tiene una buena capacidad predictiva si el área bajo la curva ROC es >0,7. Para el análisis de los datos se utilizaron los programas SPSS v.16 y R.9.1.
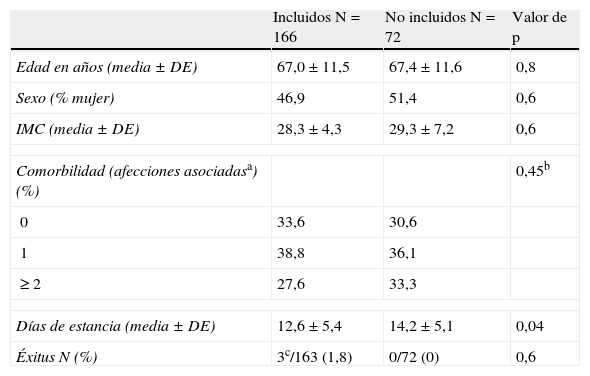
ResultadosCiento sesenta y seis pacientes fueron intervenidos por 38 cirujanos diferentes. Las vías de abordaje utilizadas fueron: 97 (58,4%) anterolateral, 29 (17,5%) transglúteo, 3 (1,8%) transtrocantérico, 17 (10,2%) posterolateral y en 20 (12%) casos se desconoce la vía. En la tabla 1 se comparan algunas características basales entre los 166 pacientes incluidos y 72 pacientes que rechazaron su inclusión. No se observaron diferencias estadísticamente significativas excepto en el caso de la estancia media, que fue dos días mayor en los no incluidos. No se ha observado ningún fallecimiento relacionado con la cirugía, tres pacientes del grupo de los incluidos fallecieron por otras causas. Entre los incluidos, hubo un 46,9% de mujeres y la media de edad fue de 67±11,6 años con un 30% por encima de los 75. Un 60,8% presentaban una o más afecciones asociadas.
Características basales de los pacientes incluidos y no incluidos
| Incluidos N=166 | No incluidos N=72 | Valor de p | |
| Edad en años (media±DE) | 67,0±11,5 | 67,4±11,6 | 0,8 |
| Sexo (% mujer) | 46,9 | 51,4 | 0,6 |
| IMC (media±DE) | 28,3±4,3 | 29,3±7,2 | 0,6 |
| Comorbilidad (afecciones asociadasa) (%) | 0,45b | ||
| 0 | 33,6 | 30,6 | |
| 1 | 38,8 | 36,1 | |
| ≥2 | 27,6 | 33,3 | |
| Días de estancia (media±DE) | 12,6±5,4 | 14,2±5,1 | 0,04 |
| Éxitus N (%) | 3c/163 (1,8) | 0/72 (0) | 0,6 |
aDesconocido en 14 casos;bChi-cuadrado de tendencia lineal; cNo relacionados con la intervención.
DE: desviación estándar; IMC: índice de masa corporal.
Un 32,9% presentaba alguna afección articular en espalda, rodilla, miembros superiores y/o cadera contralateral que pudiera interferir con el resultado de la intervención. El tiempo transcurrido desde la inclusión en la lista de espera hasta la intervención fue superior a 6 meses en el 29,5% de los pacientes, un 42,4% esperó entre 3 y 6 meses y únicamente el 28,1% esperó menos de tres meses. El riesgo quirúrgico fue bajo en el 97,5%.
La duración media de la intervención fue de 115±27,2 minutos y fue necesaria transfusión perioperatoria en el 53,9%. En dos casos se fijó la prótesis cementada, en el resto (98,7%) la prótesis no fue cementada. Únicamente se utilizó anestesia general en un 8,7%.
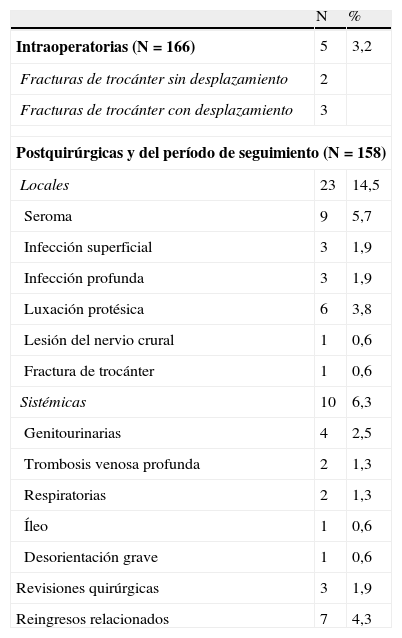
Hubo complicaciones intraoperatorias en el 3,2%. Durante el ingreso y posteriormente en el primer año de seguimiento se produjeron un 14,5% de complicaciones locales y un 6,3% de sistémicas (tabla 2).
Complicaciones
| N | % | |
| Intraoperatorias (N=166) | 5 | 3,2 |
| Fracturas de trocánter sin desplazamiento | 2 | |
| Fracturas de trocánter con desplazamiento | 3 | |
| Postquirúrgicas y del período de seguimiento (N=158) | ||
| Locales | 23 | 14,5 |
| Seroma | 9 | 5,7 |
| Infección superficial | 3 | 1,9 |
| Infección profunda | 3 | 1,9 |
| Luxación protésica | 6 | 3,8 |
| Lesión del nervio crural | 1 | 0,6 |
| Fractura de trocánter | 1 | 0,6 |
| Sistémicas | 10 | 6,3 |
| Genitourinarias | 4 | 2,5 |
| Trombosis venosa profunda | 2 | 1,3 |
| Respiratorias | 2 | 1,3 |
| Íleo | 1 | 0,6 |
| Desorientación grave | 1 | 0,6 |
| Revisiones quirúrgicas | 3 | 1,9 |
| Reingresos relacionados | 7 | 4,3 |
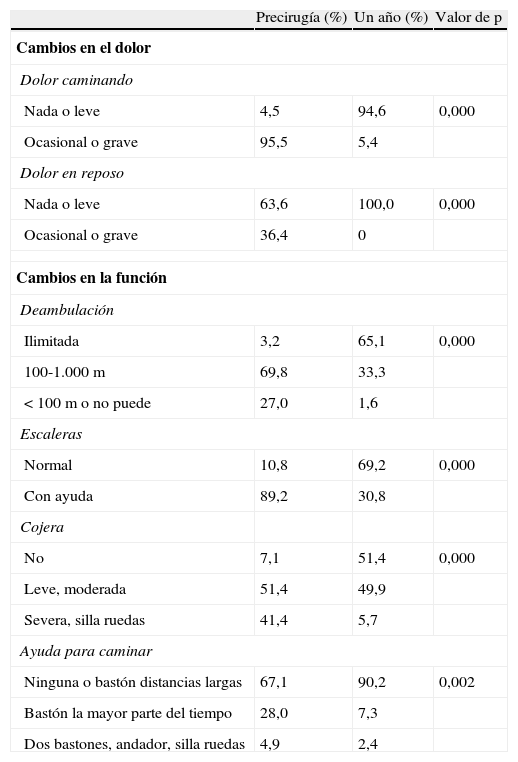
Los cambios en dolor y función determinados por el clínico son muy significativos (tabla 3). El dolor al caminar desaparece en un 90% de los pacientes y el dolor en reposo en todos los que presentaban. Antes de la cirugía prácticamente la totalidad de los pacientes tenía limitaciones en la marcha y al año un 65% consiguen un perímetro de marcha prácticamente normal para su edad. Más de un tercio de los pacientes presentaba una cojera severa o confinado en silla de ruedas y tras la cirugía esta proporción descendió al 6%. No obstante, en un 50% persiste una percepción de cojera durante la marcha.
Cambios en dolor y función determinados por los traumatólogos
| Precirugía (%) | Un año (%) | Valor de p | |
| Cambios en el dolor | |||
| Dolor caminando | |||
| Nada o leve | 4,5 | 94,6 | 0,000 |
| Ocasional o grave | 95,5 | 5,4 | |
| Dolor en reposo | |||
| Nada o leve | 63,6 | 100,0 | 0,000 |
| Ocasional o grave | 36,4 | 0 | |
| Cambios en la función | |||
| Deambulación | |||
| Ilimitada | 3,2 | 65,1 | 0,000 |
| 100-1.000m | 69,8 | 33,3 | |
| <100m o no puede | 27,0 | 1,6 | |
| Escaleras | |||
| Normal | 10,8 | 69,2 | 0,000 |
| Con ayuda | 89,2 | 30,8 | |
| Cojera | |||
| No | 7,1 | 51,4 | 0,000 |
| Leve, moderada | 51,4 | 49,9 | |
| Severa, silla ruedas | 41,4 | 5,7 | |
| Ayuda para caminar | |||
| Ninguna o bastón distancias largas | 67,1 | 90,2 | 0,002 |
| Bastón la mayor parte del tiempo | 28,0 | 7,3 | |
| Dos bastones, andador, silla ruedas | 4,9 | 2,4 | |
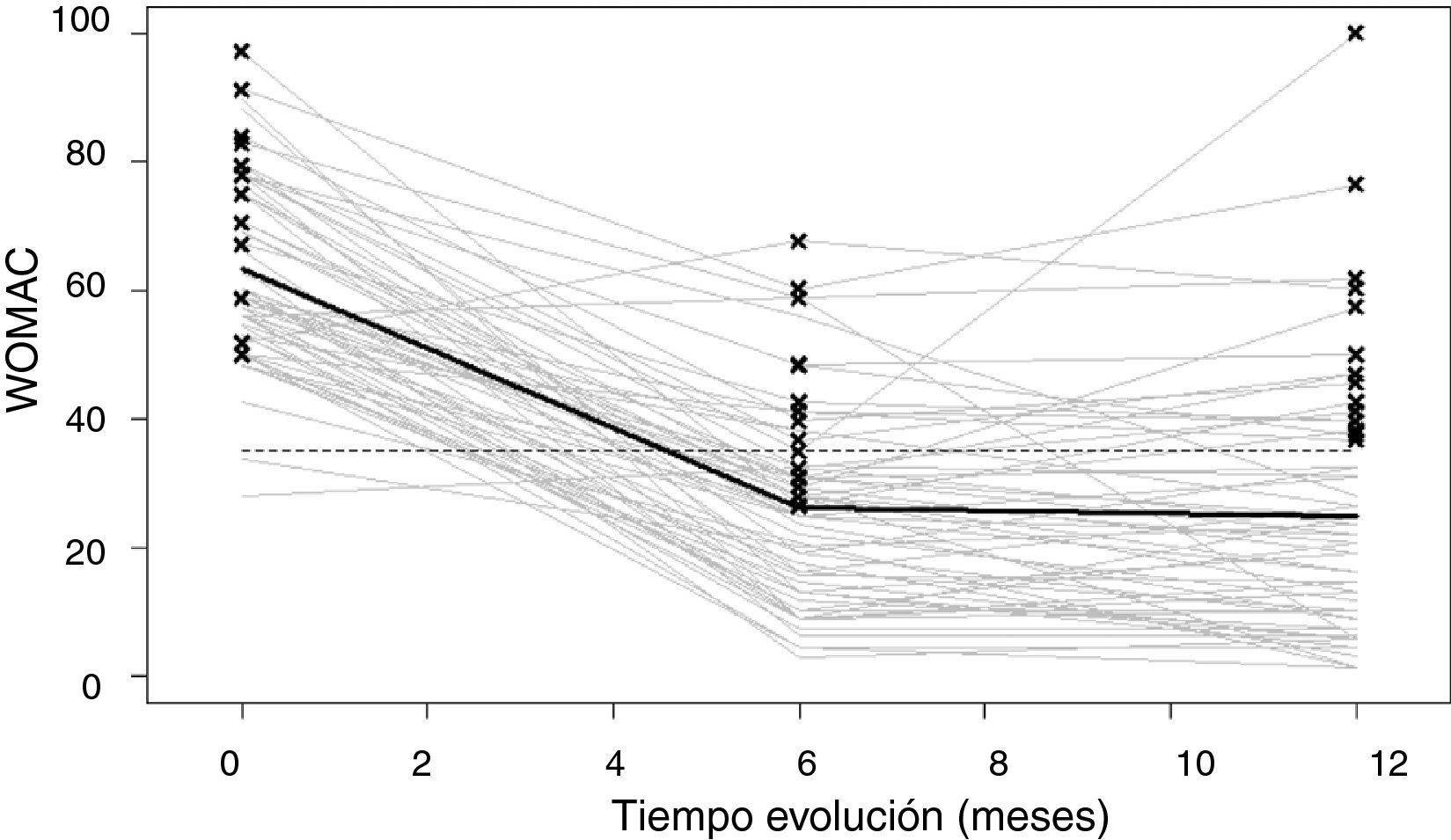
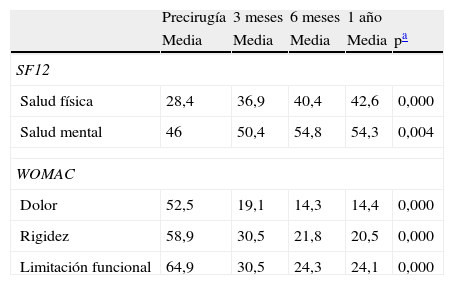
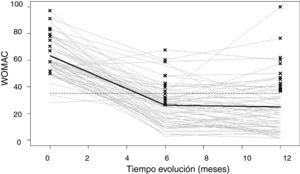
La tasa de respuesta a los cuestionarios de CVRS durante el seguimiento fue del 71%, es decir, un 29% de los pacientes no contestaron a ninguno de los envíos durante el primer año de seguimiento. En la tabla 4 se representa la evolución de la salud general del SF12 y del dolor, rigidez y limitación funcional del cuestionario WOMAC. En las tres dimensiones del WOMAC se produce mejoría en torno a 40 puntos, principalmente en los primeros tres meses postintervención aunque hasta los 6 meses la mejoría es significativa (la evolución de la limitación funcional se representa en la figura 1). Una evolución similar se observa en el componente físico y mental del SF12 aunque de menor magnitud (12 y 8 puntos de mejoría respectivamente).
Evolución de la calidad de vida desde antes de la cirugía hasta los 3, 6 y 12 meses
| Precirugía | 3 meses | 6 meses | 1 año | ||
| Media | Media | Media | Media | pa | |
| SF12 | |||||
| Salud física | 28,4 | 36,9 | 40,4 | 42,6 | 0,000 |
| Salud mental | 46 | 50,4 | 54,8 | 54,3 | 0,004 |
| WOMAC | |||||
| Dolor | 52,5 | 19,1 | 14,3 | 14,4 | 0,000 |
| Rigidez | 58,9 | 30,5 | 21,8 | 20,5 | 0,000 |
| Limitación funcional | 64,9 | 30,5 | 24,3 | 24,1 | 0,000 |
Los datos que figuran en las celdas sombreadas representan las determinaciones entre las que la diferencia es estadísticamente significativa.
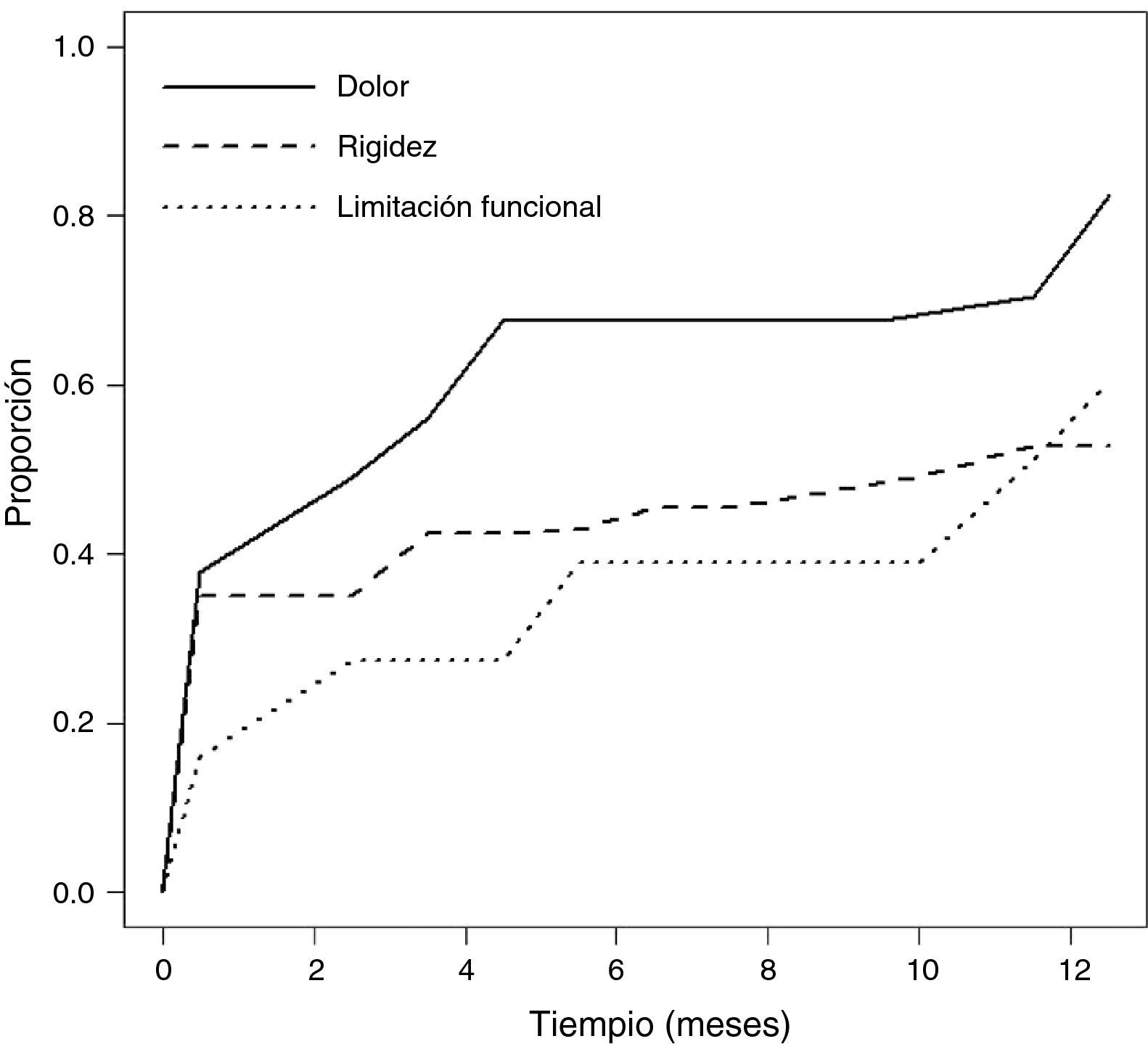
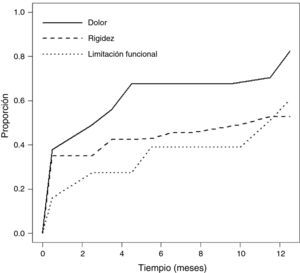
En la figura 2 se representa el tiempo postoperatorio transcurrido hasta que el paciente refiere que se encuentra «mucho mejor» que antes de la intervención, de los síntomas de dolor, rigidez y de capacidad funcional. En cuanto al dolor, es a los 2,5 meses cuando el 50% de los pacientes refieren franca mejoría y al final del seguimiento esta proporción asciende al 83%. Más tardía es la recuperación de la rigidez y la capacidad funcional. El 50% se alcanza a los 10 y 11 meses respectivamente y al final del seguimiento los porcentajes de pacientes que refieren mucha mejoría son del 53 y 60% en la rigidez y la limitación funcional respectivamente.
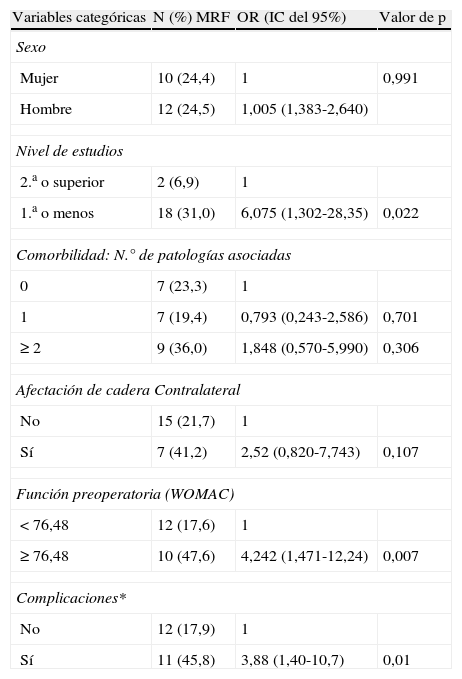
En el análisis univariante no se encontró asociación significativa entre MRF y el sexo, la edad, el número de afecciones asociadas (0, 1 y ≥2), afectación de otras articulaciones (si vs no), dolor preoperatorio (como variable continua) y componente mental del SF12 (continua). Sí se encontró asociación significativa con la dimensión de función en el WOMAC preintervención (≥76,48 vs <76,48), componente físico del SF12 preintervención (continua), existencia de alguna complicación intraoperatoria o en cualquier momento del período de seguimiento (sí vs no), y nivel de estudios (ninguno/primaria vs secundaria/universitario) (tabla 5). Al ajustar un modelo multivariante de regresión logística (tabla 6) la asociación de MRF con el nivel de estudios pierde su significación. De las tres variables que mantienen la asociación con MRF, el mal estado funcional preintervención presenta un OR=10,8 (IC del 95%: 2,3-50,9), el componente físico de SF-12 un OR=0,85 (IC del 95%: 0,75-0,98), y la existencia de alguna complicación un OR=4,37 (IC del 95%: 1,1-17,8). El modelo resultante tiene buena capacidad predictiva con un área bajo la curva ROC=0,85 (IC del 95%: 0,75-0,95).
Variables predictoras de MRF (análisis univariante)
| Variables categóricas | N (%) MRF | OR (IC del 95%) | Valor de p |
| Sexo | |||
| Mujer | 10 (24,4) | 1 | 0,991 |
| Hombre | 12 (24,5) | 1,005 (1,383-2,640) | |
| Nivel de estudios | |||
| 2.a o superior | 2 (6,9) | 1 | |
| 1.a o menos | 18 (31,0) | 6,075 (1,302-28,35) | 0,022 |
| Comorbilidad: N.° de patologías asociadas | |||
| 0 | 7 (23,3) | 1 | |
| 1 | 7 (19,4) | 0,793 (0,243-2,586) | 0,701 |
| ≥2 | 9 (36,0) | 1,848 (0,570-5,990) | 0,306 |
| Afectación de cadera Contralateral | |||
| No | 15 (21,7) | 1 | |
| Sí | 7 (41,2) | 2,52 (0,820-7,743) | 0,107 |
| Función preoperatoria (WOMAC) | |||
| <76,48 | 12 (17,6) | 1 | |
| ≥76,48 | 10 (47,6) | 4,242 (1,471-12,24) | 0,007 |
| Complicaciones* | |||
| No | 12 (17,9) | 1 | |
| Sí | 11 (45,8) | 3,88 (1,40-10,7) | 0,01 |
| Variables continuas | OR (IC del 95%) | Valor de p |
| Índice de masa corporal | 0,992 (0,891-1,105) | 0,888 |
| Dolor preoperatorio (WOMAC) | 1,020 (0,987-1,055) | 0,232 |
| Edad (años) | 1,015 (0,973-1,059) | 0,493 |
| Componente físico preoperatorio de SF-12 | 0,870 (0,783-0,968) | 0,010 |
| Componente mental preoperatoria de SF-12 | 0,985 (0,951-1,020) | 0,407 |
MRF: mal resultado funcional (último cuartil del WOMAC en el área de función al final del seguimiento); *Complicaciones intraoperatorias, posquirúrgicas o del período de seguimiento.
En sombreado las variables con significación estadística.
Variables predictoras de MRF (análisis de regresión logística)
| OR | IC | p | |
| Complicaciones* (sí vs no) | 4,37 | (1,07-17,8) | 0,04 |
| Componente físico preoperatorio de SF-12 | 0,85 | (0,75-0,98) | 0,021 |
| Función preoperatoria WOMAC (≥76,48 vs <76,48) | 10,82 | (2,30-50,96) | 0,03 |
MRF: mal resultado funcional (último cuartil del WOMAC en el área de función al final del seguimiento); *Complicaciones intraoperatorias, posquirúrgicas o del período de seguimiento; Área bajo la curva ROC=0,85 (IC del 95%: 0,75-0,95).
En el presente estudio se analizan los resultados obtenidos tras un año de la artroplastia primaria de cadera en pacientes con OA y se observan mejorías sustanciales y estadísticamente significativas. La puntuación alcanzada en el componente físico del SF12 es ligeramente inferior a la observada en la población general, indicando que aunque se produce una mejoría significativa, no se alcanza el mismo nivel que el correspondiente en población general. Sin embargo, la puntuación media alcanzada en el componente mental es 4-5 puntos superior a la observada en población general21. Podría estar relacionado con el hecho de que algunos datos sugieren que la salud general de los individuos sometidos a una artroplastia es mejor que la de la población general, la presencia de comorbilidades es significativamente inferior y presentan una menor tasa de mortalidad que individuos de población general apareados por edad y sexo22,23.
Nuestros resultados son corroborados por los descritos previamente en otros estudios4–6. Una revisión de 20 artículos publicados entre 1978 y 1995 que evalúa cambios en CVRS después de PTC encuentra que todos muestran consistentemente mejoría y ganancia en calidad de vida, lo cual ocurre en los tres primeros meses aunque algunas medidas físicas llevan más tiempo24. También son consistentes con otros estudios más recientes en cuanto a la magnitud de la ganancia alcanzada: diferencias cercanas a 40 puntos en las escalas de dolor, rigidez y limitación funcional4,25, así como alrededor de 12 puntos en el componente físico del SF-36 e inferiores a 10 en la salud mental25. Los niveles alcanzados a los 6 meses también permanecen por debajo de los correspondientes en población general para la salud física, no así en la salud mental donde describen niveles similares a los de la población. Hamel et al. describen cambios de menor magnitud, pero su población de estudio estaba compuesta por individuos de 65 años o más; no observaron cambios en salud mental26.
La incidencia de complicaciones se encuentra dentro del rango descrito en otros trabajos. Desde la introducción de métodos antitrombóticos la incidencia de trombosis venosa profunda (TVP) disminuye sustancialmente situándola recientemente entre un uno y un 3,6%27–29. En un estudio específico para el diagnóstico de TVP en artroplastias de cadera y rodilla y después de un seguimiento de tres meses encuentran un 4,9% de TVP y un 0,6% de embolismo pulmonar30. Las frecuencias encontradas para otras complicaciones han sido 1,7% de casos de infección urinaria, de 2 a 4% de luxaciones27–29,31 o de 0,2 a 3,5% de infecciones de herida profunda28,31.
Los factores predictores encontrados en nuestro estudio habían sido descritos previamente4,9 con excepción de las complicaciones. Sin embargo, no se han podido confirmar como factores predictores de mala evolución algunos de los descritos en otros trabajos, este es el caso de la edad4,9, sexo9,12, IMC4,14, o la comorbilidad9,14,15, si bien en algunos de estos trabajos perdían poder predictivo al ajustar un modelo multivariante4. En el trabajo de Barrera-Cadenas et al.15, tampoco se encuentra asociación entre la evolución postquirúrgica y la edad o el sexo, aunque sí entre la mayor comorbilidad prequirúrgica y una mejor función social tras la cirugía, en el presente trabajo no se ha podido confirmar esta asociación.
Una limitación de nuestro estudio podría residir en un sesgo de selección de los pacientes estudiados, sin embargo, pensamos que nuestros resultados pueden ser extrapolados a todas las PTC primarias realizadas en la red hospitalaria pública de Guipúzcoa, puesto que no se han encontrado diferencias estadísticamente significativas con los pacientes no incluidos en el estudio en cuanto a las características basales como sexo, edad, IMC o comorbilidad. Si bien, quedarían al margen de nuestra población de estudio las intervenciones realizadas en centros privados, las cuales en el año 2008 supusieron un 37,6% del total de PTC llevadas a cabo en Guipúzcoa3. También podría ser una limitación el período de seguimiento que se reduce a un año, aunque un estudio semejante pero con un período de seguimiento de 5 años, ha concluido que la mejoría obtenida en los primeros meses postcirugía se mantiene estable en los siguientes años de seguimiento32.
De nuestro estudio se concluye, que tras una artroplastia de cadera el dolor desaparece o es leve, en un 95% de los pacientes, dos tercios de ellos alcanzan buena función y el riesgo de complicaciones es bajo. Los cambios observados en la calidad de vida son importantes en áreas relacionadas con el dolor y la capacidad funcional y se alcanzan principalmente al tercer mes de la intervención, si bien, los observados en otras áreas como salud mental son de menor magnitud. A la hora de predecir el éxito a largo plazo de la intervención es importante la situación de partida especialmente en relación a la función y estado físico del paciente, y la ausencia de complicaciones durante la cirugía y los 12 primeros meses.
FinanciaciónEl estudio fue financiado con una beca del Departamento de Sanidad del Gobierno Vasco.
Nivel de evidenciaNivel de evidencia IV.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a Olga Gabaldón, Olatz Mokoroa y Maitane y Maialen Salas su ayuda en el trabajo de campo y a Pablo Martínez Camblor por la edición de las figuras.