La artrodiastasis consiste en la movilización de la cadera mediante la distracción por medio de un fijador externo articulado. El objetivo de nuestro estudio es mostrar los resultados obtenidos en nuestro centro en el tratamiento de la enfermedad de Perthes de inicio tardío o de mal pronóstico con esta técnica quirúrgica.
Material y métodosRevisión ambispectiva de todos los casos intervenidos en nuestro servicio de ortopedia infantil entre los años 2010 y 2014 con los siguientes criterios de inclusión: pacientes mayores de 8 años, con mínima deformidad y pronóstico desfavorable. Se evalúan movilidad, dolor, Trendelenburg, esfericidad radiológica y complicaciones.
ResultadosSe incluyeron 13 pacientes, 9 de ellos varones, con una edad media de 11,93 años. Siete casos presentaron signos radiológicos de riesgo. La disminución del dolor mediante EVA tras la cirugía fue cuantificada en 3,83 puntos (p<0,05). Once casos mantuvieron la esfericidad cefálica durante el seguimiento (1,75 años). Las complicaciones observadas ascendieron al 84,6% de los casos, siendo la más frecuente la infección del trayecto de los tornillos, si bien fueron todas de sencillo manejo.
ConclusionesLa artrodiastasis constituye una técnica mínimamente invasiva y útil en el tratamiento de Perthes de inicio tardío o de mal pronóstico, mejorando la clínica y manteniendo la esfericidad cefálica, siendo recomendable el tratamiento de estos pacientes al inicio de la enfermedad. Sin embargo, no está exenta de complicaciones, que pueden afectar a 8 de cada 10 pacientes tratados.
Arthrodiastasis consists of the mobilisation of the hip while distracted by a hinged distractor. The aim of our study is to show the results of the treatment of late-onset Perthes disease with this technique in our institution.
Material and methodsAmbispective review of all the cases that underwent this surgery in our Department of Paediatric Orthopaedics between 2010 and 2014 with the following inclusion criteria: patients over 8 years old, with minimal deformity, and poor prognosis. Mobility, pain, Trendelenburg sign, radiographic sphericity, and complications were assessed.
ResultsA total of 13 patients (9 male, 4 female) were included. The mean age was 11.93 years. Radiographic risk signs were present in 7 cases. The mean decrease in pain measured with a visual analogue scale (VAS) after the surgery was 3.83 points (P<.05). Cephalic sphericity was maintained in 11 cases during follow up (1.75 years). Complications were observed complications in 84.6% of the patients, with infection of the screw tract being the most frequent. All of them were easy to treat.
ConclusionsArthrodiastasis is a minimally invasive technique, useful in the treatment of late onset Perthes disease. It improves clinical results and maintains cephalic shape when applied in early stages. However, it is not free of complications, which can involve as many as 8 out of 10 patients treated with the technique.
La artrodiatasis de la cadera (del griego arthro [articulación], dia (a través de) y tasis (estirar))1 consiste en la movilización de la misma bajo la distracción articular obtenida mediante un fijador externo. Inicialmente descrita en la rodilla y en el codo por Volkov2 en 1975, se utilizó por primera vez en la cadera por Aldegheri en 19791. El término «artrodiastasis», fue generalizado como sinónimo a partir del trabajo publicado por Cañadel et al. en 19933.
Existen estudios que demuestran que la distracción al nivel de la articulación de la cadera tiene efectos positivos en la regeneración del hueso y evitando la degeneración cartilaginosa, tanto a nivel femoral como acetabular3–6, además, parece evitar el colapso del hueso necrosado e incluso hay estudios que sugieren un aumento de la vascularización en los tejidos periarticulares7.
La artrodiastasis busca neutralizar por medio de un fijador externo las fuerzas musculares y la transmisión de cargas que actúan a nivel de la cadera durante la bipedestación, lo que la convierte en una opción terapéutica en enfermedades de la cadera en las cuales la anulación de fuerzas colapsantes constituya el pilar del tratamiento. La movilidad articular se mantiene en el plano sagital por medio de una bisagra articulada que permite la distracción sin limitar en exceso la movilidad.
La evolución natural de las formas graves de la enfermedad de Perthes produce un colapso cefálico cuya consecuencia es una incongruencia articular que genera áreas en las que la cadera está sometida a mayor estrés, dando lugar a cambios degenerativos precoces.
La artrodiastasis de cadera se utiliza en aquellos casos con mal pronóstico en los que el tratamiento habitual conlleva pobres resultados, generalmente en niños mayores de 8 a 10 años de edad. A estas edades la osteotomía femoral varizante puede aumentar la incongruencia articular por falta ulterior de capacidad de remodelación8, a la vez que ocasiona insuficiencia glútea, mientras que la osteotomía valguizante podría mejorar potencialmente la transmisión de cargas a la zona afectada de la cabeza femoral a costa de favorecer la subluxación, sin producir mejoría en el proceso avascular9. Por último, las osteotomías acetabulares10 para reorientar o aumentar el tamaño del acetábulo pueden aumentar el soporte de la cabeza femoral, pero con frecuencia fracasan a la hora de reducir la presión sobre la cabeza femoral o modificar su morfología. No hay ningún tratamiento que se haya mostrado significativamente eficaz en mejorar los resultados de la enfermedad de Perthes en niños mayores de 8 años. Esto puede deberse en parte a las dificultades de evaluar los efectos de un tratamiento en una enfermedad con alta variabilidad en su curso, duración y resultados, y también, a la propia metodología de los estudios, carentes de grupo control11,12. El objetivo de la artrodiastasis consiste en evitar el colapso óseo evolutivo y el aplanamiento cefálico que ocurre en la mayoría de los casos de Perthes por encima de los 8-10 años. De forma paralela se logra preservar cierta movilidad articular en el plano anteroposterior, a la vez que se permite la deambulación, incluso con carga parcial de la articulación.
La finalidad de nuestro estudio es mostrar los resultados obtenidos del tratamiento quirúrgico mediante artrodiastasis en pacientes diagnosticados de enfermedad de Perthes de inicio tardío o de mal pronóstico.
Material y métodosSe realiza una revisión ambispectiva de todos los casos intervenidos en nuestro servicio de ortopedia infantil entre los años 2010 y 2014 con los siguientes criterios de inclusión: pacientes mayores de 8 años, con mínima deformidad y pronóstico desfavorable. La recogida de datos demográficos, valoraciones preoperatorias y quirúrgicas fue realizada de manera retrospectiva, mientras que la evaluación del seguimiento fue realizada de manera prospectiva.
Técnica quirúrgicaUtilizamos un fijador externo monolateral con una bisagra articulada que permite la flexoextensión de la cadera Small Blue Dynamic Axial Fixator (DAF)® y la bisagra Small DAF Self-Aligning Articulated Body® (Orthofix, Verona, Italia). Utilizamos asimismo tornillos recubiertos de hidroxiapatita con el máximo diámetro posible, manteniéndolo inferior a 1/3 del valor del diámetro de la diáfisis femoral (OsteoTite®, Orthofix, Verona, Italia).
El paciente se interviene bajo anestesia general y se coloca en decúbito supino sobre una mesa radiotransparente, elevando la cadera ipsilateral mediante un paño quirúrgico. El campo quirúrgico estéril incluye toda la extremidad intervenida hasta la cresta iliaca, utilizando un estoquinete en la pierna.
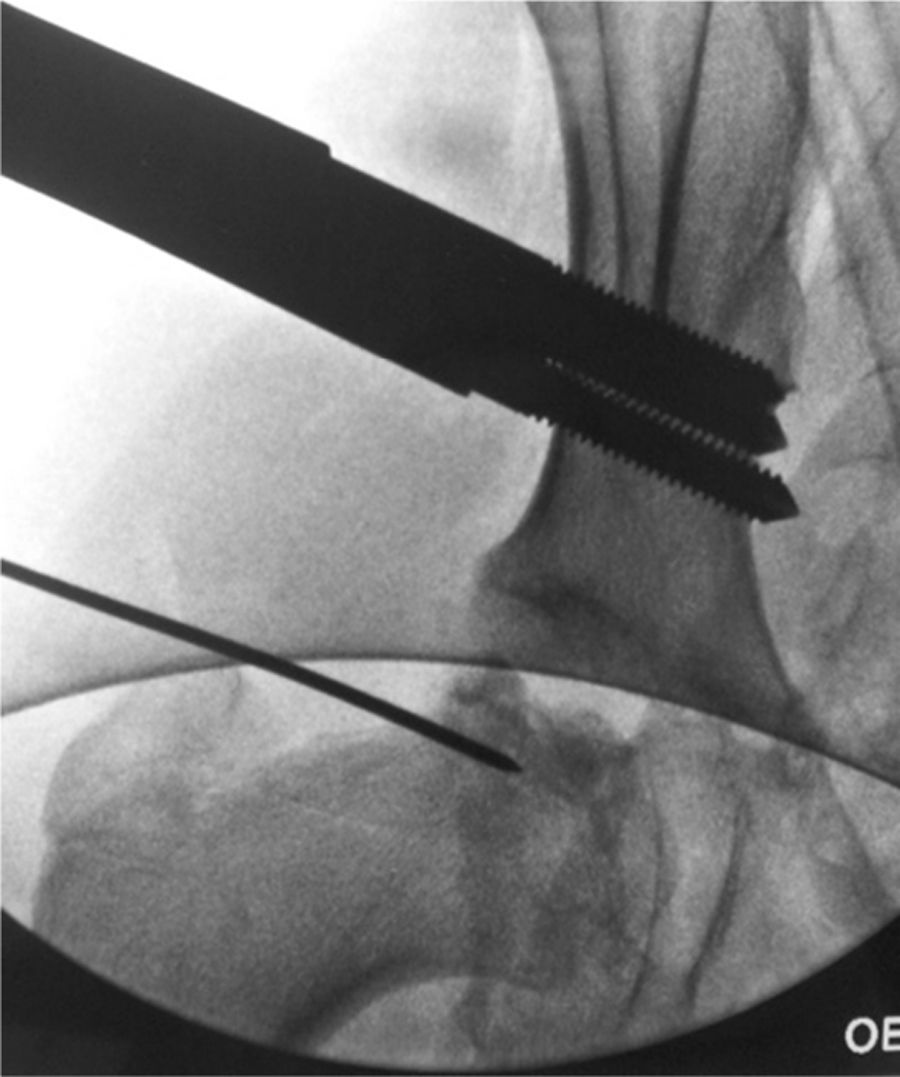
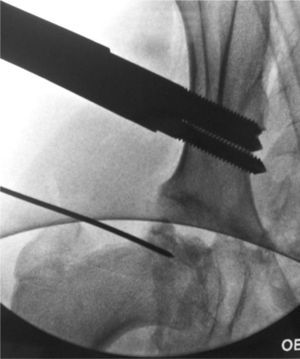
Bajo control fluoroscópico se localiza el centro de rotación de la cabeza femoral. El primer paso consiste en insertar, de manera perpendicular a la piel, una aguja que nos sirva de guía en el centro de la cabeza femoral. Esta será nuestra referencia para colocar la bisagra del fijador externo.
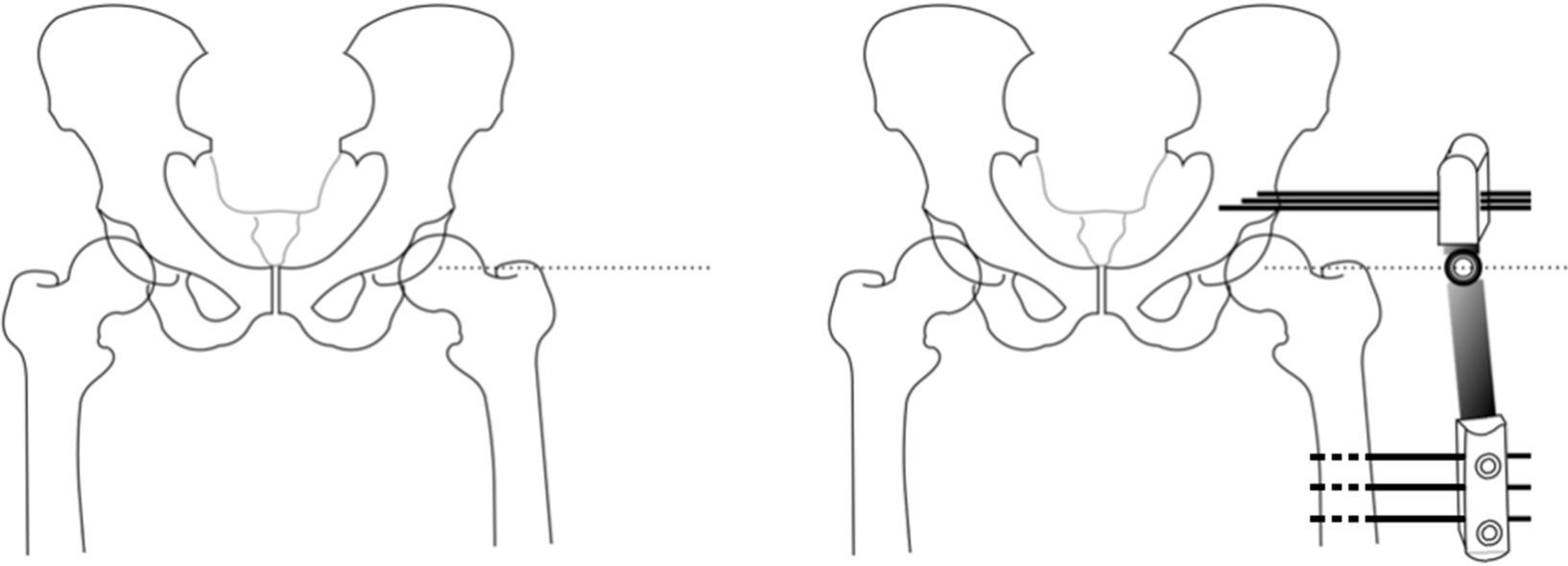
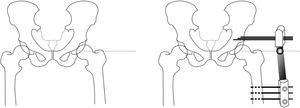
Insertamos 3 tornillos supraacetabulares a través de la tabla del iliaco en disposición transversal al eje mayor de la extremidad y paralelos entre sí con la ayuda de la plantilla en «T» (Small DAF T-Clamp template®, Orthofix, Verona, Italia) del fijador y sin sobrepasar la cortical interna para evitar lesión intrapélvica. Debemos tener en cuenta que para nuestra seguridad la tabla interna se encuentra «tapizada» por el músculo iliaco. Nos ayudamos del fluoroscopio utilizando una proyección obturatriz 45˚. Utilizaremos otros 3 tornillos bicorticales en la diáfisis femoral en disposición longitudinal a la diáfisis femoral y paralelos entre sí mediante la utilización de la plantilla Small DAF Straight-Clamp Template® (Orthofix, Verona, Italia). Posteriormente, las plantillas serán sustituidas por el fijador definitivo (Small Blue DAF T Clamp®, Orthofix, Verona, Italia) (figs. 1 y 2).
Técnica quirúrgica de artrodiastasis articulada. En primer lugar se localiza el centro de rotación de la cabeza femoral mediante escopia y se coloca una aguja de Kirschner que nos servirá como referencia. A continuación, colocamos 3 tornillos supraacetabulares, transversales al eje mayor del fémur, y 3 tornillos diafisarios. Cobra especial interés la situación de la bisagra del fijador externo sobre el centro de rotación, por lo que lo haremos coincidir con la aguja guía. Previamente a la fijación del montaje, realizaremos una abducción de la extremidad a 15-20˚ que permita la sedestación del paciente.
La abducción de la cadera previa a la unión con la estructura del fijador externo viene marcada por la separación necesaria para alcanzar la posición de sedestación con la patela mirando al cénit, aproximadamente 15-20˚11,13,14.
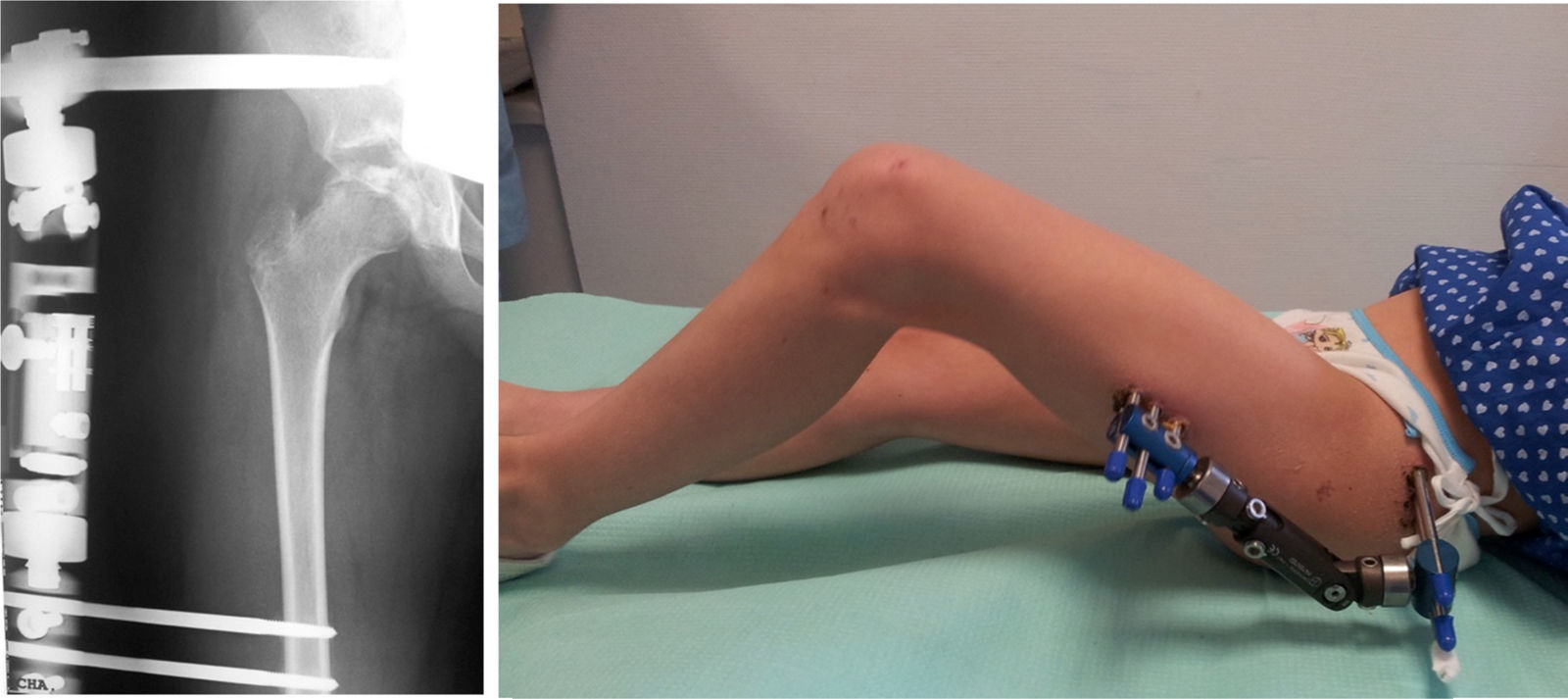
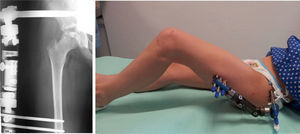
A continuación, retiramos la aguja guía y se comprueba el rango de movimiento bajo anestesia. Comenzamos a aplicar la distracción dentro del quirófano, aprovechando la presencia de anestesia general (fig. 3). La apertura del fijador se sitúa en torno a 0,5-1cm3. Dada la pérdida de la distracción a lo largo de las semanas se realizan controles y aumento de la distracción cada una o 2 semanas hasta el momento de su retirada.
Se permite la carga parcial del paciente desde el primer momento, mediante 2 bastones ingleses, y se mantiene la diastasis aproximadamente 4 meses, tiempo después de haberse identificado la formación del pilar lateral en la radiografía de control. Debemos tener en cuenta que la diastasis articular debe realizarse gradualmente, dado que la elongación paulatina induce la neovascularización de los tejidos, mientras que la distracción brusca produce dolor y limitación del rango de movimiento7.
Retiramos el fijador externo bajo anestesia general, realizando una plastia de los bordes cicatriciales para evitar adherencias de la piel con los tejidos profundos. No realizamos curetaje del trayecto de los tornillos en ausencia de signos que indiquen infección.
Variables del estudioSe realiza estudio previo y posterior a la intervención del balance articular, así como de la presencia de insuficiencia glútea (signo de Trendelenburg), cojera y gradación de dolor de acuerdo a la escala visual analógica (VAS). Se evalúa radiográficamente la presencia de signos de mal pronóstico, la distracción articular alcanzada y la esfericidad obtenida al final del seguimiento, según los criterios propuestos por Stulberg, si bien no tratándose de una clasificación de Stulberg propiamente dicha por no haber alcanzado la madurez esquelética todos los pacientes al final del seguimiento. Esta esfericidad observada al final del seguimiento se comparó con la visualizada al inicio del tratamiento. Asimismo, se recoge la aparición de complicaciones. Se compara el dolor presente previo al tratamiento y posterior a él. Los resultados obtenidos se analizaron por medio del programa informático SPSS® versión 22 para MacOS. Se consideraron resultados estadísticamente significativos para p<0,05.
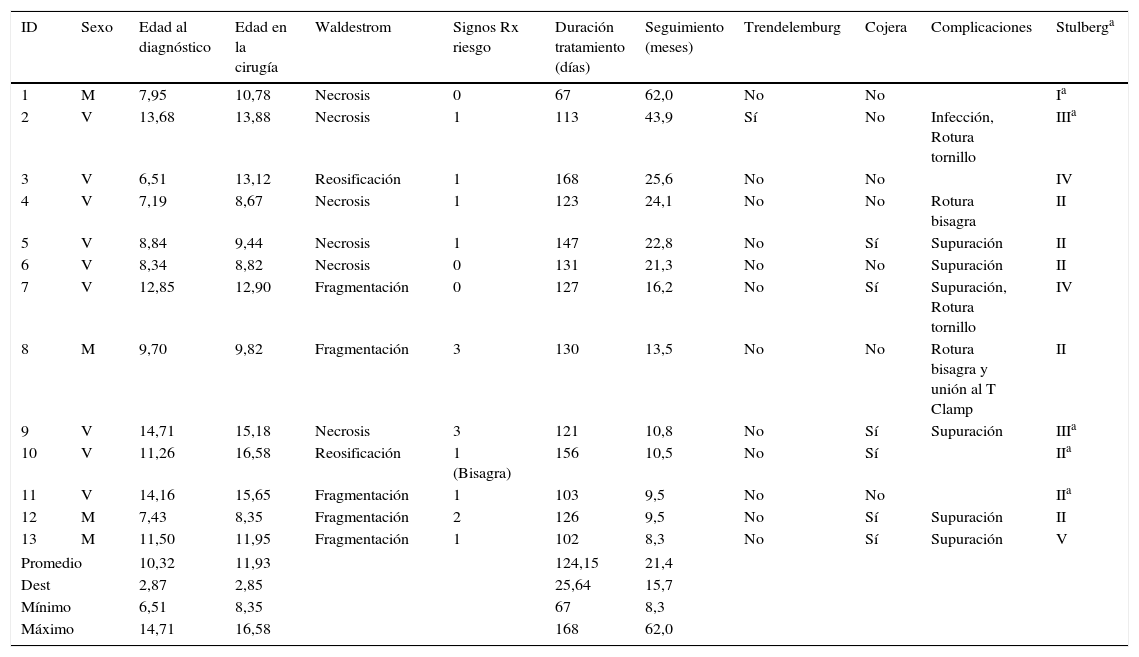
ResultadosUn total de 13 pacientes (tabla 1) cumplieron los criterios de inclusión (9 varones y 4 mujeres) con una edad media en el momento de la cirugía de 11,93 años [rango: 8,35-16,58; DE: 2,85]. El tiempo medio entre el diagnóstico y la intervención fue de 1,74 años [rango: 17 días-6,6 años; DE: 2,13]. En el momento de la cirugía 2 pacientes se encontraban en fase de reosificación, 6 en fase de necrosis y 5 en fase de fragmentación. En 8 casos (61,5%) existían signos radiológicos de riesgo como calcificación lateral (1), rarefacción metafisaria (3), signo de Gage (6) o subluxación (1). Uno de los casos se encontraba ya en fase avanzada de subluxación con una deformidad en bisagra.
Características de los pacientes
| ID | Sexo | Edad al diagnóstico | Edad en la cirugía | Waldestrom | Signos Rx riesgo | Duración tratamiento (días) | Seguimiento (meses) | Trendelemburg | Cojera | Complicaciones | Stulberga |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 7,95 | 10,78 | Necrosis | 0 | 67 | 62,0 | No | No | Ia | |
| 2 | V | 13,68 | 13,88 | Necrosis | 1 | 113 | 43,9 | Sí | No | Infección, Rotura tornillo | IIIa |
| 3 | V | 6,51 | 13,12 | Reosificación | 1 | 168 | 25,6 | No | No | IV | |
| 4 | V | 7,19 | 8,67 | Necrosis | 1 | 123 | 24,1 | No | No | Rotura bisagra | II |
| 5 | V | 8,84 | 9,44 | Necrosis | 1 | 147 | 22,8 | No | Sí | Supuración | II |
| 6 | V | 8,34 | 8,82 | Necrosis | 0 | 131 | 21,3 | No | No | Supuración | II |
| 7 | V | 12,85 | 12,90 | Fragmentación | 0 | 127 | 16,2 | No | Sí | Supuración, Rotura tornillo | IV |
| 8 | M | 9,70 | 9,82 | Fragmentación | 3 | 130 | 13,5 | No | No | Rotura bisagra y unión al T Clamp | II |
| 9 | V | 14,71 | 15,18 | Necrosis | 3 | 121 | 10,8 | No | Sí | Supuración | IIIa |
| 10 | V | 11,26 | 16,58 | Reosificación | 1 (Bisagra) | 156 | 10,5 | No | Sí | IIa | |
| 11 | V | 14,16 | 15,65 | Fragmentación | 1 | 103 | 9,5 | No | No | IIa | |
| 12 | M | 7,43 | 8,35 | Fragmentación | 2 | 126 | 9,5 | No | Sí | Supuración | II |
| 13 | M | 11,50 | 11,95 | Fragmentación | 1 | 102 | 8,3 | No | Sí | Supuración | V |
| Promedio | 10,32 | 11,93 | 124,15 | 21,4 | |||||||
| Dest | 2,87 | 2,85 | 25,64 | 15,7 | |||||||
| Mínimo | 6,51 | 8,35 | 67 | 8,3 | |||||||
| Máximo | 14,71 | 16,58 | 168 | 62,0 | |||||||
El balance articular pasivo medio previo a la cirugía fue: flexoabducción: 32,5° (DE: 12,7; rango: 20-60°), rotación interna: 6,67° (DE: 7,49; rango: 0-20°), rotación externa: 30° (DE: 26,96, rango: 0-80°). Existía signo de Trendelenburg en 2 (16,6%) pacientes y cojera en 12 (92,3%).
En todos los casos se utilizó un fijador externo con 3 tornillos supraacetabulares y 3 diafisarios, a excepción de un caso en el que solo se utilizaron 2 diafisarios y otro en el que solo se utilizaron 2 supraacetabulares. El tiempo medio hasta la extracción de material de osteosíntesis fue de 124,2 días (rango; 67-168 días, DE: 25,64).
Los pacientes definieron la intensidad del dolor mediante la escala visual analógica (EVA), siendo la EVA media previa a la cirugía de 3,83 (rango 0-8, DE: 2,82). Durante el tratamiento con el fijador la EVA fue evaluada en promedio de 4,83 (rango 0-9, DE: 3,43), mientras que tras su retirada se situó en 1 (rango: 0-8, DE: 2,37). La disminución del dolor mediante la EVA previa a la cirugía y posterior a la misma, fue estadísticamente significativa (p<0,05).
El tiempo medio de seguimiento medio fue de 1,75 años (248-1859 días) durante el cual se alcanzó un balance articular pasivo medio postintervención de: flexoabducción 49,5° (rango: 30-70°; DE: 13,43), rotación interna: 19,55° (rango: 5-45°; DE: 13,43) y rotación externa: 31,11° (rango: 20-65°; DE: 17,46). La edad media al final del seguimiento fue de 13,92 años [rango: 9,42-17,87 años; DE: 3,08], habiendo alcanzado la madurez esquelética 5 pacientes. La esfericidad cefálica final (calculada según la adaptación de los parámetros propuestos por Stulberg para caderas esqueléticamente maduras) fue Stulberg I (un caso, 7,7%), Stulberg II (7 casos, 53,8%), Stulberg III (2 casos, 15,4%), Stulberg IV (2 casos, 15,4%), Stulberg V (un caso, 7,7%). En aquellos pacientes que sí alcanzaron la madurez esquelética se objetivó un Stulberg verdadero de I (un paciente), II (2 pacientes), III (2 pacientes). Al final del seguimiento, la forma de la cabeza femoral al inicio de la artrodiastasis se mantuvo sin cambios en 11 de los 13 casos intervenidos (84,6%), y en 2 casos (15,4%), la forma se hizo ligeramente más anesférica a pesar de la técnica. En el caso en el que ya existía deformidad en bisagra previamente a la intervención, esta no se modificó tras la cirugía.
Las complicaciones observadas (11 [84,6%]) comprendieron la infección del trayecto de los tornillos (7 casos, 53,8%) que fueron tratados mediante antibioterapia oral excepto en uno de los casos, que requirió ingreso para tratamiento antibiótico intravenoso, la rotura de al menos uno de los tornillos (2 casos, 15,4%) que involucró un tornillo supraacetabular y otro femoral respectivamente y que no requirió de intervención y, finalmente, en 2 ocasiones (15,4%) se produjo el desacople del fijador externo por fracaso al nivel de su bisagra o cabezal proximal, que precisó de la fabricación artesanal de un nuevo sistema por medio de una anilla de acero inoxidable (en un caso el fracaso fue exclusivamente al nivel de la bisagra y en el otro tanto en la bisagra como en el acople del T-Clamp) (fig. 4). El aflojamiento de al menos uno de los tornillos fue observado en todos los casos, lo que en ningún caso provocó inestabilidad en el montaje.
DiscusiónAlgunos autores han aplicado distracción articulada a caderas con colapsos mínimos para mantener la altura epifisaria, habiendo sido referidos los resultados con preservación de la altura epifisaria y la detención del colapso epifisario11. Nuestros resultados muestran que a corto plazo existe una detención de la deformación cefálica con la aplicación del tratamiento, evitando las deformidades progresivas que el curso natural de la enfermedad ocasionaría.
A corto plazo se ha objetivado una mejoría del balance articular activo y pasivo, disminución del dolor, así como de la subluxación supero-lateral en el tratamiento de la necrosis avascular15 y en la enfermedad de Perthes13,16, datos que son extrapolables a los obtenidos en nuestra serie.
Algunos autores, como Segev17,18 y Kocaoglu4, acompañan la distracción de la cadera de tenotomías y liberación capsular; en nuestro caso, desechamos el uso de tenotomías de aductores y psoas por haberse mostrado totalmente ineficaz en estudios previos, dado que la contractura no solo es del músculo adductor longus, sino de todo el complejo muscular que acompaña a la cadera. Además, la sección miotendinosa vuelve a curarse espontáneamente en cuestión de 2-3 semanas19.
Los resultados a largo plazo descritos en la bibliografía, como los presentados por Segev, con resultados tras la maduración esquelética tras un seguimiento medio de 5,7 años, concretaron que si bien sus descripciones preliminares a corto plazo habían demostrado una mejoría de la esfericidad de la cabeza femoral, tras la maduración esquelética esta morfología se asemejaba más a la encontrada previamente al inicio del tratamiento. Sin embargo, los resultados clínicos fueron calificados como satisfactorios por los pacientes18. A pesar de ello, actualmente no existen estudios con un tiempo de seguimiento suficiente como para demostrar la disminución del riesgo de requerir artroplastia total de cadera.
Se trata de una técnica quirúrgica reproductible y de relativa sencillez, pero no exenta de complicaciones, que si bien son banales, como hemos podido comprobar alcanzan la práctica totalidad de los casos tratados.
Las complicaciones más frecuentes son las infecciones en el trayecto de los tornillos y su rotura, que habitualmente tienen carácter leve y se tratan de manera rutinaria sin producir secuelas. Algunos autores han relacionado la infección de los tornillos con un aumento del riesgo de infección de la potencial artroplastia de cadera que requerirán estos pacientes en el futuro20,21. Su incidencia varía entre el 75 y el 95% según las series, existiendo aproximadamente un 5-10% de casos en los que la magnitud de la infección requiere la retirada del material.
El aflojamiento de los tornillos se trata de una complicación frecuente en aquellos casos en los que utilizamos un sistema con únicamente 2 tornillos en los extremos. Para evitar esta complicación recomendamos la utilización de 3 tornillos a nivel supraacetabular y otros 3 en diáfisis femoral, de modo que en caso de la eventual aparición de aflojamiento de uno de los tornillos, persista una buena fijación por parte de los restantes. Actualmente, se recomienda el uso de superficies roscadas recubiertas de hidroxiapatita que favorecen la integración del tornillo y disminuye la osteólisis circundante.
La rotura de los tornillos no siempre guarda relación con la presencia de un antecedente traumático. Algunos autores han relacionado este evento con factores de riesgo como una distracción a elevada velocidad y a pacientes de alto peso22.
El fracaso del conector es una complicación característica de los fijadores externos unilaterales articulados, y puede conllevar la pérdida de la posición de abducción de 15-20˚. Son muchos los estudios que han demostrado que el fracaso al nivel de la bisagra del fijador es la localización más frecuente de fracaso mecánico, por lo que algunos autores abogan por la cementación con PMMA en el momento de la cirugía, o la introducción de un cerclaje metálico. Es necesario puntualizar que el fabricante del producto realizó durante el año 2014 una modificación de las instrucciones de uso frecuente del componente utilizado como bisagra (Self-aligning articulated body for DAF) en el que no se recomienda utilizar esta pieza en la artrodiastasis de cadera pediátrica, lo que podría estar relacionado con el fracaso de la misma observado durante nuestra revisión.
Las complicaciones graves son escasas y prevenibles por medio de una correcta técnica quirúrgica. La bisagra debe situarse sobre el centro de rotación de la cadera. De no ajustarnos a esta premisa, el movimiento resultará doloroso, limitado y con mayor tendencia al aflojamiento de los tornillos3.
La distracción fisaria se trata de una complicación poco común, habiéndose descrito un único caso en la bibliografía21, sin haberse podido identificar la causa. Se trató de una condrodiastasis de 1,6cm que se produjo en ausencia de clínica dolorosa. La única secuela a los 8 años de seguimiento fue rigidez en la cadera. Los autores propusieron como teoría un aumento de las adherencias intraarticulares que favorecieron la distracción de la epífisis.
A pesar de utilizar tornillos de diámetro inferior a 1/3 del diámetro de la diáfisis femoral, la debilidad producida al nivel de los orificios puede dar lugar a la aparición de fracturas ante traumatismos de baja energía. En este caso, puede utilizarse una prolongación del fijador externo para su tratamiento13.
Otras técnicas quirúrgicas no han demostrado resultados adecuados en el Perthes tardío, presentando complicaciones de mayor gravedad. Los resultados presentados por Noonan et al.8 mostraron sobre una serie de 18 caderas a las que se realizaron osteotomías varizantes un caso que tras el fracaso del material de osteosíntesis requirió artrodesis, un caso de infección, 7 casos con cojera residual y 10 casos con discrepancia de longitud de los miembros inferiores. En la revisión sistemática realizada por Hsu et al.10 la realización de osteotomías pélvicas tipo Shelf no demostró mejorar la función a largo plazo ni la aparición de artrosis, y es potencialmente susceptible de padecer complicaciones, como la reabsorción del injerto o la migración proximal, si bien estas complicaciones no fueron encontradas en los trabajos revisados.
ConclusionesLa utilización de la artrodiastasis en Perthes de inicio tardío o de mal pronóstico constituye una técnica mínimamente invasiva con efectos beneficiosos, como la mejoría del balance articular y la disminución del dolor, con la ventaja de no comprometer la realización de futuras cirugías en caso de ser requeridas. Los presentes resultados muestran que aunque no existe una mejoría de la morfología tras el uso del fijador externo, su uso en fases iniciales de necrosis mantiene la esfericidad cefálica. De ahí la importancia en operar estos enfermos al inicio de la enfermedad cuando la cabeza aún es mínimamente esférica.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.