Los mucoceles de las glándulas salivales son un acúmulo de secreción mucosa salival en el interior de una glándula salival o adyacente a ella. Pueden deberse a una lesión de los conductos de las glándulas salivales menores con extravasación de moco entre la lámina propia y el tejido submucoso, lo que se conoce como quiste de extravasación, o a una obstrucción parcial de los conductos, que se conoce como quiste de retención1.
El patrón histológico más frecuente presenta una cavidad bien delimitada, recubierta por tejido de granulación y, por lo general, con una pared cavitaria que no presenta revestimiento epitelial, con lo cual no se le considera un quiste verdadero1.
Este tipo de lesión es poco frecuente en las glándulas salivales mayores y, en concreto, en la glándula submaxilar1,2.
Un caso particular de mucocele es la ránula cervical: se refiere a mucoceles que se extienden por debajo del músculo milohioideo, asociados con la glándula salival sublingual3.
Presentamos un caso clínico de un mucocele de la glándula submaxilar derecha, resuelto mediante submaxilectomía.
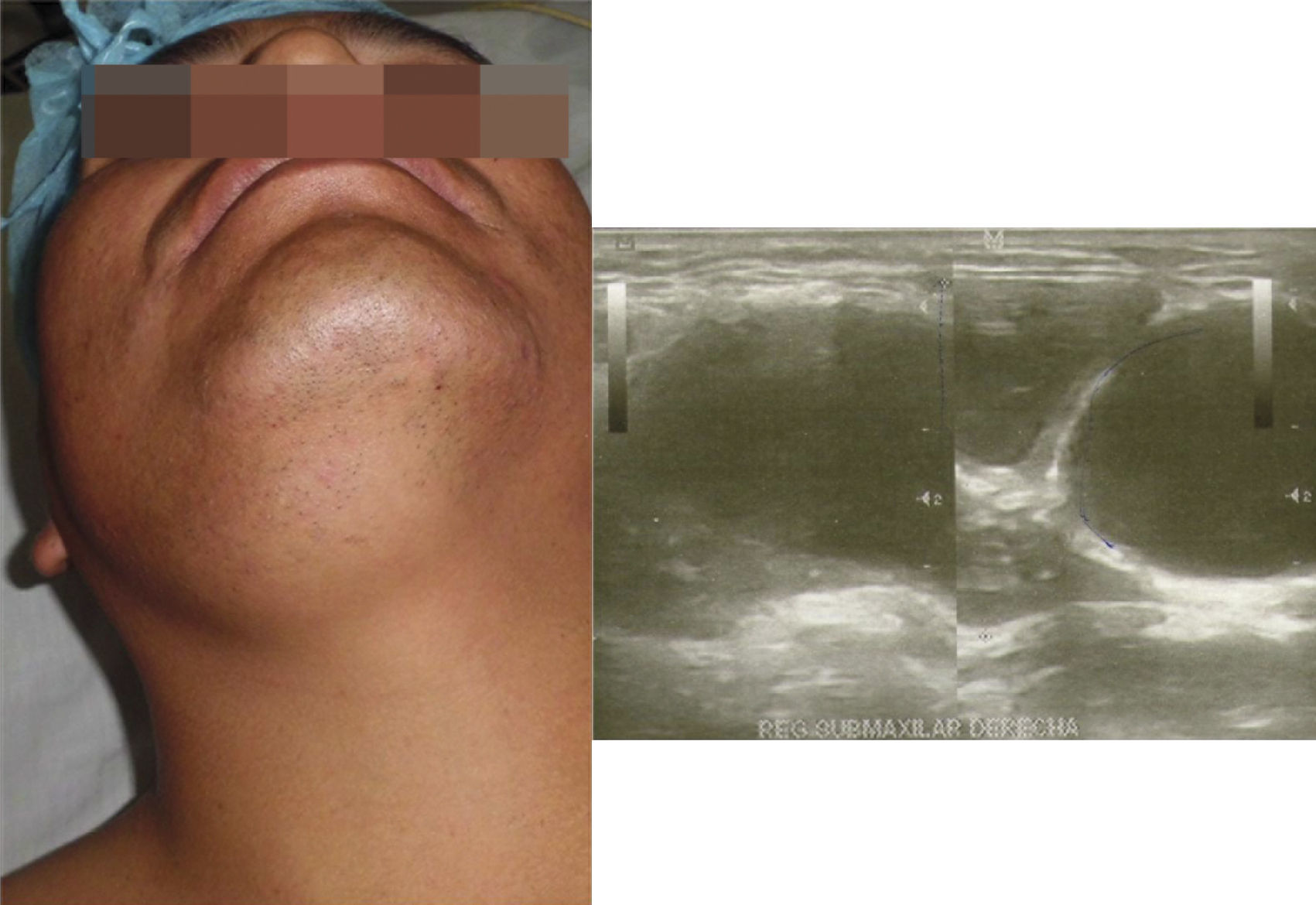
Caso clínicoPaciente varón de 35 años que acude a la Unidad de Cirugía de Cabeza y Cuello del Hospital Primavera (Trujillo-La Libertad, Perú) con una gran tumoración blanda en la región submaxilar derecha (fig. 1), de 11 años de evolución, con un cambio intermitente en el tamaño de la lesión (2 años se mantenía y desaparecía por un año) y asintomática. El paciente negó cualquier historia de trauma, cirugía, infección, disfagia, cambio de voz o pérdida de peso.
En la exploración física se encontró una tumoración blanda submandibular derecha, no reducible, bien circunscrita, indolora y ligeramente móvil, de unos 8cm de diámetro. La palpación bimanual aportó la misma información; la exploración de la cavidad oral y orofaringe fue normal. La rama mandibular del nervio facial no se encontraba afectada y no se hallaron otras alteraciones. No se encontraron adenopatías cervicales asociadas.
En el estudio ecográfico se objetivó formación quística compleja que medía aproximadamente 59×26×54mm, con volumen de 43,9 cc, con evidencia de tabiques múltiples de hasta 3,5mm de grosor. Se objetivó también un componente sólido en su borde posterior derecho que no mostraba vascularidad. En su borde posteroinferior, se observó área levemente ecogénica de 8mm de grosor, probablemente de tipo sólido no vascularizado. La glándula submaxilar derecha se observó desplazada por la lesión descrita (fig. 1). Este hallazgo nos llevó al diagnóstico de una lesión que comprometía la glándula submaxilar, observándose además que la lesión contactaba con el borde anterior de la glándula submaxilar y mostraba interface irregular mal definida. De considerarlo necesario, se aconseja solicitar una resonancia magnética, lo cual no fue posible realizar por la situación económica del paciente. Se consideró como diagnóstico: lesión quística de la glándula submaxilar.
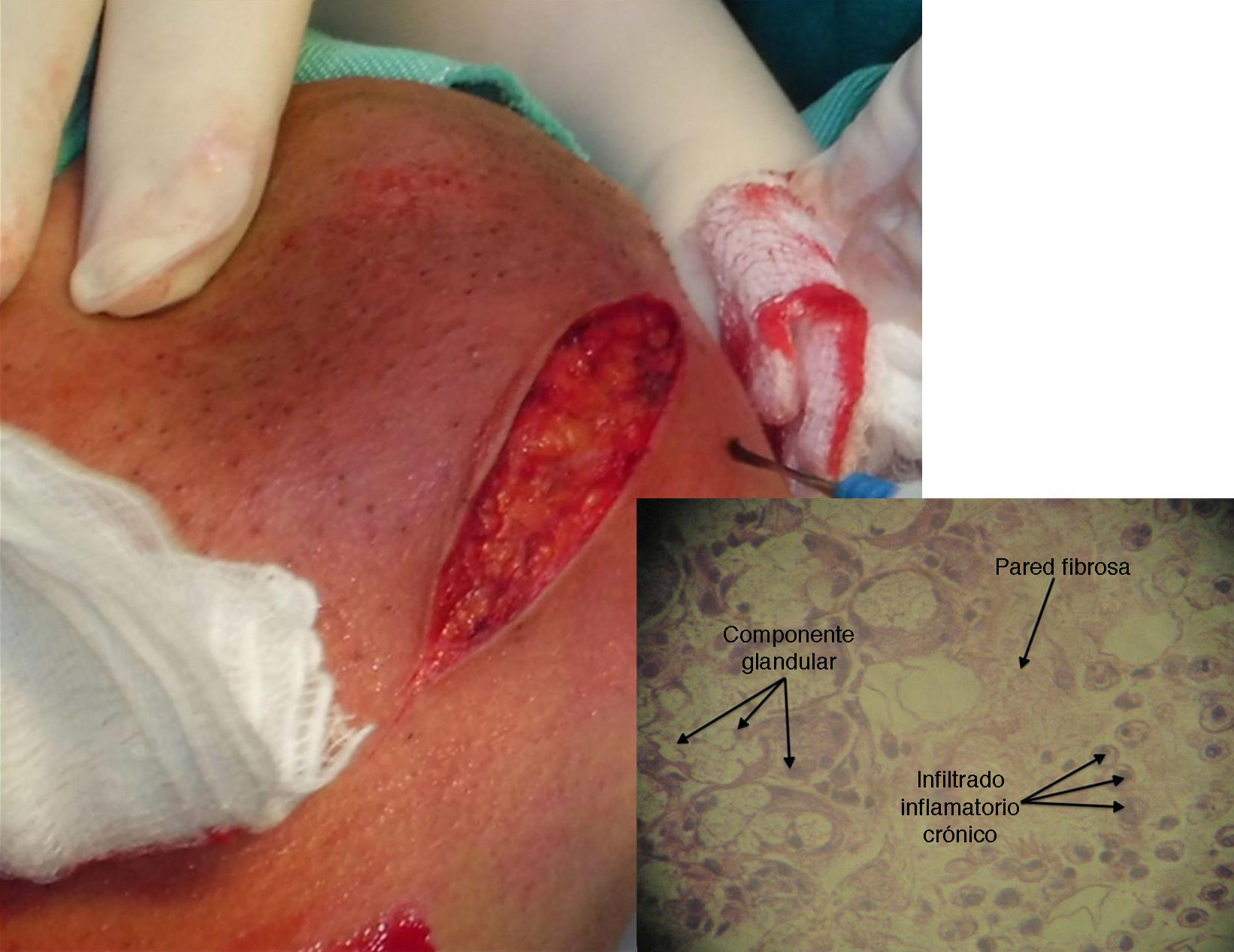
Bajo anestesia general, se realizó la exéresis-biopsia de la lesión a través de un abordaje submandibular con una incisión baja de 6cm (fig. 2). Se observó que la lesión estaba en continuidad con la glándula submandibular. El estudio histopatológico de la muestra confirmó un quiste de retención de paredes fibrosas asociado con una glándula submandibular que mostraba los cambios obstructivos crónicos, con escaso componente glandular (fig. 2).
El paciente fue dado de alta a las 24 h de la intervención. Permanece asintomático y se le indican controles periódicos en consulta externa durante 5 meses.
DiscusiónLa incidencia de los mucoceles de las glándulas submandibulares es extremadamente baja, con solo unos pocos casos reportados en la literatura3,4: esta lesión plantea problemas de diagnóstico diferencial con otras tumoraciones cervicales5.
Anatómicamente tanto la plunging ránula como el mucocele submaxilar pueden ocupar el espacio submandibular y es clínicamente imposible distinguirlas. En estos casos el uso de la tomografía computarizada es útil para establecer el diagnóstico, pudiéndose identificar el denominado signo de «la imagen en uña», que es patognomónica de la ránula cervical6.
Una revisión de la literatura inglesa únicamente pone de manifiesto 11 casos de mucoceles submaxilares1,2,7.
El tratamiento conservador de un mucocele de la glándula submandibular es potencialmente controvertido e incluye una serie de modalidades de tratamiento que han sido defendidas en el tratamiento de la ránula cervical (plunging ránula). La inyección de agentes esclerosantes (preparación estreptocócica, OK-432) se ha utilizado para inducir la inflamación y la fibrosis desde dentro de la luz de la lesión quística, sellando así aún más la extravasación8. Un estudio reciente encontró una modalidad de tratamiento eficaz para ránulas utilizando gluconato de níquel (Mercurius-Heel) potenciadas con porcina Organ Preparativos D10/D30/D200, administrado por vía oral, un agente homotoxicológico9. La aspiración es una técnica simple, pero produce una alta tasa de recurrencia y, por tanto, su uso se ha limitado en gran medida al tratamiento conservador en la población pediátrica. La marsupialización ha ganado popularidad en gran medida debido a su relativa simplicidad, pero también porque implica solo la disección limitada y, por lo tanto, un riesgo reducido de daño a las estructuras adyacentes. La recurrencia, sin embargo, es impredecible, y lleva a algunos autores a defender una técnica modificada que incorpora embalaje de la cavidad del quiste10.
En este caso se utilizó una vía de abordaje cervical, que se inició con una incisión de 6cm, teniendo en cuenta la lección clásica de los 2 dedos debajo de la mandíbula, según el tamaño y ubicación de la lesión. Esta vía nos permitió un adecuado campo quirúrgico y buena visibilidad, evitando el riesgo de lesionar estructuras anatómicas importantes. Esta incisión permite un acceso más amplio al cuello, en caso de que se requiera una disección más extensa, y brinda un mejor resultado estético.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoEl presente estudio fue autofinanciado por el autor principal.
Conflicto de interesesSe declara no tener ningún conflicto de intereses.
A los docentes de las asignaturas Cirugía Bucal y Maxilofacial de la Universidad Católica los Ángeles de Chimbote, y al jefe de la Unidad de Cirugía de Cabeza y Cuello del Hospital Primavera.