El melanoma primario en la cavidad oral es una neoplasia rara, especialmente en la lengua. Presentamos un caso de melanoma mucoso en la base de la lengua, una localización extremadamente infrecuente (en la literatura médica tan solo se han aportado unos 30 casos). El estudio de extensión no reveló lesiones metastásicas a distancia. El paciente fue tratado mediante glosectomía subtotal y vaciamiento cervical funcional bilateral. La lengua es una de las estructuras más difíciles de reconstruir, debido a su papel central en la fonación, la deglución y la protección de las vías respiratorias El defecto fue reconstruido con colgajo libre microvascularizado anterolateral de muslo. El tratamiento quirúrgico se complementó con radioterapia e inmunoterapia adyuvantes. El postoperatorio se desarrolló sin complicaciones. En la actualidad, 13 meses después de la cirugía, el paciente se encuentra asintomático, no hay evidencia de recidiva de la enfermedad y no tiene ninguna dificultad en la deglución ni fonación.
Primary malignant melanoma of the oral cavity is a rare neoplasm, especially on the tongue. We report a case of mucosal melanoma at the base of the tongue, an extremely rare location (only about 30 cases have been reported in the literature). The extension study did not reveal any distant metastatic lesions. The patient was treated by sub-total glossectomy and bilateral functional neck dissection. The tongue is one of the most difficult structures to reconstruct, because of its central role in phonation, swallowing, and airway protection. The defect was reconstructed with an anterolateral thigh free flap. Surgical treatment was supplemented with adjuvant radiotherapy and immunotherapy. The post-operative period was uneventful. At present, 13 months after surgery, patient is asymptomatic, with no evidence of recurrence of melanoma and has no difficulty in swallowing or phonation.
La presencia de melanocitos en la mucosa digestiva, respiratoria y urogenital explica la potencial aparición de melanomas en estas ubicaciones1. Sin embargo, el melanoma primario en la cavidad oral es una neoplasia rara (según Moore y Martin2 representa aproximadamente el 1,7% de todos los melanomas y el 6,3% del melanoma de cabeza y cuello). Se presenta con igual frecuencia en el varón y en la mujer2, y se observa con mayor frecuencia en la raza caucásica2. En la cavidad oral aparecen con más frecuencia en la encía maxilar, en la fibromucosa palatina y en los labios2. Sin embargo, el melanoma primario es infrecuente específicamente en la lengua, y son aún más raros específicamente en la base de la lengua. En la literatura médica solo 30 casos han sido descritos3.
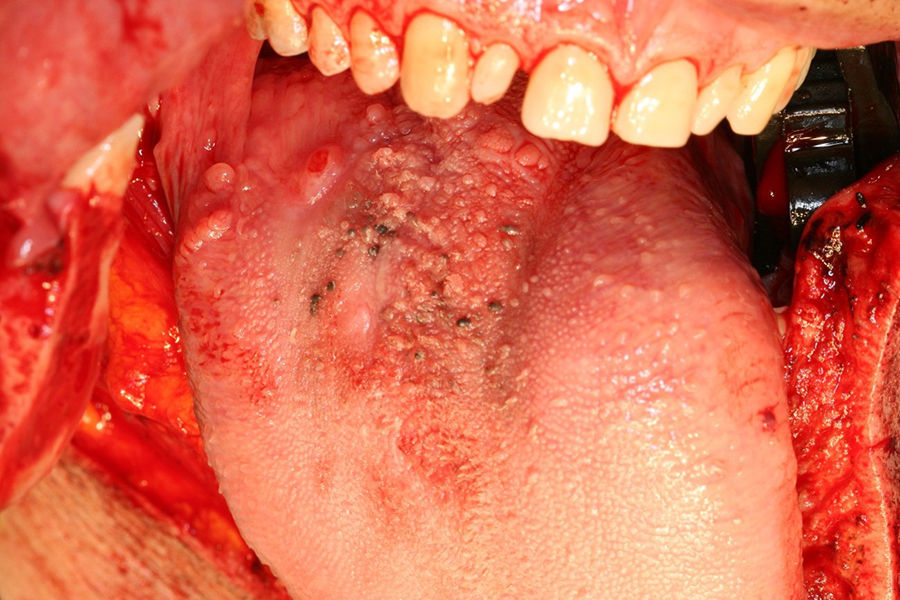
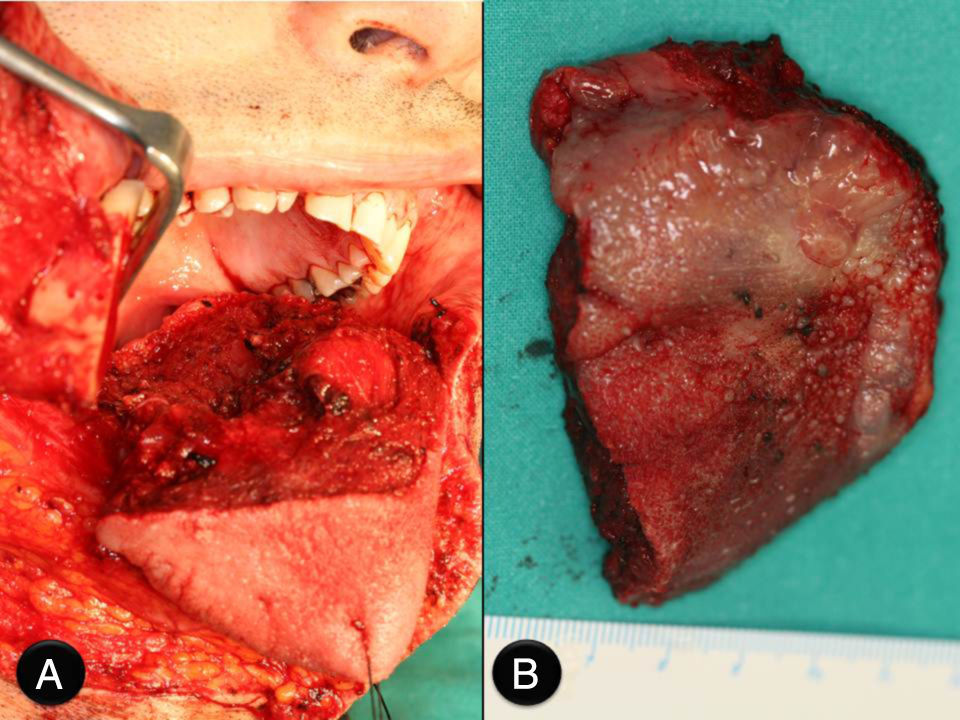
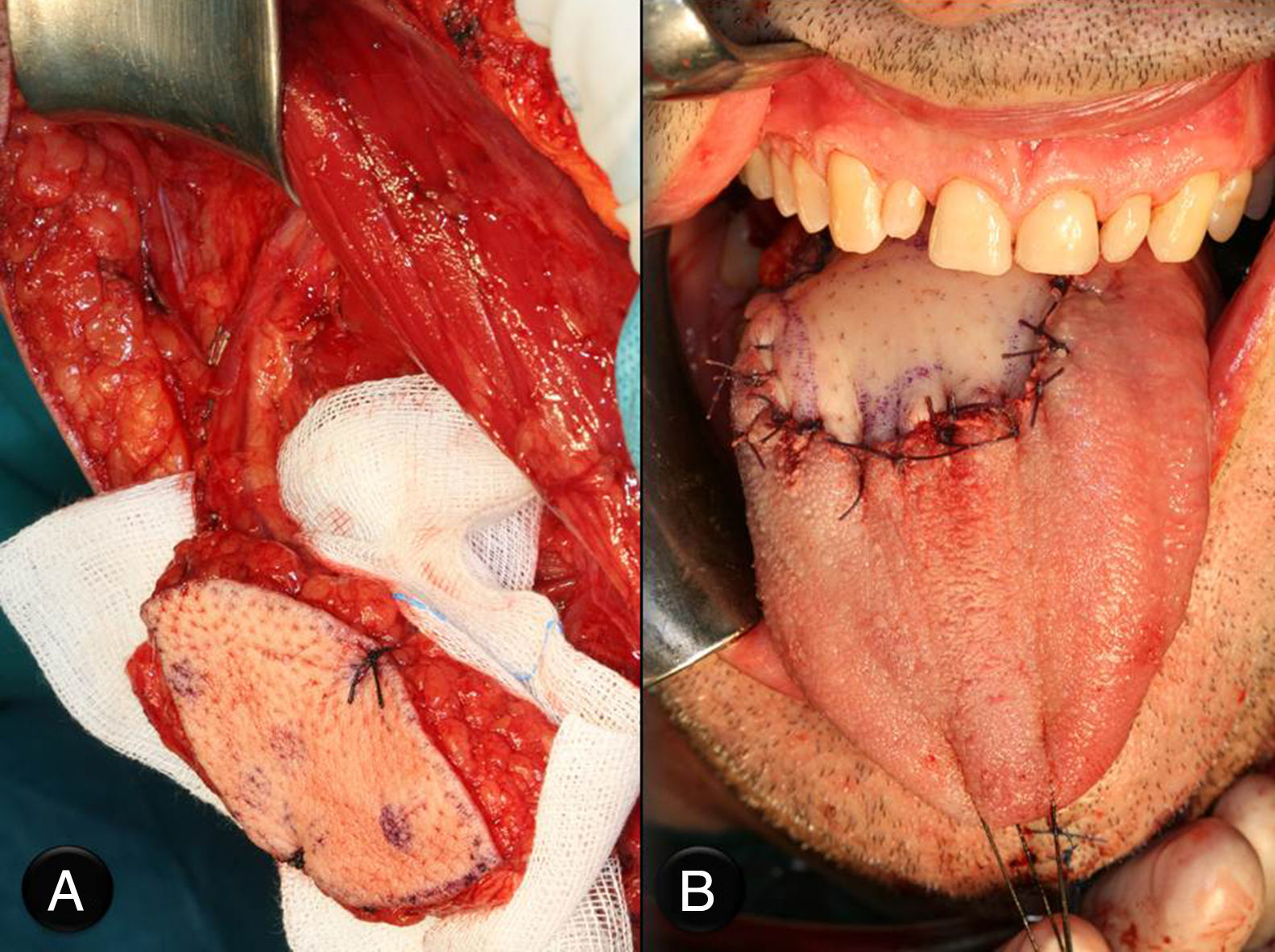
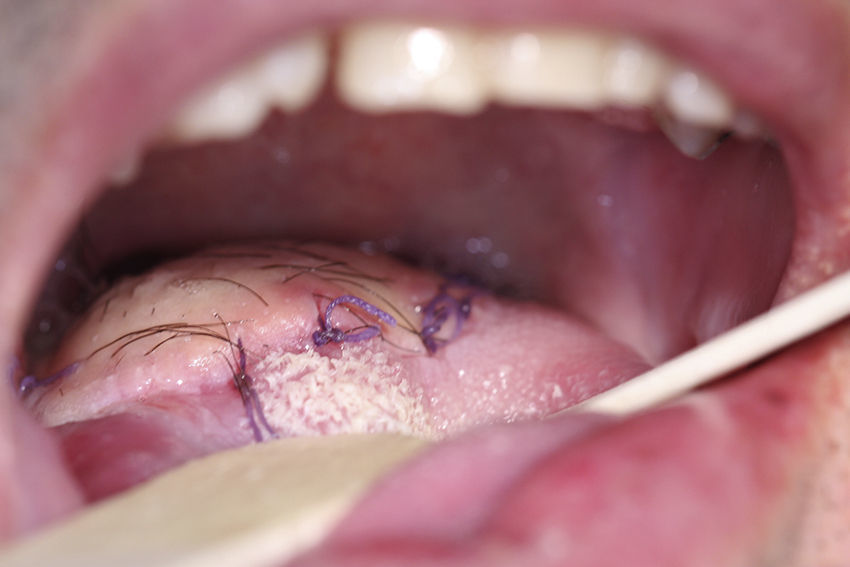
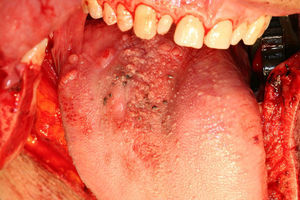
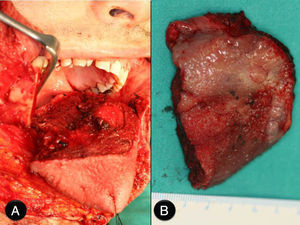
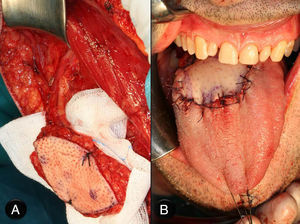
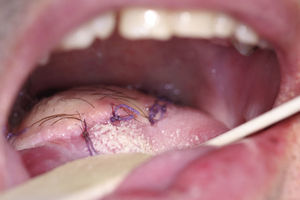
Caso clínicoPaciente varón de 51 años de edad, con antecedentes clínicos de hernia de hiato esofágico, reflujo gastroesofágico, hepatitis A en la infancia y apendicectomía. Acude a la consulta, donde refiere que presenta «varias manchas negras en la lengua» de 3 meses de evolución que han aumentado en número en las últimas semanas, pero que no le producen sintomatología. En la exploración física se aprecian varias lesiones pigmentadas, con distribución difusa, que en total abarcan 3×3cm de la base de la lengua (fig. 1). Estas lesiones son asintomáticas. No existe trismus, disfagia ni odinofagia. La movilidad lingual se mantiene conservada, y tampoco existen alteraciones en la sensibilidad lingual o en el gusto. En la exploración cervical no se palpan adenopatías. En un primer momento, debido al aspecto de las lesiones, se piensa como primera opción diagnóstica en lesiones de origen vascular. A pesar de su «aparente aspecto de benignidad», se planifica la biopsia incisional de las lesiones. Esta finalmente revela que se trata de un «melanoma mucoso». Debido al diagnóstico se realiza estudio de extensión, que incluye tomografía computarizada cervicofacial, toracoabdominal y pélvica (body-TC) y tomografía por emisión de positrones (PET-TC). La body-TC es rigurosamente normal, mientras que la PET-TC demuestra un foco hipermetabólico en la base de la lengua, pero descarta lesiones metastásicas a distancia. El caso se presenta en sesión clínica conjunta con oncología radioterápica, decidiéndose tratamiento quirúrgico. La intervención comenzó con una traqueostomía temporal. A continuación se realizó la resección de las lesiones linguales con márgenes de seguridad de 2cm, mediante queilotomía y mandibulotomía medias (fig. 2A y B). Se conservó la arteria lingual izquierda, para asegurar la vascularización y por tanto la viabilidad del remanente lingual. Además, debido a la localización en línea media de la base lingual, y para disminuir el riesgo de metástasis en tránsito u ocultas, se practicó el vaciamiento ganglionar funcional bilateral profiláctico. Por último, se llevó a cabo la reconstrucción funcional del defecto creado, para permitir al paciente conservar la función fonatoria y deglutoria tras la glosectomía subtotal. Así, ante la necesidad de aportar volumen al remanente lingual se optó por el colgajo fasciocutáneo anterolateral de muslo izquierdo, de 6×6cm, basado en una única rama perforante septocutánea (fig. 3A y B). Los vasos receptores fueron la arteria tiroidea superior y la vena lingual derechas. Se colocaron drenajes cervicales aspirativos bilaterales, así como sonda nasogástrica (SNG). El paciente evolucionó de forma favorable y le fue dada el alta. Durante su estancia hospitalaria, que fue de 8 días, se le retiró la SNG una vez que comenzó a deglutir y se le suturó el traqueostoma. El resultado anatomopatológico definitivo fue informado como «melanoma mucoso maligno, a 3mm del margen quirúrgico, con un componente invasivo medido de 4,4mm de ancho y 2,6mm de profundidad. No se apreciaron metástasis en los ganglios linfáticos cervicales ni invasión vascular. En cuanto a la inmunohistoquímica, las células tumorales mostraron tinción positiva para S100 y HMB45, pero no para citoqueratinas. El tumor fue estadificado como T3 N0 M0» (fig. 4). Debido al escaso margen microscópico conseguido a pesar de la gran resección, se volvió a presentar el caso en sesión clínica conjunta con oncología radioterapéutica, decidiéndose la administración de radioterapia e inmunoterapia adyuvantes. Así, 2 semanas después del tratamiento quirúrgico, el paciente comenzó el tratamiento radioterapéutico limitado a la base de la lengua, sin incluir la región cervical (60Gy en 30 fracciones de 2Gy), que se administró sin incidencias, desarrollando el paciente como únicos efectos de toxicidad una mucositis oral y dermatitis perioral, ambas de grado i. Paralelamente a la radioterapia, se llevó a cabo la inmunoterapia con interferón alfa-2b a dosis altas según la «pauta de Kirkwood», con buena tolerancia por parte del paciente. Esta pauta consiste en una primera fase de inducción con 20 millones de U/m2 por vía intravenosa 5 días a la semana durante 4 semanas y una segunda fase de mantenimiento con 10 millones de U/m2 por vía subcutánea una vez al día durante 3 días por semana durante 11 meses. En la actualidad, 13 meses después de la cirugía, el paciente se encuentra asintomático, no tiene ninguna dificultad en la deglución ni fonación, el colgajo ha metaplasiado correctamente (fig. 5) y no hay evidencia de recidiva de la enfermedad.
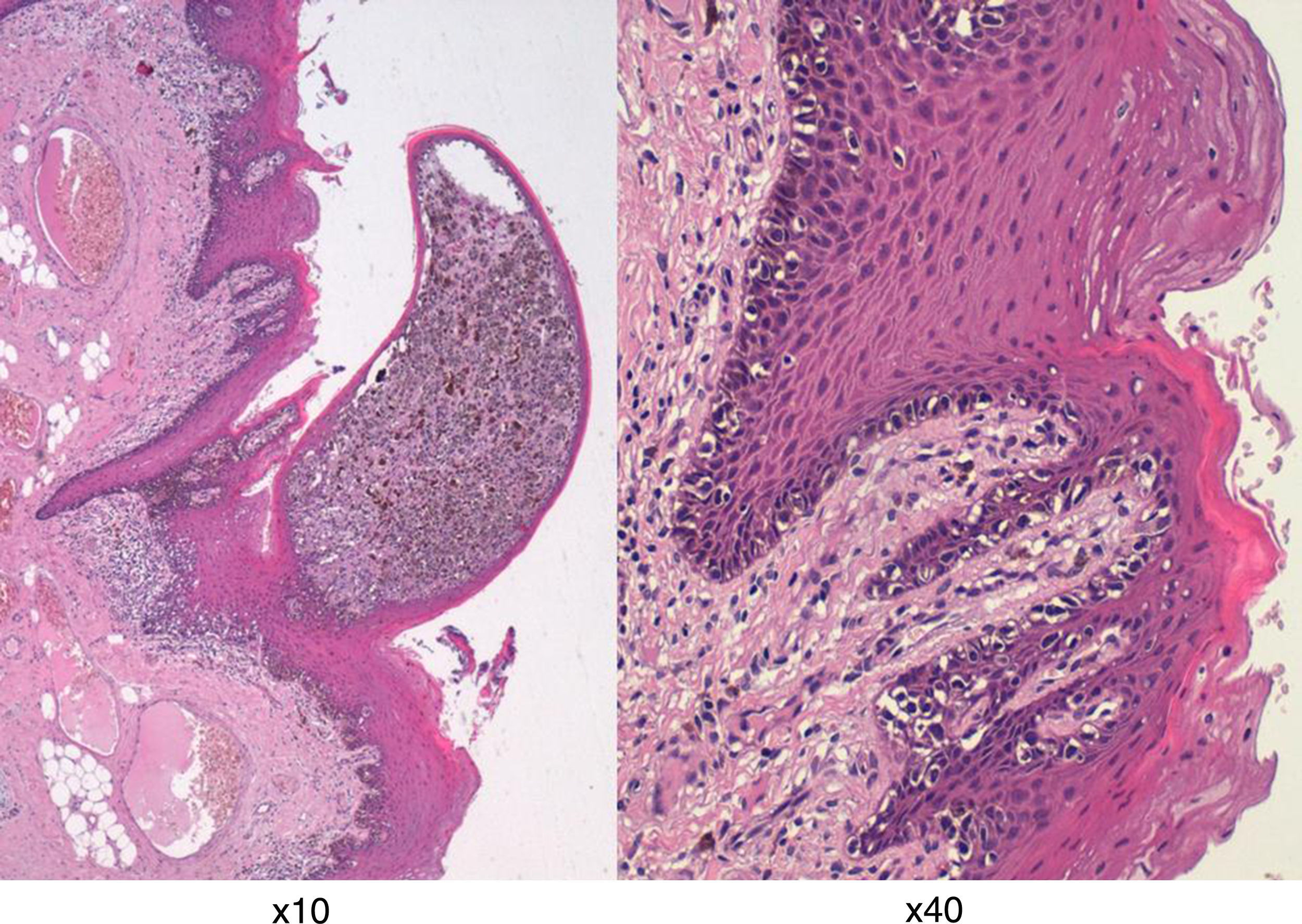
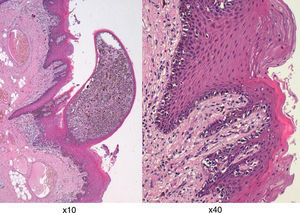
Microfotografía en tinción hematoxilina-eosina (HE) a diferentes aumentos mostrando el crecimiento radial de los melanocitos anaplásicos con evidentes depósitos de melanina en el citoplasma, dispuestos en capas, directamente debajo del epitelio escamoso superficial de la lengua y en la unión entre el epitelio y el subepitelio.
La presencia de melanocitos en la mucosa digestiva, respiratoria y urogenital explica la posibilidad de aparición del melanoma en estas ubicaciones1. La cavidad oral representa aproximadamente el 1,7% de todos los melanomas y el 6,3% del melanoma de cabeza y cuello2. Se presenta con igual frecuencia en el varón y en la mujer2, pero se observa con mayor frecuencia en la raza caucásica2. En la cavidad oral aparecen con más frecuencia en la encía maxilar, mucosa palatina y los labios2. En la revisión de la literatura médica se encontró que la mayoría de series clásicas de casos clínicos de melanoma en la cavidad oral, por ejemplo las de Moore y Martin2 o la de Rapini et al.4 incluyen la lengua como posible ubicación. Sin embargo, la base de la lengua es una localización extremadamente rara, con solo unos 30 casos aportados3. Por otra parte, la lengua es una de las estructuras más difíciles de reconstruir en la cavidad oral, debido a su papel central en la fonación, la deglución y la protección de las vías respiratorias5. Las opciones reconstructivas en la lengua se podrían clasificar en 2 categorías6: mantener la movilidad o proporcionar volumen. Según Pazardzhikliev et al.7 en glosectomías con preservación del 30-50% de la musculatura original se prefiere mantener la movilidad de la lengua restante mediante un colgajo libre microvascularizado delgado y flexible, como lo son el colgajo sural o el colgajo radial antebraquial. Sin embargo, ante resecciones en las que se preserva menos de un 30% de la lengua original (este sería nuestro caso), la reconstrucción se debería encaminar hacia la consecución de un volumen adecuado para facilitar la deglución proporcionando un contacto de la «neolengua» con el paladar blando. Los colgajos libres microvascularizados que proporcionan mayor volumen son el de músculo recto abdominal, el de músculo dorsal ancho y el usado en nuestro caso, el colgajo anterolateral de muslo. Este último ha surgido en las últimas décadas como una opción muy popular para la reconstrucción de defectos de gran volumen en cabeza y cuello, debido a su fiabilidad y a la escasa morbilidad del área donante. Debido a su versatilidad, se suele utilizar tras grandes glosectomías tanto para proporcionar volumen como para garantizar una adecuada movilidad lingual. Otro aspecto de crucial importancia en el melanoma es el papel del tratamiento adyuvante al quirúrgico, debido a su mal pronóstico. La principal indicación del tratamiento radioterapéutico sería el control locorregional de la enfermedad. Y con respecto a la inmunoterapia, el único tratamiento formalmente aceptado es el interferón alfa-2b según la pauta de Kirwood et al.8. Sin embargo, su uso es controvertido, pues solo se ha mostrado útil en alargar el período libre de enfermedad sin afectar ni modificar la supervivencia global.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLa totalidad de autores declara que no existen conflictos de intereses.
Al Dr. Mario Díaz Delgado, facultativo del Servicio de Anatomía Patológica del Hospital Infanta Cristina de Badajoz, por su ayuda y colaboración.