Presentar las nuevas opciones que ofrece la cirugía endoscópica para resolver la patología tendinosa alrededor de la cadera.
MétodoSe lleva a cabo una revisión de la bibliografía y de la experiencia de los autores sobre la utilidad de la cirugía endoscópica para resolver la patología tendinosa alrededor de la cadera.
ResultadosAunque todavía no hay series amplias publicadas, parece evidente que la cirugía endoscópica ofrece resultados cuando menos similares a los de la cirugía abierta para el tratamiento de esta patología, incluso con menor morbilidad y complicaciones.
ConclusionesPara los cirujanos que tratan patología de cadera, el dominio de las técnicas artroendoscópicas resulta extremadamente útil para resolver patologías de difícil acceso por vía abierta.
Nivel de evidencia5
Relevancia clínicaEl conocimiento de las posibilidades terapéuticas artroendoscópicas ayudará a los cirujanos a seleccionar la mejor opción quirúrgica para los pacientes.
To present the new therapeutic options currently offered by endoscopic surgery in order to resolve tendon pathology around the hip joint, in the so-called ‘outside the box surgery’.
MethodsA review of the literature and the authors’ experience is presented on the use of endoscopic surgery in resolving tendon pathology around the hip joint.
ResultsAlthough there are still no large published series, there already appears to be sufficient evidence that endoscopic surgery offers at least similar results to those of open surgery for the treatment of this pathology, as well as having lower morbidity and complication rates.
ConclusionsFor those surgeons treating hip pathology, mastering arthro-endoscopic surgical techniques is extremely useful in order to resolve problems that would require complex or deep approaches using open surgery.
Level of evidence5
Clinical relevanceKnowledge of arthro-endoscopic therapeutic possibilities will help surgeons to choose the best surgical option for patients.
La ampliación de las posibilidades de realizar el tratamiento de patologías por medio de cirugía artroscópica/endoscópica ha visto un gran auge en la articulación de la cadera en los últimos años. Al tratamiento de las patologías de los llamados «compartimentos central y periférico» de la articulación, donde podremos encontrar al tendón del psoas, siguió el de los problemas del espacio peritrocantéreo, donde se encuentran los abductores de la cadera, fundamentalmente el tendón del glúteo medio, y más recientemente, al espacio subglúteo, a través del que se accede al tendón conjunto de los isquiotibiales.
En este artículo se realiza una revisión de las patologías y las técnicas artroscópico /endoscópicas que se realizan hoy en día para el tratamiento de la patología de estos tendones.
El tendón del psoas: patología y manejo endoscópicoEl compartimento medial de fuera de la articulación de la cadera (outside the box) incluye la patología del psoas. Este puede verse afectado de diversas maneras y en distintas zonas. La patología más frecuente a este nivel incluye: cadera en resorte medial (coxa saltans interna), tendinopatías crónicas, bursitis y el llamado pinzamiento del psoas1, o triple pinzamiento que hace referencia al conflicto de espacio que compromete el labrum entre el borde acetabular, el tendón del iliopsoas y la cabeza femoral. Postel fue el primero en describir el pinzamiento del psoas en artroplastias de cadera2.
También podemos encontrar quistes o gangliones sinoviales peritendinosos3, que generalmente son debidos a roturas crónicas de la unión condrolabral, siendo consecuencia, más que causa de la patología.
La coxa saltans interna se encuentra presente hasta en un 5-10% de la población4, pero solo hablamos de tratamiento quirúrgico de esta patología cuando es dolorosa y refractaria al tratamiento conservador que incluye fisioterapia y para algunos autores hasta 3 infiltraciones de corticoesteroides. Otros tratamientos empleados incluyen radiofrecuencia, toxina botulínica o electrolisis percutánea intratisular (EPI).
En cuanto al acceso al psoas, decimos que podemos hacerlo a nivel del trocánter menor, a nivel del compartimento periférico y a través del compartimento central (el más proximal de los 3).
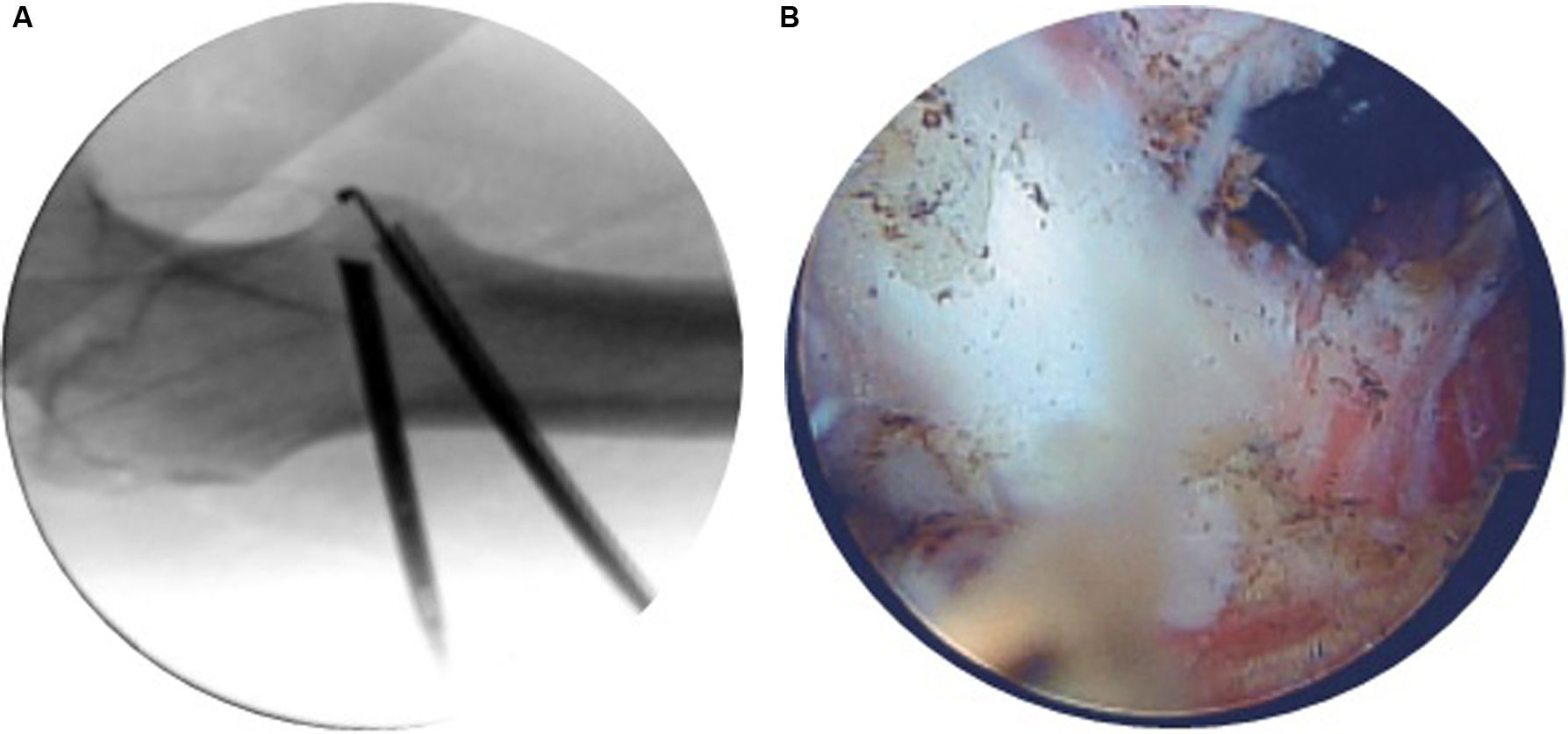
Técnica quirúrgicaTenotomía del psoas en el trocánter menorLa técnica primeramente descrita fue la tenotomía endoscópica a nivel de la inserción en el trocánter menor5. Para ello colocamos al paciente en decúbito supino en mesa radiotransparente o bien de tracción (aunque la tracción no es necesaria) y en rotación externa máxima, con el fin de exponer el trocánter menor lo más posible para ser visualizado con el intensificador de imagen en imagen anteroposterior.
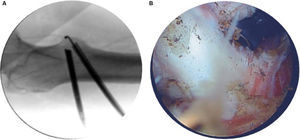
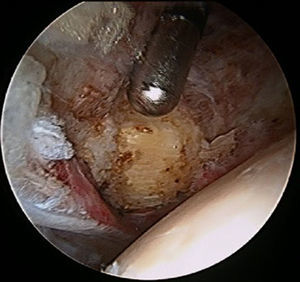
Con la ayuda de una aguja espinal nos dirigimos, desde la cara lateral del muslo por encima del fémur y con una ligera inclinación de anterior a posterior y de forma perpendicular respecto al eje del fémur, a «buscar» el trocánter menor con ayuda de la radioscopia. Una vez en este punto introducimos la aguja guía de nitinol y los dilatadores y practicamos la misma secuencia para hacer otro portal convergente, esta vez de distal a proximal y con ángulo de 45° respecto al previo que será portal de trabajo. Introducimos por un portal la óptica de 30° y por el otro un terminal de radiofrecuencia, y vamos ampliando espacio hasta encontrar el tendón del psoas, fácilmente identificable por su color blanco nacarado (fig. 1a). Es entonces cuando con ayuda del terminal de radiofrecuencia vamos desinsertando del trocánter menor el tendón, que debido a la tensión muscular, irá retrayéndose (fig. 1b).
El procedimiento es sencillo y consume poco tiempo quirúrgico, pero tiene la desventaja de que produce una desinserción completa del tendón, lo que causará una total ausencia de función en cuanto a la flexión de la cadera, teniendo que hacer esta básicamente con musculatura auxiliar como el recto anterior.
Son varias las publicaciones que hablan de menos complicaciones a la hora del tratamiento artroscópico versus abierto del pinzamiento del psoas en el contexto de prótesis totales de cadera dolorosas6,7. Esta característica ha hecho que este procedimiento vaya disminuyendo su frecuencia en aras de otros en los que se realiza una tenotomía del tendón del iliopsoas respetando la parte muscular del psoas lumbar, y por tanto produciendo un efecto de alargamiento del mismo más que una tenotomía8.
La idea de esta tenotomía que podríamos denominar de alargamiento se basa en que a nivel del compartimento central y anterior a este pasa el tendón conjunto del psoas, formado por el tendón del iliopsoas y el músculo del psoas lumbar que se unirá al tendón más distal9.
Alpert estudió en cadáveres la sección del tendón conjunto del psoas a distintos niveles, encontrando que a nivel del compartimento central, un 40% del área de sección es tendón y un 60% es músculo (si bien hay que tener en cuenta que eran especímenes frescos congelados, por lo que in vivo la proporción será mayor a favor del músculo)10. Sin embargo Ilizariturri11 en su estudio no encontró diferencias en cuanto a función y resultado comparando las 2 técnicas de tenotomía del psoas, a nivel articular y a nivel de la inserción en el trocánter menor, a diferencia del trabajo del grupo de Domb1 que describe peores resultados en cuanto a la función residual cuando se realiza la tenotomía a nivel del trocánter menor.
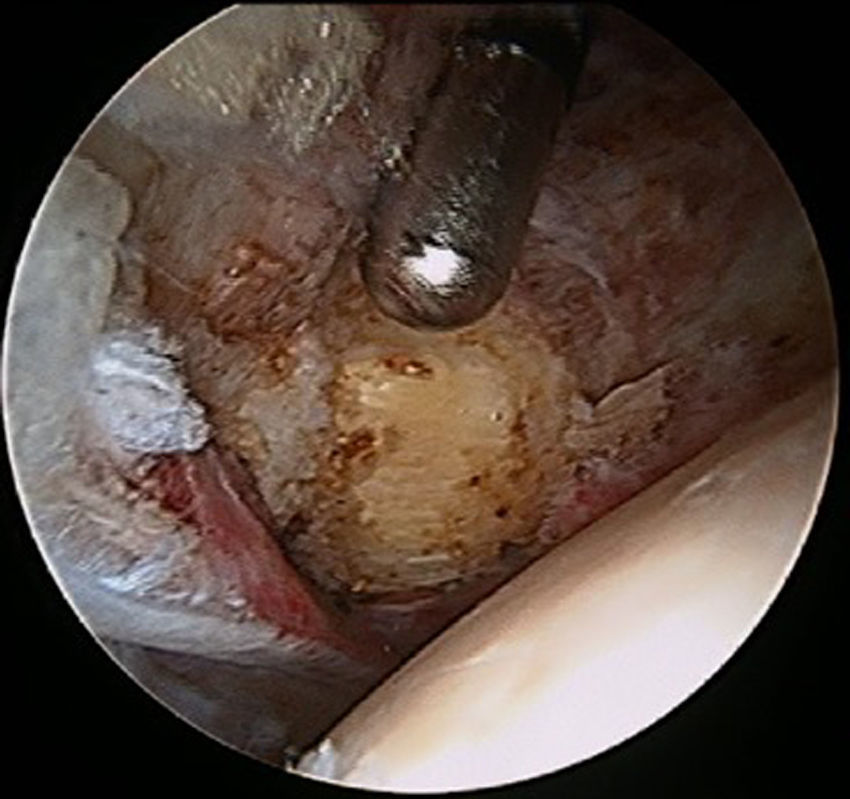
Tenotomía en el compartimento centralPara realizar la tenotomía a este nivel, accederemos al compartimento central bajo tracción y deberemos progresar disecando hacia medial con la visión desde el portal lateral y usando como portal de trabajo el anterior o medioanterior, hasta encontrar las fibras nacaradas del tendón del iliopsoas, inmediatamente superficiales al ligamento pubofemoral (fig. 2). Al realizar el procedimiento bajo tracción y distracción articular, podremos comprobar cómo el tendón se va retrayendo hasta que deja ver las fibras musculares del músculo psoas lumbar, justo medial al iliopsoas. En cuanto a los portales, generalmente el procedimiento se realiza con visión desde el portal anterolateral, y como portal de trabajo usaremos el portal anterior o el portal medioanterior (más cómodo el primero). Habitualmente se realiza con radiofrecuencia para disminuir el riesgo de sangrado. El paquete vascular se encuentra medial al músculo psoas lumbar, por lo que usaremos este como referencia para evitar dañarlo.
El espacio peritrocantéreo: patología y manejo endoscópicoEl síndrome doloroso del trocánter mayor (SDTM) —o GTPS en inglés— engloba varias patologías que están relacionadas con el roce causado por la fascia lata contra el trocánter mayor (TM)-glúteos. Incluyen la bursitis, la cadera en resorte y la tendinopatía glútea. Esta patología es derivada de la sobrecarga mecánica y/o de una báscula pélvica alterada. La incidencia del SDTM se sitúa entre 1-2/1.000 pacientes y es mucho más frecuente en mujeres (8:1) entre la quinta y sexta décadas de la vida12-15.
Muchos casos se presentan como dolor referido por patologías que podrían ser el origen del SDTM, como son la lumbalgia facetaria c/s radiculopatía y el síndrome glúteo profundo, entre otros14,16. Al igual que las fracturas de húmero proximal se asocian a roturas del tendón supra-infraspinoso en pacientes mayores, en el caso de la cadera el 22% de las fracturas de cuello femoral se relacionan con roturas de glúteo mediano y menor9. En la mayoría de los casos el proceso es crónico, degenerativo y progresa desde una bursitis-fascitis lata a una tendinosis y posterior rotura parcial-completa de los glúteos mediano y menor (causa común de SDTM refractario). El desconocimiento de la mal llamada «trocanteritis» hace que numerosos profesionales no tengan en cuenta su posible relación con una rotura del manguito glúteo adyacente17.
DiagnósticoLos signos más relevantes objetivados a la exploración física son el dolor selectivo en TM, la disminución de fuerza a la abducción-extensión y contrarresistencia en rotación externa, la claudicación en apoyo monopodal y la cojera. También es muy útil la realización de un test anestésico focal.
Las exploraciones complementarias de elección son la radiografía simple, la ecografía y la RMN. Esta última es la más útil en la detección de las roturas parciales de los tendones glúteos, que son más frecuentes que las totales (2:1)14,15,18. Aun así, hay que tener en cuenta que numerosos pacientes con hallazgos patológicos en las pruebas, están asintomáticos19.
TratamientoEl tratamiento en la mayoría de los casos es conservador, centrándose fundamentalmente en disminuir la inflamación (AINE, fisioterapia, infiltraciones, ondas de choque,…) y corregir la marcha alterada. Cuando el paciente, a pesar de todo, no mejora en 6 meses podría estar indicada la cirugía.
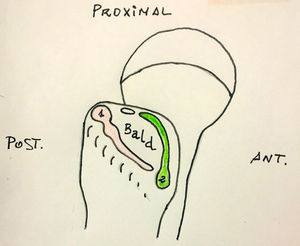
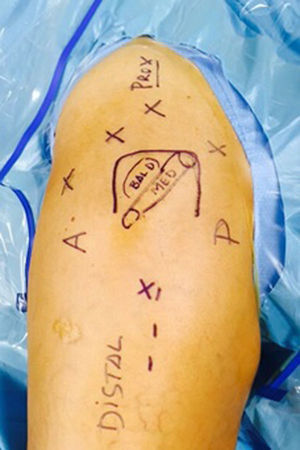
Manejo endoscópico de la patología del glúteo medioLa cirugía endoscópica del espacio peritrocantéreo es el reflejo de la practicada a nivel del espacio subacromial y como tal podría asociarse a la artroscopia intraarticular, lo cual es otra ventaja añadida sobre la cirugía abierta. El espacio peritrocantéreo de la cadera se sitúa entre la fascia lata y el vasto lateral-trocánter mayor-glúteos (fig. 2). Para su acceso es necesaria una óptica de 30° con opción a 70°. El material es similar al utilizado en la artroscopia de hombro para suturas del manguito rotador (el complejo glúteo medio-menor se asemeja al manguito rotador de la cadera) y la posición del paciente puede ser en decúbito supino con mesa de tracción o en decúbito lateral con o sin mesa de tracción (fig. 3). Suele ser precisa la ayuda de un intensificador de imágenes, sobre todo si se asocia a artroscopia de la articulación de la cadera.
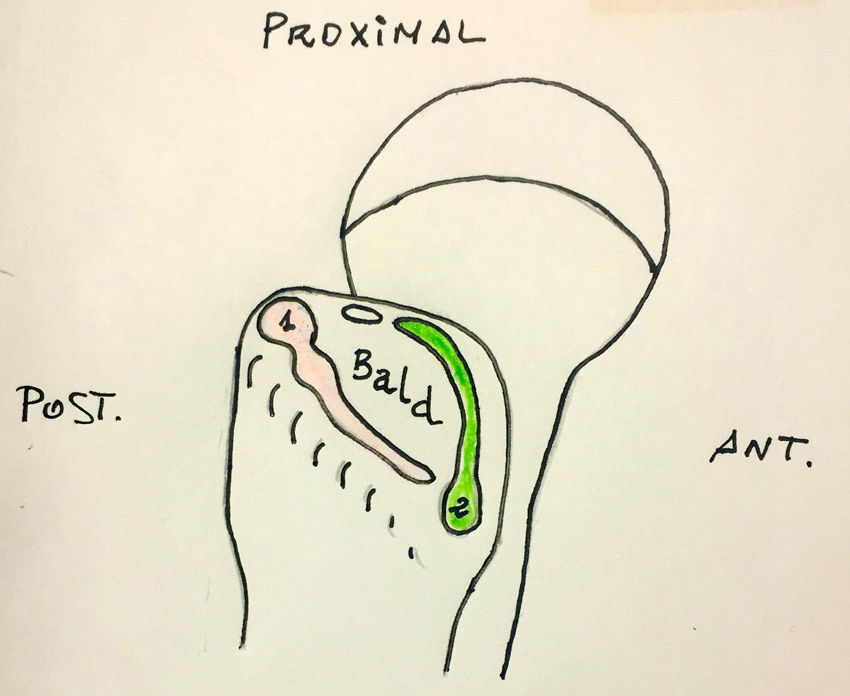
Las vías de abordaje se sitúan en torno a la punta del trocánter y a la inserción del vasto externo, siendo los portales más utilizados el anterolateral y el medio anterior; a partir de aquí, diferentes autores emplean pequeñas variaciones en los portales proximales (posterolateral, anterolateral accesorio) y los distales (anterolateral accesorio y lateral distal accesorio)20-22 (fig. 4).
Una vez atravesado el tejido celular subcutáneo existen 2 alternativas para acceder al espacio peritrocantéreo: la llamada «todo dentro» (pequeñas incisiones en la fascia)21 o la «fuera dentro» (fasciotomía en T o en cruz)19. Se resecan la bursa y las calcificaciones o fibrosis presentes para poder visualizar los tendones glúteos con comodidad. Si existe atrapamiento de la fascia lata en las maniobras de estrés, se realiza su apertura hasta conseguir la ausencia del mismo. En la mayoría de los casos de rotura glútea, el tendón del glúteo mediano suele estar afectado, lo cual sugiere que por él se inicia la dehiscencia (el glúteo menor solo se encuentra roto en un tercio de los casos). Se practica una sutura directa si la rotura es completa21, o a través de una incisión longitudinal si está localizada en la profundidad (rotura parcial)22. Domb establece una clasificación en 4 tipos21 (tabla 1).
Clasificación de las roturas del glúteo medio (Domb et al., 201021)
| Tipo | Grado de afectación |
|---|---|
| 1 | 0-25% |
| 2 | 25-50% |
| 3 | 50 a <100% |
| 4 | 100% (completa) |
En cualquier caso, se cruenta el lecho óseo de inserción y se colocan tantos anclajes como sea necesario con las suturas de lado a lado para las roturas parciales23, o bien a modo de doble fila o sutura-puente en el caso de roturas totales o cuasi totales12,21. Los resultados publicados hasta el momento tienen seguimientos a corto-medio plazo y pocos estudios son prospectivos. Las series más largas las publicaron Walsh por vía abierta22 y Domb por vía endoscópica21. En general existe un porcentaje de buenos resultados, de un 75% con ambas técnicas, aunque el número de complicaciones es mayor con la cirugía abierta13,23.
RehabilitaciónLa rehabilitación postoperatoria incluye el uso de 2 muletas con carga parcial mínima (5-10kg) durante 6 semanas. Según el paciente o el tipo de rotura podría indicarse el uso de una ortesis en abducción. Entre el mes y medio y los 3 meses se aumenta la carga, la movilidad y los activos asistidos. A partir del tercer y cuarto mes se realiza la potenciación progresiva completa12,15,23.
Reinserción endoscópica del tendón conjunto de los isquiotibialesAunque las lesiones del tendón de origen proximal de los isquiotibiales (IQT) no son tan frecuentes como las lesiones de su zona muscular o miotendinosa, pueden causar una marcada limitación que puede incluso ser permanente y condicionar la incapacidad deportiva si no se reparan quirúrgicamente en aquellos casos en los que haya una importante retracción (se sugiere que mayor de 2cm), se vean afectados los 3 tendones, o persistan síntomas a pesar de haberse llevado a cabo un tratamiento conservador adecuado24.
La reparación endoscópica de las patologías del tendón proximal de los IQT es una de las nuevas indicaciones de la artroscopia periarticular de la cadera. De la misma manera que ha ido ocurriendo con la patología de psoas o del tendón del glúteo medio, los avances en el conocimiento de la patología, así como en la técnica endoscópica, van permitiendo abordar las avulsiones totales o parciales del tendón conjunto de los IQT, así como los cuadros dolorosos que no responden al tratamiento conservador secundarios a las bursitis y tendinopatías crónicas. Aunque hay muchas publicaciones que se refieren a los resultados tanto del tratamiento conservador como de la cirugía abierta de las roturas completas y parciales del tendón conjunto de los IQT25-27, todavía no hay muchos artículos publicados sobre el abordaje endoscópico de la patología del tendón proximal de los IQT28-30, pero dada la tendencia al incremento de la actividad física de la población y a la longevidad en ella, probablemente encontraremos cada vez más pacientes que requieran tratamiento, y el número de reparaciones endoscópicas aumentará proporcionalmente.
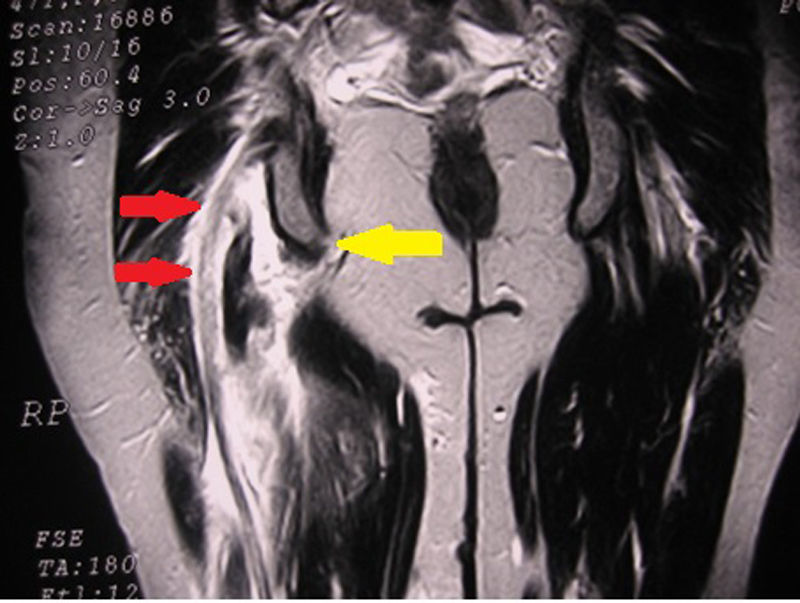
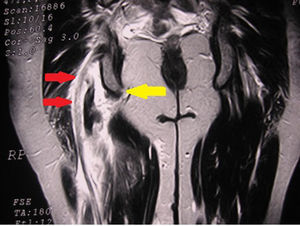
DiagnósticoHabitualmente, los pacientes que sufren una desinserción del tendón proximal de los IQT perciben una sensación de desgarro acompañada a veces de un chasquido y un dolor intenso, incapacitante, en la cara posterior y proximal del muslo durante un gesto de alta velocidad con la cadera en flexión y la rodilla en extensión; posteriormente, suele aparecer una gran equimosis en la cara posterior del muslo que se puede extender hasta la zona poplítea en unos días. Algunos pacientes tienen sensaciones disestésicas o dolor de tipo ciático, que puede deberse a la compresión e irritación del nervio ciático por el hematoma, o la fibrosis perineural secundaria25. Del mismo modo, en las roturas parciales, tendinopatías crónicas y bursitis isquiáticas, se puede producir, además del dolor local, una irradiación desde la nalga a la parte posterior del muslo27. La confirmación del diagnóstico por medio de RMN suele ser sencilla, dado lo espectacular de los hallazgos (fig. 5).
TratamientoAunque la técnica de reparación por cirugía abierta está descrita hace tiempo y debe considerarse como el gold standard, los avances en la cirugía endoscópica periarticular y del espacio subglúteo de la cadera han permitido recientemente desarrollar una técnica segura para llevar a cabo esta reparación de manera mínimamente invasiva. Como es habitual en otras técnicas quirúrgicas, la reparación endoscópica puede permitir una reparación eficaz con una mejor definición de la anatomía, aunque sus resultados todavía tienen que confirmarse con el seguimiento de series de pacientes30. Lógicamente, es una técnica reservada a cirujanos con amplia experiencia en la cirugía artroscópica y la anatomía endoscópica del espacio subglúteo y de la región proximal de los isquiotibiales, para minimizar los riesgos de lesión de estructuras nobles adyacentes.
Técnica quirúrgicaEl paciente se coloca en decúbito prono, con la mesa ligeramente angulada a nivel de la pelvis con el objetivo de flexionar las caderas y hacer más prominentes las tuberosidades isquiáticas para favorecer su palpación, ya que se trata de la referencia anatómica fundamental para llevar a cabo el procedimiento. Se prepara todo el miembro inferior del lado afectado, para poder mover la cadera y flexionar la rodilla si fuese necesario para relajar los IQT y permitir una reparación sin tensión.
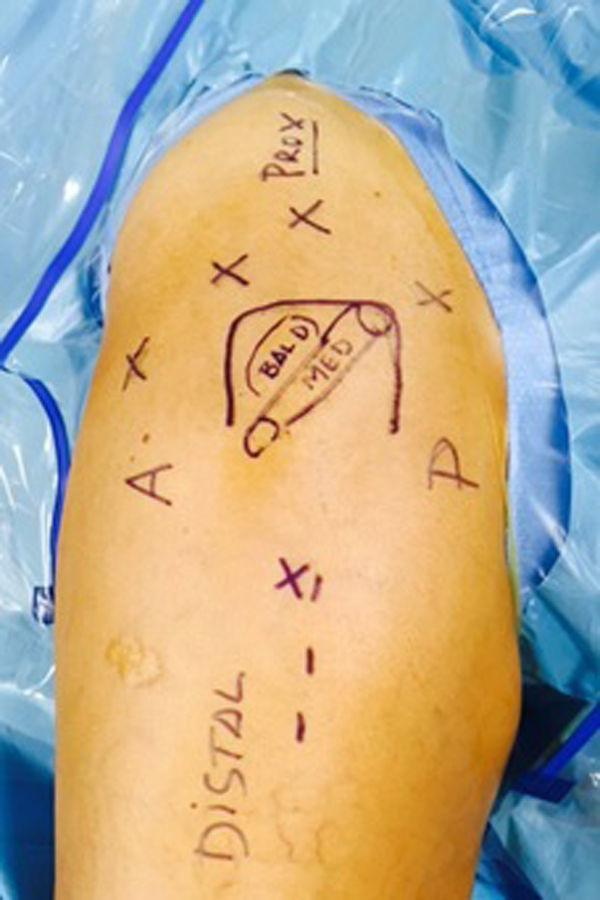
Se emplea un artroscopio con óptica estándar de 30°, y puede utilizarse bomba o distensión por gravedad. No se utilizará aspiración, por la proximidad del nervio ciático. Inicialmente, se crean 2 portales, discretamente distales (aproximadamente a 1-2cm de la tuberosidad), uno medial (PM) y otro lateral (PL) y separados unos 2cm de ella en cada dirección (fig. 6). Pueden utilizarse cánulas o no, según las preferencias del cirujano, aunque resultan útiles para manejar las suturas a través de la gruesa capa de tejido formada por el glúteo mayor y la grasa glútea. Durante la creación de los portales y el manejo posterior del instrumental, se tiene que tener en cuenta que se pueden lesionar 3 estructuras: el nervio ciático, que discurre aproximadamente 1,5cm lateral a la tuberosidad isquiática; el nervio y la arteria glútea inferiores, que se sitúan por debajo del glúteo mayor a unos 5cm proximales a la tuberosidad isquiática (aunque estos se podrían lesionar más fácilmente por el uso de separadores durante la cirugía abierta, por la elevación necesaria en sujetos musculosos para apartar el voluminoso glúteo mayor), y el nervio cutáneo femoral posterior, que discurre subcutáneo desde la región lateral de la tuberosidad isquiática distalmente. Inicialmente, la óptica se colocará en el portal PL y con el terminal de sinoviotomo (nosotros empleamos habitualmente para esta cirugía el agressive cutter de 4,8mm de diámetro Conmed) apagado se efectuará una disección roma sobre la zona más prominente de la tuberosidad isquiática desde el portal PM, por debajo del glúteo mayor y de la fascia glútea posterior, hasta que la boca del mismo sea claramente visible y nos cercioremos de que no se dirige hacia anterior, para evitar un posible daño al nervio ciático si la visión no es clara. Este paso es especialmente importante en las roturas agudas, en las que suele producirse un hematoma importante que oscurece la visión inicialmente. Más adelante, el cirujano puede crear nuevos portales o intercambiar los previos para obtener el mejor ángulo de visión y llevar a cabo la reparación, la identificación de los tendones o el manejo de las suturas, según sea necesario (fig. 7). Una vez delimitada la tuberosidad, es posible dirigir la óptica discretamente lateral a esta e identificar al nervio ciático, lo que resulta un paso fundamental para realizar el procedimiento con seguridad. En caso de que existan bandas fibrosas atrapando al nervio, deben liberarse en este momento.
Con el nervio ciático ya identificado y controlado en todo momento, se puede proceder a la reparación de la avulsión del tendón de los IQT. En primer lugar, tras desbridar el hematoma (en las lesiones agudas) o el tejido fibrocicatricial (en las lesiones crónicas), se identifica el extremo del tendón roto. Si la rotura afectó a los 3 tendones, probablemente existirá una retracción que puede requerir la flexión de la rodilla para permitir su ascenso hacia la tuberosidad; por el contrario, si la rotura fue solo parcial o se trata de una tendinopatía crónica, la porción íntegra habrá impedido la retracción de los tendones y solo se requerirá el desbridamiento del tejido fibroso o desvitalizado de su extremo. Se cruenta el reborde óseo de la tuberosidad isquiática con una fresa motorizada en la zona de la huella anatómica de los IQT, tratando de identificar las 2 carillas existentes, la más medial y posterior que corresponde al origen conjunto de la porción larga del bíceps y del semitendinoso, y la más lateral y anterior, que corresponde al tendón del semimembranoso31. En los casos de tendinopatías crónicas, se puede abrir longitudinalmente el tendón conjunto para identificar la zona degenerada en la profundidad y desbridarla, y a través de esa ventana, acceder a la bursa isquiática y resecarla si se encuentra engrosada y con las adherencias típicas de una bursitis crónica29. Una vez cruentada la huella e identificados los tendones, se realiza un portal central más distal para la colocación de los anclajes (del tipo de los empleados en la reparación del manguito de los rotadores, por su resistencia) en la tuberosidad isquiática y se pasan las suturas a través del extremo de los tendones con las pinzas específicas usadas también en la cirugía artroscópica del hombro o de la cadera. Generalmente, se necesitan al menos 2 anclajes para reparar una avulsión completa del tendón conjunto de los IQT, aunque en casos de roturas parciales puede ser suficiente con un anclaje. Dada la configuración longitudinal de las fibras tendinosas en esta región, el paso de las suturas en conformaciones tipo «lasso-loop» o «Mason-Allen» es recomendable para reducir el riesgo de deslizamiento de los hilos32. Es importante recordar la posición anatómica de los tendones para evitar colocarlos demasiado distalmente en el borde de la tuberosidad, ya que causarían molestias crónicas al paciente al sentarse. El anudado se lleva a cabo con la técnica preferida por cada cirujano, empleando la flexión de la rodilla según sea necesaria para reducir la tensión del tejido.
Manejo postoperatorioEn el postoperatorio, se puede evitar el exceso de tensión de los IQT empleando una ortesis de rodilla bloqueada en flexión (la que sea necesaria para eliminar la tensión, que puede variar de caso en caso) que se irá liberando progresivamente a lo largo de las primeras 6 semanas. Se autoriza la carga progresiva a partir de las 6 semanas, comenzando a ganar paulatinamente flexibilidad y fuerza en los IQT, aunque sin realizar gestos excéntricos combinando posiciones de flexión de cadera y extensión de rodilla al menos hasta las 12 semanas de la cirugía.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.