La artrosis de la articulación acromioclavicular es una causa frecuente de dolor en la zona anterosuperior de la articulación del hombro, con actividades que involucran movimientos de la extremidad superior cruzados y por encima de la cabeza.
Generalmente aparece en hombres y mujeres de mediana edad y su diagnóstico de sospecha se basa en la historia clínica y la exploración física. La realización de pruebas complementarias y la respuesta terapéutica adecuada y completa a la infiltración con soluciones anestésicas con corticoides confirman su diagnóstico.
La inestabilidad de esta articulación es una de las patologías a tener en cuenta en nuestro diagnóstico diferencial ya que presenta un cuadro clínico y unos hallazgos en la exploración física similares.
Existen diversas opciones terapéuticas, si bien los tratamientos iniciales deben de ser conservadores. Si no se produce la respuesta clínica adecuada plantearemos el tratamiento quirúrgico mediante la resección abierta o artroscópica de la articulación. Una meticulosa técnica quirúrgica en ambos casos permitirá minimizar las posibles complicaciones y mejorar el grado de recuperación clínica y funcional del paciente.
Acromioclavicular osteoarthritis is a common cause of pain in the anterior part of the shoulder joint, particularly when crossing the arms above the head.
It usually appears in middle-aged men and women, and the suspected diagnosis is based on clinical history and physical examination. The complementary tests and proper and complete therapeutic response to an injection with corticosteroid /anaesthetic solutions confirms their diagnosis.
The instability of this joint is one of the conditions to consider in the differential diagnosis as it presents with a similar clinical picture and similar findings in the physical examination.
There are several treatment options, although initial treatment should be conservative. If there is no clinical response, surgical treatment will be indicated by open or arthroscopic resection of the joint. Meticulous surgical technique in both cases will minimise potential complications and improve the degree of clinical and functional recovery of the patient.
La artrosis de la articulación acromioclavicular (AAC) es una de las patologías más comunes y limitantes del hombro que producen dolor en la realización de actividades físicas que implican movimientos del hombro por encima de la cabeza1.
Debido a su frecuencia y a las posibles opciones terapéuticas es importante alcanzar su diagnóstico tras haber descartado otras patologías que incluyen infecciones locales y/o inestabilidad articular2.
Una vez diagnosticada, el tratamiento inicial va encaminado a medidas conservadoras si bien ante la ausencia de respuesta clínica se debe de plantear la resección abierta o artroscópica de la articulación3.
Anatomía y biomecánicaLa AAC es una diartrosis formada por la unión de la parte anteromedial del acromion y lateral de la clavícula, que se forma a partir de la unión de tres núcleos de osificación cuya fusión completa ocurre alrededor de los 25 años4, mientras que el acromion se forma a partir de cuatro núcleos que se fusionan alrededor de los 18 años de edad5.
Un 8% de la población presenta defectos de fusión de los núcleos acromiales, apareciendo un defecto de osificación que puede ser pre-, meso- o metaacromial dependiendo de la zona no fusionada. Esta condición es una fuente de dolor a tener en cuenta a la hora de plantear el tratamiento ya que la osificación acromial requiere una actitud quirúrgica diferente a la artrosis AAC5.
En la articulación el lado acromial es habitualmente cóncavo y el clavicular convexo, con un tamaño medio de 9 × 19mm en adultos6. Entre ambas caras articulares existe un disco fibrocartilaginoso equivalente funcionalmente al menisco de la rodilla y cuya degeneración comienza en la segunda década de la vida. Esta degeneración contribuye al desarrollo de patologías artrósicas en la articulación7. Ambos márgenes articulares están cubiertos por una cápsula sobre la que confluyen los ligamentos acromioclaviculares superior e inferior y en su proximidad los coracoclaviculares conoide y trapezoide. Su función es estabilizar estáticamente la articulación, en sentido superoinferior y en sentido anteroposterior respectivamente8,9. Los estabilizadores dinámicos de la AAC son el deltoides anterior, trapecio y serrato anterior que se encargan de soportar el peso del brazo. La articulación está vascularizada por ramas de las arterias supraescapular y toracoacromial y la inervación es aportada por ramas del nervio supraescapular y ramas del pectoral lateral10.
La AAC juega un papel fundamental en la movilidad del hombro y en el posicionamiento escapular11,12. Las actividades habituales y diarias provocan grandes fuerzas de estrés dentro de la AAC. Su morfología, con una pequeña superficie de contacto, su oblicuidad, incongruencia y el envejecimiento precoz del disco, aumentan dichas cargas y predisponen a la degeneración articular13,14.
Etiología de la artrosis acromioclavicularEn el desarrollo de artrosis en la AAC participan diversos factores entre los que se encuentran la degeneración del disco articular, la artropatía postraumática e inflamatoria, la osteólisis distal clavicular y la inestabilidad articular15.
La degeneración del disco aumenta las cargas sobre las superficies articulares y predispone al desgaste de las superficies condrales. Sin embargo, no está claro su papel etiológico en el desarrollo del dolor ya que estos mismos cambios se observan en pacientes asintomáticos15. Los microtraumatismos repetitivos asociados a deportes como la halterofilia y la natación desencadenan un proceso de osteólisis distal clavicular11,15,16. Las artropatías inflamatorias y/o infecciosas aceleran el proceso degenerativo de la ACC y ocurren generalmente por diseminación hematógena y cirugía previa local17,18. Por último la inestabilidad articular incrementa el estrés y empeora la incongruencia articular acelerando el proceso degenerativo1,19.
ClínicaSi bien la patología degenerativa de la AAC puede ser asintomática y un hallazgo incidental durante la realización de estudios radiológicos por otros motivos, el síntoma más frecuentemente referido es el dolor en la zona anterosuperior del hombro10,15. Este dolor limita los movimientos cruzados y por encima de la cabeza de la extremidad correspondiente1,19.
A pesar de ser el síntoma principal, no es exclusivo de esta patología por lo que se debe de realizar un amplio diagnóstico diferencial que incluya diferentes patologías del hombro y de la columna cervical. Una exploración física meticulosa y la realización de exploraciones diagnósticas complementarias permiten alcanzar el diagnóstico definitivo.
Exploración físicaA la hora de iniciar la exploración de la articulación es importante en un primer momento la inspección de la zona ya que habitualmente se acompaña de deformidad y de una postura antiálgica nos hacen sospechar patología de la misma (brazo pegado al cuerpo con el codo en flexión). Hay que tener en cuenta que signos como una prominencia o deformidad de la clavícula distal nos dirigen hacia la inestabilidad de la AAC20.
En un segundo tiempo, se debe de explorar el dolor. La palpación de la ACC es dolorosa, aunque este síntoma es sensible y poco especifico21. Más característica es la presencia de crepitación en la articulación15.
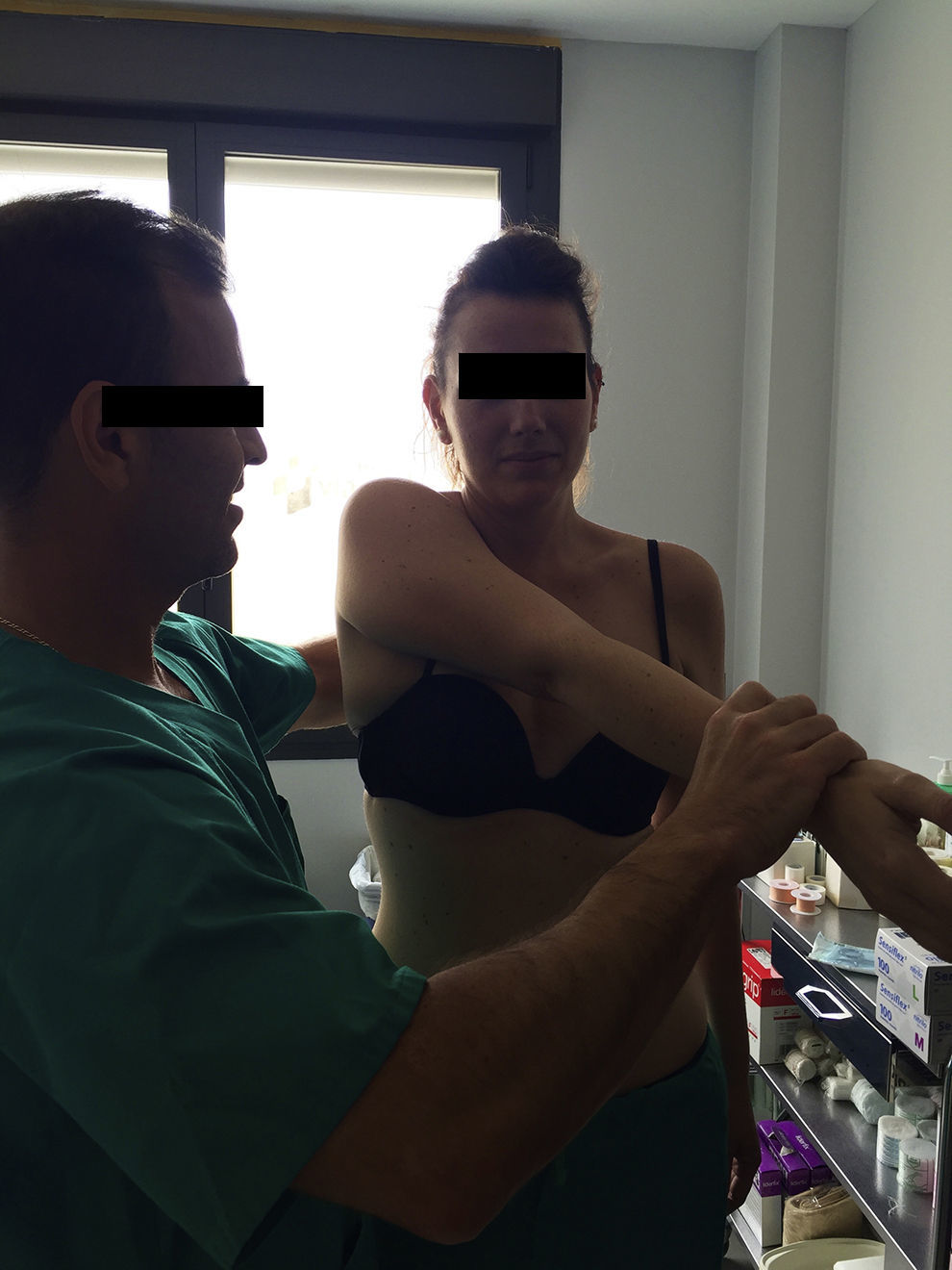
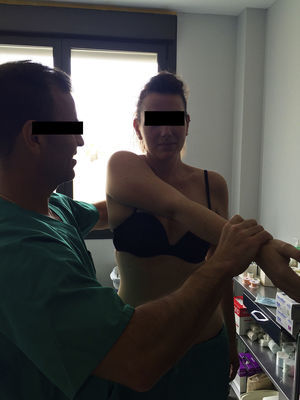
Para una adecuada exploración de la AAC y con una especificidad del 77 y del 95% respectivamente para patología degenerativa, se utilizan el test de cross-arm (fig. 1) y el test de O¿Brien (fig. 2)10,20,22. Mientras que el primero desencadena el dolor con la flexión y aducción máxima del hombro, el segundo con la supinación completa en flexión y aducción de 10°.
Si a pesar de los datos clínicos obtenidos persisten dudas respecto a la implicación de la AAC en el origen del problema, una infiltración anestésica con o sin control ecográfico nos puede ayudar a aclarar nuestra sospecha diagnóstica.
Para finalizar, la exploración física debe de completarse con la valoración de la columna cervical y el movimiento escapular23.
Exploraciones complementariasLas exploraciones radiológicas permiten establecer el diagnóstico definitivo, tras una adecuada anamnesis y una exploración física meticulosa. Hay que tener en cuenta que los hallazgos de patología degenerativa en las exploraciones radiológicas aparecen con relativa frecuencia en pacientes asintomáticos23.
Radiológicamente los signos característicos de la degeneración articular incluyen un estrechamiento articular, presencia de quistes u osteofitos y esclerosis subcondral. La proyección radiológica más habitualmente utilizada para valorar la AAC es la anteroposterior. Existe una modificación de esta llamada proyección de Zanca, que permite una visualización más exacta de la articulación1,10,15,24.
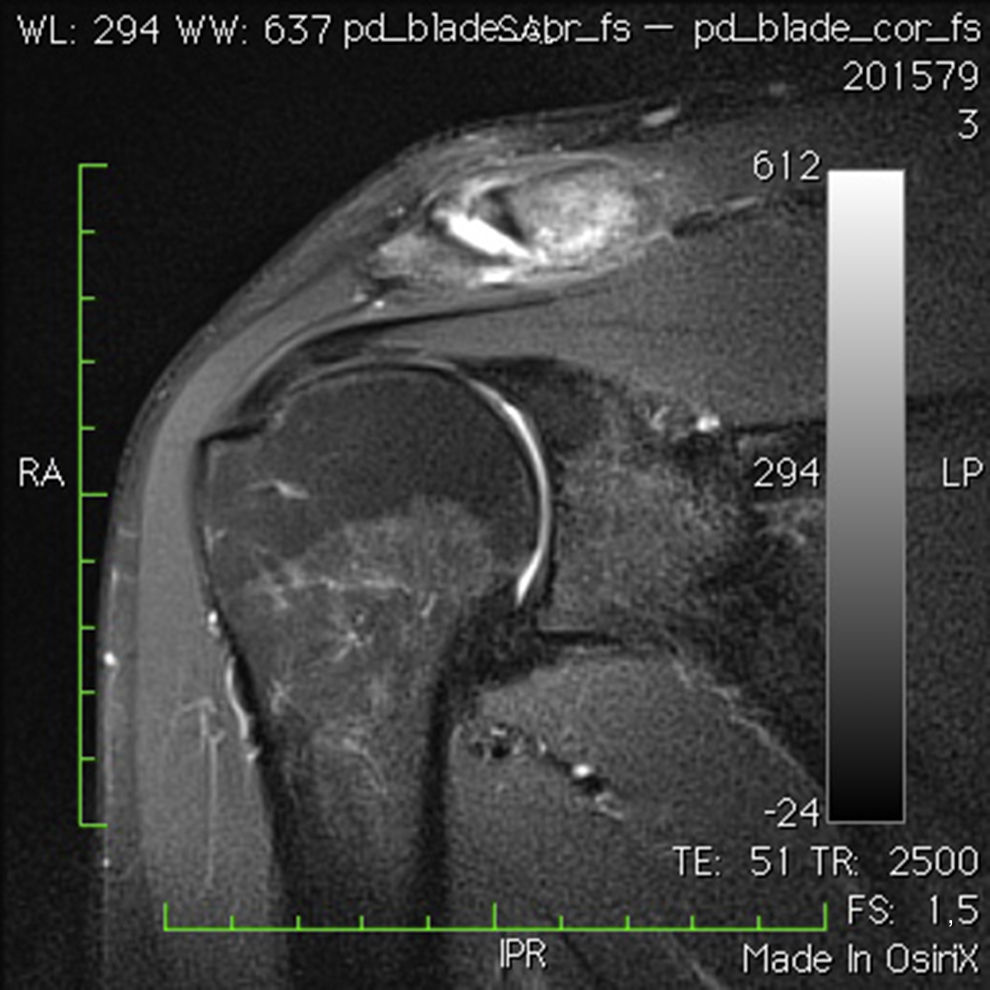
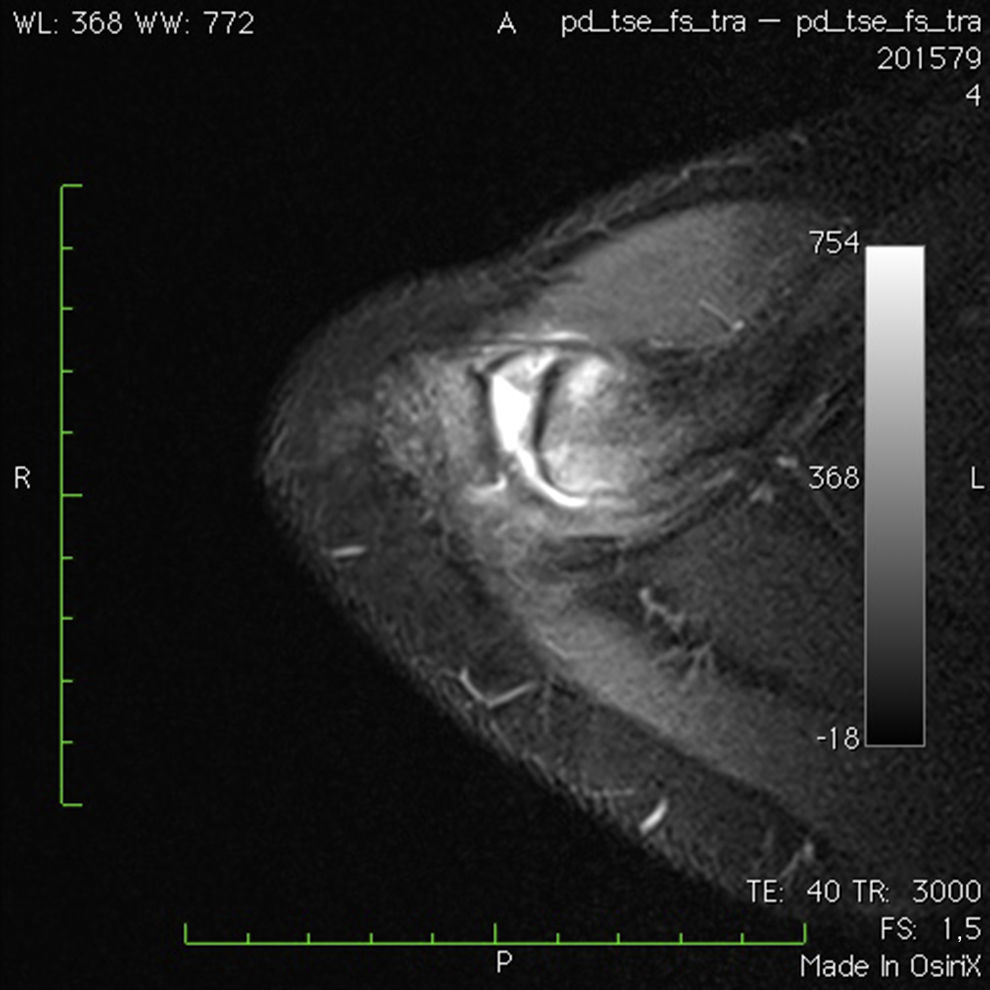
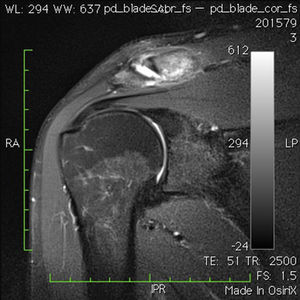
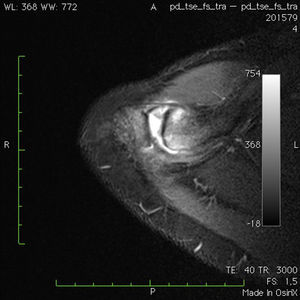
La RMN tiene un valor de apoyo al diagnóstico ya que aparecen cambios en la misma tanto en pacientes asintomáticos31 como en pacientes con clínica32. El signo que se asocia a patología en esta articulación es un aumento de señal en T2 en el 1/3 distal de la clavícula, haya osteólisis distal de la misma o no, y un aumento de señal en T2 en la parte medial del acromion33 (figs. 3 y 4).
La actitud terapéutica inicial tras el diagnóstico de patología degenerativa de la AAC debe de ser conservadora, siendo importante informar al paciente de la situación y del diagnóstico buscando su implicación en el tratamiento.
Hay que identificar actividades cotidianas que predisponen a esta patología e intentar modificarlas. Se debe de insistir en el reposo relativo de la articulación y una vez controlado el dolor planificar una adecuada rehabilitación para el reequilibrado articular y muscular de la misma2,25.
Para el control del dolor, inicialmente se indica la toma pautada y de forma diaria de antiinflamatorios no esteroideos. En caso de no adecuada respuesta clínica tras un tiempo determinado, se debe de plantear la infiltración intraarticular con soluciones anestésicas con corticoides guiada o no por ecografia11,14,15. Hay que tener en cuenta que si optamos por la infiltración no guiada por eco, podemos obtener un falso negativo derivado de la no introducción de la medicación en la articulación de hasta un tercio de los intentos. Tras la infiltración la tasa de respuesta mantenida a las 4 semanas es baja (28%)26.
Tratamiento quirúrgicoSi el tratamiento conservador fracasa y la clínica del paciente es de dolor continuo e incapacitante con importante pérdida funcional, se debe de plantear el tratamiento quirúrgico con la resección distal de la clavícula por vía abierta o artroscópica25.
¿Resección de la articulación acromioclavicular abierta o artroscópica?La tasa de eficacia en la eliminación del dolor recogida en la literatura para ambas técnicas es elevada, sin presentar diferencias significativas entre ellas2,3,27. En cambio el tiempo y la rehabilitación necesaria para la recuperación funcional completa de la articulación es mayor con la técnica abierta. Por este motivo la actividad profesional del paciente es importante y condiciona el tipo de abordaje a realizar16, siendo de elección la vía artroscópica en pacientes con alta demanda funcional y que requieran una reincorporación precoz a sus actividades de la vida diaria.
La vía abierta requiere para alcanzar la superficie articular a resecar, la disección quirúrgica de la cápsula superior de la articulación y de la fascia delto-trapezoidea, incrementando el riesgo de inestabilidad y de dolor residual posterior6,8,25.
El procedimiento artroscópico es menos invasivo con preservación de estructuras estabilizadoras de la articulación lo que acelera la recuperación funcional del paciente3,25,27. Únicamente requiere la resección de la cápsula articular inferior para facilitar la visión y la maniobrabilidad intraquirúrgica. Esta visión artroscópica permite una exploración más minuciosa tanto de la ACC como de las posibles lesiones concomitantes subsidiarias de tratamiento21,25,28,29.
Actualmente la elección de una u otra técnica depende de dos factores: la experiencia del especialista en la técnica artroscópica (cada vez más extendida) y del tipo de paciente atendiendo a su actividad física y profesional16.
Resección abierta de la clavícula distalLa resección clavicular distal por vía abierta es un procedimiento que requiere anestesia general, regional o una combinación de ambas. La colocación postural del paciente es en silla de playa y tras colocar los campos quirúrgicos, se puede comenzar con la realización de una artroscopia exploradora previa, para descartar lesiones concomitantes que requieran tratamiento, si bien no es imprescindible. Una vez valorada minuciosamente la articulación se procede con el procedimiento abierto.
Se realiza una incisión longitudinal sobre la AAC de unos 4cm de posterior a anterior con disección de la piel y del tejido subcutáneo. Se abre la fascia deltotrapezoidea. La cápsula articular superior se abre perpendicular a la línea articular para facilitar su reparación posterior. Una vez alcanzada la articulación se realiza una disección subperióstica hasta visualizar los dos bordes articulares. Con una sierra oscilante se procede a la resección clavicular, angulada con dirección superomedial a inferolateral, no mayor de 10mm y asegurando la ausencia de contacto entre los bordes articulares2.
Tras la resección se realiza una flexión-addución de la extremidad para comprobar que no hay contacto entre la clavícula y el acromion.
Tras un lavado intenso y una hemostasia cuidadosa, se repara la cápsula y la fascia trapeciodeltoidea de forma minuciosa para evitar la inestabilidad iatrógena. Por último, se procede al cierre de los planos superficiales de la herida.
Resección artroscópica de la clavícula distalLa resección clavicular distal por vía artroscópica es un procedimiento que también requiere anestesia general, regional o una combinación de ambas. La posición del paciente la determina la comodidad del cirujano, y puede ser en decúbito lateral o bien en silla de playa. Durante el procedimiento es importante que el equipo de anestesia mantenga al paciente con una hipotensión controlada, siendo recomendable la utilización de una bomba de agua de alto flujo con bajas presiones ya que facilita el control del sangrado.
Se establece el portal posterior clásico de entrada y se realiza una exploración completa tanto de la zona articular como de la bursal. Tras la minuciosa exploración articular se realiza una resección clavicular de manera indirecta, o de manera directa según la preferencia del cirujano.
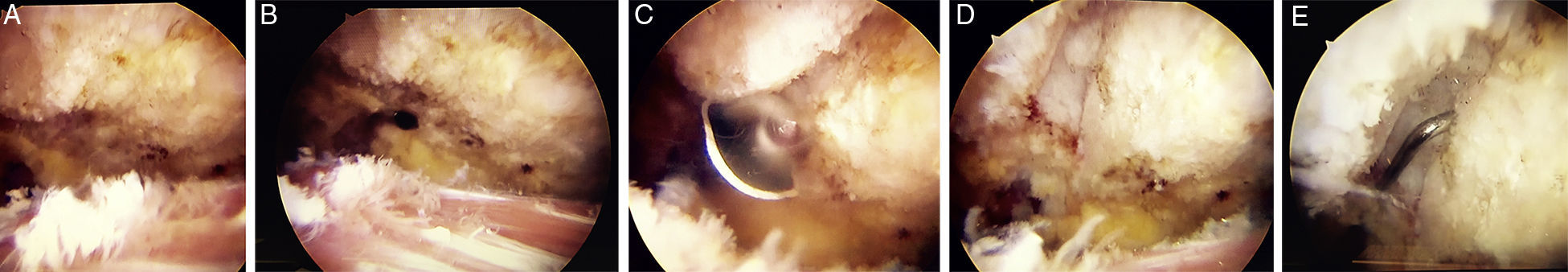
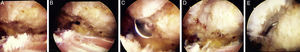
Para la resección indirecta hay que realizar un portal lateral y desde el mismo una bursectomía, asociada o no a una acromioplastia. Se localiza el borde clavicular inferior ejerciendo presión sobre la clavícula hacia abajo (fig. 5A). En este momento realizamos un portal anterior (fig. 5B) y desde el mismo con un terminal de radiofrecuencia exponemos los bordes articulares inferiores en toda su longitud. Introducimos una fresa, habitualmente de 4,5 o 5,5mm por el portal anterior y realizamos una resección de ambos bordes articulares, anterosuperior y habitualmente de 3mm en el lado acromial e inferosuperior y de 5mm en el lado clavicular (fig. 5C). Se debe de preservar la cápsula articular superior y el ligamento acromioclavicular superior para evitar una inestabilidad iatrógena (fig. 5D). Una vez acabado el trabajo con la fresa, introducimos un palpador por el portal anterior o por el portal posterior con visión desde el anterior y comprobamos que no hay superficie de contacto óseo y que se ha respetado el ligamento AC superior (fig. 5E).
A) Visión artroscópica por el portal posterior con lente de 30°. Artroscopio en espacio subacromial. Se realiza bursectomía para permitir la localización del borde inferior de la AAC. B) Creación del portal anterior a la AAC. C) Se procede al fresado de los bordes clavicular y acromial desde el portal anterior. D) Se confirma la integridad del ligamento acromioclavicular superior. E) Se comprueba el fresado completo sin contacto de los bordes articulares.
Se realiza un portal posterior a la articulación evitando dañar el ligamento AC superior y se introduce una óptica de 2,7mm. Se realiza un portal más anterior y con un disector romo se penetra en la AAC minimizando la lesión de la cápsula articular superior y del ligamento AC superior. Se introduce a su través el terminal de radiofrecuencia y una fresa de 2mm y se realiza la resección igual que en el abordaje indirecto. Una vez realizado el fresado podemos introducir la óptica estándar de 4mm para visualizar mejor las estructuras intraarticulares30.
La realización de la técnica de resección artroscópica bien directa, bien indirecta, depende de las preferencias del cirujano ya que no hay diferencias significativas en cuanto a dolor, tiempo de recuperación y estabilidad articular posquirúrgica34.
Protocolo de rehabilitación posquirúrgicaTras la intervención quirúrgica se coloca un cabestrillo y se informa al paciente de la necesidad y de la importancia de realizar de manera inmediata ejercicios de movilización pasiva y pasiva asistida.
A las 3-4 semanas se retira el cabestrillo y el paciente comienza con ejercicios de movilidad activa dirigida a recuperar la completa funcionalidad de la articulación.
ComplicacionesLa más frecuente y temida es la persistencia del dolor articular tras la intervención y generalmente tiene relación con el propio procedimiento quirúrgico. Una excesiva resección de uno de los bordes óseos articulares conlleva a una inestabilidad iatrogénica que desencadena un dolor crónico residual15. Una resección insuficiente produce contacto en los bordes articulares y siendo esta también una fuente de dolor posquirúrgico. Este tipo de complicaciones habitualmente se deben a una inadecuada visualización intraquirúrgica de las superficies articulares, lo que apoya aún más la necesidad de una exploración meticulosa.
Como cualquier procedimiento quirúrgico en el que se diseca y se accede a regiones estériles pueden aparecer infecciones o hemorragias intraarticulares17.
Otras complicaciones descritas en la literatura aunque recogidas con menor frecuencia son: las fracturas intraquirúrgicas, la fusión espontánea de los bordes acromiales y claviculares y el síndrome de dolor regional complejo29.
ConclusionesLa artropatía degenerativa y sintomática de la AAC es una entidad frecuente que habitualmente se asocia a otras patologías del hombro y que requiere un amplio diagnóstico diferencial. Una historia clínica detallada junto con una exploración física minuciosa ayudan a establecer el diagnóstico de sospecha y plantear de inicio un tratamiento conservador.
Debido a su curso crónico y en ocasiones progresivo sin adecuada respuesta terapéutica inicial, no es infrecuente la realización de exploraciones radiológicas complementarias para establecer el diagnóstico de certeza.
Ante una no adecuada respuesta clínica al tratamiento conservador incluida la infiltración intraarticular de soluciones anestésicas con corticoides, se debe de plantear el tratamiento quirúrgico enfocado a una resección cuidadosa de la articulación.
Tanto la vía de abordaje abierta como artroscópica han demostrado su eficacia para la eliminación del síntoma del dolor, si bien esta última por su menor invasividad aporta mayores ventajas. Entre estas destacan una valoración más minuciosa de la articulación para descartar lesiones concomitantes, y una menor agresividad a las partes blandas periarticulares, lo que favorece una recuperación funcional más rápida.
Por último hay que tener en cuenta que una excesiva o escasa resección articular puede causar un fracaso quirúrgico por inestabilidad iatrogénica posterior o por dolor crónico residual.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
A la Dra. Susana de la Riva Onandía por su inestimable ayuda para la realización de este artículo.