El choque femoroacetabular (CFA) es la causa principal de artrosis de cadera del adulto joven. El cálculo de la deformidad es clave para elaborar un correcto diagnóstico así como para lograr una técnica quirúrgica eficaz.
ObjetivoEvaluar los distintos métodos para el cálculo de la resección en la cirugía del CFA, diferenciando la medición pre-, intra- y postoperatoria.
MétodoSe hicieron búsquedas en Pubmed, de originales o revisiones sobre el cálculo de la resección. Se excluyeron trabajos de opinión del autor y casos clínicos aislados.
Recopilación y análisis de datosLos 4 autores de la revisión evaluaron los trabajos de forma independiente, dividiéndose el análisis en pre-, intra- y postoperatorio entre 3 autores, siendo el cuarto autor el responsable de seleccionar y recopilar los trabajos.
Resultados principalesSe analizan 101 artículos relacionados con los resultados del CFA, de los cuales 10 son trabajos de revisión y 6 son ensayos clínicos.
Conclusiones de los autoresEl cálculo de la resección es un elemento clave para el éxito de la osteocondroplastia femoroacetabular artroscópica como método de tratamiento del CFA. Exige una cuidadosa planificación preoperatoria, correcta valoración intraoperatoria y el seguimiento de su resultado se correlaciona con los resultados clínicos.
Femoroacetabular impingement (FAI) is the main cause of young adult hip ostheoarthritis. Deformity calculation is the key step to make a correct diagnosis and to assess an efficient surgical technique.
ObjectiveEvaluation of different resection calculation methods in femoroacetabular impingement surgery, with diferentation of pre, intra and postoperative.
MethodsWe made a research on Pubmed of originals or revisions about resection calculation. We excluded papers of author's opinion and clinical cases.
Data recopilation and analysisThe four authors made an independent evaluation. Papers where divided between pre, intra and postoperative with one author in each group. The fourth author was responsible of selection and recopilation of the papers.
Main results101 papers where analized related with femoroacetaublar impingement, being 10 revision papers and 6 clinical studies.
Authors conclusionsResection calculation is a key step for the exit of arthroscopic femoroacetabular osteoplasty as a method of treatment of femoroacetabualr impingment. It needs an accurate preperative planification, correct intraoperative valoration, and follow up results correlates with clinical results.
La artrosis de cadera es una patología de alta prevalencia, con importante repercusión socioeconómica1. En España la sufre un 16% de la población mayor de 20 años, con una clara prevalencia en mujeres2. La cirugía protésica ha supuesto un punto de inflexión en la calidad de vida de los pacientes con artrosis de cadera, suponiendo un procedimiento 100% coste efectivo con bajo índice de revisión y altos índices de mejoría de calidad de vida ajustada por edad3. Esta realidad, objetivada gracias a los registros nacionales de artroplastias, ha desplazado otras indicaciones de cirugía de cadera como osteotomías, artroplastias de resección o artrodesis, hasta convertirse en el patrón oro de la cirugía de cadera del adulto cuando no en la única técnica a considerar.
El aflojamiento y desgaste de los elementos protésicos junto a la mayor exigencia funcional de los pacientes cuestiona la cirugía protésica como solución definitiva al problema. En el seguimiento a largo plazo de pacientes menores de 55 años que requirieron cirugía protésica, 37% requirieron revisión o recambio protésico, pero el 63% restante tuvieron un descenso significativo en su función4. Cirujanos de recambio articular como William H. Harris de Boston escribía en 1995: «Basándonos en los resultados clínicos, y por los conocidos efectos adversos de los reemplazos de cadera en pacientes jóvenes, la osteotomía sigue siendo el procedimiento quirúrgico preferido en aquellos pacientes que son candidatos a ella y son menores de 45 o 50 años»5.
La artrosis de cadera de aparición precoz tiene una etiología conocida, y potencialmente tratable, en el 95% de las ocasiones, como esgrime el trabajo de Hofmann6. Ello ha motivado el estudio de las causas mecánicas de la artrosis de cadera y la búsqueda de soluciones para las mismas. Las mecánicas constituyen un 70% de los motivos conocidos de artrosis de cadera, entre las que destacan dos grupos bien diferenciados, los conflictos dinámicos de estabilidad y los conflictos dinámicos de espacio (tabla 1). Los primeros representan el grupo de pacientes con secuelas de desarrollo displásico de la cadera, motivados por un déficit de cobertura ósea de la cabeza femoral, con alteración en las fuerzas mecánicas que garantizan la estabilidad articular. Este déficit de cobertura es compensado inicialmente por el rodete acetabular, habitualmente de mayor tamaño que en sujetos con cobertura ósea normal y en los que la lesión del mismo desencadena el fracaso del mecanismo compensador que acelerará el desarrollo artrósico secundario. En este grupo de pacientes, las técnicas de osteotomía periacetabular junto a la reparación del rodete acetabular son las técnicas quirúrgicas desarrolladas que están ocupando un lugar como el patrón oro7. El papel del ligamento redondo en este grupo de pacientes tiene una importante función en la estabilización de la articulación y está por ver qué papel tendrán las reconstrucciones del mismo.
Causas de artrosis de cadera
| Causas biológicas (20%) normal biomecánica + anormal histología | Sistémicas | Enfermedades reumáticas | ||
| Metabólicas | Alteraciones por depósito de cristales intraarticulares | |||
| Vasculares | Necrosis isquémica de cabeza femoral | |||
| Tumorales | ||||
| Infecciones | ||||
| Causas mecánicas (80%) normal histología + anormal biomecánica | Conflictos dinámicos de estabilidad | Displasia residual del adulto | Anteversión acetabular excesiva | |
| Antetorsión femoral excesiva | ||||
| Cobertura acetabular insuficiente | ||||
| Conflictos dinámicos de espacio | Sobrecobertura acetabular | CFA pincer global | Coxa profunda | |
| Coxa protrusa | ||||
| CFA pincer parcial | Coxa retroversa | |||
| Cobertura anterior excesiva | ||||
| Anesfericidad femoral | CFA tipo cam | Deformidad cam femoral | ||
| Coxa recta | ||||
| Secuela de enfermedades infantojuveniles | Enf. Perthes | |||
| Epifisiolisis cabeza femoral | ||||
| Deformidad postraumática | ||||
| Retrotorsión femoral |
Los conflictos dinámicos de espacio suponen una alteración en la congruencia articular que, ante solicitaciones mecánicas determinadas, generarán un alteración definida como choque femoroacetabular.
Choque femoroacetabularEl choque femoroacetabular (CFA) es una alteración en la biomecánica normal de la articulación de la cadera. Dicha alteración es producida por una anatomía particular junto a una solicitación mecánica para la que no está suficientemente protegida, produciéndose unas fuerzas compresivas y/o de cizallamiento en el reborde acetabular que determinará la lesión del labrum en primera instancia y posteriormente la aparición de un proceso degenerativo que conducirá la articulación hacia el desarrollo artrósico8. Las alteraciones anatómicas que predisponen a dicho CFA pueden encontrarse en el lado acetabular de la articulación (CFA tipo tenaza o pincer), en el femoral (CFA tipo leva o cam) o bien combinadas unas y otras (CFA mixto). La alteración en la parte acetabular puede ser por alteración en la versión acetabular (fundamentalmente una retroversión acetabular) o bien por un incremento en la cobertura acetabular de la columna anterior, en el contexto de una sobrecobertura anterior aislada o bien en el de una sobrecobertura global acetabular. Así identificamos alteraciones por retroversión, pincer parcial o global (coxa profunda o protrusa). En todas ellas, al realizarse la flexión de la cadera, el rodete acetabular impacta con el cuello femoral limitando la excursión articular. Cuando se realiza una flexión repetida en rotación interna (posición de máximo impacto con la pared anterior acetabular), dicho impacto acaba produciendo una lesión estructural del labrum, iniciándose el proceso degenerativo articular. En el lado femoral puede definirse una pérdida en la esfericidad de la cabeza femoral, bien por la presencia de una deformidad en la unión cérvico-cefálica (lesión de tipo leva) o por la alteración en el desfase (offset) cérvico-cefálico (coxa recta). En este caso, la actividad física con un movimiento suprafisiológico (deportistas) o con un impacto repetido en posiciones extremas de flexión articular (deportivo o laboral), puede llevar a una lesión del labrum por desanclaje óseo del mismo y a una lesión del cartílago hialino acetabular por delaminación, iniciadoras de los mecanismos artrósicos. La intervención en este momento, antes de que se establezcan los mecanismos fisiopatológicos de la artrosis, puede cambiar la historia natural de la articulación o bien alargar los tiempos de desarrollo artrósico y retrasar la necesidad de una cirugía de reemplazo articular.
El objetivo del tratamiento quirúrgico del CFA es doble: por un lado debemos restaurar la biomecánica de la articulación, eliminando el impacto o pinzamiento entre las estructuras óseas y por otro lado debemos reparar las estructuras anatómicas lesionadas por causa de dicho impacto, fundamentalmente el labrum y el cartílago articular.
La técnica quirúrgica descrita para eliminar el choque o impacto femoroacetabular es la osteocondroplastia femoral y acetabular. Esta consiste en la resección quirúrgica de los elementos óseos que limitan la excursión articular y producen el impacto entre las dos superficies óseas. Dicha técnica, inicialmente descrita por cirugía abierta, puede realizarse también por medio de la cirugía artroscópica.
El estudio de la anatomía vascular de la cadera permitió el desarrollo del abordaje conocido como luxación segura, con absoluta preservación de las estructuras vasculares y por lo tanto sin riesgo de necrosis avascular de la cabeza femoral9. Dicho abordaje abrió la puerta a la cirugía de preservación articular de la cadera y a la primera descripción de la resección de la deformidad cam y resección del reborde acetabular erigiéndose como el patrón oro de la cirugía del CFA. La búsqueda de opciones quirúrgicas menos agresivas motivó el desarrollo de otras vías de abordaje, como son la vía anterior sin luxación de la cadera10 o la vía artroscópica11. La luxación segura exige una osteotomía trocantérica y su posterior osteosíntesis. La protrusión de los tornillos frecuentemente es motivo de molestias y exige una segunda cirugía para retirar el material de osteosíntesis. Por otro lado, la técnica de la luxación segura exige la sección del ligamento redondo, cuya función no es del todo conocida, pero, cada vez más, se pone en relieve su papel en la estabilidad articular. Ello es particularmente importante en aquellos pacientes con ángulos límite de estabilidad. Por otro lado permite una magnífica exposición de la deformidad, el uso de esferómetros para controlar intraoperatoriamente la resección quirúrgica y una restauración completa de las estructuras capsuloligamentosas. El acceso artroscópico de la cadera para la cirugía del CFA es una técnica exigente, con gran curva de aprendizaje y costosa económicamente por exigir el uso de mucho material. Sin embargo evita los problemas derivados de la cirugía abierta antes descrita, permite el inicio más rápido de la recuperación postoperatoria, lo cual redundará en menor índice de adhesiones postoperatorias, pero no permite un cálculo directo de la resección y el cierre de las estructuras capsuloligamentosas puede ser más complejo. La vía anterior, disfruta de alguna de las ventajas y desventajas de ambos procedimientos, con una menor curva de aprendizaje, siendo por lo tanto una buena opción para evitar la misma.
La planificación de dicha resección exige evaluar de forma precisa la deformidad para poder cuantificar la cantidad de hueso a eliminar. Para ello debemos valernos de las pruebas de imagen, fundamentalmente la radiología convencional, la resonancia magnética (RM) con o sin contraste y la tomografía axial computarizada (TAC), preferentemente con reconstrucción tridimensional (3D).
La radiología convencional permite descartar un conflicto de estabilidad o displasia residual del adulto, mediante los cálculos de ángulos de Wiberg (centrolateral) y de Tönnis (inclinación acetabular) en la proyección AP de pelvis12,13. El ángulo centrolateral nos informa del grado de cobertura ósea que ofrece la cavidad acetabular a la cabeza femoral. Esta es insuficiente y por lo tanto diagnóstico de displasia residual del adulto con un ángulo menor a 20°, límite entre 20 y 25°, normal entre 25 y 40° y por encima de los 40° indicativo de excesiva sobrecobertura global y por lo tanto capaz de generar un CFA de tipo pincer global. Igualmente la presencia de una pared anterior acetabular lateral parcialmente a la pared posterior es indicativa de una sobrecobertura anterior acetabular, capaz de producir un CFA pincer parcial, ya sea por sobrecrecimiento de la pared anterior o por retroversión de la cavidad acetabular. Esta sobrecobertura es identificable en la proyección radiológica como el signo del cruce o de la lazada. El ángulo de inclinación acetabular debe ser menor a 10° y por encima nos explica una cavidad acetabular insuficiente para contener a la cabeza femoral y por lo tanto capaz de un conflicto de estabilidad. La proyección axial de Dunn de la cadera permite evaluar la morfología de la transición cabeza a cuello femoral en la región anterior y por ello puede ser una buena aproximación al cálculo de la presencia de una coxa recta por pérdida de offset femoral, definido como la distancia entre la tangente al cuello en la zona más profunda y la tangente a la cabeza femoral, siendo anormal por debajo de 8mm y por lo tanto sugestiva de una pérdida de dicho desfase, capaz de producir un CFA de tipo cam. Igualmente puede evidenciarse la presencia de una deformidad de la cabeza en ese punto, con una prominencia que puede cuantificarse mediante el ángulo alfa, definiendo una morfología capaz de un CFA de tipo cam por encima de 50°.
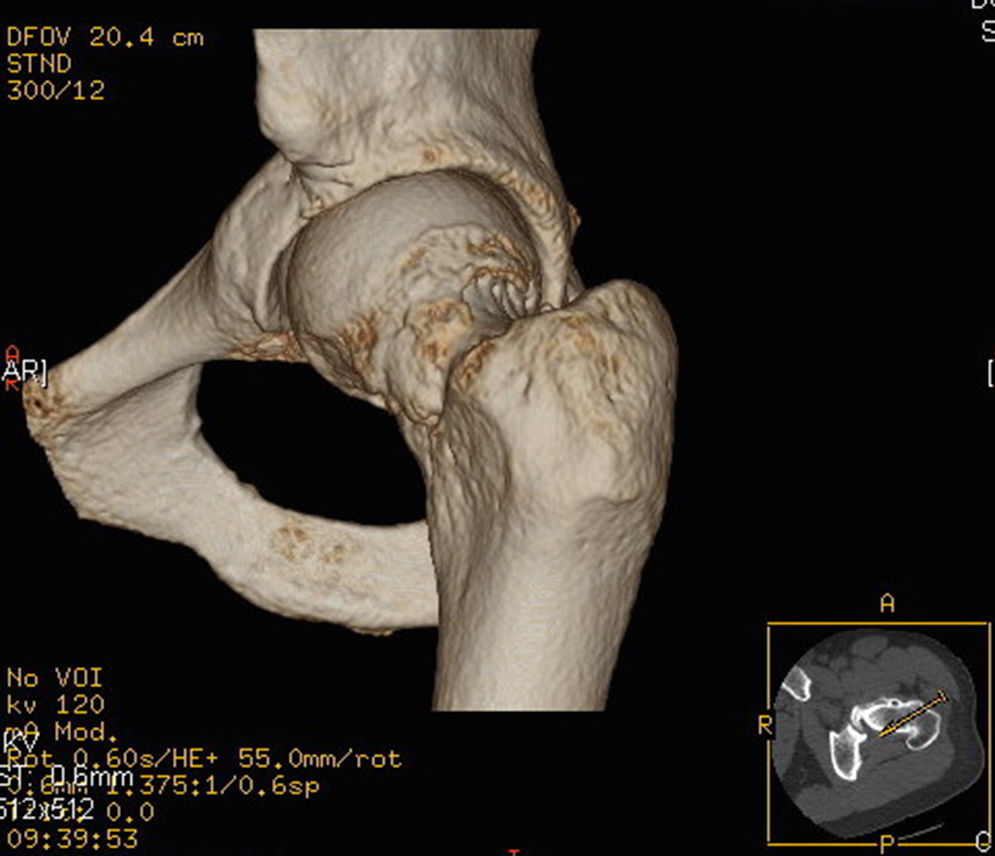
Esta morfología de tipo cam debe su descripción al análisis de RM en cortes radiales de la cabeza femoral, siendo el ángulo alfa en esas proyecciones el patrón oro, dado que permite analizar la morfología de la cabeza femoral no solo en un punto concreto como la radiología convencional, sino en toda la circunferencia de la zona de conflicto. Dicha RM permitirá además, el análisis del estado del cartílago articular, del rodete acetabular, y en última instancia el grado de degeneración artrósica, y por lo tanto nos permite marcar los límites de la indicación quirúrgica. También la tomografía computarizada nos permite analizar los cambios óseos sugestivos de artrosis. Sin embargo el papel de la TAC es probablemente más importante de soporte para el cirujano, permitiendo una visión 3D de la deformidad que permite planificar la cirugía a realizar.
El cálculo de la deformidad a resecar es pues un punto crucial. Preoperatoriamente para elaborar un correcto diagnóstico y planificar adecuadamente la cirugía. Durante el acto quirúrgico para confirmar la obtención de los objetivos calculados. En el postoperatorio dicho análisis permite evaluar nuestros resultados adecuadamente. En los últimos años se han publicado trabajos que hacen referencia a este cálculo de la deformidad, sin existir un consenso sobre la forma de medirlo ni sobre los límites de la normalidad o ángulos ideales.
Razones para la revisión actualizadaEl principal motivo de malos resultados, y de revisión quirúrgica, en el CFA es una inadecuada resección de la deformidad14. Por ello el cálculo de la resección es crucial tanto para obtener un diagnóstico correcto como para el análisis intraoperatorio que permita una técnica quirúrgica eficaz como para poder evaluar adecuadamente los resultados.
ObjetivosEvaluar los métodos descritos para el cálculo de la resección en la cirugía del choque femoroacetabular. La revisión evalúa los métodos para el cálculo preoperatorio de la patología que permita un diagnóstico correcto, el cálculo intraoperatorio que aumente la eficacia de la técnica quirúrgica y minimice la hipocorrección, así como el cálculo postoperatorio que permite evaluar adecuadamente los resultados obtenidos.
Material y métodoSe realiza una búsqueda en Pubmed de artículos en español e inglés con los términos que pueden orientar hacia el cálculo de la resección, tanto en planificación, en ejecución como en control postoperatorio en el choque femoroacetabular. Se excluyen los trabajos que se centran únicamente en valoración de resultados clínicos y aquellos centrados en los resultados de la reparación labral, por no ser objeto de esta revisión, pese al importante valor de los mismos en el análisis de resultado del tratamiento quirúrgico del CFA.
Los términos de búsqueda son analizados de forma superficial analizando el resumen y con lectura del artículo en caso de orientar hacia el cálculo de la resección, y de forma detallada en caso de ser artículos de revisión o ensayos clínicos.
Términos «FAI» /«femoroacetabular impingement» + «resection» ofrece 101 resultados, con 10 trabajos de revisión y 6 ensayos clínicos.
Estos son divididos en 3 grupos, análisis preoperatorio, asistencia intraoperatoria y evaluación postoperatoria, pudiendo estar el mismo artículo en 2 o 3 grupos.
ResultadosLa búsqueda de «femoroacetabular impingement» + «resection» ofrece 101 resultados en Pubmed, de los que 11 responden a revisiones y 6 a ensayos clínicos. La mayor parte de los mismos analizan el papel de la reparación labral así como los resultados clínicos. Otros analizan el papel de la capsulotomía y complicaciones quirúrgicas como adhesiones. Pocos trabajos se centran en el análisis del cálculo de la resección, con únicamente 4 trabajos de revisión y 2 ensayos clínicos.
DiscusiónPlanificación preoperatoriaComo en toda cirugía programada la planificación y el estudio preoperatorio detallado optimiza el proceso quirúrgico permitiendo al cirujano:
- 1.
Entender la localización de la lesión y los mecanismos responsables de su aparición tanto en el fémur como en el acetábulo.
- 2.
Cuantificar la extensión de estas lesiones y decidir qué recursos o técnicas o vías de abordaje son las más adecuadas para repararlas.
- 3.
Predecir potenciales problemas.
En el caso del CFA los objetivos de la cirugía están básicamente enfocados a corregir:
- 1.
La variante morfológica ósea definida como alteración de la transición de la cabeza cuello que ocasiona anesfericidad (deformidad tipo cam) y el exceso de cobertura acetabular (deformidad tipo pincer), dichas correcciones requieren de gran precisión que solo puede ser obtenida partiendo de mediciones muy precisas utilizando métodos de imagen.
- 2.
Las lesiones condrales y labrales secundarias a las variantes óseas mencionadas o de otro origen (inestabilidad, sobreuso, traumáticas).
Por tanto la planificación incluye la cuantificación de la resección ósea en cantidad y localización así como la definición de las estrategias para tratar las lesiones labrales y condrales.
Según el tipo de deformidad del paciente la resección predominará en el fémur o el acetábulo: los pacientes con deformidad tipo pincer requieren de un fresado o resección acetabular que en algunos casos es focal y en otros menos frecuentes más amplia o global8. Distintos signos radiológicos o índices han sido utilizados, como por ejemplo el signo del lazo, el ángulo centro-borde y el índice de retroversión acetabular13-15. La resección puede ser cuantificada enmm en una radiografía, sin embargo desde un punto de vista práctico aunque la resección acetabular puede ser calculada y ejecutada guiándose por la planificación la sobrerresección acetabular mayor a 4-6mm está asociada a aumentos de la presión de hasta 3 veces la basal16. Ha sido sugerido que la resección enmm se correlaciona con la disminución en el ángulo centro borde mediante la siguiente fórmula «cambio en el ángulo centro borde1,8+(0,64xreducción de reborde enmm)»17. Matsuda propone una planificación en el fluoroscopio delimitando un área triangular correspondiente al área del cruce de la pared anterior con la posterior18.
Las resecciones de la pared anterior pueden ser planificadas en función del índice de retroversión acetabular o el signo del lazo y en la pared posterior mediante el signo de la pared posterior y su relación con el centro de rotación de la cabeza femoral.
Los pacientes con predominio de la deformidad tipo cam requieren de un fresado de la transición cabeza cuello hasta obtener una articulación libre de conflicto. Preoperatoriamente es habitual disponer de una radiografía anteroposterior donde se aprecia la deformidad tipo empuñadura de pistola, sin embargo es con la proyección de Dunn y el falso perfil (cross table) donde se cuantifica mejor la extensión no esférica de la lesión19. La cuantificación del ángulo alfa inicialmente descrito en resonancia magnética es utilizado en las proyecciones radiológicas20. Marín y Ribas han diseñado una plantilla para calcular la localización y profundidad de la resección en la cabeza femoral21.
Con el advenimiento de métodos diagnósticos más modernos como la TAC con reconstrucción 3D (fig. 1) y el estudio topográfico en 3D ha sido posible demostrar que el ángulo alfa es subestimado en las radiografías convencionales en 8,2 grados según Milone22 y en 5° según un trabajo realizado en un grupo de 15 pacientes cuantificando en la proyección de Dunn y comparando con el topograma a las 13:00 en la reconstrucción 3D23. Otros autores en la línea de los nuevos métodos de diagnóstico en 3D señalan las potenciales ventajas que aporta el estudio tridimensional de la deformidad y cómo entenderla puede traducirse en una resección más precisa24. Por otro lado pero en la línea del análisis tridimensional los estudios de simulación dinámica también comienzan a ser utilizados por algunos grupos partiendo de RM o TAC25. Tiene sentido el estudio dinámico de una patología dinámica aunque se están por definir los métodos y protocolos más adecuados para ello. Uno de los autores utiliza para casos seleccionados software de análisis 3D a partir de TAC alta resolución o cortes radiales de RMN, identificando áreas de conflicto articulares o extraarticulares no detectadas en radiografías simples25. En un estudio sobre 25 pacientes con CFA se identificaron 6 pacientes con áreas potenciales de conflicto más allá de lo planificado partiendo de las radiografías convencionales. Dichos datos fueron procesados mediante el software de simulación Clinicalgraphics® que utiliza 10 movimientos estandarizados que representan un rango normal de movimiento (fig. 2).
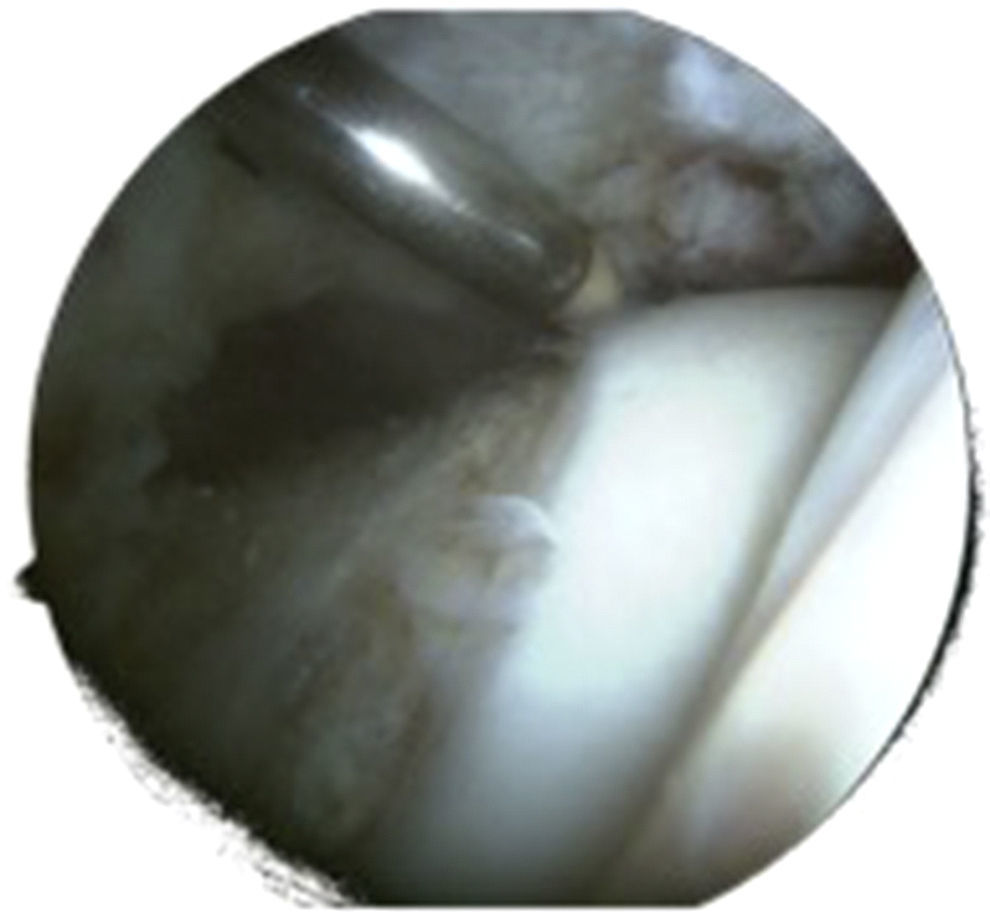
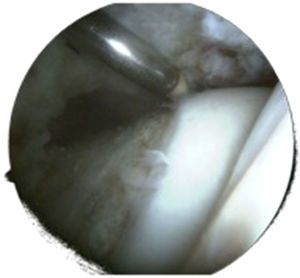
La técnica artroscópica no permite el uso de esferómetros para confirmar la correcta resección de la deformidad femoral. La imágen muestra la zona de transición cervicocefálica tras resección de la deformidad. Imagen de artroscopia de cadera izquierda con visión desde portal anterolateral sin tracción del compartimento periférico.
La planificación en el tratamiento del CFA debe de forma ideal ser reproducible intraoperatoriamente, para ello Treviño recomienda resección secuencial de la deformidad reproduciendo las radiografías preoperatorias dentro del quirófano mediante la movilización de la extremidad y la utilización del fluoroscopio10.
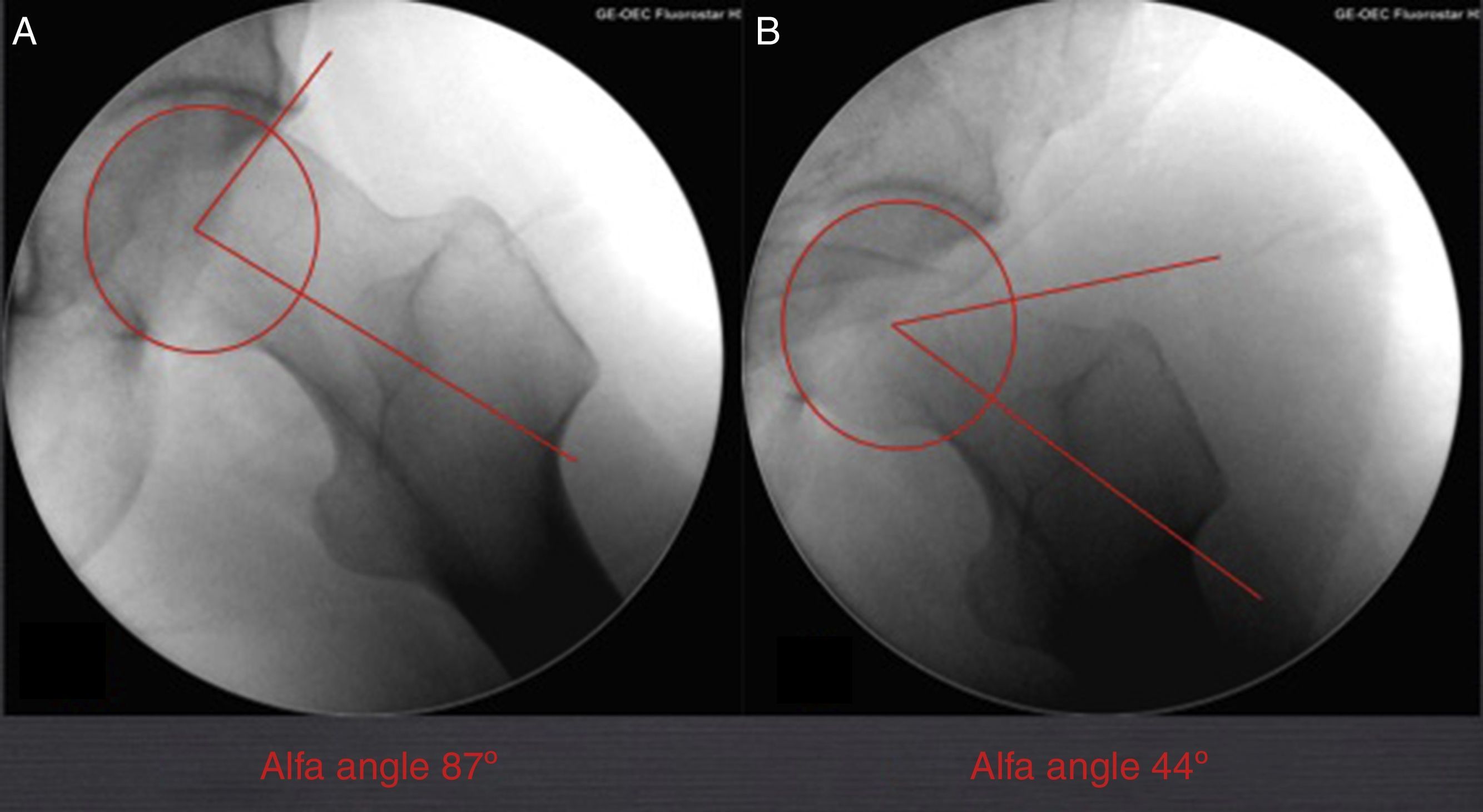
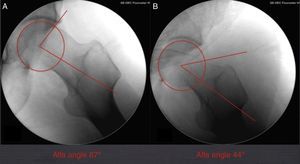
Control intraoperatorio de la resecciónLa principal causa de fracaso de la cirugía artroscópica en el tratamiento del CFA es la hipocorrección de la deformidad cam de la cabeza femoral26. La cirugía artroscópica no permite el uso de esferómetros, diseñados para el cálculo intraoperatorio de la resección de la deformidad cam, utilizados en la cirugía abierta por luxación segura6. Ello hace que deban buscarse otros métodos de control perioperatorio de la resección efectuada (fig. 3). Si bien el patrón oro en el cálculo de la deformidad es la RMN20, se ha sugerido que el estudio radiológico, y concretamente la proyección de Dunn, puede ser comparable a la RMN en la determinación del ángulo alfa19. En un estudio de cohortes que compara la TAC con 6 proyecciones radiológicas intraoperatorias, se concluye que estas son útiles y pueden ayudar a confirmar la correcta resección de la deformidad. Este trabajo utiliza como patrón oro del cálculo de la deformidad la TAC y no la RM como está definido en la literatura. El uso de un software para análisis 3D de las imágenes del TAC justifica su uso y puede avalar notablemente sus resultados. Larson describe el uso del fluoroscopio durante la cirugía como método para evaluar la resección efectuada27, que se ha impuesto como el patrón oro en el cálculo de la resección intraoperatoria. En un estudio clínico en el que se hizo un análisis de correlación entre la obtención de un ángulo alfa normalizado intraoperatoriamente y los resultados clínicos en CFA de tipo cam se confirmó una correlación positiva significativa. El estudio intraoperatorio se realizó mediante obtención de proyección de Dunn y análisis del ángulo alfa con el sistema Osirix® (Pixmeo, Geneva, Suiza), valorándose como ángulo normal aquel por debajo de 50° (fig. 3). El resultado clínico se valoró mediante escalas de WOMAC y NAHS a los 6 meses de la intervención28. Leunig sugiere el uso de los quistes óseos como referencia intraoperatoria, dado que estos son perfectamente identificables en el estudio de RM preoperatorio así como durante la cirugía29. Sin embargo, estos ayudan a obtener el área de epicentro de la lesión, pero nuevamente la profundidad de la resección y el radio de la deformidad no son cuantificables. Es no obstante una referencia quirúrgica interesante para localizar y describir la lesión de tipo cam.
Un estudio de revisión analiza el uso de cirugía asistida por ordenador (computer assisted surgery [CAS]), valorándose el potencial beneficio en la planificación y ejecución de la resección en CFA25. El estudio concluye que la CAS es una herramienta útil como soporte en la planificación pero su valor en la asistencia intraoperatoria tiene todavía poca relevancia. Pueden distinguirse dos tipos de asistencia, por un lado los programas de navegación, que ayudan a identificar la zona de conflicto y los límites de la resección planificada y por otro los programas de asistencia robótica durante la cirugía24,25. Los diferentes estudios realizados permiten concluir que la CAS no ofrece una mejoría respecto al éxito de la resección o mejora de los tiempos quirúrgicos relevantes; sin embargo se concluye que es una línea de trabajo que puede ofrecer sus logros en un futuro próximo30.
Evaluación postoperatoria de la resecciónEs ya un trabajo clásico el análisis de resultados postoperatorios en cadáver de la resección abierta frente a la artroscópica, sin hallazgo de diferencias significativas. Este trabajo sienta el precedente de justificar la cirugía artroscópica pese a no existir la posibilidad de uso de esferómetros para el cálculo intraoperatorio de la resección y por lo tanto puede asentar la técnica artroscópica como técnica de primera elección junto a la cirugía abierta por luxación segura31 Sin embargo, el mismo autor realiza un trabajo clínico comparando las dos técnicas sugiriendo una mejor resección de la deformidad posterosuperior mediante luxación segura32. El uso de capsulotomías en T más amplias puede haber contribuido a mejorar la resección de dicha región, aunque no existen estudios que avalen dicha afirmación.
El análisis de resultados identifica posibles complicaciones que influyen en los malos resultados, valorándose los beneficios de la RM frente a la radiología convencional. Sin embargo este análisis no se centra exclusivamente en la resección ejecutada sino en otras variables que pueden presentarse como adhesiones, fracturas o daño condral33.
ConclusionesLa planificación preoperatoria de la resección, con el uso de herramientas 3D y software específico permite una comprensión más exacta de la resección que debe realizarse y deberían hacerse esfuerzos por lograr estandarizar su uso.
En la cirugía de resección artroscópica del CFA el fluroscopio sigue siendo la principal herramienta de control de la resección, aunque la evolución de la CAS está en un rumbo que posiblemente mostrará mejores resultados en un futuro. Dado que la hipocorrección de la deformidad cam es la principal causa de fracaso de la técnica artroscópica, deben hacerse esfuerzos por mejorar dicho control.
La evaluación postoperatoria mediante radiología convencional tiene una buena correlación con los resultados clínicos, pero los métodos de soporte informático con información 3D son superiores para el análisis de los fracasos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.