Presentamos el caso clínico de una mujer de 50 años con cuadro de dermatomiositis, relacionado cronológicamente con la picadura de avispas. La dermatomiositis es una miopatía inflamatoria sistémica, de etiología idiopática, relacionada con debilidad muscular proximal prominentemente y asociada con lesiones cutáneas características. El tratamiento radica en el control de la actividad inflamatoria y, en general, el uso de esteroides en las fases tempranas; de acuerdo con la severidad y el compromiso, se requiere el uso de otros inmunomoduladores. Se presenta el segundo caso reportado en la literatura de dermatomiositis posterior a picadura de himenóptero.
We report the case of a 50 year old woman with dermatomyositis chronologically related to wasp stings. The dermatomyositis is an idiopathic systemic inflammatory myopathy, mainly associated with proximal muscle weakness and characteristic skin lesions. The treatment is the control of inflammatory activity, generally steroids in the early stages, and depending on the severity and compromise, requires the use of other immunomodulatory drugs. Only the second case in medical literature is reported of dermatomyositis secondary to hymenopterous sting
La dermatomiositis es una enfermedad autoinmune que se manifiesta por debilidad muscular y erupciones cutáneas. El hallazgo clínico clásico es el desarrollo de debilidad muscular simétrica proximal en el transcurso de semanas o meses. Las manifestaciones cutáneas comúnmente descritas incluyen una erupción en heliótropo y pápulas de Gottron. Puede afectar a cualquier grupo de edad y tiene predilección por el género femenino. La etiología de la dermatomiositis es desconocida, sin embargo, algunos estudios han reportado asociaciones con factores genéticos, agentes ambientales (infecciones virales, fármacos) y neoplasias. A continuación presentamos el caso de una mujer de 50 años con cuadro de debilidad muscular generalizada, disfagia y lesiones en piel tipo eritema en heliótropo y pápulas de Gottron, niveles séricos elevados de creatincinasa (CK), cambios miopáticos en electromiografía y hallazgos histopatológicos compatibles con miopatía inflamatoria, cronológicamente asociado con un episodio de picadura de avispas.
Presentación del casoMujer de 50 años, procedente de zona rural y sin antecedentes médicos de importancia, quien presenta cuadro de 3 meses de aparición de lesiones eritematosas, descamativas en cara, manos, tórax, muslo y cuello, no pruriginosas, asociado a pérdida de la fuerza de aumento progresivo, disfagia y disnea de moderados esfuerzos. Refiere episodio de picaduras múltiples por avispas 2 días previos al inicio del cuadro.
Consulta inicialmente al hospital local donde se reporta una CK total de 470UI/mL e inicia manejo con esteroides e hidroxicloroquina durante 3 semanas; dada la no mejoría de su sintomatología consulta a nuestro hospital. En la exploración física, al ingreso, se apreció limitación para la marcha, fuerza disminuida en las 4 extremidades de predominio proximal (2/5) y en piel se observa eritema en heliótropo en región periorbitaria, pliegues nasogenianos con placas eritematosas descamativas, placas eritematovioláceas edematosas en zonas expuestas del tórax, placas eritematovioláceas con áreas de atrofia en dorso de mano derecha, muñeca izquierda y muslo derecho, y telangiectasias periungueales en dedos de manos con pápulas de Gottron. Estudios iniciales con hemograma, electrólitos, función renal y hepática normal, CK total 572UI/mL, ANA y anti-Jo con reportes negativos, aldolasa ligeramente aumentada (8,8UI/L, VR 0-7,6 UI/L). Se considera probable dermatomiositis por lo que se inicia manejo con prednisolona 1mg/kg/día y azatioprina 50mg/12h. Se obtiene reporte de electromiografía con compromiso miopático de probable origen inflamatorio.
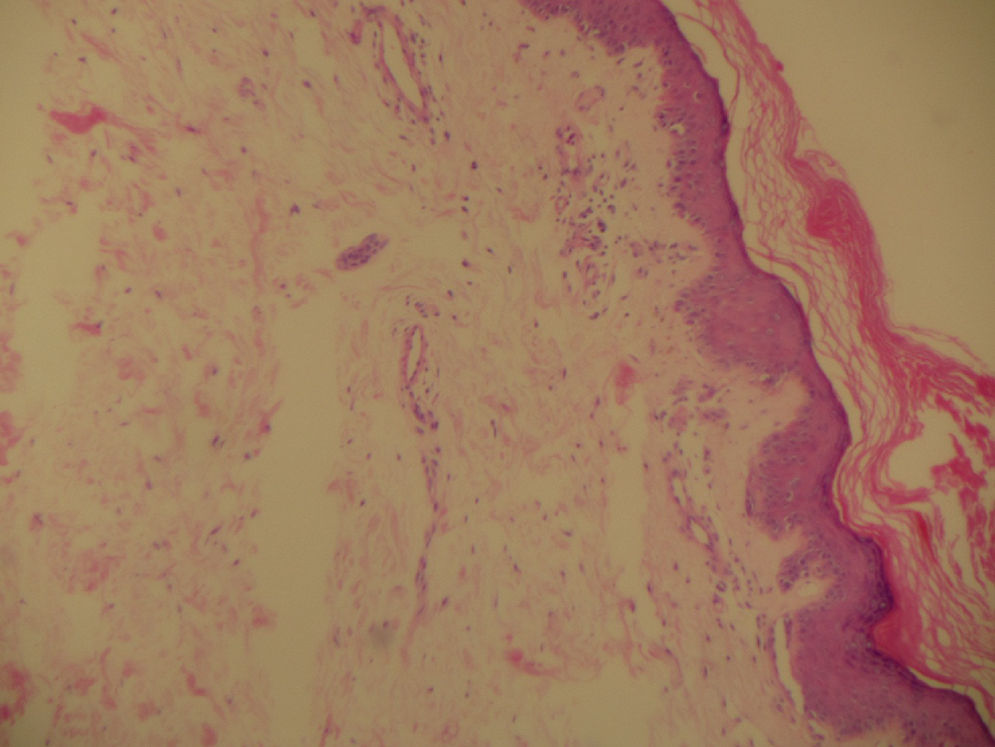
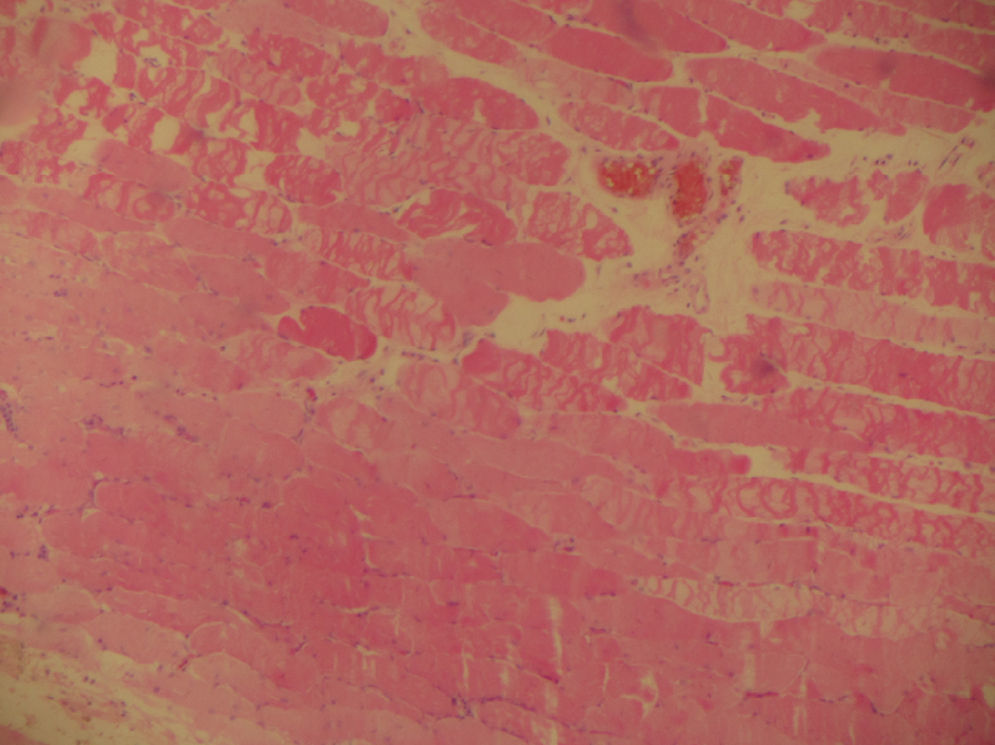
La biopsia de piel (fig. 1) muestra focos de daño vacuolar de interfase con disqueratosis. Se observa, además, incontinencia pigmentaria con presencia de melanófagos en la dermis superficial. Se reconocen numerosas telangiectasias y un infiltrado inflamatorio perivascular superficial constituido por linfocitos y algunos neutrófilos. Coloración de PAS con engrosamientos de la membrana basal. La coloración de azul de Alsacia evidencia depósitos de mucinas ácidas en la dermis. Estudio de inmunofluorescencia: IgG (−), IgA (−), IgM (−), C3 (−), C1q (−), fibrinógeno (−). En la biopsia de músculo (fig. 2) se encuentra infiltrado inflamatorio mononuclear perivascular, sin evidencia de vasculitis, hallazgos compatibles con dermatomiositis. Se toman marcadores tumorales (alfafetoproteína, Ca 125, antígeno carcinoembrionario, Ca 19-9) los cuales fueron negativos. Se realizan estudios de extensión con esofagogastroduodenoscopia, colonoscopia, radiografía de tórax y TAC de abdomen en los cuales no hay evidencia de lesiones, y sin otros hallazgos clínicos que sugieran neoplasia. La paciente presenta mejoría clínica dada por normalización de la CK total, así como mejoría de lesiones en piel y en fuerza muscular, siendo dada de alta con controles en consulta externa de reumatología y continuando manejo con prednisolona y azatioprina, con lo que se mantiene en remisión clínica.
La dermatomiositis es una enfermedad autoinmune que se manifiesta por debilidad muscular de predominio proximal y erupciones cutáneas. La enfermedad fue descrita desde 1886 por clínicos alemanes, pero quien acuñó el término de dermatomiositis fue H. Unverricht en 18911. Los cambios clínicos son debidos a la presencia de inflamación crónica de la musculatura estriada, de etiología desconocida2. Es una enfermedad rara con una incidencia anual de 5-10 casos por millón y prevalencia de 50-90 casos por millón3. Las mujeres se afectan más que los hombres en una proporción de 3:1. El diagnóstico en el ámbito clínico suele realizarse con los criterios de Bohan y Peter2 que incluyen como hallazgo clínico debilidad muscular proximal simétrica; desde el punto de vista histológico: necrosis, regeneración y variación en su tamaño de fibras musculares e infiltrados inflamatorios con predominio de linfocitos; aumento en la concentración de enzimas séricas derivadas del músculo: aldolasa, CK total, aspartato aminotransferasa, alaninoaminotransferasa y cambios electromiográficos característicos de miopatía.
La paciente cursó con un cuadro clínico típico de debilidad muscular proximal, lesiones cutáneas características, elevación de enzimas musculares, electromiografía con patrón miopático y biopsia muscular y de piel con presencia de infiltrado inflamatorio mononuclear perivascular y dermatitis de interfase compatible con dermatomiositis. Se descartó asociación de esta entidad en el contexto de síndrome paraneoplásico con estudios de extensión y marcadores tumorales negativos, y como dato relevante con la presentación clínica, la asociación cronológica con la picadura de avispas.
La picadura de himenópteros (abejas, avispas y hormigas) puede ser responsable de reacciones locales y sistémicas, las cuales pueden ser inmediatas o diferidas, en función del tiempo entre la picadura y la aparición de los signos o síntomas. Una variedad de manifestaciones sistémicas inusuales se ha descrito tras la exposición al veneno de himenópteros. Las reacciones alérgicas son las manifestaciones habituales asociadas a una picadura de avispa. Con menos frecuencia se han documentado complicaciones neurológicas4,5, infarto de miocardio6, rabdomiolisis e insuficiencia renal7 y eventos inmunomediados como púrpura trombocitopénica autoinmune8,9 y púrpura trombocitopénica trombótica10.
Hasta la fecha, solo se ha informado en la literatura médica un caso de dermatomiositis fulminante fatal y miastenia gravis asociada a la picadura de abeja por Szobor en 198511, siendo el nuestro el segundo caso reportado en la literatura de un fenómeno autoinmune de esta naturaleza posterior a la picadura del himenóptero. Dada la relación temporal del inicio de los síntomas de nuestra paciente con la picadura de avispas y la ausencia de otras causas identificables, sugerimos que el veneno pudo ser el desencadenante de una cascada de eventos inmunológicos, llevando a la expresión clínica de un cuadro de dermatomiositis.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.