El lupus eritematoso sistémico es una enfermedad autoinmune, multisistémica de etiología desconocida, que afecta principalmente a mujeres en edad reproductiva. Dentro de las manifestaciones más frecuentes se encuentran los compromisos renal e inmunológico; el primero es el responsable de gran parte de la morbimortalidad de los pacientes y el segundo está fuertemente asociado a múltiples manifestaciones clínicas.
ObjetivoAnalizar la prevalencia y características de las principales manifestaciones clínicas e inmunológicas de 115 pacientes con diagnóstico de lupus eritematoso sistémico del Hospital Universitario San Vicente Fundación y establecer la asociación entre los anticuerpos específicos y el compromiso de órgano.
Materiales y métodosLos pacientes fueron vistos por el Grupo de Reumatología de la Universidad de Antioquia entre 2008 y 2012. Los datos clínicos e inmunológicos se recolectaron del archivo o sistema electrónico de historias clínicas del hospital, en un formato previamente protocolizado.
Resultados y conclusionesSimilar a lo informado por otros estudios, se encontró asociación entre hipocomplementemia y compromiso renal, y mayor alteración de las pruebas de función renal como creatinina, nitrógeno ureico en sangre, depuración de creatinina y proteinuria en 24h. La frecuencia de anticuerpos anti-ADN de doble cadena fue del 79,1% y estos se encontraron asociados con compromiso renal y puntuaciones más altas de «Systemic Lupus Erythematosus Disease Activity Index». Se observó también asociación entre anticuerpos anti-Sm con serositis y lupus discoide.
Systemic lupus erythematosus is an autoimmune disease. The etiology is unknown, and it primarily affects women of reproductive age. Among the most common manifestations are the renal and immune system involvement; the first one is responsible for the majority of the morbidity and mortality of patients, and the second strongly associated with multiple clinical manifestations.
ObjectiveTo analyze the prevalence and characteristics of the main clinical and immunological manifestations of 115 patients diagnosed with systemic lupus erythematosus in the Hospital Universitario San Vicente Fundación, and to determine the association between autoantibodies and organ involvement.
Materials and methodsPatients were seen by the Rheumatology Group, University of Antioquia, between 2008 and 2012. Clinical and immunological data were collected from the files or electronic medical records using a previously designed format.
Results and conclusionsThe study found an association between hypocomplementemia and renal involvement, similar to other studies. Nephritis was found in patients with active lupus, as well as a greater impairment of renal function tests such as, creatinine, blood urea nitrogen, creatinine clearance, and proteinuria. The percentage of patients with anti-dsDNA was 79.1%, and these antibodies were associated with renal involvement, as well as higher Systemic Lupus Erythematosus Disease Activity Index scores; anti-Sm antibodies was associated with serositis and discoid lupus.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica, multisistémica, de causa desconocida, con gran heterogeneidad clínica y pronóstico variable; suele afectar a mujeres en edad reproductiva, con una relación de 9 mujeres por cada hombre afectado. Es más frecuente y grave en individuos afrodescendientes, mestizos latinoamericanos y asiáticos, comparados con caucásicos1,2.
La nefritis lúpica (NL) es una causa importante de morbimortalidad, puede estar presente hasta en un 65% de los pacientes3 y es más frecuente y grave en hispanos, afrodescendientes y asiáticos4. Según los resultados obtenidos por la cohorte del Grupo Latinoamericano de Estudio del Lupus (GLADEL), la prevalencia de esta manifestación clínica fue significativamente más alta en mestizos (53,3%) y afrodescendientes (50,7%) que en caucásicos (36,7%)5. En la cohorte de LUpus in MInorities: NAture versus nurture (LUMINA), la afectación renal fue más frecuente y tuvo tendencia a ocurrir más temprano en el curso de la enfermedad en pacientes afrodescendientes (58,3%) e hispanos de Texas (55,1%) que en hispanos de Puerto Rico (28,4%) y caucásicos (17,1%)4.
Existen múltiples hallazgos clínicos en los pacientes con NL, de los cuales, la proteinuria es el más frecuente, pudiéndose encontrar casi en 100% de los afectados; dicha proteinuria, progresa a síndrome nefrótico en 30% a 65% de los pacientes. Otros hallazgos clínicos frecuentes en pacientes con NL son: la hematuria microscópica, la hipertensión arterial, los cilindros urinarios, entre otros3,6,7.
Los autoanticuerpos representan una de las características más importantes del LES y pueden proporcionar datos acerca de los mecanismos de daño en varios de los órganos afectados en esta enfermedad; por esto, en los últimos años, se ha prestado gran atención acerca de la relación existente entre los diferentes autoanticuerpos y las múltiples manifestaciones8–12.
La prevalencia de los anticuerpos anti-ADN de doble cadena en pacientes con LES varía entre 60-83%; títulos altos se asocian no solo con actividad clínica de la enfermedad y nefritis, sino también con compromiso del sistema nervioso central y vasculitis y, menos frecuentemente, con trastornos hematológicos, como anemia y leucopenia13–16.
La gran heterogeneidad clínica y las asociaciones de manifestaciones con los diferentes anticuerpos hacen pensar que el LES puede ser dividido en diferentes subgrupos con gran importancia en la patogénesis, terapia y pronóstico de la enfermedad. Sin embargo, la caracterización de los múltiples patrones de LES es compleja, principalmente cuando se analizan pequeños grupos de pacientes con alta heterogeneidad étnica.
El objetivo de este estudio fue analizar la prevalencia y características de las principales manifestaciones clínicas e inmunológicas en 115 pacientes con diagnóstico de LES, del Hospital Universitario San Vicente Fundación, así como determinar la afectación de órganos/sistemas y su relación con el tipo de anticuerpo específico presente.
MetodologíaSelección de pacientesSe realizó un estudio de corte transversal, en el cual se seleccionaron al azar 115 pacientes con diagnóstico de LES, admitidos en los servicios de hospitalización o consulta externa del Hospital Universitario San Vicente Fundación, entre 2008 y 2012; esta institución corresponde a un cuarto nivel de complejidad, que atiende población cotizante, beneficiaria y subsidiada del área urbana y rural del departamento de Antioquia (en su mayoría Medellín) y, en menor proporción, poblaciones del departamento de Chocó y departamentos limítrofes de la costa Caribe como Sucre y Córdoba. Todos los pacientes cumplían con los criterios diagnósticos del Colegio Americano de Reumatología17,18. Los datos se recolectaron del archivo o sistema electrónico de historias clínicas del hospital, en un formato previamente protocolizado en el Grupo de Inmunología Celular e Inmunogenética (GICIG) de la Universidad de Antioquia. Las principales características del formato incluían: 1) datos personales: edad, fecha de diagnóstico, identificación, sexo y grupo étnico. La etnia fue determinada según el origen étnico autorreportado y el lugar de nacimiento de los 4 abuelos según las siguientes reglas, previamente establecidas5,19: caucásicos (individuos con todos sus ancestros europeos), mestizos (individuos nacidos en Colombia que tienen ancestros amerindios y europeos) y afrodescendientes (individuos nacidos en Colombia con al menos un ancestro africano independiente de si otros ancestros son europeos o amerindios). 2) criterios de clasificación del Colegio Americano de Reumatología de 1982 modificados en el 1997 para LES; 3) índice de actividad de la enfermedad (SLEDAI, por sus siglas en inglés Systemic Lupus Erythematosus Disease Activity Index); y 4) estudios de laboratorio.
Estudios de laboratorioSe evaluaron todos aquellos estudios necesarios para establecer compromiso de órgano, incluyendo los niveles de complemento.
Los diferentes anticuerpos se detectaron mediante las técnicas estandarizadas en el Hospital Universitario San Vicente Fundación.
- a)
Anticuerpos anti-ADN: fueron detectados mediante la técnica de inmunofluorescencia indirecta usando Crithidia lucillae, con el kit de Orgentec Diagnostika GmbH, Alemania. Se tomaron como valores positivos diluciones≥1:20.
- b)
Anticuerpos anti-Sm, anti-RNP, anti-Ro y anti-La: fueron detectados por ELISA con el kit de Orgentec Diagnostika GmbH, Alemania. Se tomaron como valores positivos≥20U/ml.
- c)
Anticuerpos antinucleares: fueron detectados mediante inmunofluorescencia indirecta usando células Hep-2, con el kit de Orgentec Diagnostika GmbH, Alemania. Se tomaron como valores positivos diluciones≥1:40.
Se utilizaron las pruebas de Chi-cuadrado y exacta de Fisher para analizar las diferencias cualitativas; la significación estadística entre 2 grupos se determinó usando la prueba de Mann-Whitney; se consideraron valores de p<0,05 como estadísticamente significativos. Los resultados de los análisis de variables continuas se expresaron como media±error estándar de la media, y mediana y rango intercuartílico. El análisis estadístico se realizó con el programa Prisma versión 4.
ResultadosCaracterísticas generalesSe incluyeron 115 pacientes: 103 (89,6%) mujeres y 12 (10,4%) hombres (relación mujer:hombre 8,6:1); la mediana de edad fue 31 años (22-43). La mayoría, 101 (87,8%), se encontraba en el rango de edad entre 16 a 49 años (relación mujer:hombre 9,1:1), solo 3 (2,6%) de los individuos tenían 15 años de edad o menos (relación mujer:hombre, 2:0) y 11 (9,6%) de ellos más de 50 años (relación mujer:hombre 4,5:1).
En cuanto a la etnia de los pacientes ingresados en el estudio, 94 (81,7%) eran mestizos, 12 (10,4%) afrodescendientes y 5 (4,4%) caucásicos. En 4 (3,5%) pacientes no se pudo establecer el grupo étnico.
Según el SLEDAI, 34 (29,6%) de los pacientes tenían actividad con SLEDAI< 4; 17 (14,8%) tenían actividad con SLEDAI entre 4 y 7, y 64 (55,6%) tenían actividad con SLEDAI≥8.
La prevalencia de las principales manifestaciones clínicas y de laboratorio, acumuladas desde el inicio de la enfermedad hasta el ingreso al estudio, se resume en la tabla 1. Las principales manifestaciones encontradas en los pacientes fueron: 1) alteraciones inmunológicas en 110 (95,6%); 2) anticuerpos antinucleares en 109 (94,8%); 3) enfermedad hematológica en 82 (71,3%); y 4) enfermedad renal en 79 (68,7%) y artritis en 79 (68,7%).
Características clínicas y de laboratorio incluidas en los criterios ACR de 1982, acumuladas desde el inicio del LES hasta la entrada al estudio en 115 pacientes con LES
| Manifestaciones clínicas | Número de pacientes | % |
| Eritema malar | 47 | 40,9 |
| Lupus discoide | 22 | 19,1 |
| Fotosensibilidad | 53 | 46,1 |
| Úlceras orales | 48 | 41,7 |
| Artritis no erosiva | 79 | 68,7 |
| Serositis (pleuritis o pericarditis) | 48 | 41,7 |
| Compromiso renal | 79 | 68,7 |
| Proteinuria>0,5g/día | 71 | 61,7 |
| Cilindros celulares | 28 | 24,3 |
| Cilindros hemáticos | 5 | 4,3 |
| Compromiso neurológico | 19 | 16,5 |
| Convulsiones | 13 | 11,3 |
| Psicosis | 9 | 7,8 |
| Compromiso hematológico | 82 | 71,3 |
| Leucopenia (<4.000/mm3 en 2 o más ocasiones) | 35 | 30,4 |
| Linfopenia (<1.500/mm3 en 2 o más ocasiones) | 64 | 55,7 |
| Trombocitopenia (<100.000/mm3) | 24 | 20,9 |
| Anemia hemolítica | 32 | 27,8 |
| Alteraciones serológicas | 110 | 95,6 |
| Anticuerpos anti-ADN | 91 | 79,1 |
| Anticuerpos anti-Sm | 44 | 38,3 |
| Serología luética falsamente positiva | 33 | 28,7 |
| Anticuerpos antinucleares | 109 | 94,8 |
| Otros anticuerpos | ||
| Anti-RNP | 45 | 39,1 |
| Anti-Ro | 43 | 37,4 |
| Anti-La | 17 | 14,8 |
La frecuencia de los diferentes autoanticuerpos en los pacientes, en algún momento de la enfermedad, fue: 1) anticuerpos anti-ADN en 91 (79,1%); 2) anti-RNP en 45 (39,1%); 3) anti-Sm en 44 (38,3%); 4) anti-Ro en 43 (37,4%); y por último, 5) anticuerpos anti-La en 17 (14,8%).
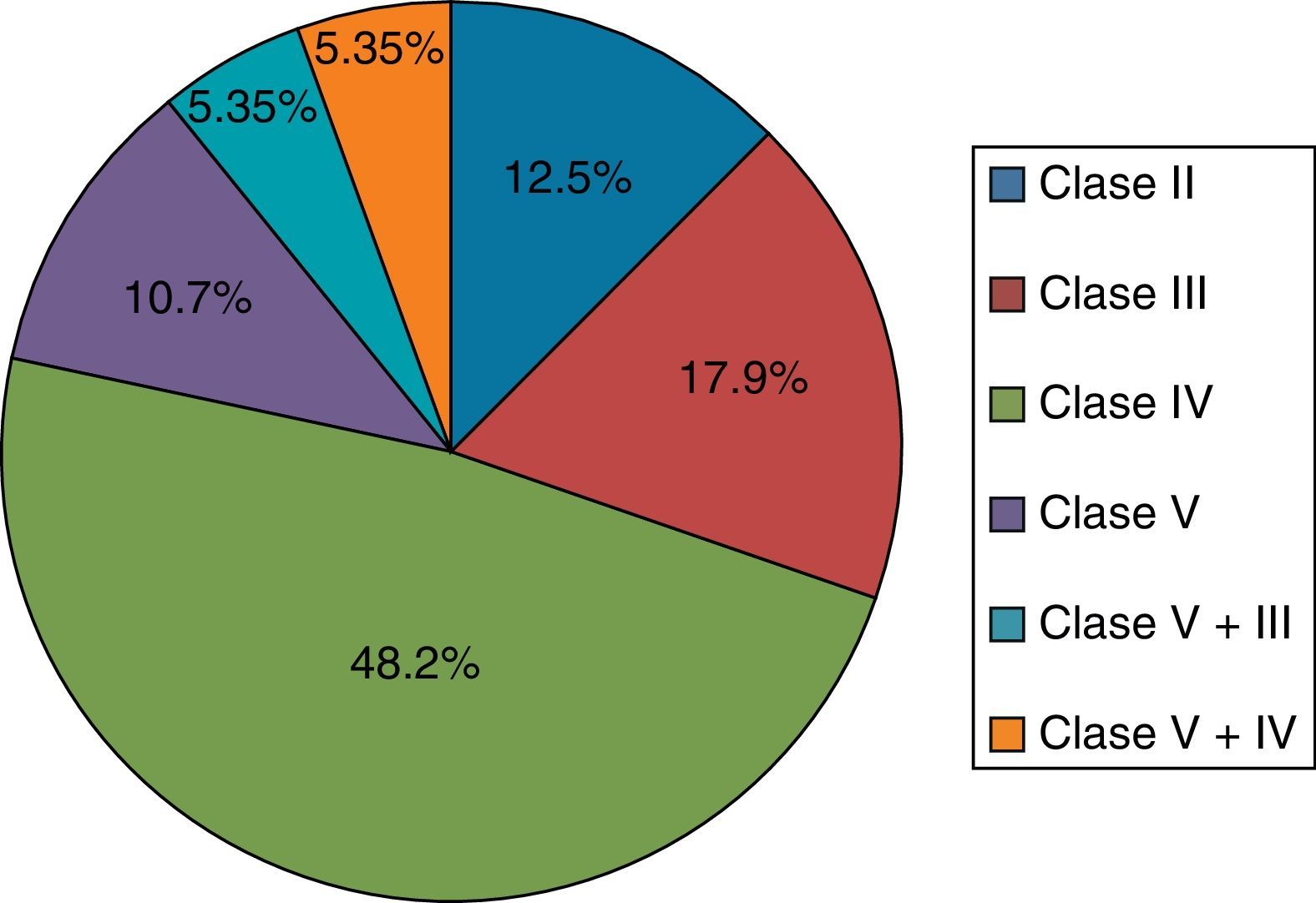
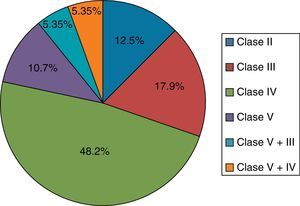
Caracterización del compromiso renalDe los 79 (68,7%) pacientes que presentaron NL, solo 56 tenían informe de biopsia renal en la historia clínica. La NL más frecuente fue NL clase iv en 27 (48,2%) pacientes; las frecuencias de los tipos de NL se resumen en la figura 1.
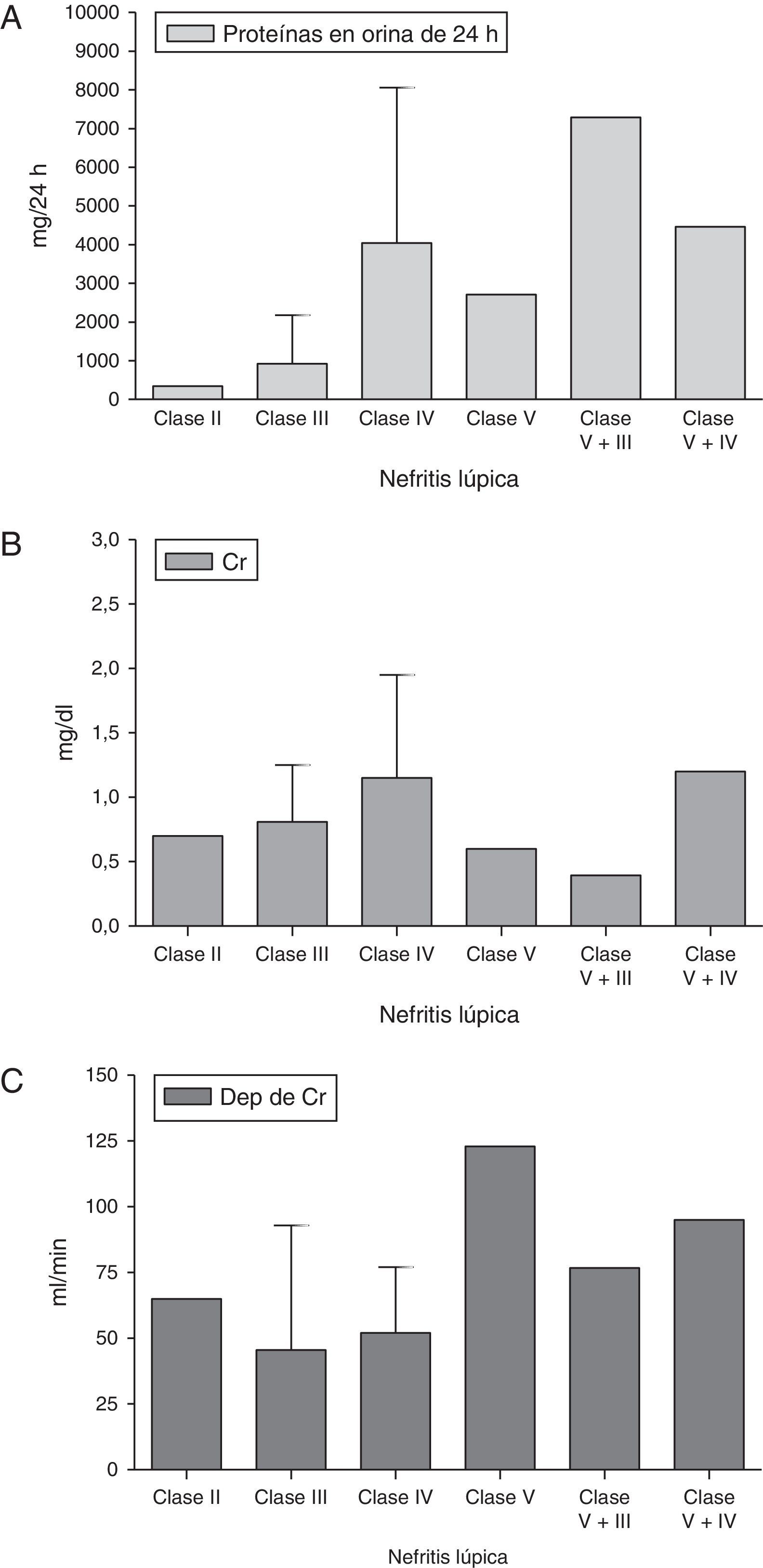
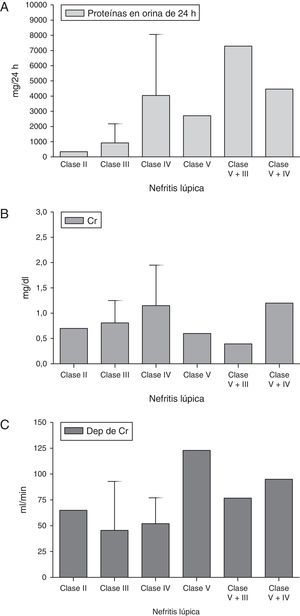
Se realizaron asociaciones entre las clases de NL y diferentes datos paraclínicos de función renal, como: proteínas en orina de 24h, creatinina sérica y depuración de creatinina; los datos se muestran en la figura 2. Se encontró que la proteinuria en orina de 24h era mayor en pacientes con NL combinada (clase v+iii y clase v+iv) (media: 7,2g/24h, desviación estándar [DE] 8,6g/24h y 4,6g/24h, DE 1,1g/24h, respectivamente) y con NL clase iv (media: 5,6g/24h, DE 4,3g/24h); los pacientes con NL clase v, clase iii y clase ii tenían proteinuria en orina de 24h<3g/día.
Con respecto a la creatinina sérica, esta se incrementó en los pacientes con NL clase iv (media: 1,4mg/dl, DE 0,8mg/dl) y NL combinada clase v+iv (media: 2mg/dl, DE 1,9mg/dl); los pacientes con NL clase iii tuvieron valores dentro de los límites normales (media: 0,9mg/dl, DE 0,3mg/dl), pero mayores que los de los pacientes con NL clase ii y clase v (media: 0,6mg/dl, DE 0,1mg/dl, para ambas).
En todos los pacientes con NL se observó una caída en la depuración de creatinina, exceptuando aquellos con NL clase v, los cuales mostraron valores normales (media: 122,9ml/min, DE 49ml/min).
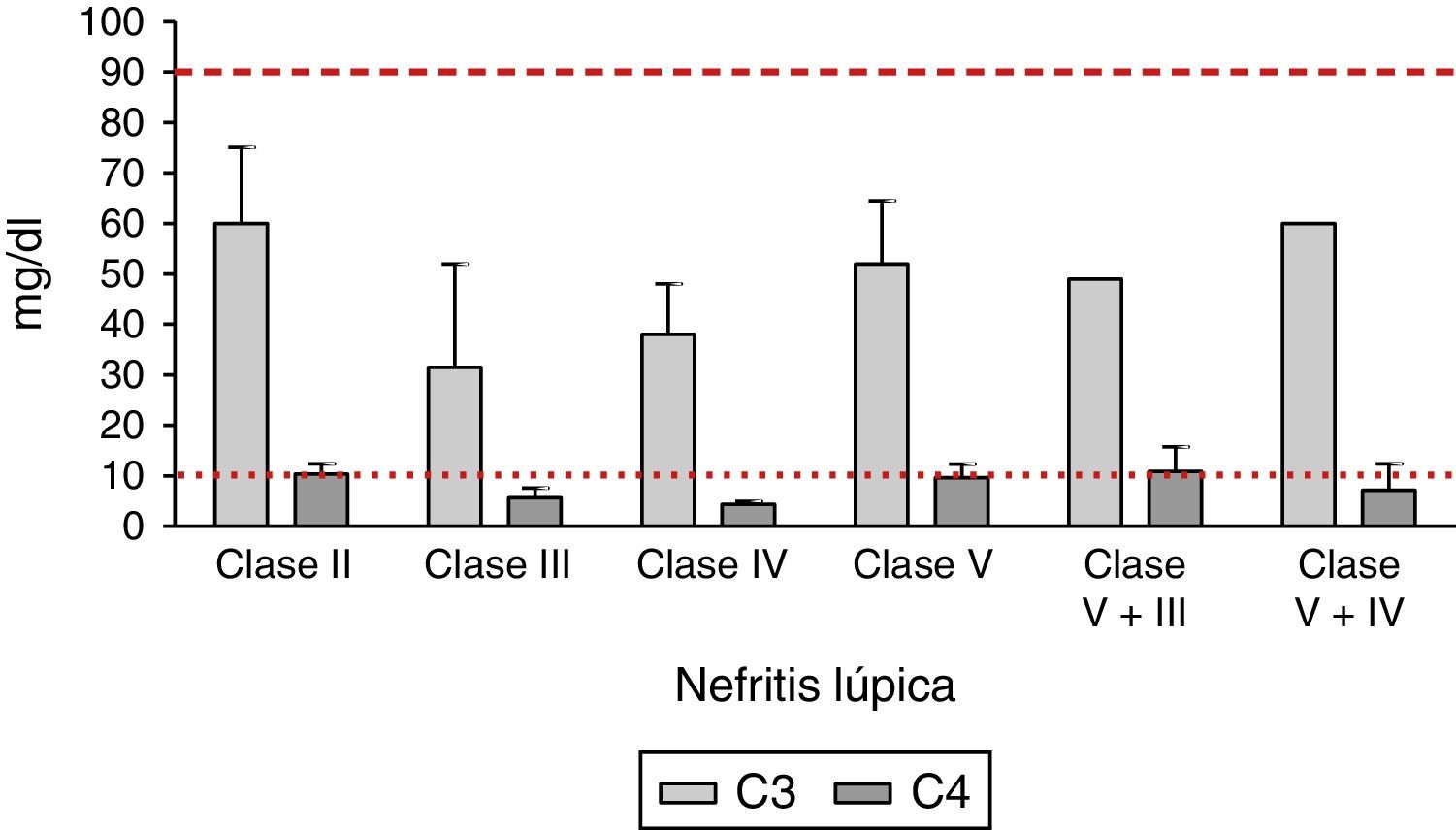
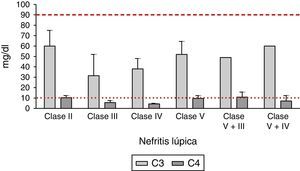
Se analizó el comportamiento de las fracciones C3 y C4 del complemento en las diferentes clases de NL; los datos se muestran en la figura 3. En todos los pacientes con NL se encontró disminución en la fracción del complemento C3, la cual era mayor en aquellos con diagnóstico de NL clase iii (media: 36mg/dl, DE 17,62mg/dl), seguidos de los pacientes con NL clase iv (media: 40,5mg/dl, DE 20,04mg/dl). La fracción del complemento C4 se encontró disminuida principalmente en pacientes con NL clase iv (media: 4,4mg/dl, DE 2,45mg/dl), seguidos de los pacientes con NL clase iii (media: 5,7mg/dl, DE 4,65mg/dl); se hallaron valores mayores del complemento C4 en los pacientes con NL clase ii (media: 10,4mg/dl, DE 4,9mg/dl) y clase v (media: 9,6mg/dl, DE 5,9mg/dl).
Comportamiento de las fracciones del complemento C3 y C4 en las diferentes clases de nefritis lúpica. La línea discontinua en la parte superior representa el límite inferior de normalidad del complemento C3; la línea punteada en la parte inferior representa el límite inferior de normalidad del complemento C4.
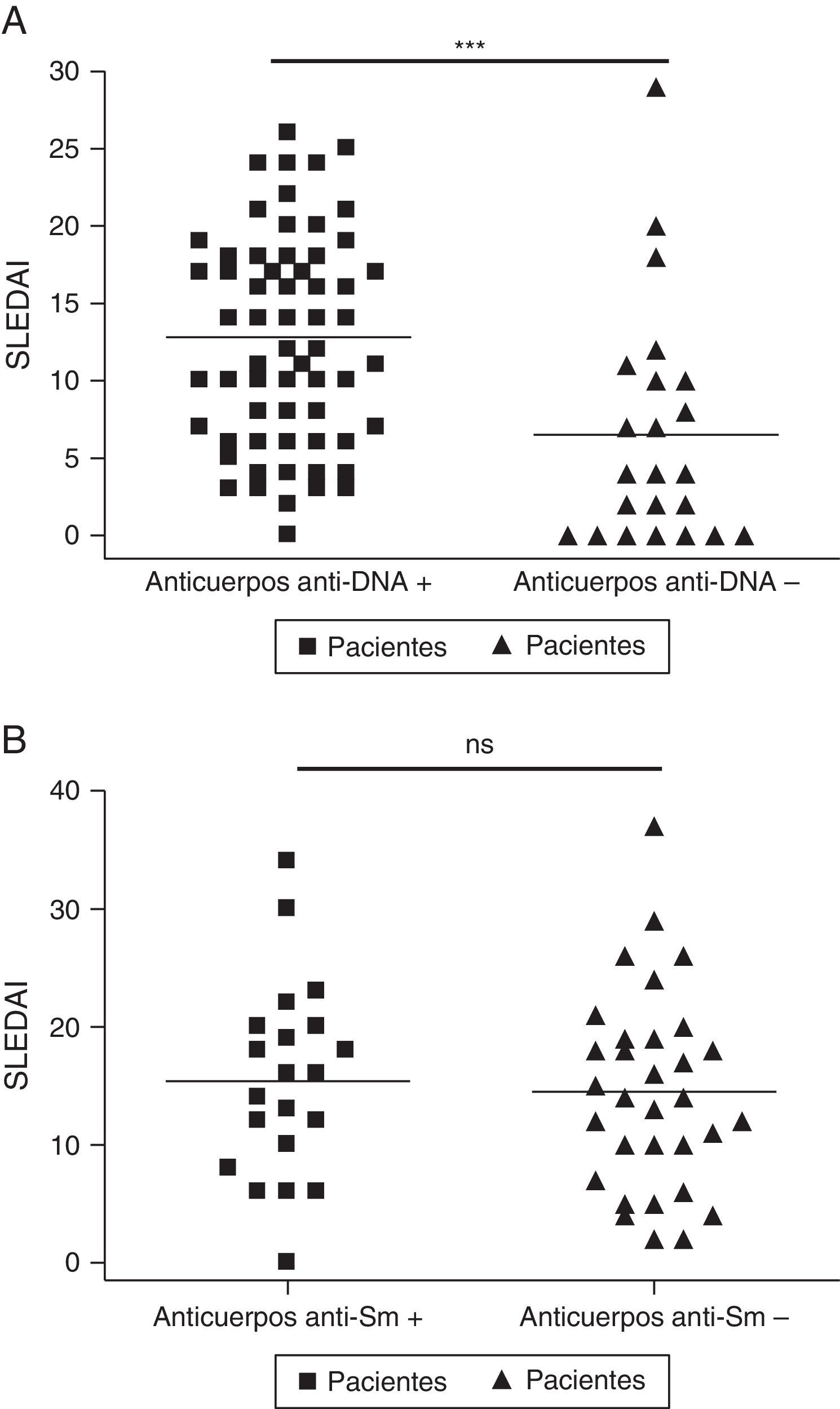
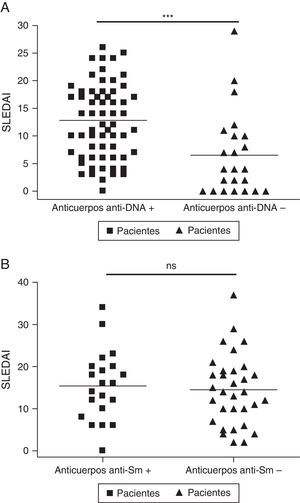
Los datos en la figura 4 muestran la asociación entre SLEDAI y anticuerpos anti-ADN y anticuerpos anti-Sm. Se encontró que los pacientes con anticuerpos anti-ADN positivos presentaban mayor índice de SLEDAI (p<0,0001); no se encontró asociación entre anticuerpos anti-Sm y SLEDAI. Para realizar el análisis de datos entre SLEDAI y anticuerpos anti-ADN, no se tuvo en cuenta la puntuación de dichos anticuerpos en la escala de actividad.
Asociación entre SLEDAI y diferentes autoanticuerpos. A) SLEDAI y anticuerpos anti-ADN. B) SLEDAI y anticuerpos anti-Sm. Para realizar el análisis de datos entre SLEDAI y anticuerpos anti-ADN no se tuvo en cuenta la puntuación de dichos anticuerpos en la escala de actividad. NS: valores sin significación estadística; SLEDAI: Systemic Lupus Erythematosus Disease Activity Index. *** p<0,0001.
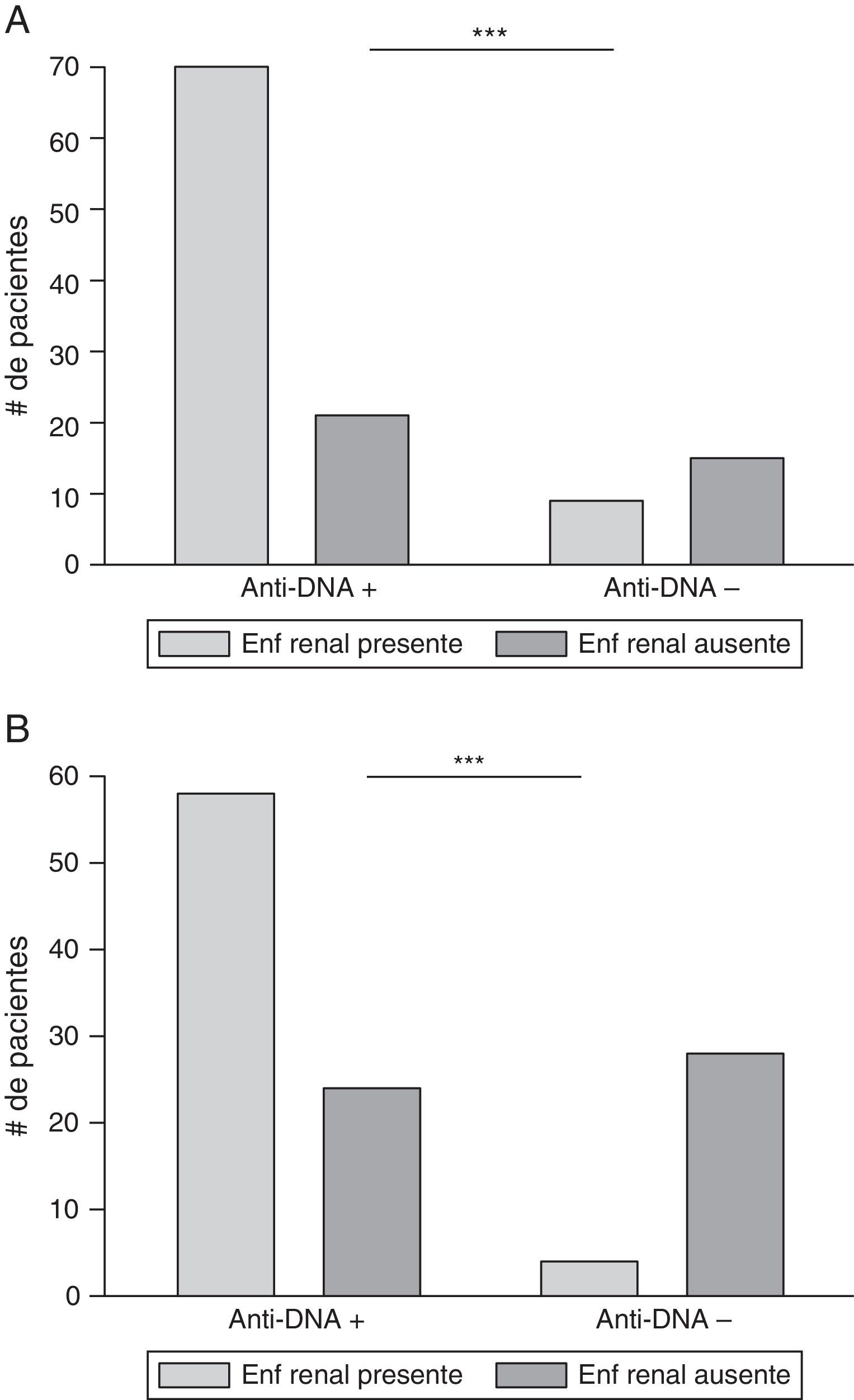
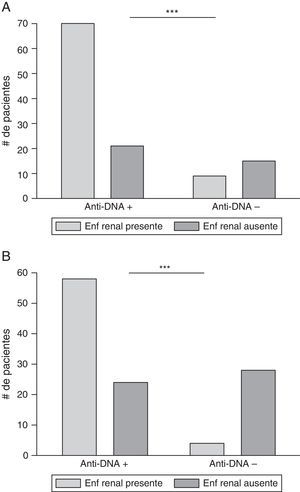
Se analizó la asociación entre los anticuerpos anti-ADN y compromiso renal, en 2 momentos: 1) presencia de ambas en algún momento de la enfermedad; y 2) ambas en un mismo momento. Los resultados se muestran en la figura 5 y en la tabla 2.
Asociación entre anticuerpos anti-ADN y compromiso renal. A) El compromiso renal y la presencia de anticuerpos anti-ADN se presentó en cualquier momento de la enfermedad; *** p=0,0002. B) Datos con exámenes de laboratorio realizados en el mismo periodo de tiempo. (Ver en el apartado de metodología, compromiso renal). *** p<0,0001.
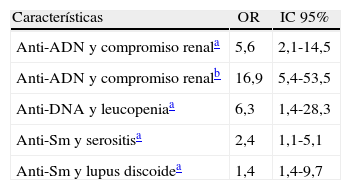
Asociación entre autoanticuerpos y diferentes manifestaciones clínicas de LES en una cohorte de 115 pacientes
| Características | OR | IC 95% |
| Anti-ADN y compromiso renala | 5,6 | 2,1-14,5 |
| Anti-ADN y compromiso renalb | 16,9 | 5,4-53,5 |
| Anti-DNA y leucopeniaa | 6,3 | 1,4-28,3 |
| Anti-Sm y serositisa | 2,4 | 1,1-5,1 |
| Anti-Sm y lupus discoidea | 1,4 | 1,4-9,7 |
IC: intervalo de confianza; OR: razón de probabilidades (odds ratio).
De los 91 (79,1%) pacientes con anti-ADN positivo en algún momento de la enfermedad, 70 (76,9%) de ellos tenían compromiso renal. Veinticuatro (20,9%) pacientes no habían tenido anti-ADN positivo durante el transcurso de la enfermedad, de los cuales 9 (37,5%) habían tenido compromiso renal y 15 (62,5%) no. Al analizar estos resultados, se encontró asociación significativa entre las 2 variables estudiadas: anti-ADN y compromiso renal (p=0,0002).
Aunque la muestra se redujo a 114, el análisis de ambas variables positivas en el mismo momento mostró que 82 (71,9%) pacientes tenían anti-ADN positivo, 58 (70,7%) con compromiso renal concomitante y 24 (29,3%) sin él. De los 32 (28,1%) pacientes con anti-ADN negativo, 4 (12,5%) presentaban compromiso renal concomitante y 28 (87,5%) no tenían dicho compromiso. Lo anterior mostró nuevamente asociación significativa entre anti-ADN y compromiso renal, la cual incluso fue mayor (p<0,0001).
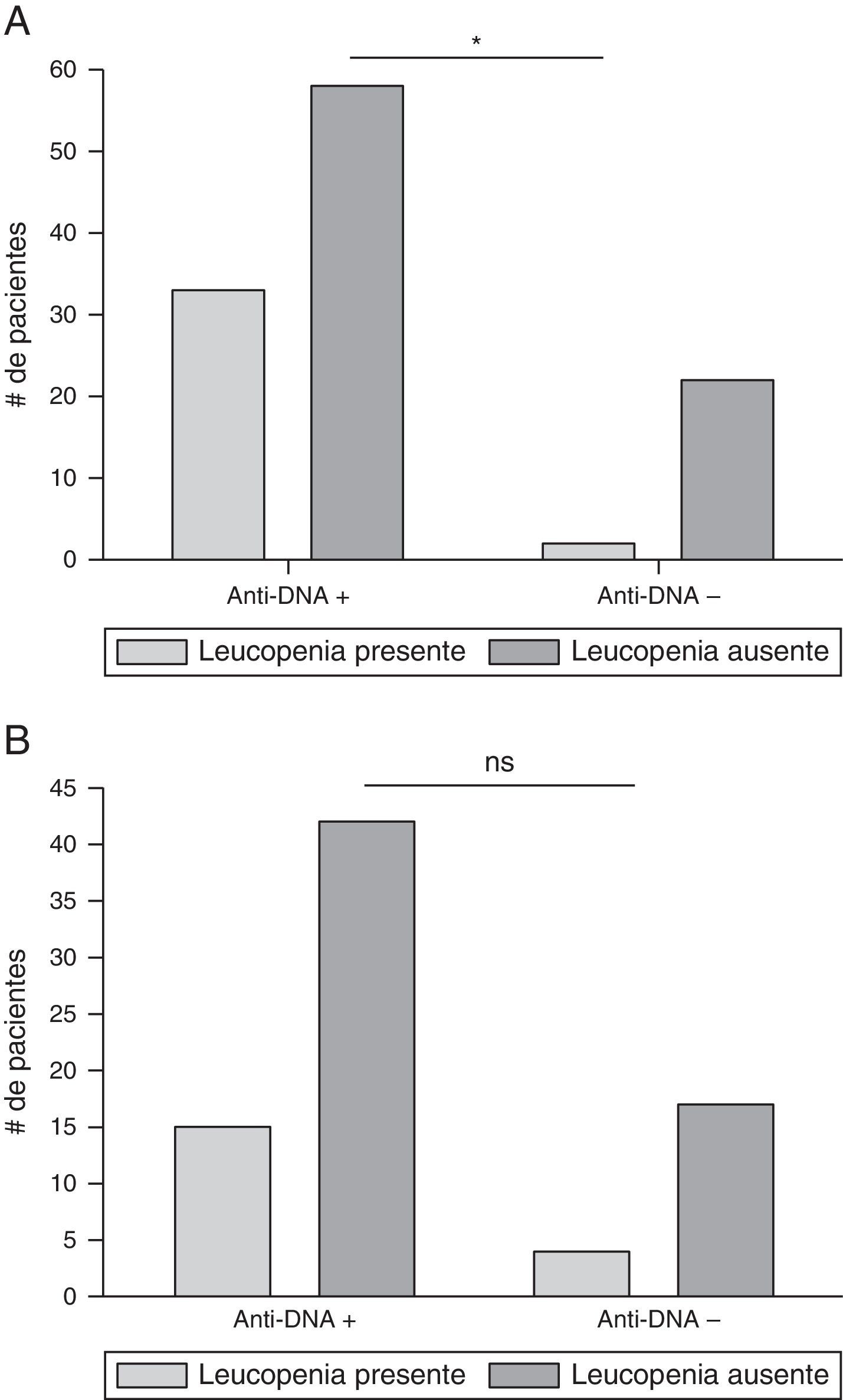
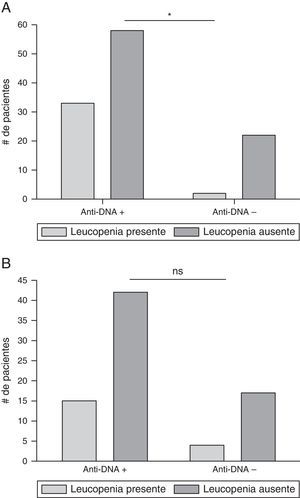
De igual forma, se buscó asociación entre anti-ADN y los diferentes compromisos hematológicos (ver el apartado de metodología); los resultados se muestran en la figura 6. De los 115 pacientes, 35 (30,4%) de ellos habían presentado leucopenia en algún momento de la enfermedad; de estos, 33 (94,3%) habían tenido anti-ADN positivo en algún momento durante el curso de la enfermedad. De los 115 pacientes, 80 (69,6%) no habían presentado leucopenia en el transcurso de la enfermedad, de los cuales 58 (72,5%) habían tenido anti-ADN positivo en algún momento y 22 (27,5%) no. Al analizar los resultados, se encontró asociación entre anticuerpos anti-ADN y leucopenia cuando ambas manifestaciones se habían presentado en algún momento de la enfermedad (p=0,0111) (tabla 2).
Asociación entre anticuerpos anti-ADN y leucopenia. A) La leucopenia y la presencia de anticuerpos anti-ADN se presentó en cualquier momento de la enfermedad; *p=0,0111. B) los datos fueron analizados cuando los exámenes de laboratorio (anti-ADN y recuento de leucocitos), se realizaron en el mismo tiempo; ns: no significación estadística.
Cuando ambos (leucopenia y anti-ADN) fueron positivos al mismo tiempo, la muestra se redujo a 78 pacientes. Se encontraron 19 (24,4%) pacientes con leucopenia; de estos, 15 (78,9%) tenían anti-ADN positivo concomitantemente y 4 (21,1%) no tenían títulos positivos de dicho anticuerpo. Estos datos no mostraron asociación entre las 2 variables estudiadas (p=0,5688).
Se buscó asociación entre anti-ADN y otras manifestaciones hematológicas (linfopenia y trombocitopenia) en algún momento de la enfermedad y con ambas variables positivas en el mismo momento (anti-ADN y recuento de linfocitos y plaquetas); sin embargo, no se encontró diferencia estadísticamente significativa en ninguno de los casos (p>0,05) (datos no mostrados).
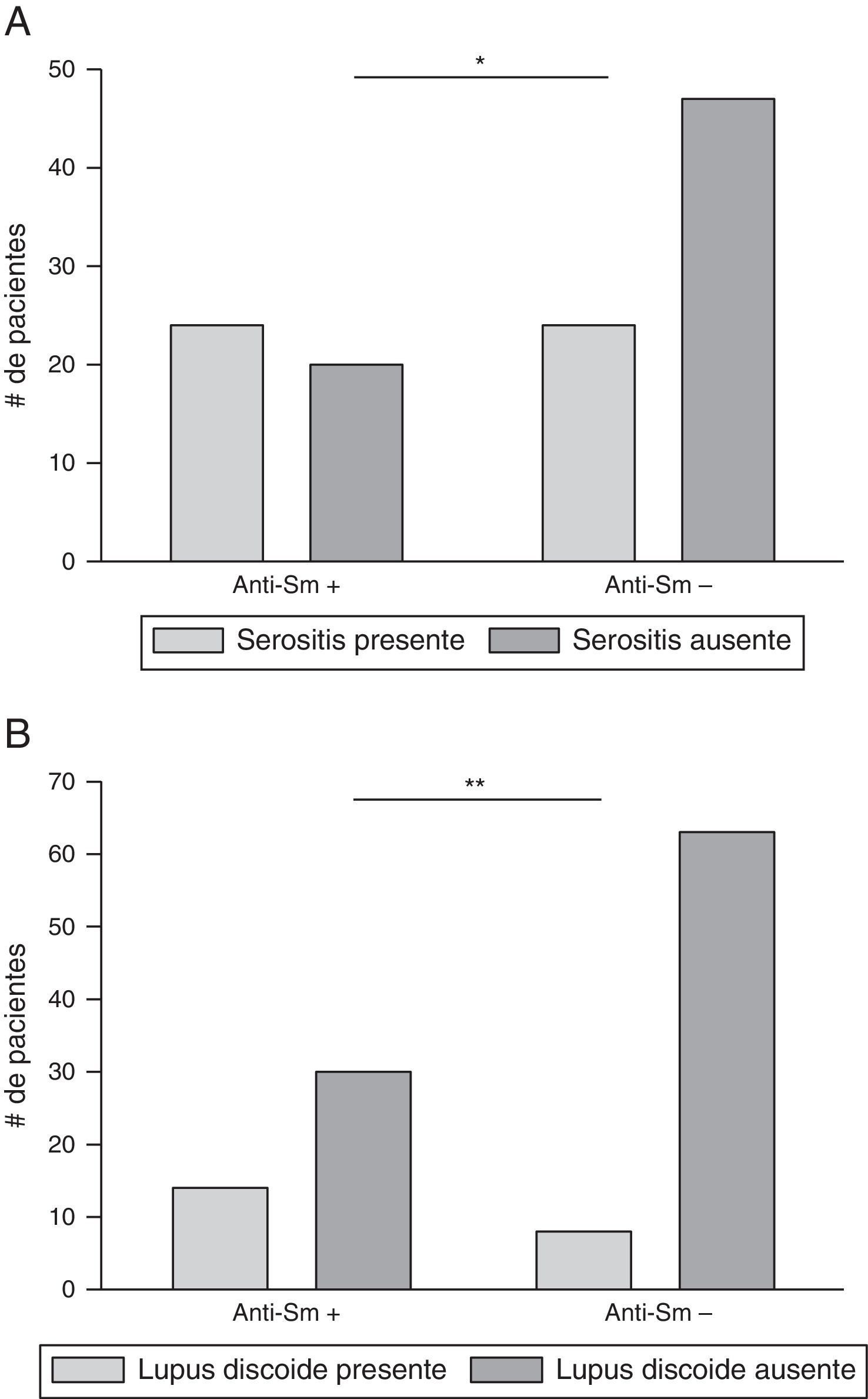
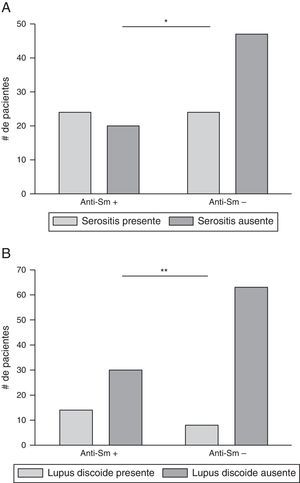
Anticuerpos anti-SmCon respecto a los anticuerpos anti-Sm, de los 115 pacientes, 44 (38,3%) habían presentado títulos positivos en el transcurso de su enfermedad; 24 (54,6%) de estos habían tenido serositis y 20 (45,4%) no habían presentado dicha manifestación. De los 71 (61,7%) pacientes que no habían presentado anti-Sm durante su enfermedad, 24 (33,8%) habían presentado serositis en algún momento. Lo anterior sugiere asociación entre anti-Sm y serositis en algún momento de la enfermedad (p=0,0284). Los datos se resumen en la figura 7A y en la tabla 2.
Con respecto a las manifestaciones en la piel, 22 (19,1%) pacientes tuvieron lupus discoide; de estos, 14 (63,6%) presentaron anticuerpos anti-Sm positivos en algún momento. (p=0,0065) (fig. 7B y tabla 2).
Se analizaron otras manifestaciones de la enfermedad con anticuerpos anti-Sm: anti-Sm y compromiso renal (p=0,4630), anti-Sm y compromiso neurológico (p=0,1584), anti-Sm y eritema malar (p=0,1169), y anti-Sm y artritis (p=0,1184); sin embargo, no se encontró asociación con ninguna de ellas.
Otros anticuerposNo se halló asociación estadísticamente significativa entre anticuerpos anti-Ro, anti-RNP, anti-La y manifestaciones como artritis, serositis, fotosensibilidad, eritema malar y lupus discoide.
DiscusiónEste estudio analizó la prevalencia y las características de diferentes manifestaciones clínicas e inmunológicas en 115 pacientes con diagnóstico de LES, admitidos en el Hospital Universitario San Vicente Fundación.
La mayoría de los pacientes con diagnóstico de LES eran mestizos (81,7%) y mujeres (89,6%; relación mujer:hombre de 8,6:1), similar a lo reportado en otros estudios5,15,20–24. El 70,4% de los pacientes presentaba actividad de la enfermedad (SLEDAI≥4).
La manifestación clínica más frecuente fue el compromiso hematológico (71,3%), seguido del renal (68,7%) y articular (68,7%) (tabla 1); estos hallazgos clínicos han sido reportados como las manifestaciones más frecuentes en pacientes con LES en otras regiones del mundo5,21–25. Los compromisos renal y hematológico tuvieron una alta prevalencia, apoyando el hecho de que estas manifestaciones suelen ser más frecuentes en mestizos e hispanos5,19,21,22,25,26. Incluso se observó que el compromiso renal de este grupo de pacientes (68,7%) era superior al reportado en hispanos de Texas, de la cohorte LUMINA (62%), en mestizos de la cohorte GLADEL (58,3%) y en una cohorte de pacientes colombianos con LES publicada por Anaya et al. (51%), pero ligeramente menor a la observada en pacientes afrodescendientes de la cohorte de lupus de Hopkins (75%) y similar a lo observado en afrodescendientes de la cohorte LUMINA (68,9%) y en estudios con pacientes asiáticos como el de Tang et al. (73,2%)5,15,19,22,23,27,28.
La frecuencia de los hallazgos inmunológicos también fue similar a reportes previos5,16,19,20,22–24,27,29 (tabla 1). Se encontraron títulos positivos de anticuerpos anti-ADN en el 79,1%; esta frecuencia es mayor que la reportada por Anaya et al. (57%) y superior a lo reportado en caucásicos, afrodescendientes e hispanos o mestizos de las cohortes GLADEL y LUMINA, (67,2 y 21,1%; 40,9 y 69,5%; 44,3 y 76,4% respectivamente)5,19,23,26,27,29,30. De igual forma, el porcentaje de pacientes con anti-ADN positivo también fue ligeramente mayor a lo informado en cohortes asiáticas como la de Tang et al. (79,1 vs. 75,6% respectivamente)15.
Similar a lo reportado por otros autores16,30,31, encontramos asociación significativa entre anticuerpos anti-ADN y puntuaciones más altas en la actividad de la enfermedad medidas por SLEDAI, lo que demuestra la asociación de este anticuerpo con enfermedad más grave32. Por otro lado, varios estudios han encontrado asociación entre actividad de la enfermedad y anticuerpos anti-Sm; incluso se ha descrito que estos anticuerpos aumentan el riesgo de muerte en pacientes con LES16,33; sin embargo, en este grupo de pacientes no se encontró asociación significativa entre puntuaciones altas de SLEDAI y anticuerpos anti-Sm (fig. 4).
Solo el 30% de los pacientes (23 de 79) con compromiso renal no tenía biopsia renal. Las diferentes clases de NL en este grupo de enfermos tienen una distribución similar a la reportada en la literatura3,7,34,35, siendo la NL clase iv la más frecuente (48,2%). Al igual que en otros estudios30,34, la proteinuria en orina de 24h era mayor en la nefritis proliferativa difusa (clase iv) y en la nefritis combinada (clase v+iii y v+iv); la depuración de creatinina se encontró más frecuentemente alterada en pacientes con nefritis proliferativa (clase iii o iv), mientras que la creatinina sérica mostró valores anormales principalmente en pacientes con NL clase iv34 (fig. 2). Adicionalmente, encontramos que los pacientes con NL activa –clase iii y iv– tenían mayor disminución en los valores de C3 y C4 en comparación con el resto de los pacientes (fig. 3).
Al igual que lo informado por otros autores15,20,24,30,31,36, la asociación entre anticuerpos anti-ADN y compromiso renal fue estadísticamente significativa cuando las 2 variables estudiadas se habían presentado en cualquier momento de la enfermedad; dicha asociación aumentó si los exámenes se realizaron en el mismo periodo (fig. 5). Estos hallazgos demuestran la fuerte asociación e implicación de los anticuerpos anti-ADN en el compromiso renal15,20,24,30,31,36. Igualmente, se buscó relación entre anticuerpos anti-ADN y alteraciones hematológicas como se ha descrito en la literatura15,25,30; sin embargo, solo se encontró asociación estadísticamente significativa entre anticuerpos anti-ADN y leucopenia en algún momento de la enfermedad.
Con respecto a los anticuerpos anti-Sm y diferentes manifestaciones clínicas de LES, se observó asociación significativa con serositis (pleuritis o pericarditis). Apoyando este hallazgo, Ching et al.37 describieron previamente asociación significativa entre anticuerpos anti-Sm y serositis cuando se expresaban concomitantemente con anticuerpos anti-RNP; similar a lo anterior, Sánchez-Guerrero et al.38 reportaron que la manifestación más común en pacientes con LES y anti-ENA positivos fue pleuritis, mientras que Tang et al.15 encontraron asociación entre anticuerpos anti-Sm y pericarditis. Otro hallazgo encontrado fue la asociación de anticuerpos anti-Sm y lupus discoide, la cual fue descrita previamente por Tang et al.15.
No se encontraron otras asociaciones descritas con anticuerpos anti-Sm y compromiso renal, neurológico o articular24,33,39. No hubo asociación entre anticuerpos anti-RNP y diferentes manifestaciones de LES como artritis, serositis, fotosensibilidad, eritema malar y lupus discoide, contrario a lo descrito en otros estudios15,24.
Cuando se analizaron manifestaciones clínicas como artritis, eritema malar, eritema discoide, serositis y fotosensibilidad con anticuerpos anti-Ro y anti-La, no se halló una asociación estadísticamente significativa, como se ha reportado en estudios previos23–25.
Los diferentes subgrupos de pacientes descritos en este estudio con asociación de características clínicas e inmunológicas pueden ayudar a reforzar la aseveración del comportamiento heterogéneo de esta entidad. Se identificaron grupos de pacientes con características inmunológicas y su asociación clínica, lo que podría permitir un manejo y seguimiento más adecuado de este grupo de pacientes.
Las posibles diferencias en las características clínicas e inmunológicas de nuestro grupo de pacientes con respecto a otras pueden ser el resultado de alteraciones genéticas, como las descritas previamente en poblaciones colombianas, dentro de las cuales se encuentran polimorfismos en genes de citocinas (TNFα-308A/TGFβ 1 codón 25C) y polimorfismos en genes que codifican moléculas responsables de la presentación antigénica, como TAP240–43. Sin embargo, no se debe olvidar que los pacientes del presente estudio corresponden a una institución de cuarto nivel de complejidad, por lo que es posible que en los hallazgos mencionados influya un sesgo de referencia de nuestro hospital; de igual forma, al realizarse una recolección retrospectiva de los datos, se pudo haber omitido información clínica de los pacientes. Algunos estudios en poblaciones colombianas han mostrado asociaciones entre manifestaciones cutáneas e hipocomplementemia44; dichos hallazgos no se buscaron en nuestro grupo de pacientes ya que al relacionar las variables hipocomplementemia y compromiso en piel la muestra se redujo considerablemente.
Por otro lado, el propósito de nuestra investigación no planteaba analizar cómo el daño crónico influía en la calidad de vida de los pacientes, ya que en el formato previo de recolección de datos no contábamos con esta información; sin embargo, se debe recalcar que estudios previos en cohortes colombianas de pacientes con LES han asociado el daño crónico con deterioro en la calidad de vida45.
Este estudio no está exento de limitaciones: en primer lugar, dado que es un estudio retrospectivo, no está disponible la información de todas las variables para muchos pacientes. Los análisis se hacen con los datos de los que disponemos en cada caso, y algunos datos clínicos e inmunológicos pudieron haberse perdido. En segundo lugar, es posible que existieran sesgos en la inclusión de pacientes y en consecuencia en la información sociodemográfica y clínica, ya que la entrada de los pacientes al estudio no fue protocolizada y la muestra fue recogida a conveniencia. Los análisis no fueron preespecificados de acuerdo con objetivos o hipótesis concretas y reducidas; en vez de eso se hizo una búsqueda amplia de posibles asociaciones, lo que hace probable que el azar pudiera explicar algunas de las asociaciones observadas. Además, el diseño de corte transversal solo permite encontrar asociaciones, sin poder establecer temporalidad, riesgos, ni causalidad. En tercer lugar, debido a que en los registros evaluados no se incluyeron el estrato socioeconómico, ni el nivel educativo, no se pudo establecer la asociación de estas variables con las manifestaciones graves de la enfermedad y grado de actividad medido por el SLEDAI. Finalmente, como el Hospital Universitario San Vicente Fundación es un centro de referencia de cuarto nivel, la población descrita corresponde a una muestra de pacientes seleccionada de un centro de alta complejidad, principalmente de estratos socioeconómicos bajos y medios; al no tener presente esta variable no podremos extrapolar estos resultados a pacientes con mejor nivel socioeconómico.
ConclusionesEl presente estudio mostró cómo las características epidemiológicas y clínicas de un grupo de pacientes con LES del Hospital Universitario San Vicente Fundación son similares a las descritas en diferentes estudios. Igualmente se encontró que la distribución de las clases de NL semeja lo reportado en diferentes cohortes, y el comportamiento de estas respecto a las manifestaciones renales y el consumo del complemento (C3 y C4) es muy similar a lo descrito en la literatura.
En nuestro grupo de pacientes se evidenciaron títulos positivos de anticuerpos anti-ADN en un porcentaje más alto a lo reportado previamente en otros estudios con diferentes grupos étnicos, de igual forma dichos anticuerpos se asociaron fuertemente a NL. Adicionalmente, se encontró asociación estadísticamente significativa entre anticuerpos anti-Sm y manifestaciones clínicas como serositis y lupus discoide.
Este grupo de pacientes presenta un alto compromiso renal con alta frecuencia de formas clínicas graves clase iii y iv, sus frecuencias difieren de lo descrito en caucásicos y simulan lo descrito en grupos de mestizos, afrodescendientes y asiáticos. Especulando, esto podría ser el resultado de un componente genético el cual predispone a desarrollar cierto tipo de manifestaciones, como el compromiso renal y, por ende, causar mayor morbimortalidad, o también podría deberse a un sesgo de selección de la población, ya que el Hospital Universitario San Vicente Fundación es una institución de cuarto nivel de complejidad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo fue financiado con recursos propios del Grupo de Inmunología Celular e Inmunogenética (GICIG), el programa Joven Investigador de la Universidad de Antioquia y el Programa Sostenibilidad 2013-2014 de la Universidad de Antioquia.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Los autores desean expresar su agradecimiento a Yurika Paola López Alarcón y Carolina Ortiz Vélez, quienes comenzaron la recolección de datos clínicos de los pacientes a través de la Clínica de Lupus; al GICIG, al Hospital Universitario San Vicente Fundación y a los pacientes, quienes permitieron el desarrollo de esta investigación.