Evaluar la relación entre las características sociodemográficas de los participantes del proyecto DIADA y su tasa de cumplimiento al seguimiento en la fase inicial de la intervención en atención primaria para depresión y consumo riesgoso del alcohol.
MétodosSe llevó a cabo un análisis cuantitativo no experimental. Se utilizaron los datos sociodemográficos de los participantes del proyecto DIADA, previamente recolectados, que hasta el 12 de septiembre del 2019 habían completado al menos tres meses dentro del proyecto. Se evaluó la asociación entre las variables sociodemográficas y el cumplimiento al primer seguimiento de forma uni-variante (X2).
ResultadosSe identificaron 584 participantes, de los cuales 389 llevaban más de tres meses involucrados en el proyecto. De éstos, 320 realizaron el primer seguimiento, mientras que 69 participantes no. La tasa de cumplimiento al seguimiento en la fase inicial de la intervención fue superior al 82% (IC 95% 78,1-86%) y no se vio afectada por las variables: centro de atención, edad, sexo, estado civil, nivel más alto de educación, puntaje PHQ9 (evaluando sintomatología de depresión) ni puntaje AUDIT (evaluando consumo riesgoso de alcohol). Pacientes de áreas rurales, con nivel socioeconómico más bajo y que no usan smartphone, mostraron una tendencia a tener mayor cumplimiento al primer seguimiento. Se encontraron asociaciones estadísticamente significativas; los participantes con menor estabilidad laboral y sin acceso a Internet evidenciaron mayor tasa de cumplimiento al seguimiento en la fase inicial de la intervención.
ConclusionesA pesar de la variabilidad del perfil sociodemográfico de los participantes incluidos, la tasa de cumplimiento al seguimiento en la fase inicial del modelo fue alto y constante. Aunque varios subgrupos de participantes mostraron tasas de cumplimiento particularmente altas. A partir de estos hallazgos se podría concluir que integrar la salud mental a la atención primaria permite romper barreras estructurales y financieras que dificultan el acceso a la salud en Colombia; ya que permite crear conciencia sobre las enfermedades mentales, su alta prevalencia y la importancia de que el manejo médico oportuno esté al alcance de todos.
Analyse the relationship between the sociodemographic profile of the DIADA study participants and the rate of compliance with the follow-up assessments in the early stage of this project's intervention for depression and unhealthy alcohol use offered within primary care.
MethodsA non-experimental quantitative analysis was conducted. The sociodemographic data of DIADA [Detección y Atención Integral de Depresión y Abuso de Alcohol en Atención Primaria (Detection and Integrated Care for Depression and Alcohol Use in Primary Care)] study participants had been previously collected. At the time of the evaluation (September 12, 2019), only the participants who had been in the project for a minimum of three months were included. By using univariate (Chi-squared) analyses, we studied the association between participants’ sociodemographic profile and their rate of compliance with the first follow-up assessment at three months after study initiation.
ResultsAt the date of the evaluation, 584 adult participants were identified, of which 389 had been involved in the project for more than three months. From the participants included, 320 performed the first follow-up, while 69 did not. The compliance rate to the first follow-up was 82.3% (CI 95% 78.1%-86%) and was not affected by: site location, age, sex, civil status, level of education, use of smartphone, PHQ9 score (measuring depression symptomatology) or AUDIT score (measuring harmful alcohol use). Participants who do not use a smartphone, from rural areas and with a lower socioeconomic status, tended to show higher compliance rates. Statistically significant associations were found; participants with lower job stability and a lack of access to the Internet showed higher compliance rates to the early initial follow-up assessment.
ConclusionsThe compliance rate was high and generally constant in spite of the variability of the sociodemographic profiles of the participants, although several sub-groups of participants showed particularly high rates of compliance. These findings may suggest that integrating mental health into primary care allows the structural and financial barriers that hinder access to health in Colombia to be broken down by raising awareness about mental illnesses, their high prevalence and the importance of timely and accessible medical management.
La salud mental tiene diferentes definiciones; la ley 1616 del 2013, que busca garantizar el ejercicio pleno de la misma, la define como: «un estado dinámico que se expresa en la vida cotidiana a través del comportamiento y la interacción de manera tal que permite a los sujetos individuales y colectivos desplegar sus recursos emocionales, cognitivos y mentales para transitar por la vida cotidiana, para trabajar, para establecer relaciones significativas y para contribuir a la comunidad»1. Así mismo, la Encuesta Nacional de Salud Mental 2015, la define como sinónimo de cierto bienestar emocional y de calidad de las interacciones humanas que favorecen condiciones de vida digna y de humanización; y ratifica que sus limitaciones principales atañen la neutralización de las formas que tiene el individuo de relacionarse2.
Al interpretar las definiciones anteriores, se entiende la salud mental como un recurso psicológico y psicosocial indispensable para el buen funcionamiento y desarrollo integral de los seres humanos y de sus comunidades, necesaria para afrontar vicisitudes, sufrimientos cotidianos y situaciones que generan tensión emocional. Sin embargo, en la actualidad existen limitaciones que convierten la salud mental en un ideal del cual la sociedad se aleja cada vez más. La indiferencia, falta de tolerancia y la incapacidad de transformar antiguas maneras de pensar y actuar, son algunos ejemplos de la neutralización de las relaciones, que lleva a la disrupción de este ideal, favoreciendo y fomentando la aparición de algunas de las principales enfermedades mentales2,3. Hoy por hoy preservar la salud mental es un desafío para el desarrollo individual y, a su vez, poblacional.
En los últimos años, la prevalencia de enfermedades mentales diagnosticadas en el mundo ha aumentado, siendo la depresión la más prevalente4,5. Esta afecta a más de 300 millones de personas y es reconocida como la principal causa de discapacidad a nivel global6. Según la Encuesta Nacional de Salud Mental 2015, se presenta en 1 de cada 20 adultos colombianos. No tratarla puede traer problemas económicos, académicos y laborales, tanto para el paciente como para su familia2.
De igual forma, el consumo riesgoso de alcohol se ha identificado como un problema de salud que causa 3 millones de muertes anuales a nivel mundial y más de 200 enfermedades7. En Colombia son bebedores en riesgo-abuso de alcohol el 12% de la población entre 18 y 44 años con una mayor proporción de hombres que de mujeres (16 y 9,1%, respectivamente)2. Esto implica consecuencias en salud para el individuo, problemas en las relaciones interpersonales y disminución de su productividad, lo que afecta también la economía nacional2.
A pesar de su alta prevalencia, los trastornos mentales continúan siendo un desafío para la salud pública, debido a que la mayoría de las personas que las padecen se enfrentan a diferentes barreras a la hora de acceder a los servicios de salud. En Colombia existe una brecha amplia entre la cobertura y el acceso real a los servicios. En el caso de la salud mental, las principales barreras que impiden el acceso son: actitudinales (estigma y creencias negativas frente al sistema de salud), estructurales y financieras (localización geográfica lejana y costos adicionales en transporte), entre otras2.
Dichas barreras de acceso a los servicios de salud condicionan la adherencia al tratamiento, convirtiéndose en una limitante para el cumplimiento con el mismo8. A su vez, se conoce que algunos determinantes en salud podrían interferir con esta adherencia: la edad, el nivel de educación, la situación laboral y el entorno sociocultural del paciente juegan un papel importante8.
Teniendo esto en cuenta, resulta necesario introducir la salud mental a la atención primaria y resaltar su importancia en el ámbito de la salud pública. De esta forma, es indispensable estudiar las características sociodemográficas de la población, capacitar al personal médico para diagnosticar y encauzar el tratamiento desde el primer nivel de atención y educar a la población para aumentar el conocimiento acerca de las principales enfermedades mentales, sus síntomas, su posible tratamiento y cuándo deben consultar al médico.
El proyecto DIADA (Detección y Atención Integrada de la Depresión y Uso de Alcohol en Atención Primaria) es un proyecto de investigación e implementación que propone un nuevo modelo de atención en salud mental. Por medio de la capacitación de actores y el uso de la tecnología móvil en salud comportamental, el proyecto permite facilitar el diagnóstico y tratamiento de la depresión y del uso riesgoso de alcohol desde la atención primaria.
ObjetivoAnalizar la relación entre las características sociodemográficas de los participantes del proyecto DIADA y su tasa de cumplimiento al seguimiento en la fase inicial de la intervención. Los seguimientos del estudio permiten evaluar, a través del tiempo, el progreso clínico del paciente desde su reclutamiento, así como el uso de la aplicación Laddr® (Square2 Systems), lo cual nos permite analizar el impacto en salud de la implementación del modelo.
MétodosSe recibió aprobación para la realización de este estudio por parte de las juntas de revisión institucionales del Dartmouth College en EE.UU. y la Pontificia Universidad Javeriana de Bogotá en Colombia.
Recolección de datosSe ingresó a la base de datos REDcap del proyecto DIADA el 12 de septiembre de 2019. Se identificaron los datos del perfil sociodemográfico de los participantes, previamente recolectados. Se tomaron los datos de las variables: centro de atención, fecha de la entrevista, fecha de nacimiento, sexo (al nacer), estado civil, nivel más alto de educación, estrato socioeconómico, situación laboral, uso de smartphone, uso de Internet, puntaje de las escalas de tamizaje para depresión y consumo de alcohol (Patient Health Questionnaire y Alcohol Use Disorders Identification Test, respectivamente) y se calculó la edad de cada participante que, hasta la fecha, había completado mínimo tres meses dentro del proyecto. Al momento de la recolección secundaria de los datos los participantes se encontraban codificados, no se hizo uso de nombres ni de documento de identificación.
Análisis estadísticoLas variables continuas son edad, resultado de PHQ-9 y AUDIT, y se describen mediante medias y desviaciones típicas, de igual forma se reportan los valores mínimos y máximos. Posteriormente, estas variables se categorizan para su análisis. Las variables tratadas como categóricas son centro de atención, sexo (al nacer), estado civil, nivel más alto de educación, estrato socioeconómico, situación laboral, uso de smartphone y uso de Internet; se describen mediante frecuencias absolutas y relativas.
La tasa de cumplimiento al seguimiento en la fase inicial de la intervención se reporta junto con su intervalo de confianza al 95%. La asociación de cada una de las variables con el cumplimiento al seguimiento propuesto se estudió mediante pruebas X2. Se consideraron estadísticamente significativas aquellas diferencias cuyo p-valor fue menor de 0.05.
Categorización de las variablesLa edad se agrupó según las etapas del desarrollo humano en cuatro subgrupos, de 18-29 años, de 30-49, de 50-69 y mayores de 709.
En cuanto a estado civil, se agruparon los datos en cuatro categorías: soltero (incluyendo divorciado), en pareja (casado o en unión libre), viudo y los que prefirieron no responder. El nivel de educación se agrupó en siete componentes según el grado alcanzado: ninguna, solo educación primaria, algún grado de secundaria, bachiller, técnico, estudios universitarios y posgrado.
Los resultados del PHQ-9 se agruparon según la puntuación del cuestionario: 0-4 resultado negativo, 5-9 síntomas menores de depresión, 10-14 síntomas moderados, 15-19 moderados a severos y 20-27 severos10.
El estrato socioeconómico de los participantes se determinó de acuerdo con la información reportada del recibo de los servicios públicos (por ejemplo: agua, electricidad). Los datos se agruparon según lo dictado por el Departamento Nacional de Planeación en: área rural, estratos 1, 2 y 3 (estrato bajo) y estratos 4, 5 y 6 (medio-alto)11. Este sistema de estratificación socioeconómica fue creado en 1994 y permite clasificar los hogares (ubicados en zonas urbanas) en seis categorías diferentes teniendo en cuenta sus condiciones12.
La situación laboral de los participantes se agrupó según el tiempo disponible en las siguientes categorías: ama de casa, no esta trabajando (no está buscando trabajo, está buscando trabajo, incapacitado y pensionado), esta trabajando (medio tiempo, tiempo completo, independiente) y estudiante. Esta distribución y agrupación de los datos se eligió estimando el tiempo que permanecen en el hogar y el tiempo que podrían tener disponible los participantes.
Protocolo de seguimientos DIADALos participantes del proyecto DIADA, quienes ya han sido diagnosticados con depresión y/o consumo riesgoso de alcohol, han aceptado vincularse al proyecto y han firmado el consentimiento informado, inician sus seguimientos de la siguiente forma:
Valoración inicialEl participante completa el formato de información demográfica y se le aplican las herramientas WHODAS, GAD-7, HPQ, QDS y NMED/NSOMS13 (tabla 1).
Herramientas aplicadas durante los seguimientos del proyecto DIADA
| Herramienta | Definición |
|---|---|
| World Health Organization Disability Assessment (WHODAS) | Permite medir la salud y la discapacidad, mediante el nivel de funcionamiento del individuo15. |
| General Anxiety Disorder Screener (GAD-7) | Facilita el diagnóstico en atención primaria del Trastorno de Ansiedad Generalizada16. |
| The Health and Work Performance Questionnaire (HPQ) | Permite evaluar el impacto que tiene la depresión sobre el desempeño laboral17. |
| The Quick Drinking Screen (QDS) | Indaga sobre el consumo promedio de alcohol en los últimos 90 días en pacientes con diagnóstico de consumo riesgoso de alcohol. Se realiza cada 6 meses18. |
| The Non-Medical Expenses for Depression (NMED) y Non-Study Medical and Other Services (NSOMS)* | NMED evalúa los costos no médicos asociados al diagnóstico de depresión y el NSOMS evalúa los gastos en salud en los que el paciente incurre, secundarios a su patología13. |
| Patient Health Questionnaire (PHQ-9, PHQ-8)** | Utilizado para el tamizaje de la depresión. Se agrupan el puntaje según la sintomatología así: menor (PHQ 5-9), moderado (PHQ 10-14), moderado a severo (PHQ 15-19) y severo (PHQ 20-27)10. |
| The Integrated Measure of Implementation Context and Outcomes in Low and middle income countries (IMICO) | Evalúa qué tan apropiados, aceptados, adoptados, plausibles, sostenibles son los resultados de la implementación de proyectos en países de bajos y medianos ingresos y que tanto penetra en dicha sociedad13. |
| Alcohol Use Disorders Identification Test(AUDIT) | Utilizado en el tamizaje del consumo de alcohol. Identifica cuatro niveles de consumo a partir de los cuales se direcciona el manejo: Zona I (0-7) consumo de bajo riesgo; Zona II (8-15) consumo de riesgo; Zona III (16-19) consumo perjudicial; Zona IV (20-40) dependencia19. |
| Formato de información demográfica | Cuestionario de 31 preguntas sobre características sociodemográficas de los participantes13. |
Se llevan a cabo cinco seguimientos clínicos a partir de la valoración inicial. Estos se realizan cada quince días (en los días 15, 30, 45, 60 y 75) con una ventana de siete días. Son dirigidos por el personal del equipo DIADA de forma telefónica, se indaga sobre visitas médicas en los últimos días y sobre el uso de la aplicación Laddr® (Square2 Systems), la cual brinda herramientas dirigidas al cambio de conducta en salud a través de una plataforma integrada, que permite el monitoreo auto-regulado, para una amplia gama de poblaciones13,14. Finalmente, en participantes con diagnóstico de depresión se aplica el PHQ-9, con diagnóstico de consumo riesgoso de alcohol el QDS y en caso de presentar los dos se aplican ambas herramientas.
Seguimientos DIADASon cuatro seguimientos oficiales de la investigación durante un año. Se realizan cada tres meses con una ventana de dos semanas. En el primer y tercer seguimiento (tres y nueve meses) se usan las herramientas WHODAS, GAD-7, QDS, NMED/NSOMS y PHQ-8. En el segundo y cuarto seguimiento (seis y 12 meses) se usan las herramientas mencionadas y se agregan el IMICO y el HPQ. Adicionalmente, entre los primeros tres y seis meses de participación en el proyecto se realiza una entrevista cualitativa semiestructurada a una muestra de participantes (n = 30)13.
ResultadosCaracterización de la poblaciónAl día de la evaluación, se identificaron en REDcap 584 participantes, de los cuales 389 llevaban más de tres meses involucrados en el proyecto, tiempo suficiente para realizar la valoración inicial, los seguimientos clínicos y el primer seguimiento DIADA. De estos, 320 realizaron el primer seguimiento mientras que 69 participantes no lo realizaron. La tasa de cumplimiento al primer seguimiento fue de 82,3% (IC 95%; 78,1-86%).
Se recolectaron datos del perfil sociodemográfico de los 389 pacientes. De estos 208 pertenecen al centro de salud # 1 localizado en la zona urbana de la capital del país, 111 al centro de salud # 2 localizado en área rural del departamento de Boyacá y finalmente 70 participantes del centro de salud # 3 localizado en una ciudad intermedia de Boyacá, donde se atienden pacientes provenientes de zonas rurales y urbanas del país.
La media de edad de los participantes fue de 52 años, con una edad mínima de 18 y máxima de 87 (DS 17,25). Se encontró que la mayoría de los participantes, el 45,7%, tienen entre 50 y 69 años. Del total, 305 son mujeres, representando el 78% de los participantes. En cuanto a estado civil, 46,2% de los participantes están solteros (incluyendo divorciados), 43,4% en pareja (casado o en unión libre), 9,8% viudos y 0,6% prefirieron no responder.
La mayoría de los participantes alcanzaron solo la educación primaria, representando un 29,8% del total de participantes, seguido del grado de bachiller con un 20,5%. El 16,2% tienen estudios universitarios, el 14,9% técnico y el 12,8% algún grado de secundaria. Solo el 3,9% de los participantes refieren no tener ningún grado de educación y el 1,8% cuentan con un posgrado.
De igual forma, se tomaron los resultados de las escalas de tamizaje para depresión y consumo de alcohol: PHQ-9 y AUDIT, respectivamente. La media del puntaje del AUDIT fue de 2,05 (consumo de bajo riesgo) con un valor mínimo de 0 y máximo de 22 (DS de 4,45). Para el PHQ-9 la media del puntaje fue de 10,8 puntos (síntomas moderados de depresión) con un valor mínimo de 0 y máximo de 27 (DS 5,30). Estas escalas se aplicaron a todos los participantes independientemente del diagnóstico inicial.
Finalmente, siendo la depresión el diagnóstico principal dentro de los participantes del estudio, se agruparon los datos del puntaje del PHQ-9. Se encontró que el 0,8% de los participantes tenían un resultado negativo, 48,6% tenían síntomas menores de depresión, 28% síntomas moderados, 13,6% moderados a severos y 9% severos.
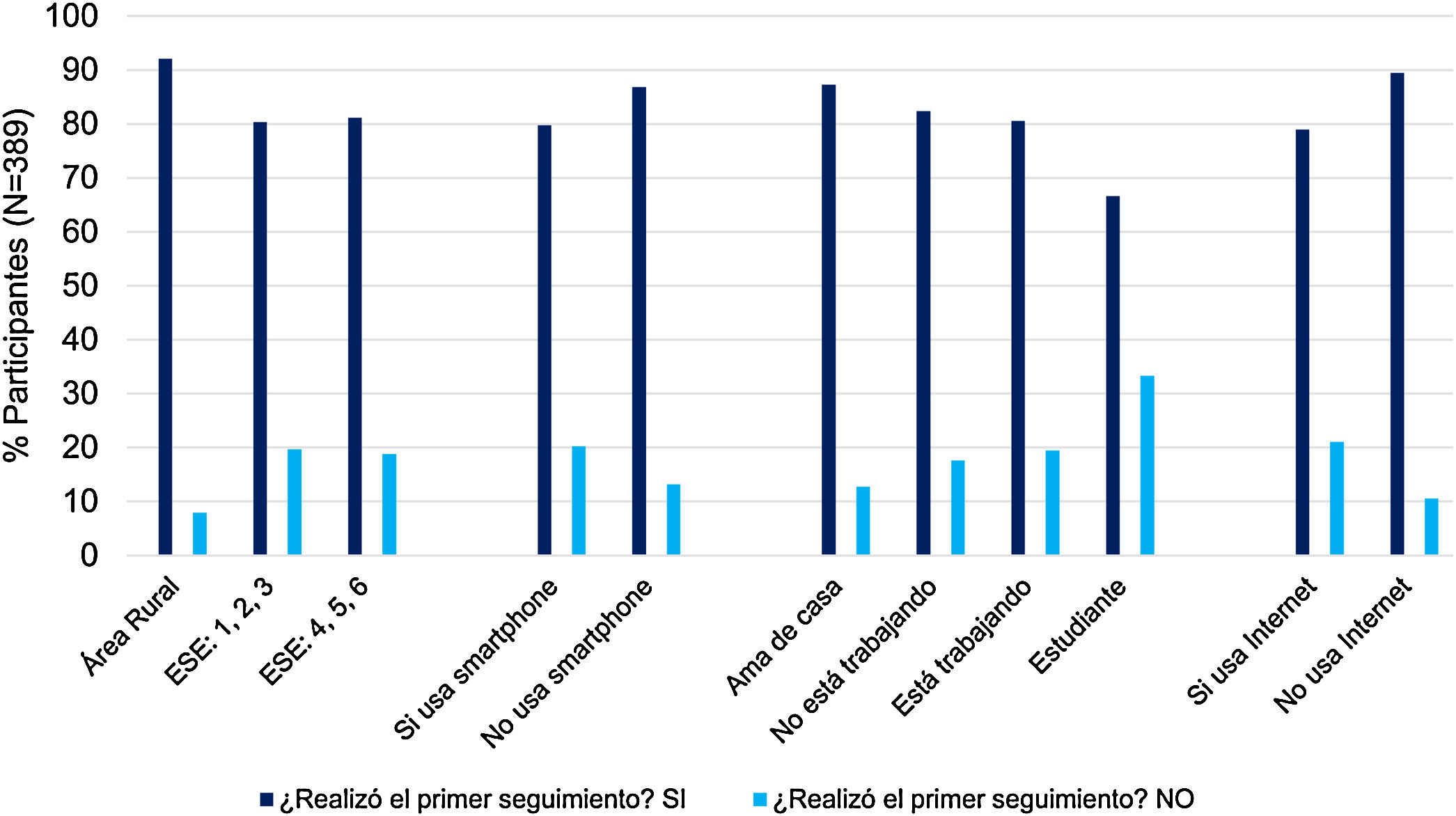
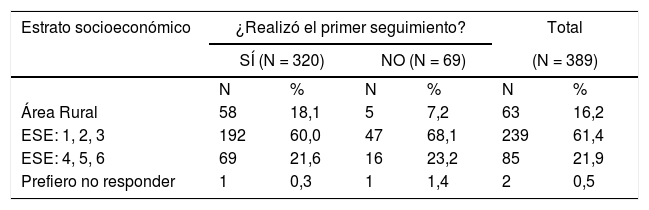
Estrato socioeconómicoEn Colombia existen seis estratos socioeconómicos (ESE) en el área urbana y un único estrato en el área rural. El área rural representó un 16,2% del total de participantes, los estratos 1, 2 y 3 un 61,4%, los estratos 4, 5 y 6 un 21,9% y el 0,5% prefirió no responder (tabla 2). Un total de 92,1% de la población participante proveniente de área rural, un 80,3% de los estratos 1, 2 y 3 y un 81,2% de los participantes de los estratos 4, 5 y 6 cumplieron el primer seguimiento de la intervención.
Participación en el primer seguimiento, según características sociodemográficas
| Estrato socioeconómico | ¿Realizó el primer seguimiento? | Total | ||||
|---|---|---|---|---|---|---|
| SÍ (N = 320) | NO (N = 69) | (N = 389) | ||||
| N | % | N | % | N | % | |
| Área Rural | 58 | 18,1 | 5 | 7,2 | 63 | 16,2 |
| ESE: 1, 2, 3 | 192 | 60,0 | 47 | 68,1 | 239 | 61,4 |
| ESE: 4, 5, 6 | 69 | 21,6 | 16 | 23,2 | 85 | 21,9 |
| Prefiero no responder | 1 | 0,3 | 1 | 1,4 | 2 | 0,5 |
| Uso de smartphone | SÍ (N = 320) | NO (N = 69) | Total | |||
|---|---|---|---|---|---|---|
| Sí usa smartphone | 201 | 62,8 | 51 | 73,9 | 252 | 64,8 |
| No usa smartphone | 119 | 37,2 | 18 | 26,1 | 137 | 35,2 |
| Situación laboral | SÍ (N = 320) | NO (N = 69) | Total | |||
|---|---|---|---|---|---|---|
| Ama de casa | 103 | 32,2 | 15 | 21,7 | 118 | 30,3 |
| No está trabajando | 89 | 27,8 | 19 | 27,5 | 108 | 27,8 |
| Está trabajando | 116 | 36,3 | 28 | 40,6 | 144 | 37,0 |
| Estudiante | 12 | 3,8 | 6 | 8,7 | 18 | 4,6 |
| Prefiero no responder | 0 | 0,0 | 1 | 1,4 | 1 | 0,3 |
| Uso de Internet | SÍ (N = 320) | NO (N = 69) | Total | |||
|---|---|---|---|---|---|---|
| Sí usa Internet | 210 | 65,6 | 56 | 81,2 | 266 | 68,4 |
| No usa Internet | 110 | 34,4 | 13 | 18,8 | 123 | 31,6 |
| Total | 320 | 69 | 389 | |||
Dentro del formato de información demográfica se les preguntó a los participantes si tenían o no un smartphone. El 64,7% de los participantes afirmaron tenerlo. Estos datos se cruzaron con los de la participación en el primer seguimiento, con el fin de establecer si el uso del smartphone limita o no el cumplimiento con el primer seguimiento de la intervención. Se encontró una tendencia entre las variables. El 79,8% de los participantes con smartphone y el 86,9% sin smartphone realizaron el primer seguimiento DIADA (tabla 2 y fig. 1).
Situación laboralAsí mismo, en el formato de información demográfica se indagó sobre la situación laboral de los participantes. Se encontró que la mayoría, un 37% del total, están trabajando. Seguido de amas de casa con un 30,3%, participantes que no están trabajando 27,8% y finalmente estudiantes con un 4,6% del total de la muestra (tabla 2).
Posteriormente se cruzaron los datos con los de la participación en el seguimiento del estudio, con el fin de identificar el cumplimiento al primer seguimiento de la intervención según la situación laboral de los participantes. Se encontró una asociación estadísticamente significativa (p = 0,041). El mayor porcentaje de cumplimiento con el primer seguimiento de la intervención está en los participantes que se consideran ama de casa (87,3%) y los que no se encuentran trabajando (82,4%). Mientras que, los participantes que se encuentran actualmente trabajando o estudiando mostraron menor cumplimiento con la intervención.
Acceso a InternetFinalmente, se les pregunta a los participantes si usan Internet, 68,4% afirma usarlo. Al igual que en las variables previas, se cruzaron los datos con los de la participación en el primer seguimiento para establecer si el acceso a Internet de la población en estudio afecta su cumplimiento. Se encontró una asociación estadísticamente significativa (p = 0,012). Los participantes que no usan Internet mostraron mayor tasa de cumplimiento al primer seguimiento de la intervención (89,4%) comparado con aquellos que si lo usan (78,9%).
DiscusiónLos resultados de este estudio muestran una alta tasa de cumplimiento al primer seguimiento de la intervención propuesta, independientemente de la edad, sexo, división territorial, grado de escolaridad, estado civil, estrato socioeconómico, uso de smartphone ni puntaje en las herramientas de tamizaje PHQ-9 ni AUDIT. El porcentaje de participación es alto, superior al 82% (IC 95%; 78,1-86%) y se mantiene constante independientemente de las variables mencionadas.
Adicionalmente, cuenta con una población heterogénea de participantes, la mayoría provenientes de zona urbana (83,3%) y una menor proporción de zona rural (16,2%), datos que son representativos al compararlos con la población total que ha usado las herramientas de tamizaje en el primer año de implementación del proyecto DIADA, donde 73,2% provenían de zona urbana y 26,8% de zona rural20.
Así mismo, se obtuvo una muestra con variabilidad en la edad. Para su estudio se agruparon los datos según las etapas del ciclo de vida, encontrando que la mayoría de los participantes se encuentran entre 50 y 69 años (45,7%). Este resultado es similar a lo encontrado en la población tamizada durante el primer año del proyecto DIADA, donde el 63% de los participantes fueron ≥ 45 años20. Sin embargo, difiere de lo encontrado en la Encuesta Nacional de Salud Mental 2015, donde la mayoría de las personas con algún trastorno mental se encontraba entre los 18 y 45 años, con una menor prevalencia en mayores de 45 años2. Esto puede atribuirse a la forma de reclutamiento del estudio (centros de atención primaria en salud) lo que hace que las poblaciones no sean comparables.
Por otro lado, los resultados muestran una mayor participación de las mujeres, con una representación del 78%, la cual es similar a la de la población tamizada en el estudio, donde la mayoría fueron mujeres en busca de atención en salud20. Estos últimos son factores que aumentan el riesgo de depresión, diagnostico que varia según sexo en proporción 2:1 y que es el principal en el estudio actual5,6,21.
A partir de los resultados de este estudio, es posible evidenciar las barreras para el acceso a la salud en nuestro país. Se encontró que los participantes provenientes del área rural tienen una mayor tasa de cumplimiento al seguimiento (92,1%) en comparación con los provenientes de zona urbana (80,5%). Esto podría ser el resultado de la implementación de un modelo que se centra en la atención primaria, logrando vencer algunas de las barreras estructurales y financieras (localización geográfica lejana y costos adicionales en transporte) que dificultan el acceso, la oportunidad y la calidad en la atención en salud2,22.
Así mismo, a pesar de que la proporción de participantes provenientes del área rural es menor, la tasa de cumplimiento encontrada es alta y confirma que disponer de un programa de atención primaria para la salud mental es factible y, a su vez, mejora el acceso a los servicios en salud, el seguimiento y probablemente la adherencia al tratamiento22.
De igual forma, se encontró una tendencia entre el uso de smartphone y el cumplimiento con la fase inicial del proyecto. Los participantes que no usan smartphone tienen mayor participación al primer seguimiento de la intervención (86,9%). Así mismo, se encontró una asociación estadísticamente significativa entre el uso de Internet y la participación con el seguimiento. Los participantes que no usan Internet mostraron mayor tasa de cumplimiento al seguimiento (89,4%). A partir de los resultados, se puede inferir que el acceso a Internet no es una limitación para la intervención planteada, ya que el proyecto DIADA, además de la aplicación móvil, también cuenta con instalaciones físicas en los centros de salud donde los participantes encuentran personal capacitado y acceso a la aplicación Laddr® para el entrenamiento en salud comportamental, recursos que les permiten participar y definir el curso de la intervención13,14,23.
Finalmente, a pesar de ser la depresión uno de los factores principalmente asociados con el ausentismo laboral y la productividad perdida, se encontró que la mayoría de los participantes del estudio están trabajando (37%), lo cual puede indicar que el modelo propuesto permite el diagnóstico y abordaje temprano de su patología24. Por otro lado, se encontró una asociación estadísticamente significativa, los participantes que se dedican a las labores del hogar o no tienen trabajo mostraron mayor tasa de cumplimiento al primer seguimiento (87,3 y 82,4%, respectivamente) probablemente debido al tiempo disponible que pueden invertir en las herramientas de salud comportamental incluidas en el modelo23. Así mismo, podrían ser necesarias estrategias complementarias para aumentar la participación de aquellos que se encuentran trabajando y estudiando (con menor tiempo libre), para garantizar y continuar con el alto cumplimiento a la intervención.
AlcancesLos datos encontrados permitieron caracterizar la población, determinar facilitadores y limitaciones en la ejecución en las etapas tempranas del proyecto. Lo cual permite crear estrategias para continuar impulsando la intervención y garantizar su acogida en la población colombiana.
LimitacionesEn este estudio solo se analiza la participación en las etapas tempranas del proyecto DIADA, se debe hacer un seguimiento en etapas futuras para identificar cambios en la caracterización de la población y determinar si los resultados encontrados son constantes en el tiempo.
ConclusiónEl presente estudio permitió caracterizar la población incluida en las primeras etapas del proyecto DIADA, estimar su participación en el primer seguimiento y de esta manera conocer la tasa de cumplimiento con la fase inicial de la intervención.
Se encontró una tasa de cumplimiento alta y constante con el primer seguimiento de la intervención, independientemente de las variables sociodemográficas que podrían afectar su desarrollo. Así mismo, se lograron mitigar las limitaciones del proyecto al contar con una aplicación móvil y centros físicos con personal capacitado, tecnología y acceso a Internet que favorecen la inclusión de los participantes en el modelo.
Finalmente, se podría concluir que integrar la salud mental a la atención primaria permite romper barreras estructurales y financieras que dificultan el acceso a la salud en Colombia; ya que permite crear conciencia sobre las enfermedades mentales, su alta prevalencia y la importancia de que el manejo médico oportuno esté al alcance de todos. Se espera, con el transcurso de la implementación del proyecto, poder romper adicionalmente algunas barreras actitudinales frente a la salud mental.
FinanciaciónLa investigación reportada en esta publicación fue financiada por el Instituto Nacional de Salud Mental (NIMH) de los Institutos Nacionales de Salud (NIH) con el Número de la Subvención de 1U19MH109988 (Investigadores Principales Múltiples: Lisa A. Marsch, PhD y Carlos Gómez-Restrepo, MD PhD). El contenido es únicamente opinión de los autores y no representan los puntos de vista del NIH o del Gobierno de los Estados Unidos. María Paula Cárdenas Charry participó como Joven Investigador, financiado por el Programa Jóvenes Investigadores e Innovadores del Ministerio de Ciencia Tecnología e Innovación de Colombia (Contrato 829 de 2018).
Conflicto de interesesLos autores reportan que no tienen conflictos de intereses. La Dr. Lisa A. Marsch, una de las investigadoras principales de este proyecto, se encuentra afiliada con la compañía que desarrolló la plataforma móvil de intervención utilizada en esta investigación. Esta relación es manejada extensamente por la Dra. Marsch y su institución académica.