La recuperación funcional en la esquizofrenia es un tema que genera gran atención no solo clínica, sino también económica y social. Hasta hace pocas décadas, los pacientes esquizofrénicos permanecían recluidos en instituciones psiquiátricas o asilos, sin esperanza de reintegrarse a la comunidad. Se realizó una revisión narrativa de la literatura científica relevante, con el objetivo de responder a preguntas clave en relación con la recuperación en la esquizofrenia. Los objetivos terapéuticos en esquizofrenia han cambiado sustancialmente, de un tiempo en el que se esperaba un discreto control de los síntomas psicóticos al momento actual, cuando los esfuerzos terapéuticos se encaminan a que una proporción de pacientes alcancen la recuperación funcional. La evidencia disponible indica que 1 de cada 7 pacientes con esquizofrenia puede lograr la recuperación funcional, lo que implica la remisión sintomática no como meta final del tratamiento, sino como la base que permitirá alcanzar un mejor funcionamiento social y cognitivo que se traduce en mejor calidad de vida. Esta visión esperanzadora para este importante trastorno mental hasta hace poco no se creía posible.
Recovery in schizophrenia is a topic that generates not only major clinical attention but also a significant economic and social impact. Until seventy years ago, these patients remained held in psychiatric institutions or asylums, usually with no hope of reintegrating into the community. A narrative review of relevant literature was conducted in order to answer key questions regarding recovery in schizophrenia. Treatment objectives in schizophrenia have changed substantially: from expecting a modest control of psychotic symptoms to considering functional recovery as a possibility. Available evidence indicates that one in seven patients with schizophrenia will achieve functional recovery, which implies that remission of positive symptoms is not the ultimate goal of treatment but only a basis for better social and cognitive functioning that translates into better quality of life. This view until recently was not believed to be possible for this major mental disorder.
La esquizofrenia se definido tradicionalmente como un trastorno mental grave, complejo y de curso crónico y heterogéneo1. Eugene Bleuler, pionero de la psiquiatría hace 100 años, publicó el libro Demencia Precoz o el Grupo de las Esquizofrenias2, en el que se describe el carácter crónico e incapacitante de la esquizofrenia. Este panorama sombrío perdura hasta nuestros días, a pesar de los avances extraordinarios que han tenido la psicofarmacología y las psicoterapias, pero que resultan insuficientes para evitar que la esquizofrenia esté clasificada como una de las primeras 10 causas de discapacidad en el mundo3,4.
Dado el grave deterioro funcional asociado con la esquizofrenia, el estigma que genera, las dificultades psicosociales, la mala calidad de vida, el fracaso profesional y la dependencia familiar y social, entre otras dificultades, se puede comprender que la esquizofrenia significa más que delirios y alucinaciones5.
Hasta ahora, el objetivo primario del tratamiento en esquizofrenia se ha centrado en la reducción de los síntomas clínicos (positivos, negativos y desorganizados) y las consecuencias de estos, como recurrencia sintomática y hospitalizaciones4. Este abordaje, importante sin duda, no cubre la mayoría de los problemas cotidianos que afrontan las personas con esquizofrenia, y la mejoría sintomática no siempre se acompaña de mejoría funcional, por esto solo 1 de cada 7 pacientes con remisión sintomática cumple los criterios de recuperación funcional5,6.
La información disponible actualmente sobre la etiología, el curso y el tratamiento de la esquizofrenia ha incrementado el interés de los pacientes, las familias y los profesionales de la salud sobre la conceptualización y el significado de la recuperación funcional, y si bien hasta ahora el pronóstico ha sido malo6, ha surgido otra visión más esperanzadora que propone que el curso de la esquizofrenia es heterogéneo, por lo que algunos pacientes podrían tener un pronóstico positivo con adecuadas calidad de vida, autonomía, independencia económica y relaciones interpersonales gratificantes7.
El objetivo de este estudio es dar respuesta a las siguientes preguntas: ¿qué significa recuperación funcional en esquizofrenia?, ¿qué proporción de pacientes alcanzan la recuperación funcional?, ¿qué factores influyen en la recuperación funcional?, ¿cuáles son los modelos de recuperación funcional en esquizofrenia? y ¿qué opinan los propios pacientes acerca del tema?
MétodosSe realizó una revisión narrativa de la literatura relevante. Se utilizaron los siguientes criterios de búsqueda: [recovery schizophrenia], [rehabilitation schizophrenia], [remediation schizophrenia]. La búsqueda se restringió a los idiomas español e inglés, y los artículos de los cuales se obtuvo texto completo, sin límites de tiempo. Se identificaron artículos usando PubMed, SciELO, Google Scholar y Cochrane. Se tomaron estudios metanalíticos, descriptivos observacionales y revisiones sistemáticas que permitieran responder a las preguntas planteadas.
ResultadosSe identificaron 413 referencias con los criterios de búsqueda especificados, de las cuales, luego de leer el título y el resumen, se seleccionaron 60 que cumplían los criterios establecidos. De estos, 59 eran en inglés y solo 1 en español. Se incluyeron tres metanálisis, 3 revisiones sistemáticas, 15 revisiones no sistemáticas, 9 estudios descriptivos, 8 estudios analíticos, 5 estudios experimentales, 3 consensos de expertos, 1 guía de práctica clínica y 1 reporte de caso. Además se incluyó información obtenida de 6 libros y 6 comentarios de pacientes (tabla 1).
Definiciones conceptuales y criterios de recuperación en esquizofrenia
| Estudio | Variables de definición | ||
|---|---|---|---|
| Psicopatología | Funcionamiento psicosocial | Duración | |
| Hading et al.21 | Libre de síntomas positivos y negativos sin tratamiento farmacológico | Vida social independiente, tener trabajo remunerado o voluntario, GAS > 61, buen funcionamiento según The Strauss-Carpenter Levels of Functioning Scales | No se especifica |
| Liberman et al.22 | BPRS ≤ 4 en síntomas positivos y negativos | No depende de subsidios, trabajo o estudio medio tiempo o más, manejo independiente de medicamentos y dinero, no requiere supervisión, socializa con pares una vez por semana | 2 años |
| Torgalsbøen et al.23 | Sin hospitalizaciones psiquiátricas en 5 años | Funcionamiento psicosocial normal; GAF ≥ 65 | 5 años |
| Whitehorn et al.24 | PANNS ≤ 4 en todas las subescalas | Vida autónoma (GAF ≥ 50 y SOFS = 60) | 2 años |
| Harrow et al.22 | Ausencia de síntomas positivos y negativos, sin hospitalizaciones psiquiátricas | Trabajo remunerado a medio tiempo, adecuado funcionamiento psicosocial (trabajo remunerado de medio tiempo mínimo, actividad social adecuada) | 1 año |
| Nasrallah et al.21,25 | Disminución de síntomas de la enfermedad, reducción de efectos secundarios de los medicamentos | Adherencia al tratamiento, disminución del impacto de la enfermedad en el paciente, la familia y la comunidad | Largo plazo |
| SAMHSA26,27 | No se especifica | Proceso de cambio que permite a una persona con enfermedad mental vivir una vida significativa en una comunidad de su elección mientras se esfuerza por alcanzar su pleno potencial | No se especifica |
| Pacientes28. | Un «viaje continuo», no directo y extenuante, con retrocesos ocasionales y exacerbación de los síntomas, pero también etapas de estabilidad y bienestar | Mejoría funcional (vivir con la familia, trabajar para ella, comunicarse efectivamente con los demás y asumir responsabilidades dentro de una comunidad) | No se especifica |
BPRS: Escala Breve de Apreciación Psiquiátrica; GAF: Global Assessment of Functioning Scale; GAS: Global Assessment Scale; PANSS: Escala de Síntomas Positivos y Negativos; SAMHSA: Substance Abuse and Mental Health Services Administration; SOFS: Social Occupational Functioning Scale.
Modificado de Liberman et al.7.
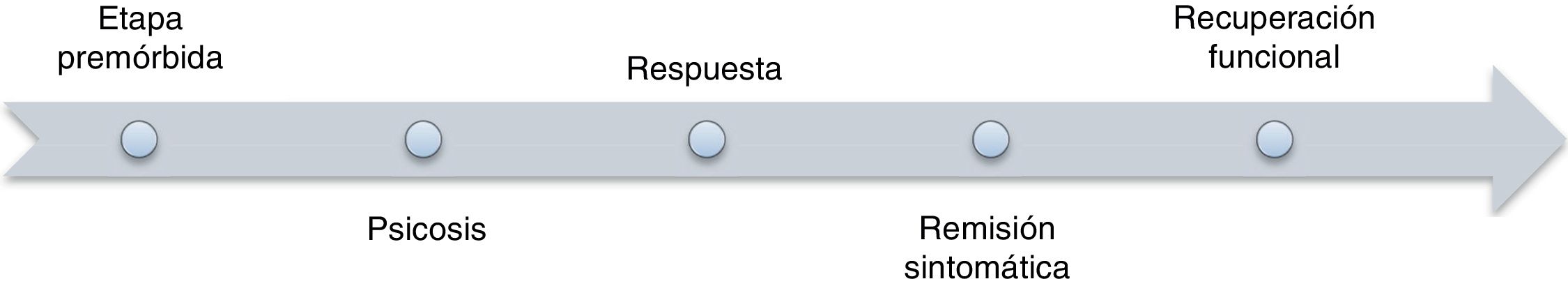
Una de las dificultades al abordar este tema radica en que las definiciones no son universales8,9. Para los investigadores, la recuperación hace referencia a un largo periodo de remisión de los síntomas psicóticos, en tanto que para los clínicos significa un mejor funcionamiento general y para los pacientes el término se asocia con la capacidad de volver a ser la persona de antes y funcionar en las actividades cotidianas sin necesidad de medicamentos7,8. Hay algún consenso en que la recuperación funcional en esquizofrenia es la etapa final de un proceso que comienza con la respuesta al tratamiento farmacológico, y que finalmente en algunos casos permitirá la remisión de los síntomas si se presentan factores como la adherencia al tratamiento, un mejor funcionamiento cognitivo y otros (fig. 1).
Definición de remisión sintomáticaEn 2003, The Remission in Schizophrenia Working Group10, en vista de la evidencia científica de que el curso a largo plazo del trastorno no era tan desfavorable como se creía, definió la remisión sintomática en la esquizofrenia como «el estado en que el paciente demuestra mejoría en los signos y síntomas, a tal grado que no interfieren de manera significativa en su conducta y se encuentran por debajo del umbral diagnóstico».
Evaluación de la remisión sintomáticaPara evaluar la remisión sintomática, se han formulado diversas propuestas que incluyen instrumentos como la Escala de Síntomas Positivos y Negativos (PANSS)11, la Escala Breve de Apreciación Psiquiátrica (BPRS)12, la Escala para Evaluar Síntomas Positivos (SAPS)13 y la Escala para Evaluar Síntomas Negativos (PANNS)13, y una fórmula que permite calcular el porcentaje de la reducción de los síntomas (PANNS inicial – PANNS final × 100 / PANNS final – 30)14,15. Los porcentajes de remisión según la fórmula anterior varían en diversos estudios entre el 20 y el 88%16–18. Se ha dicho que este enfoque es positivo porque no exige la ausencia total de los síntomas, si bien se pide 6 meses de síntomas atenuados19.
Qué significa recuperación funcional en esquizofreniaLos objetivos terapéuticos en el tratamiento de la esquizofrenia han cambiado progresivamente, desde una discreta expectativa frente al autocuidado, el control de los comportamientos autoagresivos y heteroagresivos, hasta el control más efectivo de los síntomas psicóticos19. Recientemente se ha propuesto el modelo de «recuperación funcional», el cual exige la remisión sintomática no como meta final del tratamiento, sino como una base que permita alcanzar un mejor funcionamiento social y cognitivo y mejor calidad de vida, si bien no de modo absoluto, puesto que se asume que la esquizofrenia es una condición crónica para la cual no existe «cura», sino mejoría8,20.
Es mejor concebir la recuperación funcional en la esquizofrenia como un constructo multidimensional, en vez de una condición objetiva o un nivel de funcionamiento específico. Son múltiples los autores que han abordado el tema desde diversas perspectivas. Sin embargo, actualmente la definición y los criterios propuestos por Liberman et al.7 son los de mayor aceptación y uso tanto clínico como en investigación (fig. 1).
Definición de recuperación según los pacientesLas definiciones de los pacientes han surgido a partir del movimiento de derechos civiles y los cambios políticos-sociales en relación con las enfermedades mentales8. Según refiere un paciente esquizofrénico, «mucho se puede lograr cuando nos desprendemos de lo que fuimos y conocemos lo que somos ahora, y lo que podemos llegar a ser». Esto da una idea de la transformación existencial que sufren estos pacientes al vivir la esquizofrenia, de lo cual poco se ha dicho hasta ahora29–31.
Algunos pacientes, por ejemplo, sienten que son mejores personas por haber experimentado la recuperación de su enfermedad, incluso cuando admiten que en el rol social se transformó en una condición de menor importancia32. Otro aspecto que destacan es que el camino hacia la recuperación es una «lucha», a menudo marcada por recaídas y ajustes continuos8. Por supuesto, las perspectivas de los pacientes son diversas, y para algunos el tratamiento es peor que la enfermedad y es lo que «bloquea la recuperación», lo que lleva a abandonarlo y ver esto como una señal de su «progreso»33–36. Una revisión sistemática que incluyó 25 artículos de diversos países europeos, americanos y asiáticos describió que los pacientes percibían la recuperación no como un estado libre de síntomas, sino como comprender la enfermedad y aprender a vivir con las consecuencias de esta28.
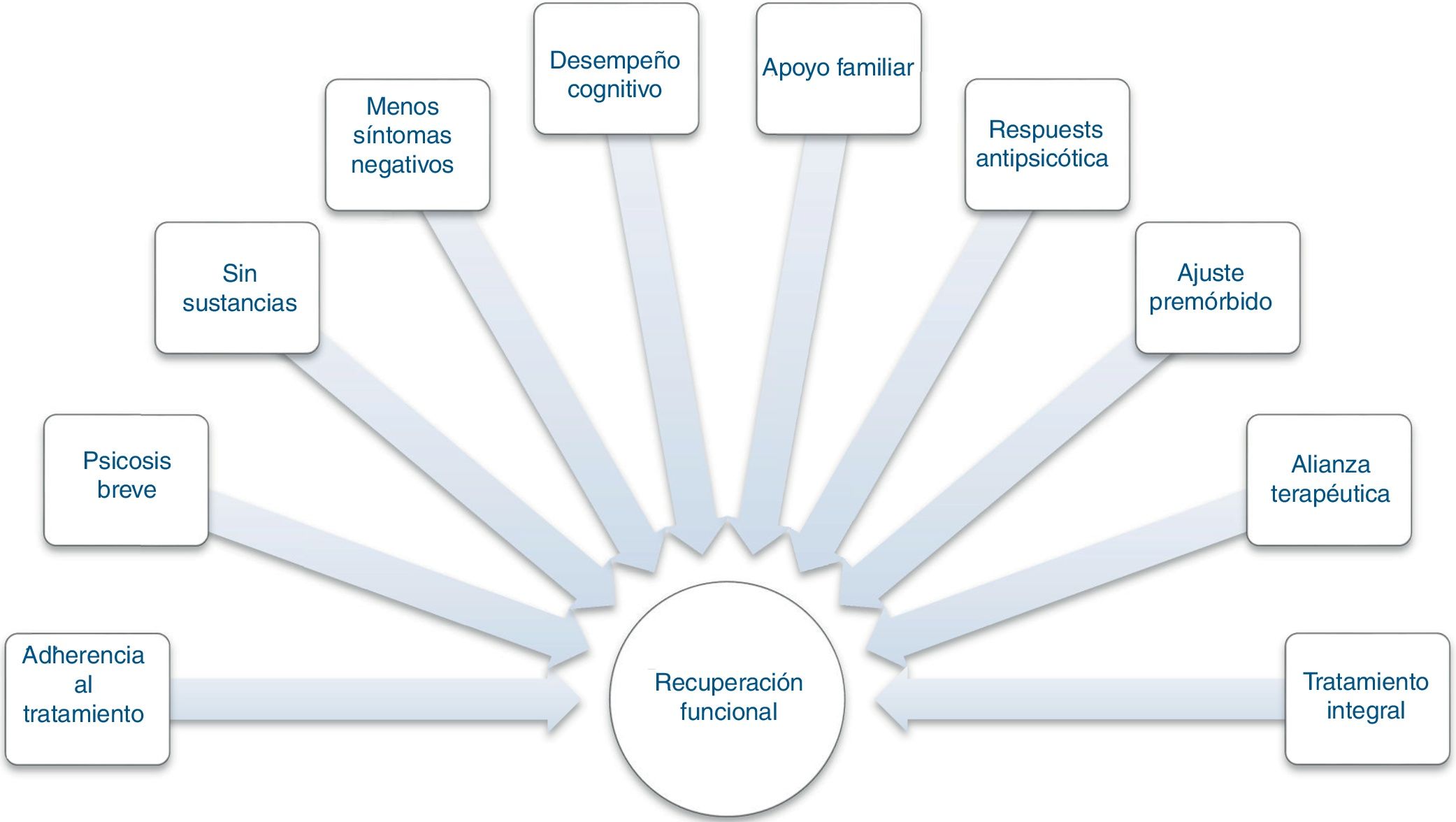
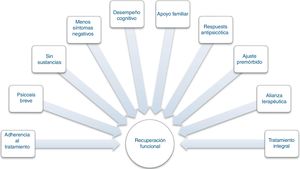
Factores que influyen en la recuperación funcionalSon múltiples los factores asociados con la recuperación funcional en la esquizofrenia. La recuperación funcional depende de múltiples características propias del paciente, así como factores externos y del tratamiento que hacen complejo predecir quién la alcanzará22 (fig. 2).
Factores relacionados con la recuperación funcional en la esquizofrenia. Adaptado de Liberman et al.7.
Liberman et al.7 identificaron 10 factores asociados con la recuperación funcional (fig. 2). En un metanálisis, Jääskeläinen et al.37 identificaron que los estudios realizados en países económicamente más pobres reportaban proporciones más altas de recuperación social y funcional que los económicamente más desarrollados (el 19 frente al 13%). Como factores protectores identificaron la resiliencia, el menor estigma y la mejor autoimagen37.
Una de las expectativas más importantes para pacientes, familias y clínicos es el deterioro de la calidad de vida, entendida como la percepción individual en relación con metas y expectativas en el contexto de los valores propios y la cultura. Algunos investigadores han identificado los síntomas psicóticos como factores que deterioran la calidad de vida de los pacientes37–39, en tanto que un estudio realizado por Xiang et al.39, que incluyó a 200 pacientes esquizofrénicos, encontró que los síntomas depresivos eran el único factor independiente asociado con peor calidad de vida.
Los factores que se han asociado con menor posibilidad de recuperación son los síntomas depresivos, los efectos adversos de la medicación6,40,41, la menor asimetría cerebral42, el inicio temprano de la enfermedad, un menor nivel educativo, la impulsividad, el antecedente familiar de esquizofrenia43 y la ansiedad37.
Factores que influyen en la recuperación según los pacientesSe ha encontrado que la percepción negativa de los propios pacientes sobre su proceso de recuperación actúa como un factor de riesgo para esta, en tanto que aquellos que no se consideran enfermos, por la falta de introspección, no pueden considerarse en remisión funcional4. La negación de la propia enfermedad puede favorecerse por el nihilismo terapéutico y el estigma de la enfermedad41.
Como factores que promueven la recuperación según los propios pacientes, se identificaron: a) contar con un médico que conserve una visión esperanzadora de la recuperación, que los motive al cambio y a la participación activa en el tratamiento41; b) que se les informe y eduque activamente; c) que se tome en cuenta sus necesidades y deseos44; d) que se les enseñen estrategias para resolver problemas de la vida diaria44,45, y e) que se les enseñe el uso efectivo del tiempo46.
Modelos de recuperaciónHasta finales de los años sesenta, en Estados Unidos estuvo vigente el Modelo de Rehabilitación para la esquizofrenia. A partir de ese momento surgió un movimiento social con el que los pacientes buscaron empoderarse de su proceso de enfermedad formando organizaciones y asociaciones con el objetivo de luchar por la dignidad y la libertad de los enfermos mentales; estas personas comenzaron a documentar sus propias experiencias, además de dar sus opiniones y percepciones respecto a la recuperación funcional47.
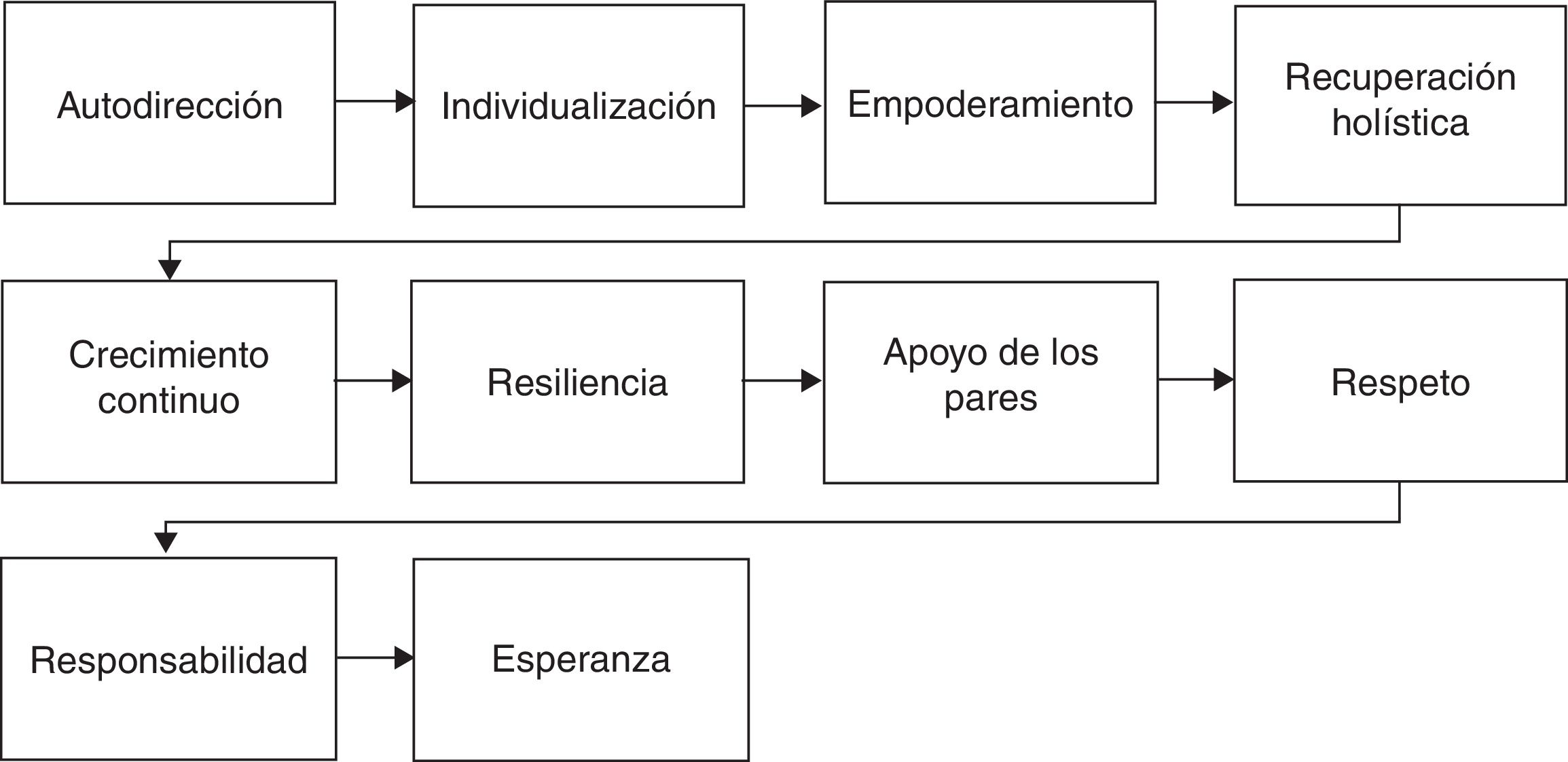
Más recientemente, Jacobson et al.48 entienden el modelo de recuperación en la esquizofrenia a partir de condiciones internas y externas (fig. 3). Andreasen, por su parte, describe los significados de la recuperación a través de un continuo con 3 puntos identificables: el modelo médico, el modelo de rehabilitación y el modelo de empoderamiento32. El primero asume que la enfermedad mental es una condición física y la recuperación es el retorno al estado de funcionamiento general previo, lo que implica la cura29. El segundo sostiene que, aunque la enfermedad es incurable, la persona puede mejorar sin retornar al nivel de funcionamiento que tenía antes del inicio de la enfermedad49; este modelo pretende que la persona aprenda a vivir bien a pesar de las limitaciones de su discapacidad32. Finalmente, el modelo de empoderamiento sostiene que la enfermedad mental no tiene una base biológica, sino que es un signo de sufrimiento emocional grave ante factores de estrés que el paciente puede superar a partir de la comprensión, el optimismo y la autonomía, así como sanar y reanudar su función social anterior50.
Fases del modelo de recuperación32Los pacientes pasan por diferentes etapas en el proceso de recuperación, que se han descrito de la siguiente forma:
- •
Aplazamiento: caracterizada por la negación de los síntomas, hay confusión y desesperanza.
- •
Conciencia: la persona considera que la recuperación es posible.
- •
Comprende que es alguien más que un enfermo.
- •
Preparación: inicia el trabajo de recuperación, la persona detecta sus fortalezas y debilidades, aprende sobre la enfermedad mental y los servicios disponibles, adquiere habilidades que le facilitan la recuperación y participa en grupos.
- •
Reconstrucción: la persona trabaja para forjar una identidad positiva, lograr metas, hacerse responsable del manejo de la enfermedad y asumir el control de la propia vida.
- •
Crecimiento: la persona no está libre de síntomas por completo, pero sabe cómo manejar la enfermedad y lograr bienestar.
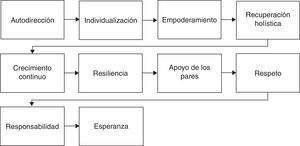
La SAMHSA define los 10 componentes que permiten alcanzar la recuperación funcional en la esquizofrenia; la esperanza es el componente clave, ya que es el catalizador del proceso de recuperación, y es un factor protector contra la vulnerabilidad del estrés y del estigma26,27 (fig. 4).
Qué proporción de pacientes con esquizofrenia logra recuperarseLa guía de tratamiento de esquizofrenia de la Asociación Americana de Psiquiatría (APA) establece que el tiempo de respuesta al tratamiento puede estar entre 1 y 2 años para pasar de una fase aguda con síntomas floridos a una fase de estabilización, y posteriormente a una fase de recuperación51.
Comenzando con el Estudio Longitudinal de Vermont, hoy hay más de 20 ensayos clínicos recientes centrados en la evolución a largo plazo de la esquizofrenia, con diferentes metodologías y definiciones, lo que dificulta extraer conclusiones; sin embargo, entre el 20 y el 70% de las personas con diagnóstico de esquizofrenia parecen tener buenos resultados, con una reducción sustancial de los síntomas, buena calidad de vida y funcionalidad durante largos periodos. El porcentaje modal de pacientes con buenos resultados es del 50%8,21,52.
Un metanálisis realizado por investigadores finlandeses y australianos reportó que la tasa de recuperación anual de la esquizofrenia es del 1,4%, lo cual indica que de cada 100 personas con esquizofrenia por año, 1 o 2 cumplirán criterios de recuperación funcional, y aproximadamente el 14% los cumpliría al término de 10 años53.
En un estudio que empleó los criterios propuestos por Lieberman et al. e incluyó a 118 jóvenes seguidos 5 años, el 47,2% (intervalo de confianza del 95% [IC95%], 36,0%-58,4%) de los sujetos lograron la remisión sintomática, y el 25,5% (IC95%, 16,1%-34,7%) tenía un funcionamiento social adecuado a los 2 años o más. Solo el 13,7% (IC95%, 6,4%-20,9%) cumplía los criterios de recuperación sintomática y funcional a los 2 años o más. A los 3 años seguían cumpliendo los criterios el 9,7%; a los 4 años, el 12,3%, y a los 5 años, el 13,7%41,42. Un metanálisis que incluyó 50 artículos encontró que el 13,5% (IC95%, 8,1%-20,0%) de los pacientes alcanzaron la recuperación funcional53.
Teniendo en cuenta lo anterior, si se cumplen los criterios operacionales, la recuperación de un episodio es equivalente a la recuperación de la esquizofrenia41. Una necesidad que persiste es la de desarrollar escalas psicométricas para evaluar objetivamente la participación social, el empoderamiento y la esperanza, entre otros aspectos8,54.
Enfoques terapéuticos en esquizofreniaLos tratamientos validados para la esquizofrenia son diversos. Entre ellos se encuentran el tratamiento con psicofármacos, que han sido la piedra angular, los programas contra el abuso de sustancias, la psicoeducación, el entrenamiento en habilidades sociales, la terapia y la psicoeducación familiar, el tratamiento comunitario y el empleo con apoyo; estos últimos 4 tratamientos psicosociales cuentan con evidencia científica que respalda la mayor probabilidad de que mejoren el funcionamiento psicosocial y se reduzcan las recaídas de la esquizofrenia41,55.
A continuación se presentan algunas de estas terapias no farmacológicas que cuentan con evidencia científica.
Habilidades socialesEste entrenamiento se orienta a mejorar el funcionamiento social y lograr una vida social independiente. Se parte de que el comportamiento es susceptible de cambio y que los pacientes pueden aprender con la observación e instrucción directa o juego de rol56.
Terapia cognitivo conductualLa terapia cognitivo-conductual (TCC) se dirige a los síntomas que pueden mejorar el funcionamiento social y la calidad de vida. Inicialmente la TCC en psicosis se dirigió a los síntomas positivos, pero recientemente se ha prestado mayor atención a la aplicación de este modelo a los síntomas negativos57.
La terapia cognitiva mejorada de Hogarty incluye entrenamiento cognitivo y terapia de grupo. En un ensayo aleatorizado con 81 pacientes, se demostró mejoría de la neurocognición, la cognición social y la adaptación social55.
Entrenamiento en adaptación cognitivaEl entrenamiento en adaptación cognitiva (CAT) propuesto por Velligan et al.58 es un programa de rehabilitación cognitiva compensatoria que utiliza apoyos en el hogar y el medio ambiente (p. ej., alarmas, señales y listas de control) para facilitar la vida independiente en el entorno doméstico. El CAT se ha utilizado para mejorar la adherencia a la medicación, la higiene, el autocuidado, el manejo del espacio, el tiempo libre y las actividades sociales.
Aprendizaje sin erroresEl aprendizaje sin errores propuesto por Kern et al.59 se basa en la realización de determinada tarea sin errores y el posterior aprendizaje de tareas complejas. Se promueve la formación de conexiones de estímulo-respuesta, donde el principio fundamental es la eliminación de errores durante el aprendizaje (piedra angular) y la automatización de la respuesta.
Entrenamiento en cognición socialLa cognición social se ha definido como «la capacidad de construir representaciones de las relaciones entre uno mismo y los demás y utilizar esas representaciones con flexibilidad para guiar el comportamiento social». El entrenamiento en cognición social es un concepto multifacético que intenta que los pacientes esquizofrénicos perciban, interpreten y generen respuestas más asertivas frente a las intenciones, disposiciones y emociones de las personas con que interactúan a diario60.
En pacientes esquizofrénicos, se han descrito alteraciones en 4 áreas: a) percepción del afecto, por incapacidad para «saber leer» las expresiones faciales de las emociones; b) percepción social, esto es la capacidad de juzgar a partir de las señales no verbales o los gestos de los demás; c) el estilo atribucional, que se refiere a cómo los individuos explican las causas de los eventos positivos y negativos en sus vidas, y d) teoría de la mente, la capacidad de comprender que los demás tienen estados mentales que difieren de los propios y a partir de esto hacer inferencias correctas sobre el contenido de esos estados mentales55.
Programa de reconocimiento afectivoEl programa de reconocimiento afectivo (TAR) de Wolwer et al.59 propone mejorar el reconocimiento de las emociones faciales. Un estudio que incluyó a 77 pacientes con el objetivo de comparar el TAR, la rehabilitación neurocognitiva y el tratamiento habitual mostró mejoría en la percepción de las expresiones faciales cuando se implementaba el TAR, pero no hubo mejoría en el aprendizaje verbal ni en la memoria a largo plazo.
DiscusiónLa recuperación funcional en la esquizofrenia es un concepto reciente para un problema que es antiguo si se considera que, hasta hace 60 años, los pacientes esquizofrénicos eran recluidos a veces de por vida en asilos o instituciones mentales. El desarrollo de medicamentos antipsicóticos y otros psicofármacos brindó a los pacientes esquizofrénicos la posibilidad de «desinstitucionalizarse» y retornar a la comunidad para enfrentar nuevos desafíos derivados del proceso de «reinserción social»9.
Si bien desde el punto de vista clínico el enfoque inicial de tratamiento en esquizofrenia consistía en mantener al paciente libre de síntomas psicóticos, recaídas y hospitalizaciones, desde la mirada de la recuperación funcional y de las expectativas de pacientes, familias y comunidad en general, el objetivo estaba lejos de cumplirse. Era necesario incluir otros criterios de éxito, como lograr una vida productiva, recuperar la autonomía y alcanzar una vida de bienestar61.
La evidencia científica actualmente disponible ha permitido verificar la necesidad de incorporar tratamientos psicosociales a las estrategias de tratamiento para pacientes esquizofrénicos por medio de programas integrados de tratamiento farmacológico y rehabilitación psicosocial. Algunos países como Reino Unido, Estados Unidos, Australia y Nueva Zelanda, entre otros, han incluido el concepto de recuperación funcional en las políticas de salud mental para pacientes con esquizofrenia62.
Se requiere mayor investigación sobre el tema para establecer cuáles son las mejores estrategias farmacológicas y psicosociales para brindar a los pacientes esquizofrénicos la mejor oportunidad de alcanzar la recuperación funcional.
ConclusionesLa recuperación funcional en la esquizofrenia implica no solo la remisión de los síntomas, sino alcanzar mayor autonomía para manejar la propia vida. Hasta hace poco, esta visión esperanzadora para este importante trastorno mental no se creía posible. La evidencia disponible indica que 1 de cada 7 pacientes con esquizofrenia puede alcanzar la recuperación funcional si dispone de adecuado tratamiento farmacológico y psicosocial.
Se requieren más estudios con mejor metodología y que permitan comprender cómo se puede ayudar a que un mayor número de pacientes alcancen la recuperación funcional en la esquizofrenia.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.