El hipotiroidismo resulta de una inadecuada producción de hormonas tiroideas. Es conocido que existe una relación entre los trastornos psiquiátricos mayores y el hipotiroidismo.
ObjetivoDeterminar la prevalencia de hipotiroidismo en los pacientes hospitalizados por trastorno psiquiátrico mayor en la Clínica Montserrat en el periodo de marzo a octubre de 2010.
Material y métodosSe realizó un estudio descriptivo transversal, para el que se seleccionó una muestra de 105 pacientes que ingresaron a la Clínica Montserrat con diagnóstico de trastorno psiquiátrico mayor (depresión mayor, trastorno afectivo bipolar, trastorno de ansiedad generalizada, trastornos de ansiedad, trastorno mixto ansioso-depresivo y esquizofrenia) en el periodo mencionado. Para evaluar el hipotiroidismo se realizó una prueba de Hormona Estimulante del Tiroides (TSH).
ResultadosLa prevalencia general del hipotiroidismo fue del 10,5% (intervalo de confianza del 95%, 5%-16%). Al determinar el hipotiroidismo por diagnóstico, se encontró que había mayor prevalencia en los trastorno de pánico (12,5%) y depresivo (11,1%) y menor en el trastorno bipolar (10,3%) y la esquizofrenia (9,9%).
ConclusionesLa prevalencia general del hipotiroidismo fue menor que en la población general (18,5–4,6%) y se encontró hipotiroidismo en otros trastornos diferentes de la depresión.
Hypothyroidism results from inadequate production of thyroid hormone. It is known that there is a relationship between the major psychiatric disorders and hypothyroidism.
ObjectiveTo determine the prevalence of hypothyroidism in patients admitted due to major psychiatric disorders in Montserrat Hospital during the period from March to October 2010.
Material and methodsA descriptive cross-sectional study was conducted on 105 patients admitted to Montserrat Hospital with a primary diagnosis of major psychiatric disorder (major depression, bipolar affective disorder, generalised panic disorder, panic disorder, mixed anxiety-depressive disorder, and schizophrenia) in the aforementioned period. Thyroid Stimulating Hormone (TSH) was performed to assess the evidence of hypothyroidism.
ResultsThe overall prevalence of hypothyroidism was found to be 10.5% (95% CI; 5%-16%). It was 12.5% in anxiety disorder, 11.1% in depressive disorder, with a lower prevalence of 10.3% for bipolar disorder, and 9.9% for schizophrenia.
ConclusionsThe overall prevalence of hypothyroidism was found to be less than in the general population, which is between 4.64% and 18.5%, and hypothyroidism was found in disorders other than depression.
El hipotiroidismo resulta de una inadecuada producción de hormonas tiroideas1 y se clasifica en primario, secundario y terciario; en el primario, la alteración está ubicada en la glándula tiroides; en el secundario se produce por un déficit de producción de hormona estimulante de la tiroides (TSH) en la hipófisis, y en el terciario, que a su vez se divide en tres grados, se caracteriza por déficit en la producción de la hormona liberadora de tirotropina (TRH)2. Hace tiempo que se asocia el hipotiroidismo y el hipertiroidismo con las alteraciones neuropsiquiátricas, como causa o como consecuencia de ellas3. La producción de las hormonas tiroideas está regida por la integridad del eje hipotálamo-hipófisis-tiroides (HHT), además de la ingesta adecuada de yodo. En la glándula tiroides, la mayoría de la producción hormonal es tiroxina (T4) (80%) y el resto, triyodotironina (T3). La T4 en la periferia se convierte en T3 por acción de las enzimas que retiran moléculas de yodo (desyodasas). La T3 es metabólicamente más potente. No se requiere sistemáticamente la medición de la T3 de pacientes con hipotiroidismo, pero podría ser útil en caso de pacientes con tirotoxicosis con T4 en intervalo «normal». La síntesis de hormonas tiroideas y su secreción finalmente está regulada por el eje HHT. El control de la función tiroidea está mediado por la TSH y, a su vez, la TSH está regulada por la TRH (sintetizada en el núcleo paraventricular del hipotálamo); la TRH se une a sus receptores en las células tirotropas de la hipófisis (una subpoblación de células hipofisiarias que secretan TSH)4.
Se ha descrito que existe una relación entre los trastornos psiquiátricos mayores y el hipotiroidismo1,5. Se considera que estas entidades psiquiátricas —depresión mayor, trastorno afectivo bipolar (TAB), ansiedad y esquizofrenia— son trastornos que pueden estar relacionados con una disfunción tiroidea. El hipotiroidismo se encuentra como factor directo e indirecto en los trastornos psiquiátricos mayores. En la depresión, descienden las catecolaminas en el cerebro y en el hipotiroidismo disminuyen los receptores alfa y beta adrenérgicos cerebrales, lo que explica en parte la hiporreactividad neuronal y los síntomas depresivos6,7. Se ha encontrado comorbilidad entre esquizofrenia y, particularmente, trastorno esquizoafectivo y otras condiciones médicas, entre ellas el hipotiroidismo adquirido8. Con respecto a TAB e hipotiroidismo, en un estudio no se encontró asociación significativa entre ellos, pero sí se observó una asociación significativa entre historia familiar de trastornos del humor en familiares de primer grado y pacientes con hipotiroidismo9. En otro trabajo se reportó que los pacientes hospitalizados con hipotiroidismo tuvieron gran riesgo de readmisión con depresión o TAB comparados con un grupo control10. Se han encontrado concentraciones de TSH elevadas en pacientes bipolares con ciclado rápido11, y en los estados mixtos ha sido más común que en los cuadros maníacos, además con cifras bajas de T412. El hipertiroidismo y el hipotiroidismo son causa de ansiedad, que es un síntoma común frecuente en ambos cuadros y puede presentarse incluso antes que los síntomas que les son propios13.
Los estudios realizados han tenido por objetivo la frecuencia de hipotiroidismo en trastorno psiquiátrico mayor o la frecuencia de trastorno psiquiátrico mayor en pacientes con hipotiroidismo. En un estudio norteamericano, el 22% de las personas en tratamiento de depresión resistente tenían indicios de hipotiroidismo clínico o subclínico14. En otro estudio con pacientes depresivos mayores, se encontraron cifras de TSH elevadas (4,7–8,2μg/dl) en un 2,6%15. En una investigación en trastorno depresivo se encontró una prevalencia del 21% de hipotiroidismo subclínico y un 25% en el grupo de mujeres5. La frecuencia de depresión mayor fue más alta (56%) en pacientes que tenían criterios de hipotiroidismo subclínico, frente al 20% de los pacientes sin esos criterios16. La prevalencia de depresión a lo largo de la vida en pacientes con hipotiroidismo subclínico es aproximadamente el doble que en la población general1.
Hay pocos estudios de prevalencia de hipotiroidismo en Colombia y en particular en la ciudad de Bogotá y su asociación con los trastornos psiquiátricos mayores. En Armenia, en población mayor de 35 años de alto riesgo, se encontró una prevalencia del 18,5% en 2009–201017. En estudiantes universitarios de 18–30 años, fue del 4,64%18 en Bogotá. Es conocido que la prevalencia de hipotiroidismo aumenta con la edad y varía con el sexo y la condición socioeconómica17. En otros estudios se ha encontrado que la prevalencia fluctúa en la población entre el 2 y el 8%19,20 o entre el 3 y el 18%21. Entre los ancianos oscila entre 0,9–5,9%. La cifra asciende al 14–18,2% cuando se considera el hipotiroidismo subclínico17,21. En América latina la prevalencia de hipotiroidismo subclínico en mujeres posmenopaúsicas es de un 10–40%17. En otro trabajo se encontró una prevalencia de hipotiroidismo subclínico entre el 3 y el 16% de las personas mayores de 60 años22.
El objetivo de este estudio es determinar la prevalencia de hipotiroidismo en pacientes hospitalizados con trastorno psiquiátrico mayor en la Clínica Montserrat en el periodo de marzo a octubre de 2010.
Material y metodosEl estudio es de tipo descriptivo y corte transversal en una población de pacientes con trastorno psiquiátrico mayor que ingresaron a la Clínica Montserrat en el periodo comprendido entre marzo y octubre de 2010.
Los criterios de inclusión fueron pacientes de sexo masculino y femenino que fueran mayores de 18 años (tabla 1) que tuvieran como diagnóstico principal alguno de los trastornos psiquiátricos mayores (depresión mayor, TAB afectivo, trastorno de ansiedad generalizada, trastornos de pánico, trastorno mixto ansioso-depresivo y esquizofrenia). Los criterios de exclusión fueron: tener depresión asociada a trastorno orgánico; otros trastornos psicóticos diferentes de esquizofrenia; comorbilidad con dependencia o abuso de sustancias; consumo concomitante de litio, yodo potásico, amiodarona, dopamina, prednisona, análogos de somatostatina y bexaroteno.
A los pacientes seleccionados se les tomó una muestra de TSH. El tipo de muestreo fue no probabilístico por conveniencia, con un tamaño muestral de 105 pacientes que cumplían los criterios de selección. Las variables de estudio fueron hipotiroidismo, sexo, edad, signos y síntomas y tipo de trastorno psiquiátrico.
Mediante información obtenida de las historias clínicas, se identificó a los pacientes hospitalizados que tuvieran como diagnóstico principal alguno de los trastornos psiquiátricos mayores (depresión mayor, TAB afectivo, trastorno de ansiedad generalizada, trastornos de pánico, trastorno mixto ansioso-depresivo y esquizofrenia) y se realizó la prueba de TSH.
Se solicitó solo la TSH porque en la práctica clínica se considera suficiente para tamizaje, que es lo que se pretendía3. La principal prueba diagnóstica inicial es la medición de TSH. Por excelencia, la TSH es el marcador principal para el diagnóstico de disfunción tiroidea4. En caso de alteraciones en los valores de TSH, se indagó por síntomas y signos de hipotiroidismo.
Se utilizó un formato con los criterios diagnósticos de cada trastorno para verificar el diagnóstico. En la clínica Monserrat se manejaban los criterios del DSM-IV-TR en la época del estudio y el CIE-10. En este estudio se consideraron los criterios del DSM-IV-TR.
Los pacientes a los que se determinó la TSH habían ingresado a la institución en medio de una crisis de su enfermedad. Se tomó la muestra para el examen aproximadamente en la semana siguiente al ingreso, tan pronto el paciente y el médico tratante firmaban el consentimiento informado.
Se empleó un manual de procedimiento estandarizado para la toma del consentimiento informado tanto del paciente como del médico tratante, un formato para la verificación de signos y síntomas de hipotiroidismo que incluyó el registro de los valores de TSH (tabla 2). Se utilizó una guía como procedimiento de selección e identificación del paciente, organigrama, formato para el consentimiento informado y una lista de comprobación para el estudio y los materiales necesarios para la determinación de TSH.
Formato signos y síntomas de hipotiroidismo (solo para los casos)
| Iniciales del paciente: | ||
| Edad: | ||
| Sexo: | ||
| Diagnóstico: | ||
| Signos y síntomas | Sí | No |
| Aumento de peso | ||
| Cansancio y fatiga constante | ||
| Intolerancia al frio | ||
| Estreñimiento | ||
| Piel seca, áspera y engrosada | ||
| Edema palpebral | ||
| Cabello seco y quebradizo | ||
| Alopecia cola de cejas | ||
| Aumento del tamaño de los labios y la lengua | ||
| Voz ronca | ||
| Hipoacusia | ||
| Dolor articular y muscular | ||
| Diaforesis | ||
| Desinterés por las actividades cotidianas | ||
| Disminución de la capacidad de concentración | ||
| Pérdida de memoria | ||
| Trastornos del sueño | ||
| Amenorrea | ||
| Hipertensión arterial | ||
| Hiporreflexia | ||
| Taquicardia | ||
| Xerostomía | ||
| Discurso lento | ||
| Afecto triste | ||
| TSH ≤ 0,1μU/ml | ||
| TSH 0,2–2,0μU/ml | ||
| TSH 2,0–4,0μU/ml | ||
| TSH 4,0–10,0μU/ml | ||
| TSH > 10,0μU/ml | ||
TSH: tirotropina.
A los pacientes con hipotiroidismo se les aplicaba el formato de signos y síntomas de hipotiroidismo, que incluía los valores de TSH obtenidos. Según la revisión de la literatura, algunos síntomas eran específicos del hipotiroidismo y otros no se podían diferenciar del trastorno de base como, por ejemplo, el desinterés por las actividades cotidianas, la disminución de la capacidad de concentración, el cansancio y la fatiga constantes y la pérdida de memoria. Los otros síntomas considerados característicos del hipotiroidismo eran más de carácter somático (tabla 2).
El diagnóstico de hipotiroidismo se realizó por la medición de TSH solicitada por el personal médico (los valores normales de TSH fueron 0,4–4,0Ul/ml)23.
Se informó de los resultados de TSH al paciente y al médico tratante, quien definía qué conducta seguir. El estudio no incluyó seguimiento.
Se tabularon los datos en el programa Microsoft Excel; los análisis estadísticos se realizaron empleando el programa STSS versión 15.5. Para las variables cualitativas se utilizaron frecuencias absolutas y porcentajes y para las variables cuantitativas, promedios y desviaciones estándar; los intervalos de confianza se hallaron al 95%. Para determinar asociación se utilizó la prueba de la χ2 de Pearson con un nivel de significación de 0,05. Para el cálculo del tamaño de la muestra se tomó una prevalencia esperada del 22%, con un nivel de confiabilidad del 95%, una precisión absoluta del 6% y una precisión relativa del 27%, empleando el programa EPIDAT 3.1. Los comités de ética de la Universidad El Bosque y la Clínica Montserrat aprobaron el proyecto.
ResultadosCaracterísticas generalesConformaron la muestra 105 pacientes. La edad promedio era 47,71±17,2 (18-85) años; el grupo de edad más frecuente fue el de 41–60 años, seguido del de 21–40 años. Predominó el sexo femenino (tabla 1).
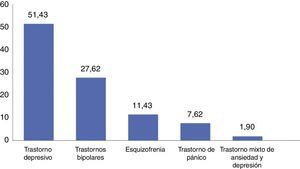
El trastorno predominante fue el trastorno depresivo (n=51,4), seguido del TAB (n=27,6) y la esquizofrenia (n=11,4), el trastorno de pánico (7,6%) y el trastorno mixto de ansiedad y depresión (1,9%) (fig. 1).
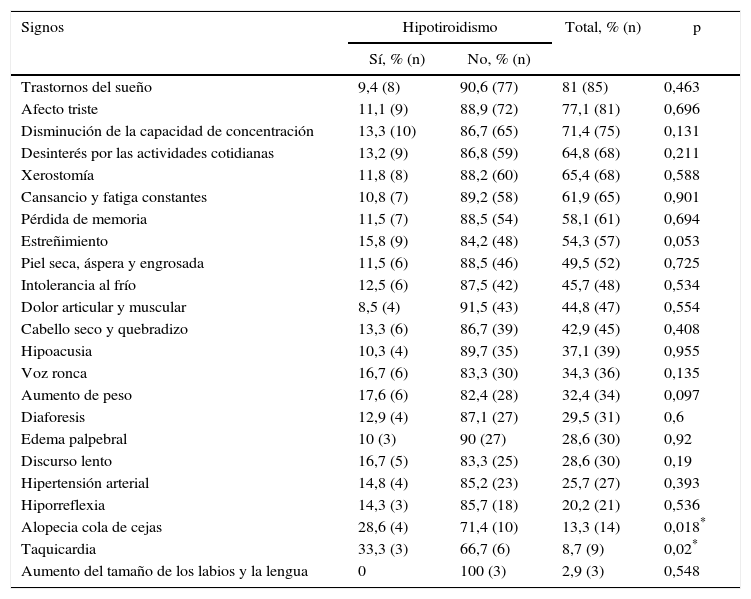
Los signos y síntomas más frecuentes encontrados en pacientes con hipotiroidismo son trastorno del sueño, afecto triste, disminución de la capacidad de la concentración, desinterés por las actividades cotidianas, xerostomía, cansancio y fatiga constantes, pérdida de la memoria y estreñimiento, muy comunes en pacientes con trastorno de ansiedad, en especial con depresión y en hipotiroidismo; se encontró estadísticamente significativo el hipotiroidismo con la alopecia cola de cejas y taquicardia (p<0,05) (tabla 3).
Distribución de signos y síntomas
| Signos | Hipotiroidismo | Total, % (n) | p | |
|---|---|---|---|---|
| Sí, % (n) | No, % (n) | |||
| Trastornos del sueño | 9,4 (8) | 90,6 (77) | 81 (85) | 0,463 |
| Afecto triste | 11,1 (9) | 88,9 (72) | 77,1 (81) | 0,696 |
| Disminución de la capacidad de concentración | 13,3 (10) | 86,7 (65) | 71,4 (75) | 0,131 |
| Desinterés por las actividades cotidianas | 13,2 (9) | 86,8 (59) | 64,8 (68) | 0,211 |
| Xerostomía | 11,8 (8) | 88,2 (60) | 65,4 (68) | 0,588 |
| Cansancio y fatiga constantes | 10,8 (7) | 89,2 (58) | 61,9 (65) | 0,901 |
| Pérdida de memoria | 11,5 (7) | 88,5 (54) | 58,1 (61) | 0,694 |
| Estreñimiento | 15,8 (9) | 84,2 (48) | 54,3 (57) | 0,053 |
| Piel seca, áspera y engrosada | 11,5 (6) | 88,5 (46) | 49,5 (52) | 0,725 |
| Intolerancia al frío | 12,5 (6) | 87,5 (42) | 45,7 (48) | 0,534 |
| Dolor articular y muscular | 8,5 (4) | 91,5 (43) | 44,8 (47) | 0,554 |
| Cabello seco y quebradizo | 13,3 (6) | 86,7 (39) | 42,9 (45) | 0,408 |
| Hipoacusia | 10,3 (4) | 89,7 (35) | 37,1 (39) | 0,955 |
| Voz ronca | 16,7 (6) | 83,3 (30) | 34,3 (36) | 0,135 |
| Aumento de peso | 17,6 (6) | 82,4 (28) | 32,4 (34) | 0,097 |
| Diaforesis | 12,9 (4) | 87,1 (27) | 29,5 (31) | 0,6 |
| Edema palpebral | 10 (3) | 90 (27) | 28,6 (30) | 0,92 |
| Discurso lento | 16,7 (5) | 83,3 (25) | 28,6 (30) | 0,19 |
| Hipertensión arterial | 14,8 (4) | 85,2 (23) | 25,7 (27) | 0,393 |
| Hiporreflexia | 14,3 (3) | 85,7 (18) | 20,2 (21) | 0,536 |
| Alopecia cola de cejas | 28,6 (4) | 71,4 (10) | 13,3 (14) | 0,018* |
| Taquicardia | 33,3 (3) | 66,7 (6) | 8,7 (9) | 0,02* |
| Aumento del tamaño de los labios y la lengua | 0 | 100 (3) | 2,9 (3) | 0,548 |
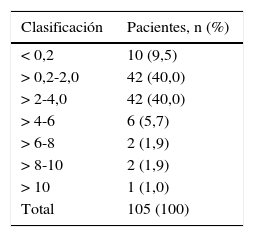
La media de TSH fue de 2,66±3,76 (0,01-36,4), con variabilidad heterogénea (coeficiente de variación [CV], 141%). Se muestran los valores de TSH obtenidos (tabla 4). La mayoría de los pacientes, 84 (80%), tenían la TSH entre 0,2 y 4,0; 10 pacientes (9,5%) la tenían por debajo de 0,2; 10 pacientes, entre 4,0 y 10,0 (9,5%), y 1 paciente, > 10 (1%). La prevalencia general fue del 10,5% (n=11), con un intervalo de confianza del 95% (IC95%) del 5%-16%, el error de muestreo fue del 28,67%. Al determinar el hipotiroidismo por diagnóstico, se determinó mayor prevalencia en los trastornos de ansiedad y depresivo (tabla 5).
La prevalencia del hipotiroidismo en pacientes depresivos de un 21–56% o el doble que en la población general encontrado en la literatura1,5,14–16 es mayor que la prevalencia encontrada en este estudio de alteraciones tiroideas en pacientes hospitalizados por un trastorno depresivo (11,1%). En cuanto a la población estudiada, se observa que los trastornos psiquiátricos mayores aparecieron con mayor frecuencia en la población adulta media y tardía, con predominio en el sexo femenino.
No se esperaba la mayor frecuencia de hipotiroidismo en los trastornos de ansiedad, pero sí en la depresión, que ocupó el segundo lugar.
DiscusiónEn este estudio de corte transversal, que incluyó una muestra de 105 pacientes con promedio de edad de 47,71±17,2 años (el 62,9% mujeres), se encontró que la prevalencia general del hipotiroidismo del 10,5% es menor que en la población general (4,64–18,5%)17,18, considerando que la cifra del 18,5% corresponde al grupo de personas mayores de 35 años con mayor riesgo, en su mayoría mujeres, y el 45,7% de estratos 1 y 2 y el 58,6% de estratos 3 y 4. El grupo del 4,64% es de una población entre 18 y 30 años. La hipótesis planteada («la prevalencia de hipotiroidismo en pacientes hospitalizados por un trastorno psiquiátrico mayor está por encima de la encontrada en la población general») no se confirmó.
La menor prevalencia encontrada en nuestro estudio puede estar relacionada con el hecho de que la población del estudio con una prevalencia del 18% tenía mayor número de mujeres (62,9–99,0%) y la mayor parte de la muestra era de los estratos socioeconómicos 1 y 2 (45,7%) y 3 y 4 (58,6%)17. En nuestro estudio no se determinó el estrato, pero la muestra corresponde a personas de una clínica con pacientes probablemente pertenecientes a estratos socioeconómicos por encima del 4, lo que significa personas con una mejor condición socioeconómica.
Por los hallazgos anteriormente expuestos se puede afirmar que una persona que esté cursando con hipotiroidismo concomitantemente puede tener también un trastorno de ansiedad o un trastorno depresivo, pero este estudio no es concluyente respecto a que una persona con un trastorno psiquiátrico mayor tenga mayor riesgo de coexistir con hipotiroidismo en relación con la población general.
Ya se ha mencionado que el hipotiroidismo puede asociarse con TAB, depresión y pérdida de funciones cognitivas (particularmente en adultos mayores). Los pacientes deprimidos muestran varias alteraciones en el eje hipotálamo-hipófisis-tiroides, como un aplanamiento en el ritmo circadiano de la secreción de hormonas tiroideas, con ausencia del pico nocturno normal de secreción de TSH, elevación de las concentraciones de TRH en algunos casos de depresión y una respuesta aplanada en la prueba de estimulación con TRH, que resulta algo inespecífica, ya que también se ve en maniacos y alcohólicos. Una reversión de esta situación se presenta una vez se restablece el estado de ánimo24.
Entre los resultados obtenidos sobre la frecuencia de los síntomas del hipotiroidismo, se encontró que la xerostomía era frecuente (68%), lo cual puede ser producto tanto del hipotiroidismo como de un efecto secundario de la medicación, sobre todo en pacientes que utilizan antidepresivos o antipsicóticos.
Por otra parte, es importante resaltar que los principales síntomas del hipotiroidismo, como la piel seca, la intolerancia al frío y el cabello escaso y quebradizo, no fueron los de mayor frecuencia en el estudio. A pesar de esos resultados, es importante tener en cuenta que se puede subestimar los síntomas de hipotiroidismo en pacientes con algún trastorno psiquiátrico mayor, debido a que en algunos casos pueden presentarse similitudes en los síntomas. Por lo tanto, además de tener presente la clínica del paciente, es necesario evaluarlo con la prueba de TSH, pues los pacientes con estos trastornos psiquiátricos puedan estar relacionados con disfunción hormonal.
Algunas características clínicas son más relevantes en el diagnóstico de hipotiroidismo, como el insomnio y la xerostomía. Es necesario tenerlas en cuenta en relación con la exploración de signos y síntomas.
Según nuestro conocimiento, este sería el primer estudio publicado en Bogotá que investiga la presencia de trastorno tiroideo en la población señalada.
Otras mediciones como la estimulación con TRH y anticuerpos antitiroideos, entre otros, o el estudio con ultrasonografía indudablemente pueden ayudar a una mayor aproximación diagnóstica.
Es común en el ejercicio clínico encontrar valores de TSH por encima del intervalo considerado normal con valores normales de T4 y T3. La necesidad de llevar a cabo una evaluación amplia, un posible tratamiento y la urgencia de este no se han establecidfo claramente. Una conducta agresiva de manejo de estas alteraciones estaría indicada en caso de una mujer embarazada, en personas mayores de 60 años o si hay riesgo alto por una disfunción tiroidea25.
El hipotiroidismo subclínico (disfunción temprana de glándula tiroides o hipotiroidismo primario compensado) se ha definido como una elevación del TSH con concentraciones normales de T4 y T3 en un paciente asintomático. Sin embargo, antes de tomar una decisión sobre la necesidad de tratamiento definitivo, se debe hacer el diagnóstico diferencial con la fase de recuperación de una tiroiditis transitoria y de una enfermedad no tiroidea con cambios en el perfil hormonal26 o incluso de una interferencia de laboratorio (anticuerpos heterófilos)27. Se recomienda en estas circunstancias medir un nuevo perfil de TSH entre 6 y 8 semanas después para evaluar si persiste la elevación de TSH que apoye el diagnóstico de hipotiroidismo primario. Si la TSH persiste elevada (> 6mUl/l) con bocio y títulos altos de anticuerpos antiperoxidasas (microsomales tiroideos) (anti-TPO), la probabilidad de que progrese a una forma clínica es del 4–5% por año26,28.
En un trabajo que analizó las posibles consecuencias de la elevación del TSH se concluyó: a) la elevación de TSH con T4 libre normal no significa necesariamente falla tiroidea; b) los pacientes con anticuerpos tiroideos positivos y especialmente con concentraciones de TSH > 10 tienen alto riesgo de sufrir hipotiroidismo franco; c) parece que los síntomas típicos (tiroideos específicos, cardiovasculares, neurológicos y psiquiátricos y finalmente alteraciones de factores de riesgo de arteriosclerosis) se producen en un porcentaje de pacientes grande y variable, y d) algunos de los síntomas, especialmente los cardiovasculares, parecen ser tratables con levotiroxina, mientras que otros —como la mayoría de los cambios en el metabolismo de los lípidos— pueden no estar influidos por la normalización de la TSH. Se concluye que el cribado de TSH y T4 libre parece estar justificado en mujeres mayores, en las que la prevalencia de la enfermedad es de aproximadamente el 20%. Sin embargo, el tratamiento de los «síntomas» de hipotiroidismo subclínico, como altas cifras de colesterol o depresión, debería realizarse solo a pacientes con TSH > 10mU/l y solamente con gran precaución en otros casos para evitar una innecesaria sobredosis, con el peligro de que se produzca fibrilación auricular29.
Estas consideraciones se reafirman con los hallazgos de este trabajo. Teniendo en cuenta las anteriores conclusiones y según los valores obtenidos de TSH, solo un paciente que tuviera cifras de TSH > 10 requeriría tratamiento.
Las limitaciones del estudio están relacionadas con el hecho de que se realizó solo una medición de TSH y no se indagaron otros parámetros; tampoco se determinaron antecedentes de la función tiroidea ni se programó un seguimiento, ya que se trataba de una investigación de corte transversal. Además, la escasez de investigaciones en el país sobre la prevalencia de hipotiroidismo, que impide realizar comparaciones más amplias en relación con los resultados.
ConclusionesNo existen diferencias en la prevalencia de hipotiroidismo entre la población hospitalizada con trastorno psiquiátrico mayor y la población general. Sin embargo, hasta tanto no se amplíen los estudios sobre esta asociación, es necesario continuar teniendo en cuenta la probabilidad de hipotiroidismo en la población hospitalizada con estos trastornos, especialmente ansiedad, depresión mayor y TAB, pero con las mismas consideraciones que para la población general. Los trastornos de ansiedad presentaron la mayor prevalencia de hipotiroidismo.
Surge el cuestionamiento sobre la recomendación de solicitar la TSH para valorar la función tiroidea de pacientes con los trastornos psiquiátricos mencionados. Los estudios podrían atender los valores de TSH por encima del percentil 25 del intervalo normal de referencia y sus implicaciones en los cuadros depresivos graves y recurrentes, como se ha señalado7, o determinar qué conducta seguir cuando un paciente psiquiátrico tiene un reporte con valores de TSH elevados.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste artículo se basa en la tesis «Prevalencia de hipotiroidismo en trastorno psiquiátrico mayor en pacientes hospitalizados en la Clínica Montserrat de Bogotá en el periodo marzo a octubre del 2010». La investigación fue financiada por la Universidad El Bosque.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Universidad El Bosque por su apoyo y la financiación de este trabajo y al Instituto Colombiano del Sistema Nervioso por su apoyo.