La articulación interfalángica proximal otorga la mayor contribución al arco total de movimiento digital, por lo tanto, la pérdida de movimiento normal de la articulación tiene un impacto considerable en la función y fuerza de agarre. El único método que asegura la preservación a largo plazo de la arquitectura cartilaginosa, así como una curación ósea rápida tras destrucción articular traumática o patológica es la transferencia articular vascularizada. Es definida como un trasplante articular parcial o completo con preservación o restauración inmediata del flujo de sangre. Se presenta el caso de un masculino de 20 años, con antecedente de trauma contuso-cortante en borde cubital de 3er dedo de mano izquierda zona II a quien se realiza cierre primario. Siete meses después a presentó deformidad articular e incapacidad funcional para la flexión de articulación interfalángica proximal. Se realizó procedimiento de reconstrucción articular, mediante transferencia articular vascularizada de 2° dedo del pie derecho. Posteriormente se dio seguimiento a través de consulta externa a las 2, 4, 6 y 8 semanas, 6 meses y 12 meses. A los 6 meses fue sometido a capsulotomía, liberación de placa volar, retiro de placas de osteosíntesis y adelgazamiento de isla cutánea. Se alcanzaron rangos de movimiento pasivo de extensión de 85° y activo de 70°. En base a la experiencia de nuestro centro se demuestra que el uso de transferencia articular en 2 etapas de reconstrucción, se pueden mantener rangos de movimiento tanto activo como pasivo suficiente para una adecuada función.
Nivel de evidencia: IV.
The proximal interphalangeal joint provides the greatest contribution to the total arc of digital movement, therefore, the loss of normal movement of the joint has a considerable impact on function and grip strength. The only method that ensures the long-term preservation of the cartilaginous architecture, as well as a rapid recovery of traumatic or pathological joint destruction, is vascularized joint transfer. It is defined as a partial or complete partial transplant with preservation or immediate restoration of blood flow. We present the case of a 20-year-old man, with a history of contusive-cutting trauma on the ulnar border of the third finger of the left hand, area II, who underwent primary closure. Seven months after the presentation of the joint and functional disability for proximal interphalangeal joint flexion. A joint reconstruction process was performed, by means of a vascularized joint transfer of the 2nd toe of the right foot. Subsequently, follow-up was carried out through the outpatient clinic at 2, 4, 6 and 8 weeks, 6 months and 12 months. At 6 months he was subjected capsulotomy, volar plate release, osteosynthesis plates removal and cutaneous island thinning. Ranges of passive movement of extension of 85° and active of 70° were reached. Based on the experience of our center, it is shown that the use of the transfer was made in 2 stages of reconstruction, the range of both active and passive movements can be maintained for an adequate function.
Evidence Level: IV.
La articulación interfalángica proximal juega un papel clave en la función de la mano; es una articulación bicondilar bisagra con un arco de movimiento normal aproximándose a 110°. Otorga la mayor contribución al arco total de movimiento digital, por lo tanto, la pérdida de movimiento normal de la articulación tiene un impacto considerable en la función y fuerza de agarre1. A pesar de esto, la articulación se encuentra poco protegida durante las actividades deportivas, laborales como también es propensa a sufrir daños secundarios a enfermedades como artritis, artrosis o malformaciones congénitas.
Escenarios clínicos como la artrosis avanzada, traumatismo con destrucción articular, necrosis avascular, infección crónica, osteólisis o inestabilidad crónica, se consideran insalvables en muchos centros. Las opciones de tratamiento pueden incluir eliminar el movimiento (artrodesis) o preservación del movimiento (artroplastia fascial, artroplastia de implante, injerto osteocondral o transferencia de la articulación vascularizada del dedo del pie)2. Las reconstrucciones quirúrgicas deben proporcionar estabilidad permanente de la articulación; rango de movimiento libre de dolor así como preservar el potencial de crecimiento en el caso de los niños3.
Es posible reconstruir pequeños defectos de las articulaciones, pero en el caso de articulaciones completamente destruidas el único método que asegura la transferencia de tejido compuesto (incluye piel, tendones extensores, ligamentos, hueso con placa epifisaria y articulación), curación ósea rápida, buena estabilidad lateral, potencial de crecimiento y la preservación a largo plazo de la arquitectura cartilaginosa y articular es transferencia articular vascularizada. En comparación con las transferencias conjuntas no vascularizadas que no mostraron viabilidad a largo plazo, las transferencias articulares vascularizadas muestran mejores resultados4.
Una transferencia articular vascularizada se define como un trasplante articular parcial o completo con preservación o restauración inmediata del flujo de sangre5. Implica la resección en bloque de la articulación interfalángica proximal disfuncional con una longitud de hueso tanto proximal como distal a la articulación a sí mismo en el dedo del pie, se toma la articulación y un segmento óseo proximal y distal a la articulación junto con los vasos pediculares suministro de la articulación. Esta técnica ofrece una reconstrucción autóloga sin los riesgos asociados con implantes protésicos articulares6. Los objetivos son el restablecimiento del rango de movimiento funcional, restablecimiento de la estabilidad articular durante la carga, preservación del potencial de crecimiento normal en los niños, y reducción del dolor secundario a la artritis traumática.
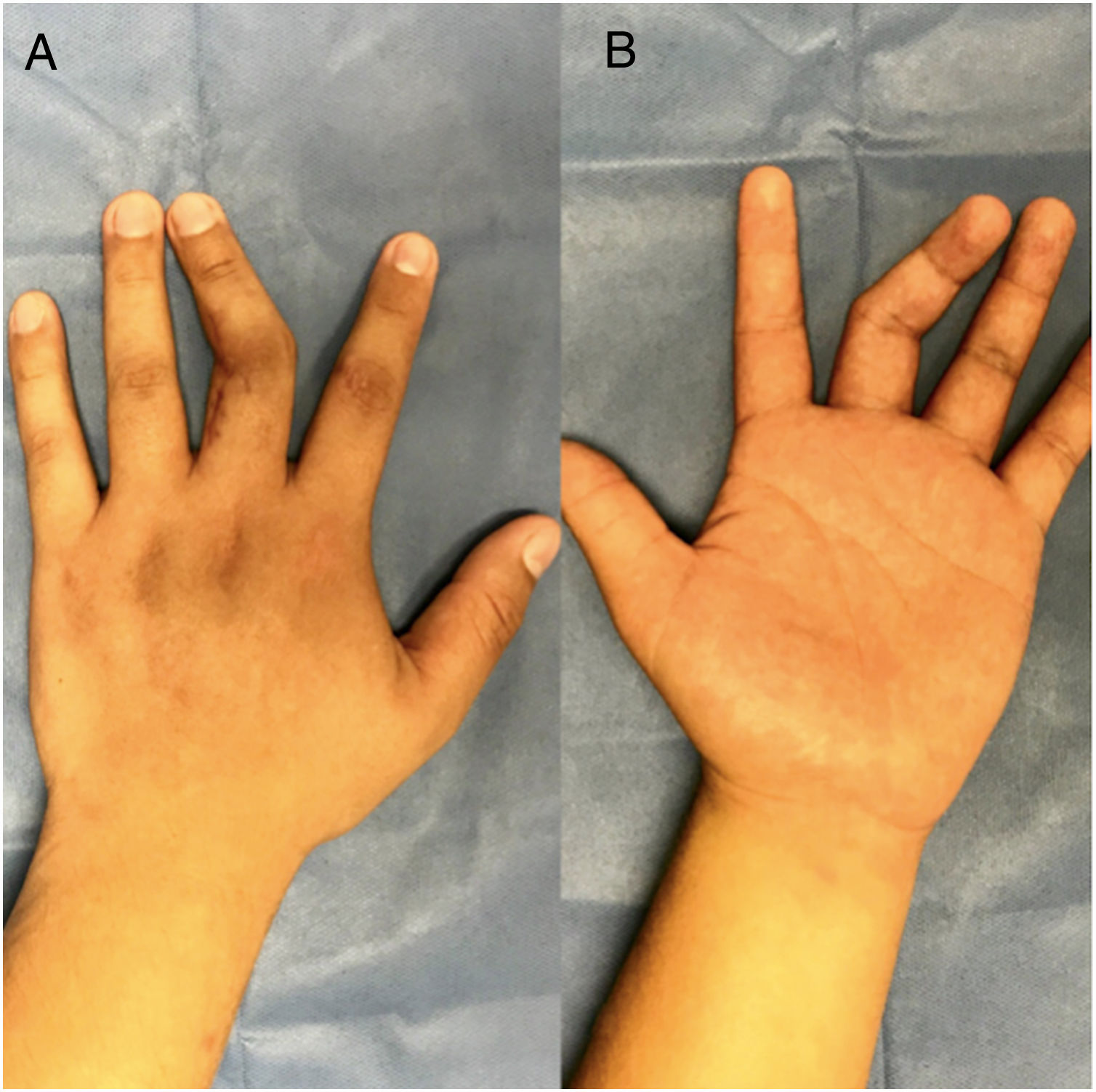
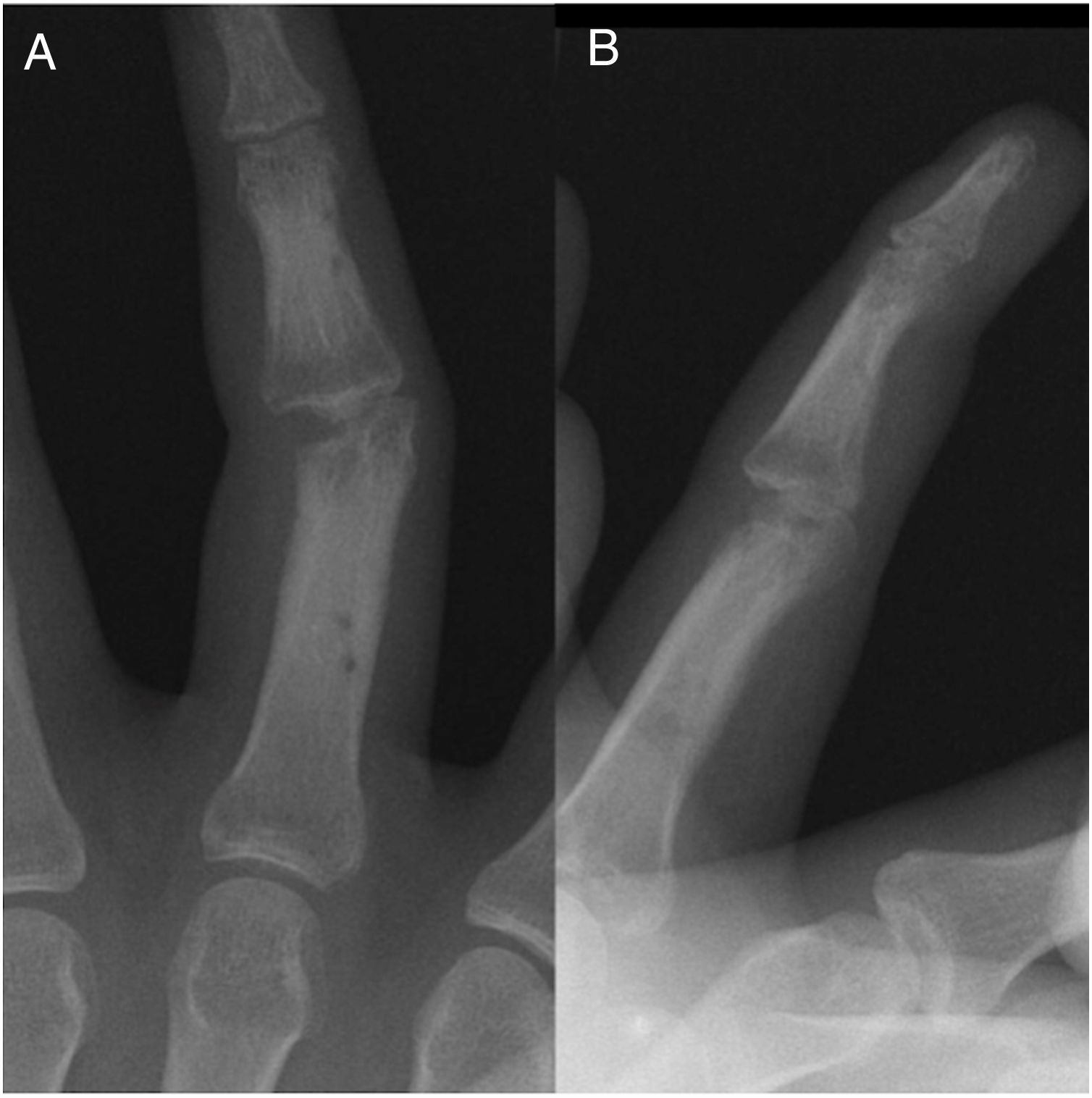
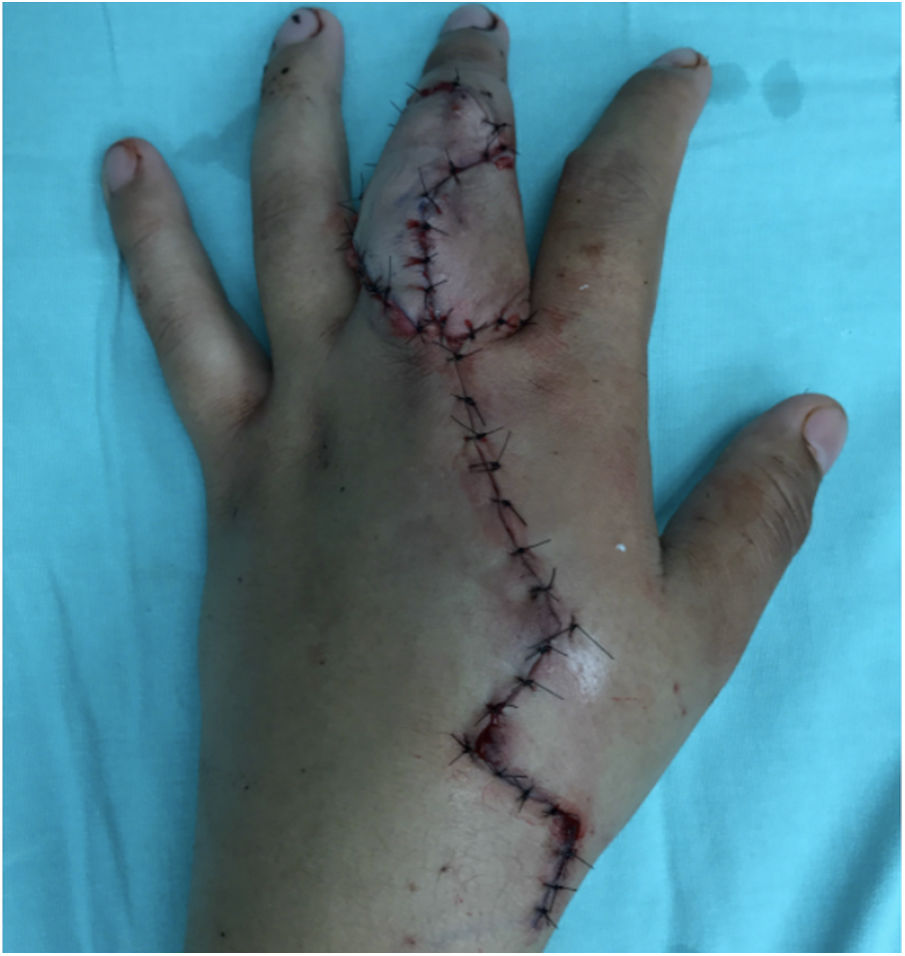
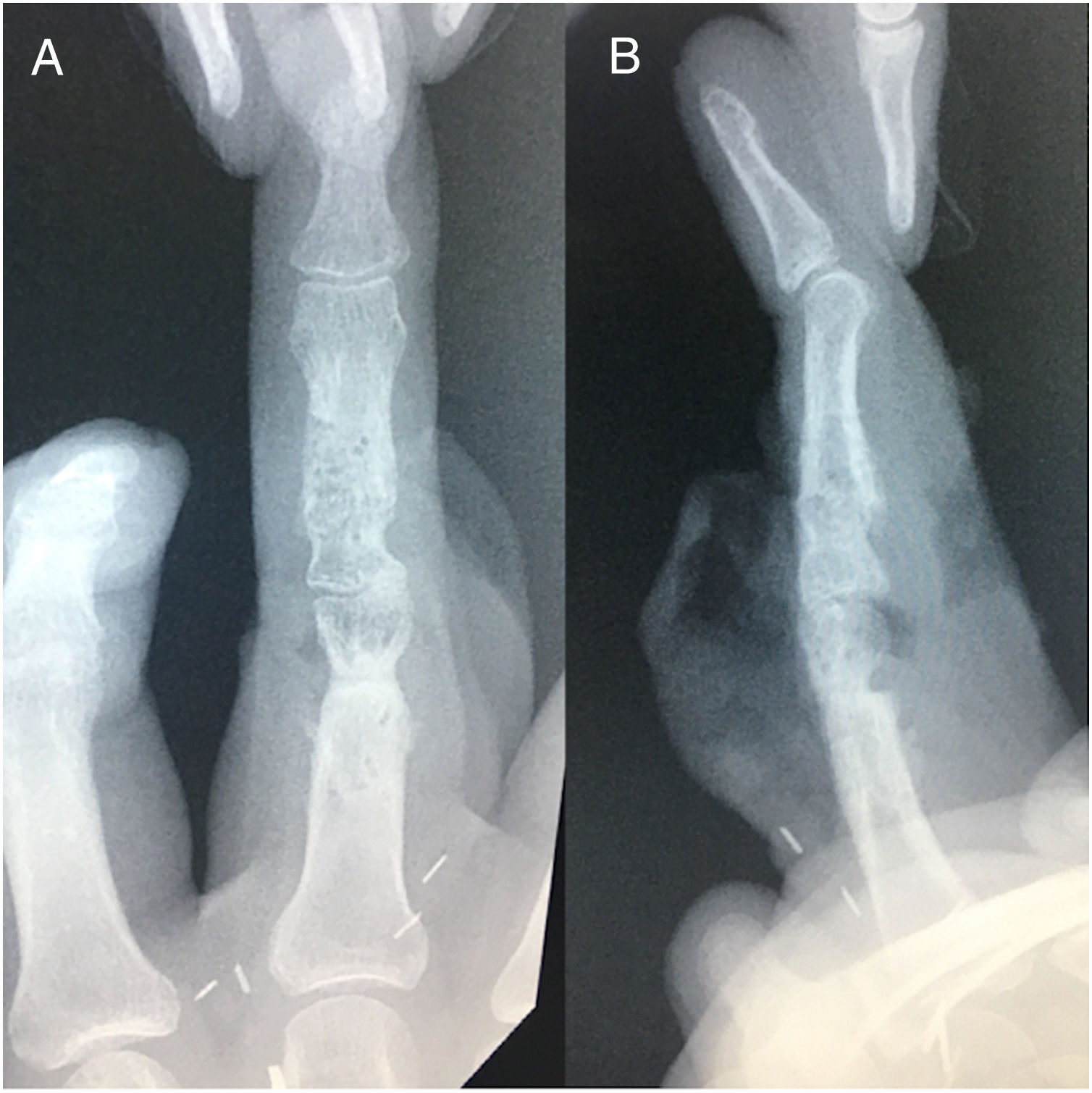
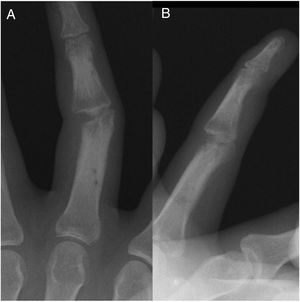
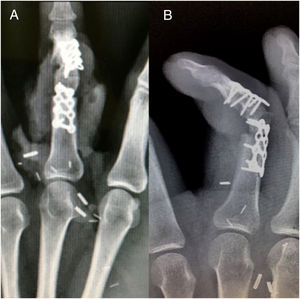
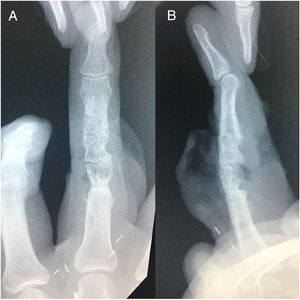
Caso clínicoMasculino de 20 años de edad, con antecedente de trauma contuso-cortante en borde cubital de 3er dedo de mano izquierda zona II, como tratamiento inicial se realizó cierre primario de herida. Acude 7 meses después a valoración por presentar deformidad articular e incapacidad funcional para la flexión de articulación IFP de tercer dedo mano izquierda (fig. 1). En la radiografía se aprecia ausencia de cóndilo cubital de cabeza de falange proximal, sin involucro tendinoso (fig. 2)
Se planea y realiza procedimiento de reconstrucción articular, mediante transferencia articular vascularizada de 2° dedo del pie derecho (izquierdo-no dominante, con datos de onicomicosis y onicocriptosis).
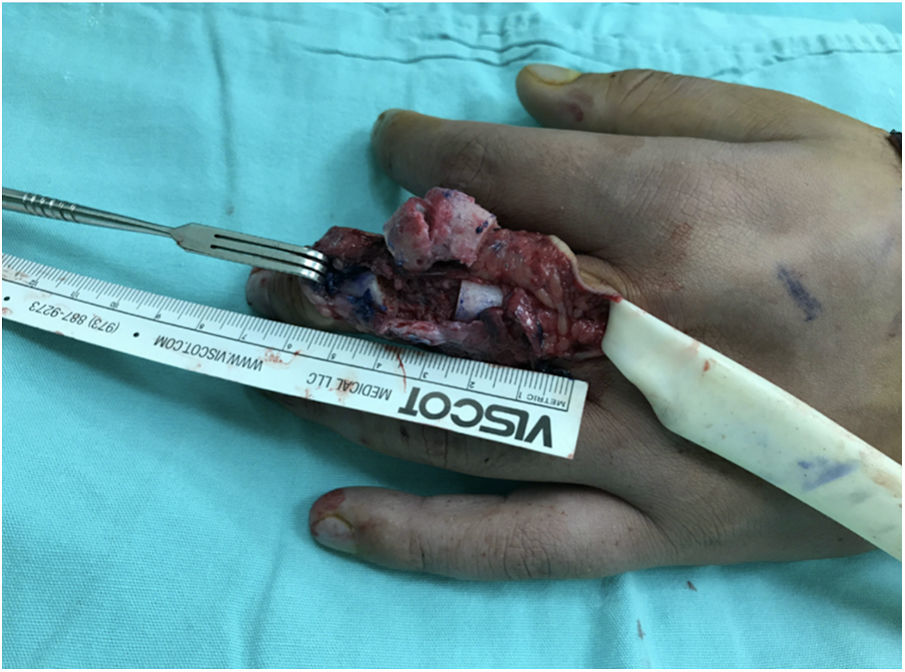
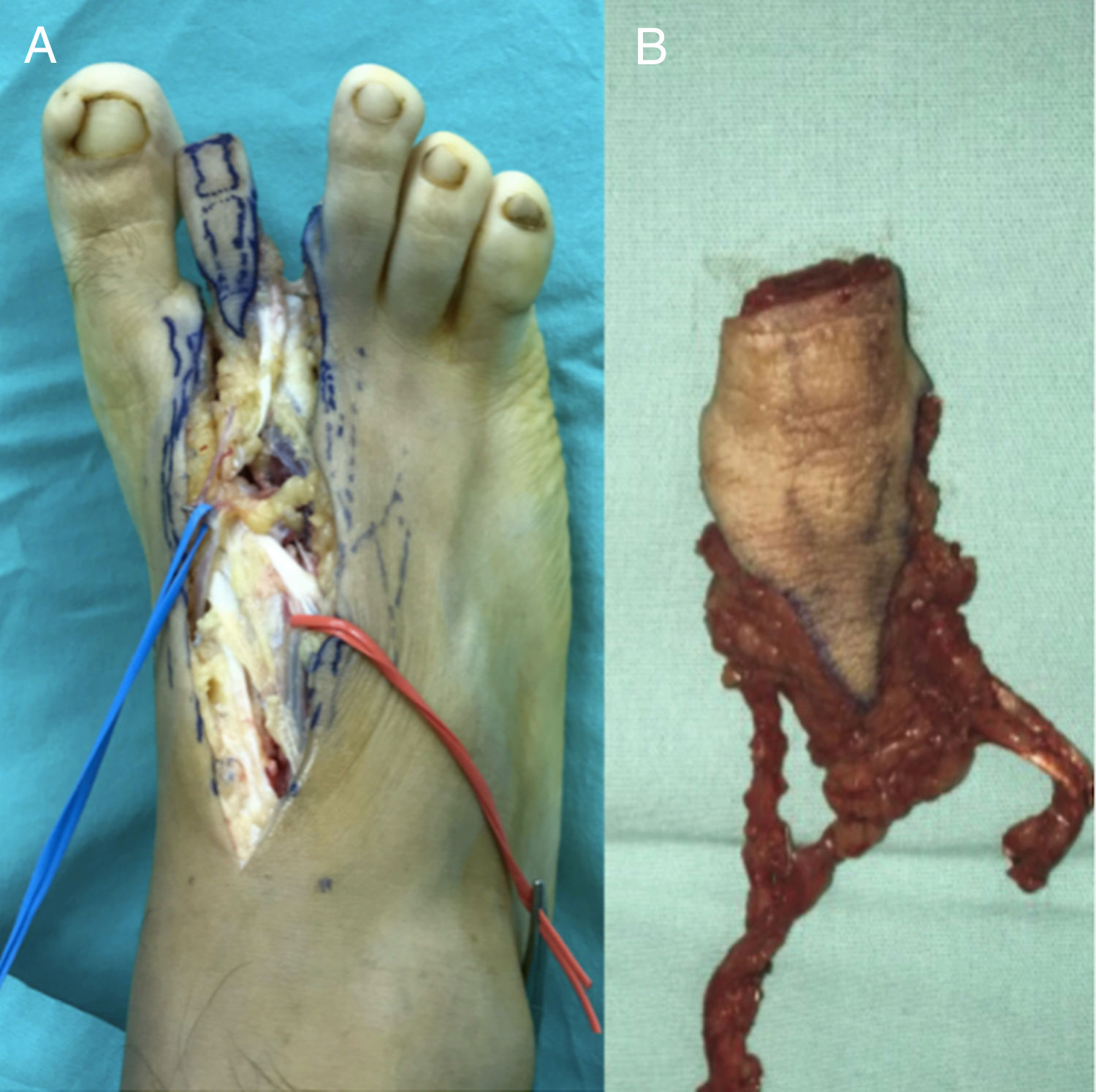
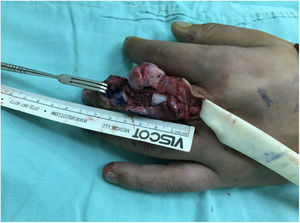
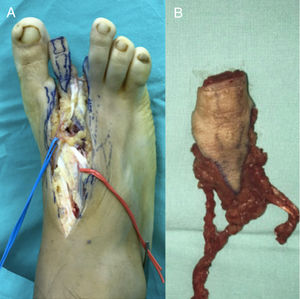
Técnica quirúrgicaBajo bloqueo epidural y bloqueo de plexo braquial, se aborda mediante dos equipos quirúrgicos simultáneos y con control isquémico con torniquete neumático se realiza incisión dorsal en 3er dedo de mano izquierda a nivel de articulación interfalángica proximal, identificando y aislando estructuras tendinosas y pedículo neurovascular radial (cubital ausente), con procuración de vasos receptores en arteria radial y vena cefálica. Posteriormente se realizaron osteotomías transdiafisarias de falange proximal y media con sierra oscilante (gap 1.8cm) (fig. 3). Simultáneamente se realizó disección y procuración de articulación interfalángica proximal de 2° dedo del pie derecho a través de abordaje dorsal con inclusión de pedículo neurovascular medial y prolongación hasta arteria pedia así como de venas dorsales concomitantes metatarsianas, con isla cutánea para monitorización (figs. 4, 5).
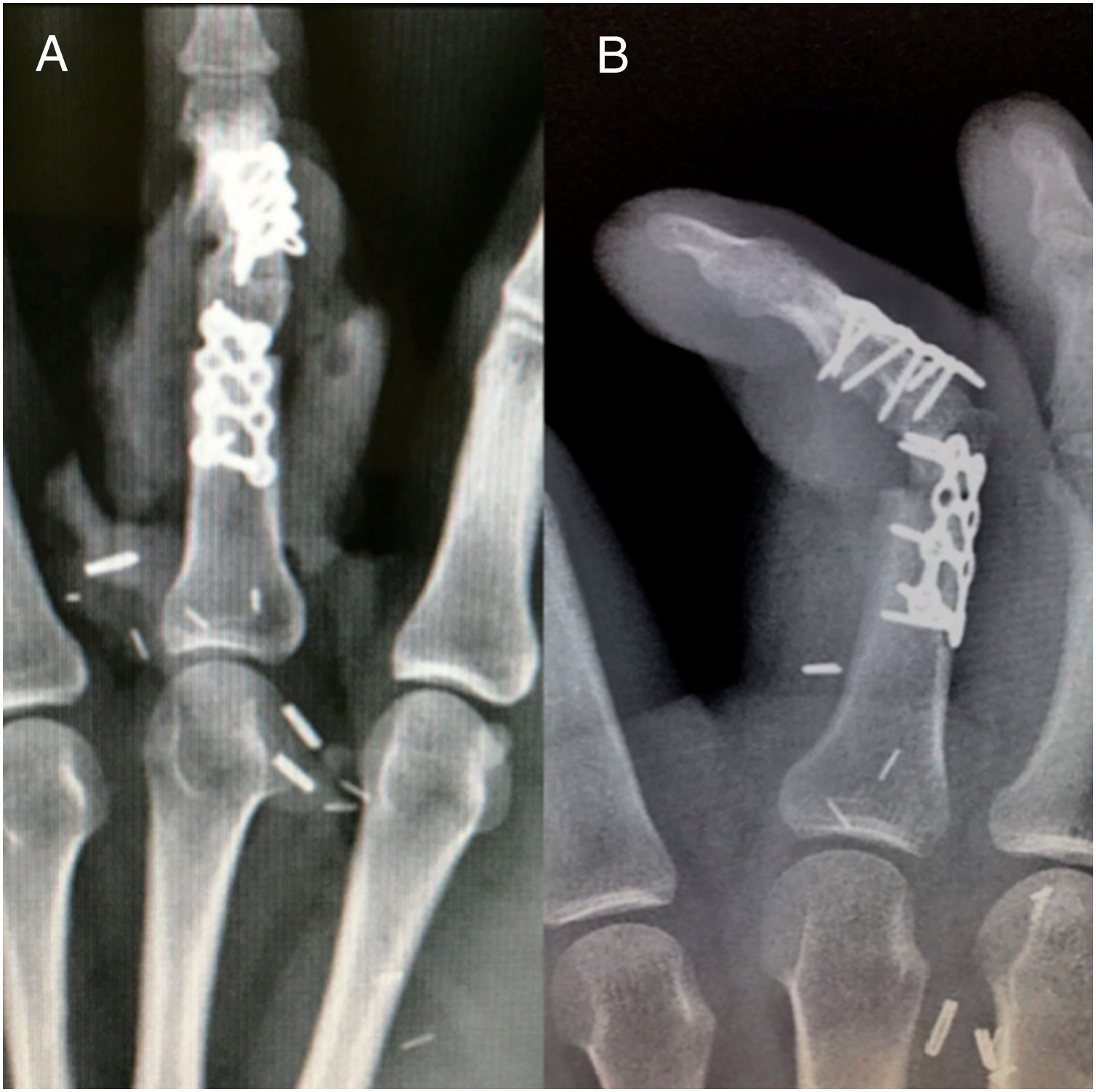
Se realizó transferencia articular de segmento intercalado con longitud similar al defecto y se fijó con placas de osteosíntesis de titanio sistema 1.6 (fig. 6). Se procedió a realizar anastomosis vasculares arterial (arteria pedia y arteria radial, término-terminal con ethilón 8-0) y venosa (vena dorsal metatarsiana y vena cefálica, término-terminal con ethilón 9-0) con guía de magnificación con microscopio, así como reconstrucción de ligamentos colaterales. El sitio donador se cerró primariamente con fijación transmetatarsiana con clavo de Kirschner 0.6mm.
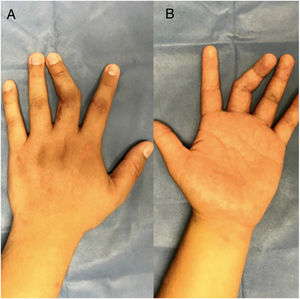
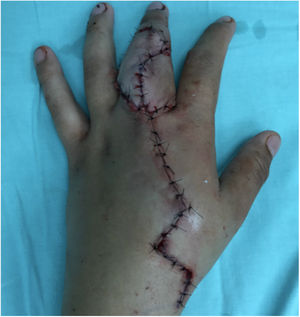
Seguimiento postoperatorioVigilancia estrecha con evaluación clínica (temperatura, llenado capilar, coloración) y ultrasonido doppler de 4MHz durante el internamiento de 7 días. Posteriormente se dio seguimiento a través de consulta externa a las 2, 4, 6 y 8 semanas, 6 meses y 12 meses. Se apreció adecuada cicatrización tanto en sitio donador como receptor en la semana 2. Se retiró clavo de fijación transmetatarsiana a las 4 semanas con inicio de deambulación a las 8 semanas. Se inició proceso de rehabilitación de mano a las 8 semanas. Se encontró limitación funcional para la extensión de articulación transferida y se identificó bloqueo mecánico con contractura de cápsula articular y atrapamiento de placa volar, sin embargo la osificación fue satisfactoria a los 6 meses. Se decidió realizar nuevo procedimiento quirúrgico con la finalidad de liberar el bloqueo mecánico mediante capsulotomía, liberación de placa volar, retiro de placas de osteosíntesis y adelgazamiento de isla cutánea (fig. 7). Se inicia rehabilitación a partir de la segunda semana del postoperatorio y hasta los 12 meses, alcanzando rangos de movimiento pasivo de extensión de 85° y activo de 70°.
DiscusiónExisten múltiples técnicas descritas que han avanzado y evolucionado con los años para la reconstrucción articular en pacientes con lesiones catastróficas articulares. La transferencia de la articulación vascularizada del dedo del pie ofrece reconstrucción de la articulación autóloga sin los riesgos asociados con los implantes protésicos articulares.
Muchos autores han informado los resultados del trasplante vascularizado de la articulación del dedo del pie. En términos de rango de movimiento activo, el resultado promedio obtenido por Foucher et al. es menor a 40°7,8. Algunos autores han buscado refinamientos técnicos para lograr mejores resultados. Ellis et al. describieron una técnica en la cual la isla de la piel se usa para monitorear el trasplante cosechado del dedo gordo del pie9. Supusieron que esta modificación podría mejorar el rango de movimiento final, pero esto no fue confirmado por sus propios datos, con un rango activo medio de movimiento de 27.5° después de la reconstrucción de la articulación interfalángica proximal. Chen et al. propusieron una reconstrucción en 2 pasos, que separa el primer paso de la transferencia articular de la segunda etapa, dedicada a la reconstrucción del mecanismo extensor. Su serie incluye 8 casos de reconstrucción de la articulación interfalángica proximal por etapas con un rango de movimiento promedio de 60.°10. En nuestro caso, se alcanzó el rango de movimiento pasivo de 85° y activo de 70° después de una segunda etapa en donde el principal objetivo fue la liberación de la placa volar, capsulotomía y el adelgazamiento de la isla cutánea.
Hume, Mary C., et al. en su estudio analizó las posiciones funcionales de las pequeñas articulaciones de la mano necesarias para la realización de actividades de la vida diaria como sostener un cubierto, un teléfono, usar un cepillo de dientes, peinarse entre otros. Los rangos de movimiento necesarios en la articulación interfalángica proximal variaron de 36° a 86° con un promedio de 60°. Nuestro paciente alcanzó un rango de movimiento activo de 70° por lo que, a diferencia de otros resultados reportados con rangos menores, podemos decir que es capaz de llevar a cabo actividades de vida diaria asegurando una mejor calidad de vida11.
No se han proporcionado pruebas para aclarar el efecto de la longitud del segmento intercalado en el arco de movimiento y el retraso de la extensión de la articulación interfalángica proximal reconstruida.
Hierner y Berger mencionaron que un injerto articular intercalado prolongado puede resultar en una pobre extensión de la articulación. Algunos autores recomiendan que el segmento intercalado tenga la misma longitud que el segmento extirpado (Chen et al., 1996; Dautel et al., 2004; Tsai y Wang, 1992), mientras que otros prefieren un segmento intercalado más corto (Foucher et al., 1994, 1990; Kimori et al., 2001). Nuestro paciente, con un segmento intercalado de la misma longitud que el segmento extirpado y con un periodo de rehabilitación continua por 5.5 meses, mantiene los rangos de extensión pasiva y activa similares al postoperatorio inmediato de la segunda intervención.
No obstante, de acuerdo con todas estas observaciones, el sobreinjerto no sería ideal porque demuestran que resultó en una contractura de flexión de la articulación interfalángica proximal reconstruida. Dautel et al. mencionan que el principal factor limitante en esta búsqueda de un mejor rango final de movimiento está relacionado con la anatomía del sitio donante. La mayoría de las veces, la articulación del dedo del pie interfalángica proximal del donante tiene un rango activo de movimiento que está lejos del promedio de 90° de una articulación interfalángica de la articulación proximal normal12. En nuestro caso se alcanzaron rangos activos de movimiento cercanos a 90°, creemos en parte, que el proceso de rehabilitación juega un papel fundamental en el éxito de este tipo de reconstrucciones y no tanto que algún refinamiento técnico permita resultados que vayan más allá de estos límites anatómicos. Sin embargo, todavía hay otras opciones para mejorar los resultados generales de esta cirugía. La reducción de la morbilidad en el sitio donante es una de estas opciones. Nuestro paciente comenzó la deambulación a los 2 meses tras la resección completa del segundo ortejo con inclusión de la articulación metatarsofalángica y fijación con clavo transdiafisario transversal, para la estabilización del metatarso distal. Dautel et al. explican que recolectar la transferencia con un pedículo corto a través de un abordaje dorsal limitado puede minimizar la morbilidad en el sitio donante mientras se reduce el tiempo total de operación. El abordaje que utilizamos en el sitio donador, fue dorsal extendido, con la procuración de un pedículo largo de 6cm. Consideramos un rdaje que facilita la visualización de estructuras, brinda un mayor calibre de vasos donadores y permite una anastomosis más segura en el sitio receptor, así como presentar mínima morbilidad tanto estética como funcional y sin prolongar el tiempo operatorio.
La reconstrucción articular con tejido autólogo vascularizado es una de las opciones más prometedoras para alcanzar los resultados más aceptables. En base a la experiencia de nuestro centro se demuestra que el uso de transferencia articular con segmento intercalado isométrico con isla de monitorización y en 2 etapas de reconstrucción, se pueden mantener rangos de movimiento tanto activo como pasivo suficientes para una adecuada función. Así mismo, consideramos que la disminución de la morbilidad del sitio donador y un periodo de rehabilitación continuo es fundamental en el éxito del procedimiento.
Conflictos de interésLos autores declaran NO tener conflictos de interés