La pericarditis tuberculosa representa un pequeño porcentaje de la tuberculosis extrapulmonar, cuyo diagnóstico aún constituye un reto por la variabilidad en su presentación. La terapia antimicrobiana dirigida es el pilar del tratamiento, el cual debe seguirse de manera cercana para evaluar las complicaciones asociadas. A continuación presentamos el caso de un hombre de 25 años de edad, previamente sano, quien cursó con el taponamiento cardiaco y la falla cardiaca aguda secundaria a la pericarditis tuberculosa, cuyo diagnóstico y factores de confusión jugaron un papel importante en el desarrollo del caso.
Tuberculous pericarditis represents a small percentage of extrapulmonary tuberculosis; its diagnosis still represents a challenge because of the variability of its presentation. Empirical antimicrobial therapy is the mainstay of treatment, which must be followed closely to assess any associated complications. The case of a 25-year old male, previously healthy, who developed cardiac tamponade and acute heart failure secondary to tuberculous pericarditis, whose diagnosis and confusion factors played an important role as the case progressed, is presented.
La pericarditis es una enfermedad inflamatoria del pericardio, esta puede presentarse de manera aislada o asociada a una enfermedad sistémica; su principal etiología es viral pero sus causas son variadas: bacteriana no tuberculosa, postraumática, postradiación, neoplásica, secundaria a patologías estructurales en el tejido adyacente, vasculitis, enfermedades del colágeno y por supuesto bacteriana tuberculosa entre otras. La clínica y los cambios electrocardiográficos son fundamentales para el diagnóstico, además, de los estudios imagenológicos para determinar la presencia del derrame pericárdico y evaluar la función miocárdica, incluyendo esencialmente la radiografía de tórax y el ecocardiograma; otros estudios radiológicos no son necesarios, excepto, cuando se requiere evaluar con detalle los engrosamientos inespecíficos de las capas del pericardio y para realizar un diagnóstico diferencial. Las principales complicaciones asociadas a la pericarditis aguda son: el taponamiento cardiaco, la pericarditis constrictiva y la pericarditis recurrente, entidades que no son excluyentes entre sí1.
La tuberculosis es una de las enfermedades infecciosas más letales en el mundo y según cifras de la Organización Mundial de la Salud en el año 2014, 9,6 millones de personas en el mundo desarrollaron la infección por el bacilo Mycobacterium tuberculosis, con unas muertes aproximadas en 1,5 millones; en Colombia para el mismo año se reporta una prevalencia de 39 por cada 100.000 habitantes y una incidencia de 33 por cada 100.000 habitantes, de los 12.321 casos notificados en el año 2014, solo 2.317 se atribuyeron a tuberculosis extrapulmonar2. De todos los casos de tuberculosis a nivel mundial, más o menos el 10% corresponde a las formas extrapulmonares y la pericarditis tuberculosa representa menos del 1% de estas formas de tuberculosis extrapulmonar, figurando como el 4% de todos los casos de pericarditis y hasta un 7% de las causas de taponamiento cardiaco. El diagnóstico es complejo, constituye un reto para el profesional de la salud, no obstante, la atención oportuna y el manejo apropiado disminuyen las complicaciones asociadas3. El aumento global en la infección del virus de inmunodeficiencia humana y en particular en algunas regiones del África ha influenciado el incremento de la pericarditis tuberculosa como forma particular de la tuberculosis extrapulmonar, cuya mortalidad en individuos con el virus de inmunodeficiencia humana negativo puede alcanzar hasta el 17% pero en aquellos pacientes con el virus de inmunodeficiencia humana positivo puede alcanzar hasta el 34%4. En Colombia existen pocos estudios que evalúen las características poblacionales y se han descrito algunos casos en la literatura nacional pero, generalmente, se considera que la prevalencia e incidencia encajan dentro de la distribución de la enfermedad a nivel mundial. Hasta el momento de la publicación de este artículo no se habían reportado casos a nivel nacional del taponamiento cardiaco por pericarditis tuberculosa en pacientes no inmunodeprimidos5–9.
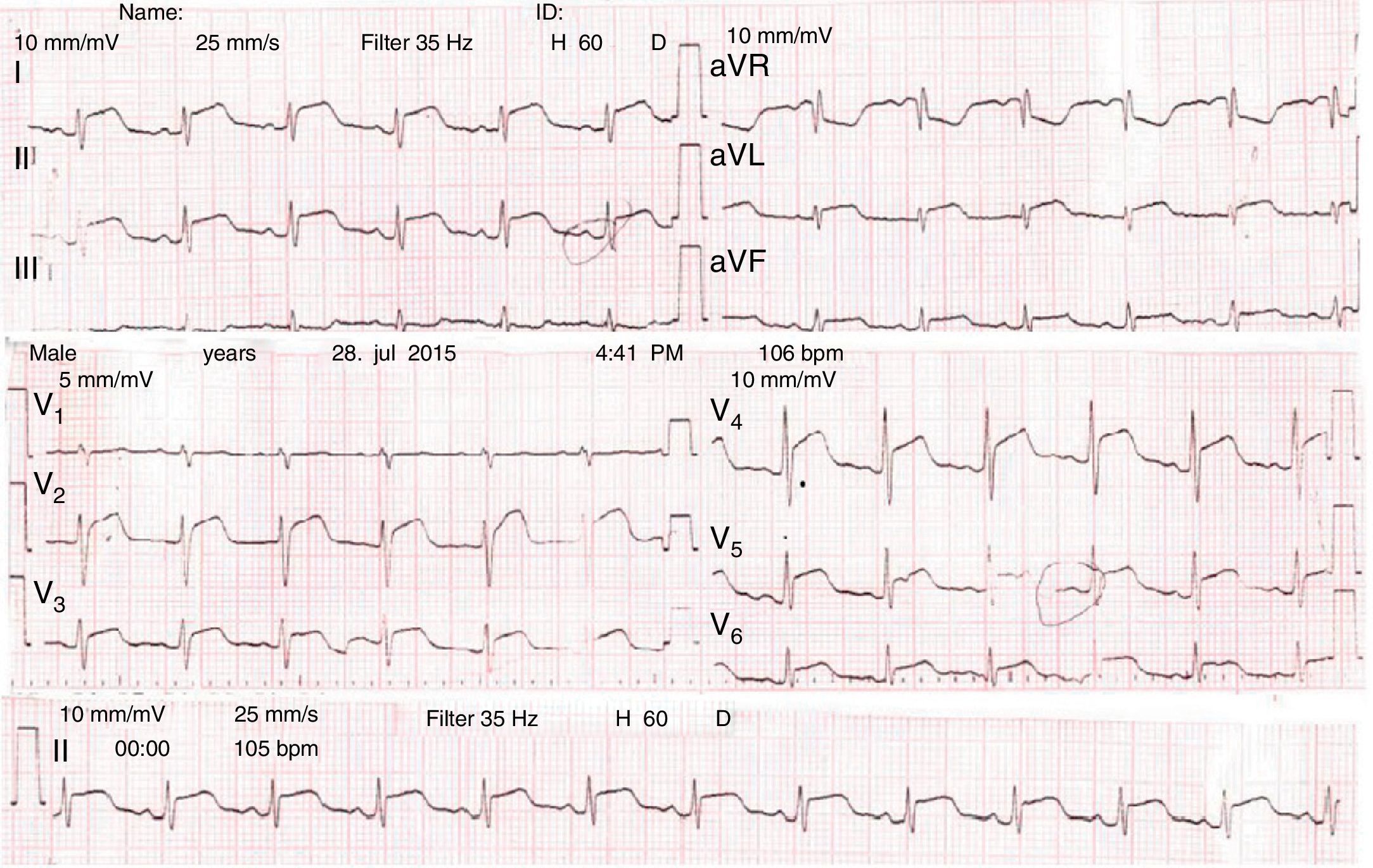
Descripción del casoUn paciente de género masculino de 25 años de edad, sin antecedentes de importancia quien ingresa al servicio de urgencias por cuadro clínico de aproximadamente 5 días de evolución consistente en dolor torácico bilateral tipo punzada, no irradiado, intensidad fluctuante hasta llegar a 10/10 en la escala visual análoga del dolor, que se exacerba con la inspiración y se asocia a disnea inicialmente de moderados esfuerzos que posteriormente progresa en reposo. En la revisión por sistemas el paciente refiere aparición de forúnculos ocasionales de larga data en diferentes partes del cuerpo y fiebre, rinorrea y tos seca ocasional hace 15 días con resolución espontánea. El paciente niega consumo de sustancias psicoactivas, conductas sexuales de riesgo, diaforesis nocturna o pérdida de peso. Al examen físico de ingreso se encuentra hemodinámicamente estable, sin signos clínicos de bajo gasto, signos vitales en rango de normalidad, no ingurgitación yugular, auscultación cardiopulmonar normal. Dentro de los paraclínicos se toma un electrocardiograma (ver fig. 1) que evidencia elevación difusa del segmento ST con infradesnivel del segmento PR en todas las derivaciones excepto en aVR donde se observa supradesnivel del segmento PR. Se realizó ultrasonido al lado de la cama del paciente con ventana cardiaca que muestra una contracción difusamente comprometida y derrame pericárdico anterior y posterior (ventana subxifoidea de la columna del líquido posterior de 13mm y anterior de 11mm). Se realizó el diagnóstico de la pericarditis con derrame pericárdico asociado, se implantó un catéter venoso central dado el riesgo de descompensación hemodinámica y se inició manejo con antiinflamatorio no esteroideo y colchicina. Luego de la estabilización inicial se realizó el ecocardiograma transtorácico que documentó hipoquinesia generalizada, derrame pericárdico leve a moderado con fracción de eyección del ventrículo izquierdo del 29% (reportando aumento en las presiones de fin de sístole en el ventrículo izquierdo con volumen de fin de sístole aproximado de 70 cm3 y volumen de fin de diástole aproximado de 99 cm3) por lo que se decidió trasladar al paciente a la unidad de cuidados intensivos.
Durante la estancia en la unidad de cuidados intensivos el paciente presentó choque de origen cardiogénico y se inició manejo con el levosimendan y el milrinone, posteriormente, presentó deterioro hemodinámico, signos clínicos y paraclínicos de bajo gasto razón por la cual se inició manejo vasopresor con la noradrenalina. Pese al tratamiento hasta el momento descrito no se obtuvo adecuada respuesta y se implantó un dispositivo de asistencia ventricular con balón de contrapulsación con previa realización de la coronariografía que mostró las arterias epicárdicas sanas. Los reportes de hemocultivos arrojaron resultados negativos y se ampliaron los estudios para el virus de inmunodeficiencia humana, el citomegalovirus, el virus del herpes simple tipo I y tipo II, el virus de la hepatitis A, B y C, y los estudios para enfermedades del colágeno, con resultados igualmente negativos.
El paciente persiste con curso clínico desfavorable y adicional a las características clínicas de choque cardiogénico, exhibe disminución de las resistencias vasculares periféricas y aumento sostenido de la leucocitosis y reactantes de fase aguda por lo que se inicia cubrimiento antibiótico empírico de amplio espectro con la vancomicina y el meropenem. Se realizó el ecocardiograma de control con progresión del derrame pericárdico y el taponamiento cardiaco por lo que se solicita concepto de cirugía cardiovascular que consideró realizar pericardiocentesis, se obtuvo aproximadamente 500 cm3 de líquido purulento por lo que se dejó catéter de drenaje.
Se obtienen estudios del líquido pericárdico observando citoquímico con aumento de las células de predominio polimorfonucleares y adenosin deaminasa en dicho líquido de 70,2 U/L la cual es positiva, se realizó el diagnóstico de pericarditis tuberculosa con taponamiento cardiaco asociado, se realizan exámenes de extensión con baciloscopias de esputo y cultivo para micobacterias negativas, se inició de inmediato el tratamiento antituberculoso tetraconjugado (rifampicina, isoniazida, pirazinamida y etambutol) asociado al ciclo de corticoide por 11 semanas con reducción gradual. Posteriormente, el paciente presentó evolución hacia la mejoría y se decidió el retiro del soporte hemodinámico y ventilatorio, el ecocardiograma de control que mostró mejoría de la función ventricular con una fracción de eyección del ventrículo izquierdo del 50% y con un derrame pericárdico escaso persistente con detritos en su interior; dada su adecuada evolución, posteriormente, al paciente se le dio egreso hospitalario, se le realizó seguimiento telefónico cada dos semanas y visita por consulta externa mensual durante 6 meses, persistiendo durante el proceso de seguimiento sin disnea con las actividades físicas habituales (Clasificación de la New York Heart AssociationI/IV) y con el ecocardiograma de control reportado como normal con fracción de eyección del ventrículo izquierdo en el 70%.
DiscusiónLa pericarditis tuberculosa es una manifestación infrecuente de la tuberculosis extrapulmonar en nuestro medio, aunque es considerada epidemiológicamente significativa en el continente africano, particularmente, en aquellos pacientes con gran derrame pericárdico asociado a la coinfección con el virus de inmunodeficiencia humana. El compromiso pericárdico por el bacilo M. tuberculosis puede ser secundario a diseminación linfática retrógrada de los nódulos linfáticos peritraqueales, peribronquiales o mediastinales sin dejar de lado otras formas menos frecuente como la diseminación hematógena o producto de una infección contigua (pulmón, pleura, costillas, diafragma e incluso peritoneo). Se han descrito 4 estadios patológicos que incluyen la formación temprana de los granulomas con acúmulo de exudado fibrinoso que luego se combina con la presencia del líquido serosanguinolento que al absorberse condiciona la aparición de cambios estructurales en el pericardio (engrosamiento, colagenosis y fibrosis) asociado a la organización de caseificación granulomatosa teniendo como estadio final la presencia de la cicatrización fibrosa con o sin depósitos de calcio, lo que explica la presencia de la pericarditis constrictiva. Teniendo en cuenta los estadios fisiopatológicos descritos, la pericarditis tuberculosa puede presentarse como derrame pericárdico (con la posibilidad de tener taponamiento cardiaco como el caso actual), pericarditis constrictiva o incluso una mezcla de ambas10. Los signos y síntomas son inespecíficos y van a depender del estadio de la enfermedad, no obstante, durante el curso de la enfermedad es frecuente la presencia de fiebre, pérdida de peso, sudoración nocturna, fatiga, dolor torácico con o sin irradiación y signos de congestión como edema, ascitis, hepatomegalia, ingurgitación yugular asociado a velamiento de los ruidos cardiacos, “golpe diastólico”, sonido diastólico agudo y la división súbita del segundo ruido cardiaco durante la inspiración11. Si revisamos detenidamente llegar a una sospecha clínica para este caso particular es difícil pues no se tenían los factores clínicos.
Desligar la infección del virus de inmunodeficiencia humana a la pericarditis tuberculosa sería no reconocer la evidencia que dio paso al estudio fisiopatológico de la enfermedad y las características hasta ahora descritas. Se conoce hoy el patrón de respuesta inmunológica diferencial en la pericarditis tuberculosa entre los pacientes con y sin virus de inmunodeficiencia humana12, pero aún se sabe poco sobre aquellos factores de riesgo que se asocian a la tuberculosis extrapulmonar en los pacientes inmunocompetentes. El tabaquismo y el alcohol parecen ser factores protectores de las formas conocidas de la tuberculosis extrapulmonar mientras que la edad temprana y el género femenino pueden verse implicados como factores de riesgo13,14, de hecho, en un estudio realizado en nuestro país confirma que únicamente la edad se asocia como factor de riesgo de desarrollar pericarditis tuberculosa en pacientes sin coinfección por el virus de la inmunodeficiencia humana6. Un estudio realizado recientemente en los Estados Unidos no encontró diferencias significativas en cuanto a la edad, el sexo o la raza15, por lo que enfocarse en las diferencias de los factores demográficos para explicar la presencia de la pericarditis tuberculosa como una de las maneras de la tuberculosis extrapulmonar puede ser conflictivo. La respuesta inmune puede ser la clave de las diferencias descritas si tenemos en cuenta la asociación fuerte que se ha encontrado entre la tuberculosis extrapulmonar y la presencia de polimorfismos del purinoreceptor 7 (P2X7), el cual a través de las vías de señalización celular favorece la eliminación de las micobacterias por los macrófagos, así como ciertas referencias del papel de la interleucina 10 (IL-10), el factor de necrosis tumoral alfa (TNFα) y el interferón gamma (IFN γ)16.
En cuanto a las ayudas diagnósticas iniciales, se hace indispensable la realización de un electrocardiograma en el cual podemos ver los hallazgos sugestivos de la pericarditis como son: la elevación difusa del segmento ST, la depresión del segmento PR y las inversiones de la onda T. La radiografía aporta igualmente información útil y permite realizar el descarte de otras patologías en el diagnóstico diferencial. La ecocardiografía arroja diferentes datos importantes como la estimación de la cantidad de líquido presente en la cavidad pericárdica, la medición del flujo y las variables hemodinámicas. Cabe resaltar que ningún hallazgo en estos estudios es propio de la pericarditis tuberculosa; para acercarse al diagnóstico certero es entonces necesaria la confirmación microbiológica en un cultivo o en una muestra histopatológica del bacilo aunque se puede realizar un diagnóstico probable ante la presencia de: pericarditis asociada infección por el bacilo en alguna otra localización, exudado linfocítico con elevación de los niveles de ADA (> 50 U/L) o pruebas inmunológicas, por ejemplo: la cuantificación del interferón gamma y la adecuada respuesta al tratamiento antituberculoso. Para el caso discutido se tenían diferentes factores de confusión teniendo en cuenta la leucocitosis importante y el citoquímico del líquido pericárdico que era de predominio polimorfonuclear. Se consideró probable el diagnóstico de la pericarditis tuberculosa teniendo en cuenta los niveles elevados de la ADA que de acuerdo a una revisión sistemática y metaanálisis la cual evalúo la utilidad de la ADA con punto de corte de>40 U/L encontrando una sensibilidad del 88%, especificidad del 88%, un valor predictivo positivo del 83% y un valor predictivo negativo del 88%17. Considerando que el paciente en discusión no cuenta con enfermedades que puedan arrojar falsos positivos (por ejemplo: enfermedades del colágeno) se piensa que la aproximación diagnóstica que justifica el tratamiento antituberculoso es apropiada y se ve reflejada en la mejoría clínica del paciente, soportando aún más el diagnóstico.
El tratamiento de la pericarditis es en esencia el mismo que para la tuberculosis pulmonar, un total de 6 meses para los pacientes que no tienen asociado el virus de inmunodeficiencia humana y hasta 12 meses para los pacientes con el virus de imnunodeficiencia humana positivo, la primera fase del tratamiento comprende 2 meses de 4 medicamentos (rifampicina, isoniazida, pirazinamida y ethambutol), y luego la segunda fase únicamente con rifampicina e isoniazida. Con este tratamiento se logran disminuir las tasas de mortalidad en estos pacientes hasta un 10-20%18.
El uso de esteroides en la pericarditis tuberculosa ha sido debatido en diferentes momentos, sin embargo, existe evidencia que sustenta su uso en los pacientes que no tienen coinfección por el virus de inmunodeficiencia humana (debido al aumento del riesgo de neoplasias asociadas al virus de inmunodeficiencia humana), y que tienen derrames pleurales extensos o signos tempranos de la pericarditis constructiva; para los adultos se utiliza la prednisolona 60mg/día por 4 semanas, luego 30mg/día por 4 semanas, luego 15mg/día por 2 semanas, y finalmente 5mg/día por 1 semana más, este esquema ha demostrado disminuir la prevalencia de la pericarditis constrictiva y el número de días de hospitalización, reflejándose en la reducción de la necesidad de pericardiectomía, el tiempo de los síntomas y la reacumulación del líquido pericárdico21,22.
La pericarditis constrictiva secundaria a la pericarditis tuberculosa es esperable si se revisan los estadios fisiopatológicos mencionados anteriormente, no obstante, va a depender del momento del diagnóstico y de la instauración del tratamiento antituberculoso. Al revisar otras causas de la pericarditis y su asociación con la pericarditis constrictiva se ha encontrado que el riesgo de desarrollarla es mayor en los pacientes con la pericarditis tuberculosa, y se estima que se puede desarrollar entre el 17 y el 40%, aunque algunos autores estiman que puede llegar hasta el 60%19,20.
La realización de la pericardiocentesis va a depender del tamaño del derrame pericárdico (> 10mm), de la presencia del taponamiento evidenciado clínica o ecocardiográficamente, de la sospecha de la entidad infecciosa y/o tuberculosa como etiología para realizar estudios del líquido y cuando haya derrame pericárdico crónico por más de 3 meses23. La pericardiectomía hoy en día está recomendada para pacientes no respondedores o que empeoren pese a la terapia antituberculosa descrita durante 4-8 semanas, aunque es considerada una recomendación de expertos19,21. Un estudio reveló que luego de un episodio de la pericarditis, la terapia médica, por ejemplo: combinando los aniinflamatorios no esteroideos, la colchicina y los esteroides; es efectiva para prevenir la recurrencia de la pericarditis y que debe reservarse la pericardiectomía en pacientes cuyo estilo de vida se ve comprometido por los episodios de recurrencia24. Otros medicamentos como la azatioprina, la ciclosporina, la ciclofosmamida y el metrotexate se han mostrado como la opción terapéutica antes de intentar los procedimientos quirúrgicos pero en el caso de la pericarditis tuberculosa no hay estudios que sustenten su uso25. La pericardiectomía como procedimiento invasivo conlleva riesgos y para el caso de la pericarditis tuberculosa la mortalidad puede ascender hasta el 16%26, aunque las complicaciones postoperatorias van a depender del abordaje, teniendo mejores resultados la pericardiectomía total aun siendo procedimentalmente más compleja de lograr27,28. Definir el momento quirúrgico depende del tiempo del diagnóstico y de las características clínicas asociadas, pues una vez se instaure la pericarditis constrictiva el compromiso funcional es esperable por lo que se recomienda individualizar de acuerdo al estado del paciente el cual es el principal factor determinante del momento quirúrgico29.
ConclusiónLa pericarditis tuberculosa es una forma infrecuente de la patología cardiaca, sus características clínicas no son precisas y llegar al diagnóstico definitivo a través de la confirmación microbiológica no siempre resulta fácil. El advenimiento de la terapia antituberculosa y la terapia antiretroviral han modificado el curso de la enfermedad por lo que un tratamiento oportuno proporciona mejores indicadores en cuanto a la morbimortalidad. Se reconocen los beneficios de la terapia con esteroides, sin embargo, se recomienda el seguimiento cercano para determinar la necesidad de procedimientos invasivos ante los signos clínicos y paraclínicos del compromiso funcional cardiaco.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de los pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de los pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.