Los Programas de Rehabilitación Cardiaca han adquirido gran relevancia como herramienta para mejorar el pronóstico y la calidad de vida de pacientes que han presentado un síndrome coronario agudo.
ObjetivoEvaluar los resultados de un programa de rehabilitación cardiaca a medio plazo.
Materiales y métodosEstudio descriptivo retrospectivo de 121 pacientes que presentaron un síndrome coronario agudo y fueron incluidos en el programa de rehabilitación cardiaca. Se analizaron las características demográficas, antropométricas, analíticas y de capacidad funcional a la inclusión, tras finalizar el programa presencial y a los 12 meses.
ResultadosLa edad media fue 54±7 años. El factor de riesgo cardiovascular más prevalente fue el sobrepeso/obesidad (88,4%). Tras la finalización del programa de rehabilitación cardiaca disminuyeron significativamente los valores de colesterol LDL (81,1±28,7 vs. 76,5±31,5mg/dl; p 0,03). Un porcentaje significativo de diabéticos alcanzaron objetivos de Hb A1c <7% (50% vs. 68,5%; p 0,01). El perímetro abdominal mostró una disminución estadísticamente significativa (100,8±12,8 vs. 99,5±12,3cm; p 0,004). El 89,3% de los pacientes mejoraron su capacidad funcional. En la revisión anual la mayoría de los parámetros estudiados mostraron una discreta tendencia negativa. Un 47,36% de los fumadores a la inclusión mantenían el hábito tabáquico al año.
ConclusionesLos programas de rehabilitación cardiaca mejoran el control de los factores de riesgo cardiovascular, cambios de estilo de vida y capacidad funcional en los pacientes que han sufrido un síndrome coronario agudo. Es preciso reforzar las estrategias de control para mantener estos beneficios a medio-largo plazo.
Cardiac rehabilitation programmes have become a very important tool for improving the prognosis and quality of life of patients that have suffered an acute coronary syndrome.
ObjectiveTo evaluate the medium-term results of a cardiac rehabilitation programme.
Materials and methodsA descriptive study of 121 patients that presented with an acute coronary syndrome and were included in a cardiac rehabilitation programme. An analysis was performed on the demographic and anthropometric characteristics, as well as laboratory tests and functional capacity on inclusion, after finishing the programme, and at 12 months.
ResultsThe mean age of the patients was 54±7 years. The most prevalent cardiovascular risk factor was overweight / obesity (88.4%). After finishing the cardiac rehabilitation programmes, the LDL Cholesterol values significantly decreased (81.1±28.7 vs. 76.5±31.5mg/dl; P=.03). A significant percentage of diabetics reached objectives of an Hb A1c <7% (50% vs. 68.5%; P=.01). The abdominal circumference showed a statistically significant decrease (100.8±12.8 vs. 99.5±12.3cm; P=.004). An improvement in functional capacity was observed in 89.3% of the patients. In the annual review, the majority of the parameters studied showed a slight negative trend. Just under half (47.36%) of smokers at inclusion maintained the tobacco habit at one year.
ConclusionsCardiac rehabilitation programmes improve the control of cardiovascular risk factors, changes in life style and functional capacity in patients that had suffered an acute coronary syndrome. Control strategies need to be enforced in order to maintain these benefits in the medium-long term.
La incidencia de cardiopatía isquémica continúa siendo elevada y representa la principal causa de muerte mundial con un incremento de su incidencia en las poblaciones más jóvenes1. Por otro lado, el síndrome coronario agudo - forma de expresión más frecuente y dramática de la cardiopatía isquémica - sigue siendo una de las principales causas de mortalidad, morbilidad y costo sanitario en España2.
En la actualidad, el conocimiento de los principales factores de riesgo cardiovascular (factor de riesgo cardiovascular) modificables de la cardiopatía isquémica permite definir e implantar estrategias de prevención. La información actualmente disponible acerca del riesgo coronario atribuible a cada uno de los factores de riesgo cardiovascular en la población española es muy limitada y recientes estudios parecen atribuir un valor muy significativo al sobrepeso en ambos sexos y al tabaquismo en varones3.
La historia natural de la enfermedad coronaria con frecuencia desemboca en la recurrencia de cuadros isquémicos agudos, lo que conduce a una disminución progresiva de la capacidad funcional del paciente, deterioro grave dentro de la esfera psicológica y finalmente, disminución de la esperanza de vida. Para evitar esta evolución natural ha sido fundamental el desarrollo de programas con estrategias terapéuticas integrales que comprendan todas las áreas de prevención secundaria. Con el fin de satisfacer estas necesidades nacieron los primeros programas de rehabilitación cardiaca. A lo largo de estos años numerosas publicaciones han mostrado resultados favorables en pacientes con cardiopatía isquémica que son incluidos en programas de rehabilitación cardiaca4,5. De hecho, en la actualidad, estos programas se consideran seguros y efectivos y son una recomendación de clase I en las Guías de Práctica Clínica6,7. Sin embargo, pese a ello, sólo el 10 al 30% de los pacientes con indicación son incluidos (3% en España) y, a día de hoy, siguen persistiendo algunas dudas dentro de la comunidad científica, básicamente en lo que respecta a sus beneficios médicos y a su seguridad8,9.
El objetivo del estudio fue analizar los resultados a medio plazo de un programa de rehabilitación cardiaca en aquellos pacientes que habían sido rehabilitados tras sufrir un evento coronario agudo.
Materiales y métodosPoblación del estudioEstudio observacional de corte transversal y retrospectivo en el que se incluyeron todos aquellos pacientes con diagnóstico de síndrome coronario agudo remitidos de forma consecutiva al programa de rehabilitación cardiaca del Hospital Nuestra Señora de Gracia de Zaragoza en el periodo comprendido desde abril de 2015 hasta enero de 2016. Los pacientes no debían presentar criterios específicos de exclusión y debían haber completado un seguimiento mínimo de al menos un año desde la finalización del programa presencial. Los criterios de exclusión fueron:
- -
Varones ≥ 65 años y mujeres ≥ 70 años.
- -
Estar pendiente de cirugía de revascularización coronaria y/o de recambio valvular.
- -
Inestabilidad clínica consistente en presencia de arritmias malignas incontrolables, angina inestable o enfermedades sistémicas descompensadas.
- -
Miocardiopatía hipertrófica obstructiva grave.
- -
Disección de aorta.
- -
Trastornos psiquiátricos mayores no controlados.
- -
Enfermedad maligna activa o con mal pronóstico vital.
- -
Negativa del paciente a realizar cualquiera de las partes integrantes del programa o imposibilidad de asistir al programa completo.
En aquellos pacientes que no acudieron a la visita programada a los 12 meses se obtuvo la información requerida mediante revisión de historia clínica electrónica y/o entrevista telefónica. Todos los pacientes seleccionados dieron su consentimiento informado por escrito en el momento de la inclusión y el estudio fue aprobado por el Comité de Ética local.
Descripción del programa de rehabilitación cardiaca presencialEl programa de rehabilitación cardiaca presencial – también conocido como fase II o de aprendizaje- se inició aproximadamente entre uno y dos meses tras el alta hospitalaria y tuvo una duración de ocho semanas.
Básicamente, consistió en:
- -
Consulta de inclusión: incluyó anamnesis exhaustiva, exploración física, datos antropométricos, ajuste del tratamiento farmacológico, analítica completa y firma de consentimientos informados.
- -
Ergometría inicial: los pacientes se sometieron a un test de esfuerzo máximo y/o limitado por síntomas cuyo resultado, combinado con otros datos clínicos, ayudó a realizar una estratificación de riesgo correcta. A partir de estos datos se elaboró un programa de entrenamiento físico supervisado. En caso de inducirse isquemia con bajas cargas se aconsejó realizar una coronariografía previa a la inclusión en el programa. Tras completar las ocho semanas del programa presencial se realizó un nuevo test de esfuerzo en el que se reevaluó la capacidad funcional del paciente.
- -
Programa de entrenamiento físico aeróbico supervisado: programa individualizado, hecho en el gimnasio del hospital con cicloergómetro y/o tapiz rodante durante 30 minutos diarios, 3 días a la semana durante 8 semanas, acompañado de ejercicios de flexibilidad, estiramiento muscular, ejercicios de resistencia y un programa de marchas domiciliario. En aquellos pacientes sin inducción de isquemia miocárdica en el test de esfuerzo se aplicó un plan de entrenamiento progresivo durante las 8 semanas según la fórmula de Karvonen10.
- -
Programa psicológico: consistió en una evaluación inicial psicológica individualizada y terapias de intervención.
- -
Programa educativo: aprendizaje de modificación del estilo de vida, control de factores de riesgo cardiovascular, asesoramiento nutricional mediante charlas educativas y folletos informativos. Este aprendizaje fue destinado tanto al paciente como a su entorno familiar más próximo.
- -
Consultas para intervenciones específicas: consejo sociolaboral, consulta antitabaco, consulta dietética, consulta de disfunción sexual, etc.
- -
Informe médico: indicaciones personalizadas sobre la actividad física a realizar y recomendaciones en cuanto a la reincorporación laboral tras el alta.
A partir de ese momento, el paciente rehabilitado iniciaba la fase III del programa – fase que se prolongará el resto de su vida-, con seguimiento durante el primer año por parte de la Unidad y programándose una revisión en consulta a los 12 meses.
Variables del estudioFueron recogidas de forma retrospectiva y almacenadas en una base de datos para su análisis estadístico correspondiente, utilizando como fuente de datos la revisión de las historias clínicas. Se analizaron las características socio-demográficas de los pacientes en el momento de la inclusión.
Respecto al diagnóstico clínico se identificó mediante el informe de alta hospitalaria si el paciente había presentado un síndrome coronario agudo con elevación del ST (SCACEST) o sin elevación de ST (SCASEST). También se consideró el número de vasos enfermos y si la revascularización había sido completa o incompleta.
Dentro del estudio de los factores de riesgo cardiovascular se hizo constar si el paciente había presentado antecedentes familiares de cardiopatía isquémica precoz – familiares de primer grado menores de 60 años en varones y de 65 en mujeres-. Asimismo, se investigaron los principales factores de riesgo cardiovascular modificables. Se consideró hipertensión valores de presión arterial ≥ 140/90mm Hg o estar en tratamiento antihipertensivo. Los lípidos se midieron mediante técnicas enzimáticas. Se definió hipercolesterolemia como colesterol total ≥ 200mg/dl o estar en tratamiento farmacológico. La glucemia se midió con la técnica de glucosa oxidasa y la diabetes se definió como dos determinaciones de glucemia basal en ayunas ≥ 126mg/dl o valores de Hb A1c ≥ 6,5% o estar en tratamiento con antidiabéticos orales o insulina.
Los datos de exploración física y antropométricos se midieron con procedimientos estandarizados tanto al inicio como al final del programa presencial, así como en la visita de seguimiento al año. Se calculó el índice de masa corporal dividiendo el peso en kilogramos por el cuadrado de la talla en metros y se definió sobrepeso como índice de masa corporal entre 25-29kg/m2 y obesidad como índice de masa corporal ≥ 30kg/m2. Se consideró obesidad abdominal la circunferencia de la cintura ≥ 102cm en varones y ≥ 88cm en mujeres.
La capacidad funcional del paciente fue evaluada mediante los equivalentes metabólicos (MET- unidad de medida del índice metabólico) alcanzados en cada test de esfuerzo máximo o limitado por síntomas.
Finalmente, en la revisión anual se investigó sobre la adherencia a la dieta mediterránea mediante el Cuestionario Predimed11, siendo positiva en el caso de obtener una puntuación superior a 10 puntos. La adherencia al tratamiento farmacológico fue analizada mediante el cuestionario de Morisky simplificado12, considerando cumplidor aquel paciente que respondía correctamente a las cuatro preguntas. La adherencia al ejercicio físico se consideró completa si, en términos generales, el paciente realizaba de forma rutinaria la tabla de entrenamiento físico individualizado prescrito al alta. En el caso de los pacientes fumadores se interrogó sobre su situación (abstinencia o no), realizándose cooximetría de control. Asimismo se hizo una nueva determinación analítica y control de datos de exploración física y antropométricos.
Análisis estadísticoLas variables categóricas se expresaron en forma de frecuencias y porcentajes (%). Las variables cuantitativas se expresaron en forma de media±desviación estándar (DE) o como medianas [intervalo intercuartílico] en el caso de los periodos de tiempo. Se evaluó la normalidad de la distribución de las variables cuantitativas mediante la prueba de Kolmogorov-Smirnov. Las comparaciones entre variables cualitativas se llevaron a cabo mediante la prueba de χ2 (o prueba exacta de Fisher si las frecuencias esperadas eran menores de 5). Las comparaciones entre variables cuantitativas se realizaron mediante las pruebas de la t de Student o la U de Mann-Whitney. La mediana de valores de las variables cuantitativas se comparó con la prueba de rango con signo de Wilcoxon para datos emparejados. Los valores de p <0,05 se consideraron estadísticamente significativos. El análisis estadístico se realizó con el Programa SPSS versión 21 (SPSS, Inc; Chicago, Illinois, Estados Unidos).
ResultadosDesde abril de 2015 a enero de 2016 se remitieron de forma consecutiva 169 pacientes al programa de rehabilitación cardiaca del Hospital Nuestra Señora de Gracia desde los principales hospitales de la Comunidad Autónoma de Aragón. De todos ellos, 148 habían presentado un síndrome coronario agudo según venía referido en el diagnóstico de alta hospitalaria. Tras la revisión de los criterios de exclusión se aceptaron 131 pacientes para el programa presencial. En la entrevista inicial 9 pacientes declinaron su inclusión por motivos personales y un paciente falleció por causa no cardiovascular antes de su inicio. Finalmente, 121 pacientes completaron el programa, de los cuales, 115 acudieron a la revisión anual. Mediante revisión de la historia clínica electrónica y/o entrevista telefónica se investigó cada uno de los puntos objetivo en los 6 pacientes restantes.
En la tabla 1 se exponen con detalle las características demográficas y clínicas y los factores de riesgo cardiovascular de los pacientes en el momento de la inclusión. La edad media en ambos sexos fue muy similar (varones 56±6,5 años, rango 33-66 años; mujeres 53,7 años±9,7 años, rango 36-69 años), prevaleciendo el género masculino (81,8%). En el estudio predominaron los pacientes con diagnóstico de SCACEST (55,4%) y enfermedad coronaria de un solo vaso (46,3%); el procedimiento terapéutico más habitual fue la revascularización percutánea completa (82,6%). El sobrepeso/obesidad (88,4%), el estrés (84,3%) y los antecedentes familiares de cardiopatía isquémica precoz (55,4%) fueron los factores de riesgo más prevalentes.
Características demográficas, clínicas y de los factores de riesgo cardiovascular de la población estudiada en el momento de la inclusión (n=121)
| Edad | |
| Media±DE | 54±7,1 |
| Mediana (intervalo intercuartílico) | 55 [50-59] |
| Intervalo | 33-69 |
| Sexo, n (%) | |
| Varones | 99 (81,8) |
| Mujeres | 22 (18,2) |
| Situación laboral, n (%) | |
| ILT | 88 (72,7) |
| Jubilado | 16 (13,2) |
| Tareas domésticas | 8 (6,6) |
| Desempleado | 9 (7,4) |
| Diagnóstico clínico, n (%) | |
| SCACEST | 67 (55,4) |
| SCASEST | 54 (44,6) |
| Número de vasos enfermos, n (%) | |
| Uno | 56 (46,3) |
| Dos | 41 (33,9) |
| Tres | 24 (19,8) |
| Revascularización, n (%) | |
| Completa | 100 (82,6) |
| Parcial | 20 (16,5) |
| No revascularizado | 1 (0,8) |
| Factores de riesgo cardiovascular, n (%) | |
| HTA | 62 (51,2) |
| Hipercolesterolemia | 62 (51,2) |
| Diabetes | 30 (24,8) |
| Hipertrigliceridemia | 26 (21,5) |
| Sedentarismo | 60 (49,6) |
| Sobrepeso/Obesidad | 107 (88,4) |
| Antecedentes familiares de cardiopatía isquémica precoz | 67 (55,4) |
| Estrés | 102 (84,3) |
| SAHS | 17 (14) |
| Tabaquismo | 57 (47,1) |
| Antecedentes personales de cardiopatía isquémica | 15 (12,4) |
DE: desviación estándar; ILT: incapacidad laboral transitoria. SCACEST: síndrome coronario agudo con elevación de ST; SCASEST: síndrome coronario agudo sin elevación de ST; HTA: hipertensión arterial; SAHS: síndrome de apnea-hipopnea del sueño.
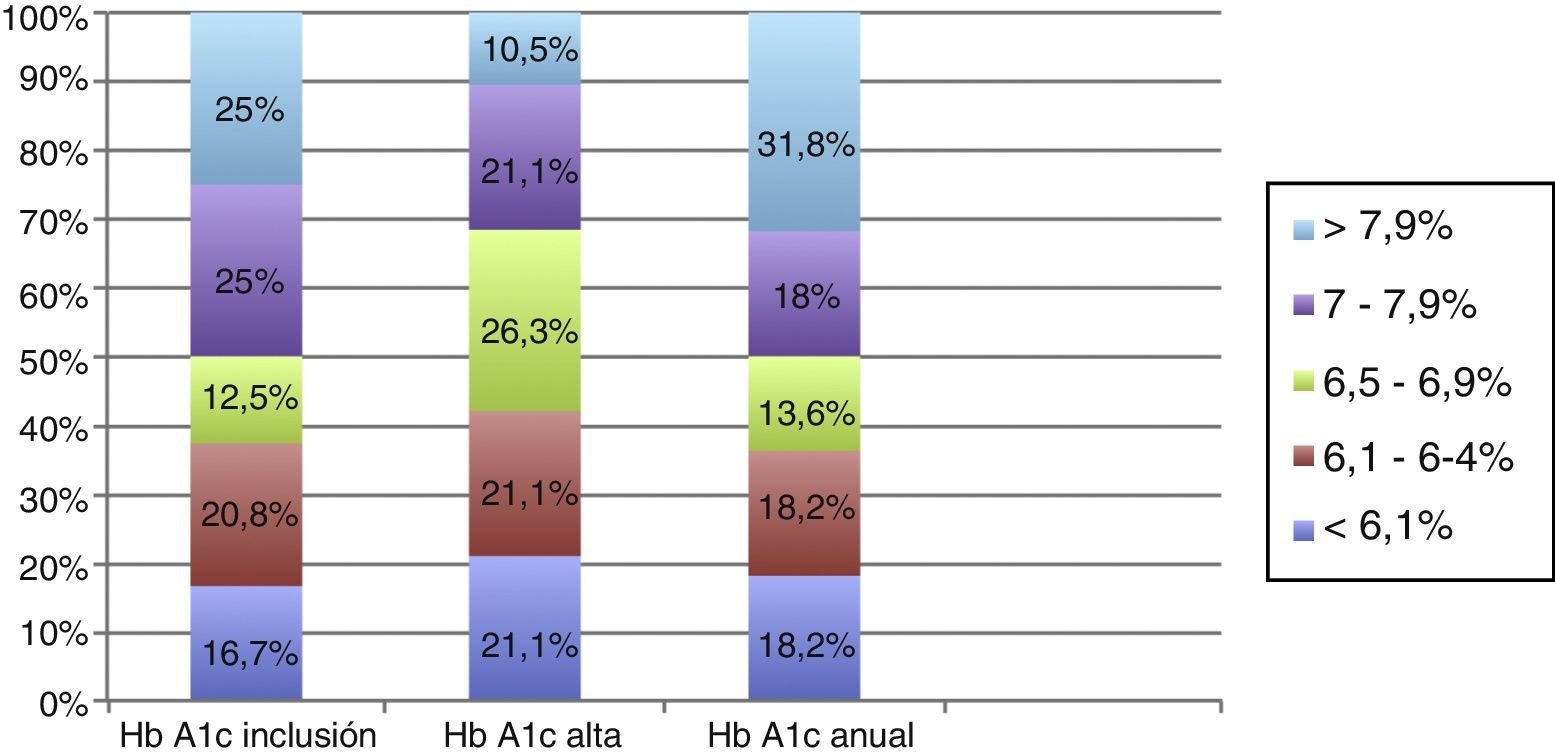
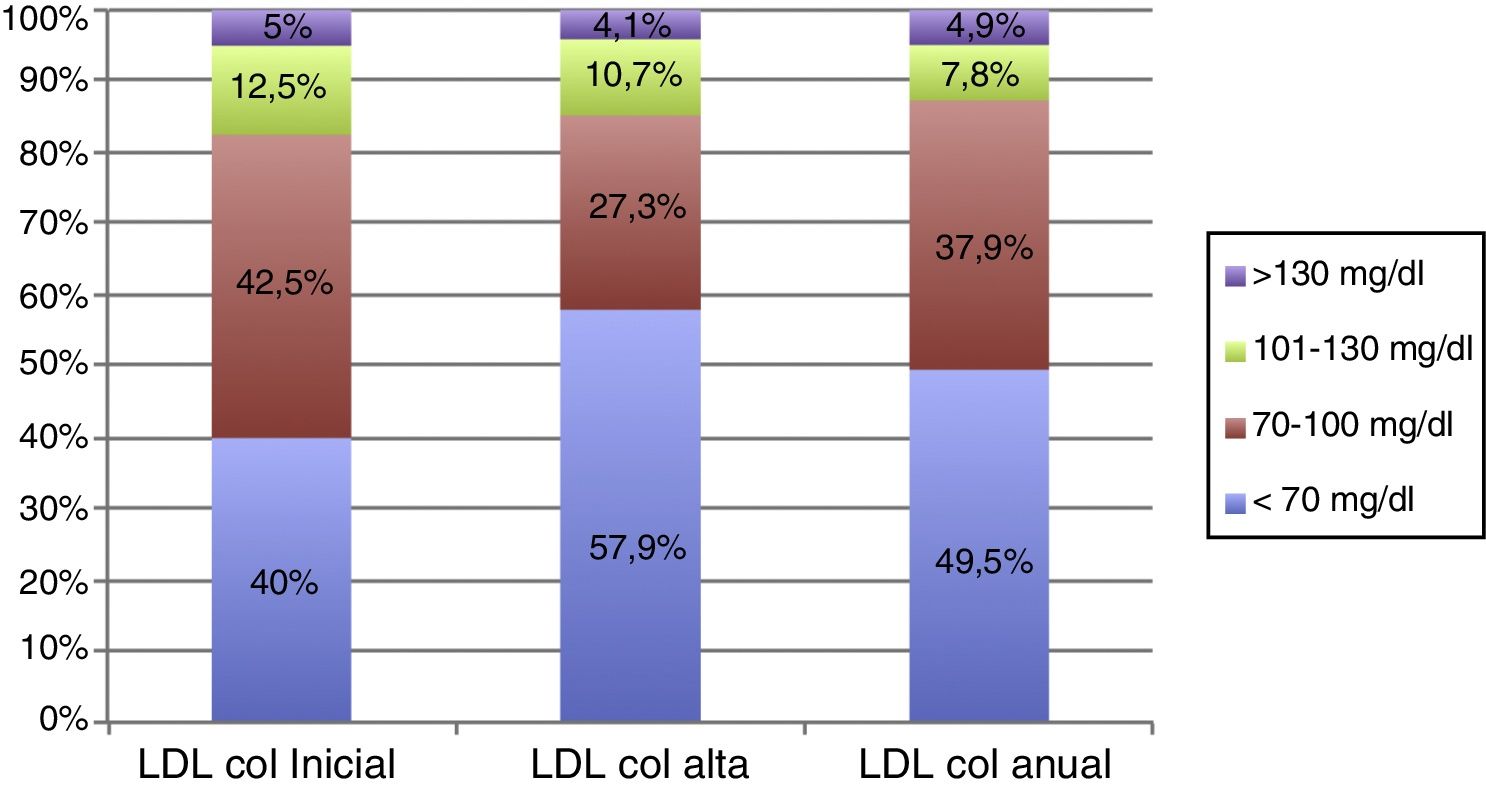
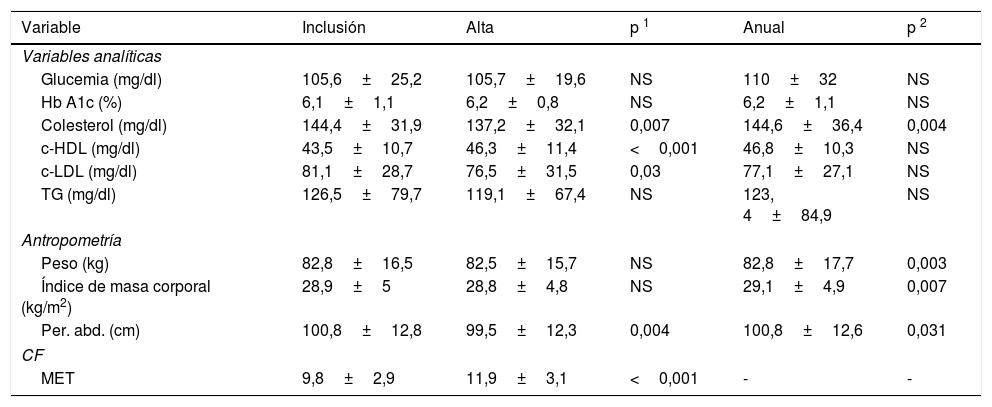
En la tabla 2 se detallan los valores medios analíticos, antropométricos y de rendimiento ergométrico recogidos durante la inclusión, al alta del programa y al año. En lo que respecta a las determinaciones analíticas destacó una disminución estadísticamente significativa de los valores de colesterol total (144,4±31,9 vs. 137,2±32,1mg/dl; p 0,007) y LDL colesterol (81,1±28,7 vs. 76,5±31,5mg/dl; p 0,03) a la finalización del programa respecto a las cifras de la fase de inclusión, así como un aumento significativo del colesterol HDL (43,5±10,7 vs. 46,3±11,4mg/dl; p <0,001). Aunque hubo cierta tendencia al incremento de todas las determinaciones medias anuales respecto a los valores al alta, no hubo diferencias estadísticamente significativas en ninguno de los parámetros analíticos estudiados, a excepción de los niveles de colesterol total.
Valores medios analíticos, antropométricos y capacidad funcional de los pacientes a la inclusión, al alta y durante la revisión anual (n=121)
| Variable | Inclusión | Alta | p 1 | Anual | p 2 |
|---|---|---|---|---|---|
| Variables analíticas | |||||
| Glucemia (mg/dl) | 105,6±25,2 | 105,7±19,6 | NS | 110±32 | NS |
| Hb A1c (%) | 6,1±1,1 | 6,2±0,8 | NS | 6,2±1,1 | NS |
| Colesterol (mg/dl) | 144,4±31,9 | 137,2±32,1 | 0,007 | 144,6±36,4 | 0,004 |
| c-HDL (mg/dl) | 43,5±10,7 | 46,3±11,4 | <0,001 | 46,8±10,3 | NS |
| c-LDL (mg/dl) | 81,1±28,7 | 76,5±31,5 | 0,03 | 77,1±27,1 | NS |
| TG (mg/dl) | 126,5±79,7 | 119,1±67,4 | NS | 123, 4±84,9 | NS |
| Antropometría | |||||
| Peso (kg) | 82,8±16,5 | 82,5±15,7 | NS | 82,8±17,7 | 0,003 |
| Índice de masa corporal (kg/m2) | 28,9±5 | 28,8±4,8 | NS | 29,1±4,9 | 0,007 |
| Per. abd. (cm) | 100,8±12,8 | 99,5±12,3 | 0,004 | 100,8±12,6 | 0,031 |
| CF | |||||
| MET | 9,8±2,9 | 11,9±3,1 | <0,001 | - | - |
Hb A1c: hemoglobina glucosilada; c-HDL: colesterol unido a lipoproteínas de alta densidad; c-LDL: colesterol unido a lipoproteínas de baja densidad; TG: triglicéridos; Per. abd: perímetro abdominal; CF: clase funcional. MET: equivalentes metabólicos. Los valores se expresan en media±desviación estándar. p 1 expresa la significación estadística entre los valores a la inclusión y al alta. p 2 expresa la significación estadística entre los valores al alta y al año. NS: no significativo.
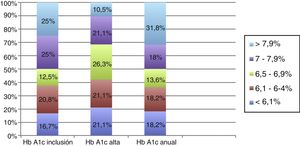
De los 30 pacientes diabéticos, la mitad de ellos (50%) presentaron cifras de Hb A1c por encima de los objetivos a la inclusión. Al terminar el programa presencial, hubo un incremento significativo de pacientes que presentaron valores de Hb A1c <7% (68,5%; p 0,01). Sin embargo, esta mejoría no se mantuvo en la revisión anual (50% de pacientes controlados; p 0,05). En la figura 1 se detalla el control glucémico de los pacientes diabéticos durante las diferentes fases del estudio.
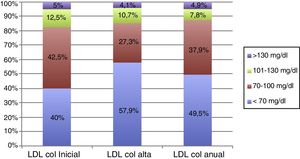
Una tendencia similar mostró el porcentaje de pacientes con valores de colesterol LDL en objetivos (<70mg/dl) a la finalización del programa, mejorando de forma estadísticamente significativa respecto a la inclusión (40 vs. 57,9%; p 0,006) pero sin mantener dicha tendencia al año (57,9 vs. 49,5%; p 0,05). En la figura 2 se muestra con más detalle el control de colesterol LDL en los pacientes durante las diferentes fases del estudio.
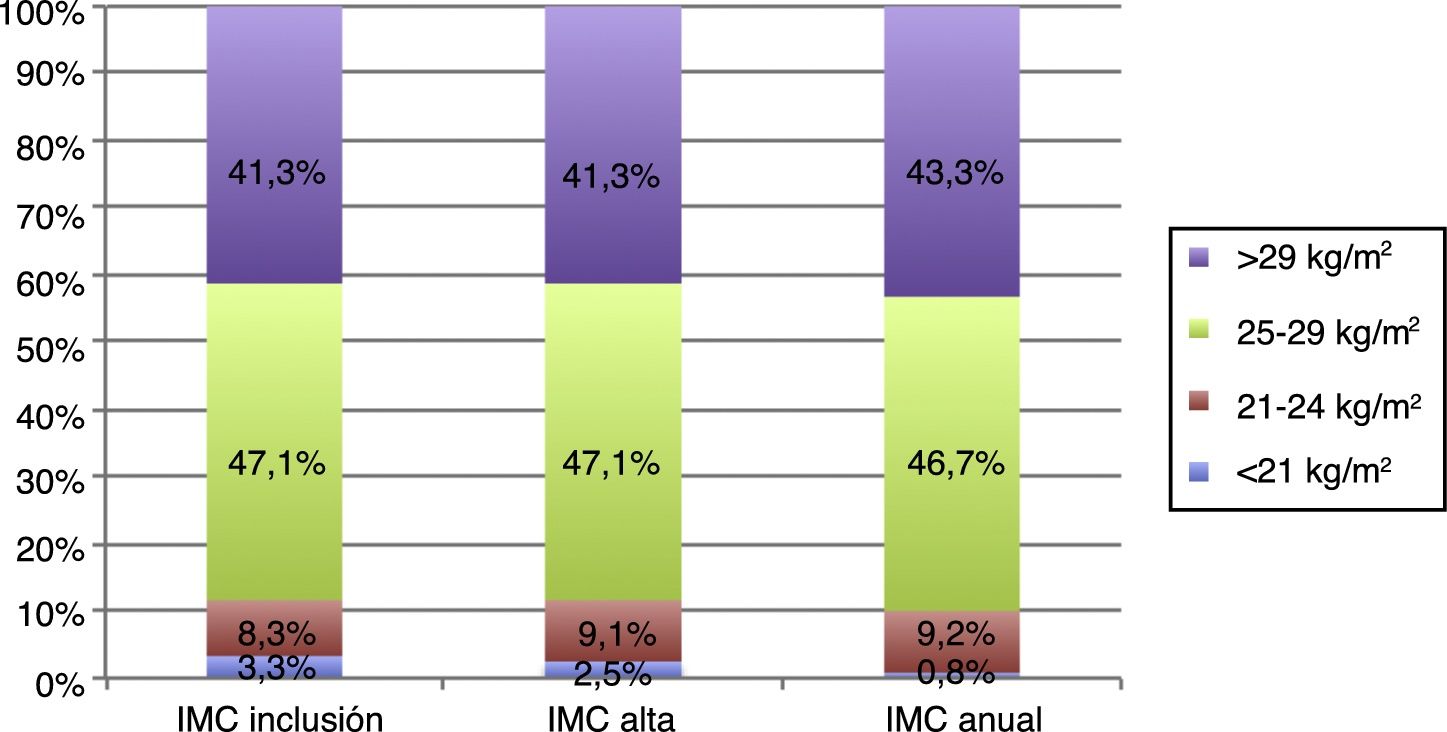
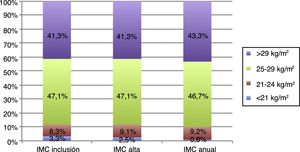
Respecto a las variables antropométricas sólo el perímetro abdominal mostró una disminución estadísticamente significativa (100,8±12,8 vs. 99,5±12,3kg/m2; p 0,004) a la finalización del programa de rehabilitación cardiaca y no hubo ninguna variación en la proporción de pacientes con índice de masa corporal dentro de los objetivos (11,6% de pacientes con índice de masa corporal<25kg/m2 tanto a la inclusión como al alta). En este sentido, las tres variables antropométricas mostraron un incremento significativo al año respecto a los valores medios del alta. En la figura 3 se muestra con más detalle la evolución de los valores de índice de masa corporal de los pacientes incluidos en el programa durante las diferentes fases del estudio.
La capacidad funcional media de los pacientes, valorada mediante una ergometría en la fase previa a la inclusión, fue de 9,8±2,9 MET. Tras las ocho semanas de entrenamiento supervisado hubo mejoría estadísticamente significativa del rendimiento físico medio (11,9±3,1 MET; p <0,001). Concretamente, 108 pacientes (89,3%) tuvieron mejoría significativa de su capacidad funcional al finalizar el programa presencial.
Durante la revisión anual, el 90,4% de los pacientes aseguraron mantener una buena adhesión al tratamiento farmacológico. El 65,5% afirmó cumplir con los regímenes dietéticos prescritos. Un 47,36% de los pacientes fumadores a la inclusión mantuvieron el hábito tabáquico al año. Respecto a la adhesión a las recomendaciones de ejercicio físico prescritas al alta, predominaron aquellos pacientes que realizaron un cumplimiento incompleto del mismo (48,7%) frente al 35,9% de los pacientes que aseguraron un cumplimiento correcto. Un 15,4% de la muestra reconoció no realizar ninguna de las recomendaciones de ejercicio físico.
DiscusiónEl control de los factores de riesgo cardiovascular modificables y los cambios en el estilo de vida se han mostrado como las mejores herramientas de las que se dispone en la actualidad para disminuir la alta incidencia de cardiopatía isquémica. Con este fin nacieron hace más de 50 años las primeras Unidades de Rehabilitación Cardiaca.
Por otro lado, los riesgos del entrenamiento físico en pacientes cardiópatas se reducen de forma significativa si se realiza un estudio clínico cuidadoso en la fase de inclusión. En relación a este punto, debemos destacar que ninguno de los pacientes del estudio presentó eventos significativos durante el programa presencial.
La mayoría de los pacientes incluidos fueron varones, como cabe corresponder a una enfermedad que afecta mayoritariamente al género masculino en edades inferiores a 65 años.
Los pacientes analizados presentan una prevalencia elevada de antecedentes de cardiopatía isquémica familiar, obesidad/sobrepeso, hipercolesterolemia y tabaquismo. Estos datos concuerdan con los descritos en la literatura médica, en la cual todos estos factores de riesgo cardiovascular son más prevalentes en edades inferiores a 65 años y tienden a disminuir de manera significativa con la edad, especialmente el tabaquismo y la obesidad3.
Los resultados obtenidos muestran un beneficio de la intervención respecto a los valores analíticos del perfil lipídico (colesterol LDL y HDL). Debe tenerse en cuenta que muchos de los pacientes remitidos al programa de rehabilitación ya toman dosis elevadas de estatinas desde el ingreso hospitalario, cumpliendo con las recomendaciones de las últimas Guías de Práctica Clínica en pacientes con síndrome coronario agudo13. A consecuencia de ello, hasta un 40% de la muestra presentaba niveles de colesterol LDL <70mg/dl a la inclusión. Mediante la intervención se consiguió un incremento adicional del 18% de pacientes dentro de objetivos terapéuticos. A este respecto conviene destacar las limitaciones terapéuticas de las estatinas para alcanzar este ambicioso objetivo de colesterol LDL, con efectos secundarios frecuentes. En el estudio Euroaspire IV sólo una quinta parte de los pacientes coronarios bajo tratamiento hipolipemiante alcanzaron objetivos, lo que refleja la gran dificultad de esta meta14. La reciente aparición de los anticuerpos monoclonales inhibidores del PCSK9 puede ser un avance muy importante a la hora de alcanzar estos objetivos tan ambiciosos15.
Asimismo, con las medidas instauradas, se consiguió aumentar el porcentaje de pacientes diabéticos con valores de Hb A1c <7%, con un incremento adicional del 18,5% de pacientes diabéticos dentro de los límites de control al alta (68,5% del total). Estos datos también son superiores a lo descrito en el registro Euroaspire IV, en el cual más de la mitad de los diabéticos se encuentran por encima de objetivos en el momento del estudio.
Respecto a las variables antropométricas, sólo el perímetro abdominal mostró variaciones significativas tras la rehabilitación. El índice de masa corporal y el peso permanecieron invariables. Sin embargo, este dato debe ser tomado con prudencia teniendo en cuenta que muchos de los pacientes rehabilitados intercambian masa grasa por masa muscular, generando incluso un leve aumento del peso corporal al alta16.
El aumento de la calidad de vida y de la capacidad funcional es una constante en estos pacientes, como se demuestra en los resultados del estudio. De hecho, la mayoría de ellos mejoraron su capacidad funcional al alta. Además esta mejoría es independiente de la edad y del sexo.
El beneficio de los programas de rehabilitación cardiaca se debe básicamente a los hábitos de vida saludables que el paciente “aprende” durante el programa. Un análisis observacional del ensayo clínico OASIS realizado en pacientes con síndrome coronario agudo demostró que la adherencia a los cambios de estilo de vida se asociaba a un sustancial menor riesgo de eventos cardiovasculares17. En los últimos años se han publicado interesantes estudios que centran su investigación sobre cuáles son los principales predictores de pobre adherencia a estos cambios18,19. Básicamente coinciden en que la proporción de pacientes con cardiopatía isquémica que mantienen el hábito tabáquico a medio plazo es superior entre los pacientes más jóvenes. El estilo de vida sedentario previo al evento se ha relacionado con mala adherencia a las recomendaciones dietéticas, mientras que los pacientes añosos con comorbilidades tienen mayor tendencia a mantener estilos de vida sedentarios y a incumplir las recomendaciones dietéticas y de tratamiento farmacológico.
En este estudio, durante la revisión anual se detectó cierta tendencia regresiva de gran parte de los beneficios del programa, con un discreto empeoramiento de los valores medios analíticos y antropométricos. La adhesión al tratamiento farmacológico fue satisfactoria de forma global, mientras que en menor medida lo fueron la adhesión a la dieta mediterránea y el cumplimiento de las recomendaciones del entrenamiento físico prescrito, que en cierta forma podría estar relacionada con el alto porcentaje de sedentarismo de la muestra, predictor de mala adherencia a medio plazo. Todos estos resultados son similares a los reportados en el estudio ICAROS18, lo cual ratifica su validez. Por otro lado, a pesar de la recomendación individualizada antitabaco durante el programa y del apoyo psicológico y/o farmacológico, aproximadamente la mitad de los pacientes que fumaban a la inclusión mantenían el hábito tabáquico al año. Debemos destacar que estos datos de abstinencia tabáquica son similares a las de otras series. La baja edad media de los pacientes incluidos pudo ser un obstáculo importante a la hora de alcanzar mejores resultados. Por este mismo motivo es posible que los cambios de estilo de vida se vean interferidos a medio-largo plazo por las obligaciones laborales y sociales. En este contexto, sería interesante mantener “sesiones de refuerzo” de forma continuada, aprovechando la excelente infraestructura sanitaria disponible en nuestra comunidad.
El estudio tiene una serie de limitaciones. En primer lugar, la limitación implícita de un estudio retrospectivo. En segundo lugar, el escaso número de mujeres incluidas en la muestra limita la extrapolación de las conclusiones en este subgrupo. Por último, dado que la muestra incluye pacientes rehabilitados de una única Comunidad Autónoma (Aragón), es posible que estos resultados no sean aplicables al resto de territorios, con organizaciones asistenciales, métodos y características geográficas diferentes al nuestro.
ConclusionesEn conjunto, el estudio demuestra que los programas de rehabilitación cardiaca son seguros y beneficiosos a la hora de lograr un mejor control de los factores de riesgo cardiovascular, cambios de estilo de vida y optimización de la capacidad funcional en gran parte de los pacientes que tras un evento coronario agudo se someten a esta intervención. Sin embargo, la mayoría de los parámetros muestran cierta tendencia regresiva en la revisión anual por lo que parece imperativo un control ambulatorio más estrecho tras la finalización del programa presencial. La implementación de mecanismos de coordinación con Atención Primaria así como la incorporación de las nuevas tecnologías informáticas, probablemente permitan alcanzar este objetivo.
Conflicto de interesesNinguno.