estimar el número y el costo médico directo del accidente cerebrovascular y los eventos adversos en usuarios de warfarina por fibrilación auricular.
Métodosse utilizó la metodología del análisis de impacto presupuestario para estimar el número de casos y el costo de los eventos. Se calculó la población diana con base en información poblacional de Colombia, así como las tasas de uso de warfarina según el riesgo y la distribución del tiempo en rango terapéutico de la misma. Se estimaron los eventos con base en probabilidades reportadas, y los costos utilizados en el modelo fueron calculados con información de una cohorte de pacientes con accidente cerebrovascular que se lleva a cabo en la Fundación Cardiovascular de Colombia.
Resultadosla población diana fue de 84 623 pacientes en 1 año. El costo total de los accidentes cerebrovasculares y los sangrados fue de $36 852 236 476 millones COP. El costo total de los accidentes cerebrovasculares fue $5 004 588 241 COP; el costo total de las hemorragias intracraneales fue $11 875 730 234 COP y el de las hemorragias gastrointestinales fue $19 246 023 614 COP. El sangrado retroperitoneal, la epistaxis y el sangrado del tracto urinario fueron $735 894 387COP. El análisis de sensibilidad mostró que un ajuste en 10% de los tiempos en rango terapéutico podría ahorrar $4 211 957 037 COP.
Conclusionesel costo del accidente cerebrovascular y de los eventos adversos por warfarina es grande. Sin embargo, un ajuste de los tiempos en rango terapéutico podría ahorrar costos, lo que significa vidas de pacientes.
The aim of this study is to estimate the number and direct medical cost of cerebrovascular accident (stroke) and the adverse events in patients on warfarin due to atrial fibrillation.
MethodsA budget impact analysis methodology was used to estimate the number of cases and cost of the events. The target population was based on Colombian population information, as well as the rates of use of warfarin according to risk and the distribution of its therapeutic time range. The events were estimated base on reported probabilities, and the costs used in the model were calculated from a cohort of stroke patients that was performed in the Cardiovascular Foundation of Colombia.
ResultsThe target population consisted of 84,623 patients in 1 year. The total cost the strokes and bleeding was €10,426,275.28 ($36 852 236 476 million COP (Note: 3,500 /3,000Colombian Pesos (COP) = 1 Euro approx). The total cost strokes was €1,415,903.61 ($5 004 588 241 COP). The total costs of intracranial and gastrointestinal bleeding was €3,359,894.66 ($11 875 730 234 COP) and €5,445,106.17 ($19 246 023 614 COP), respectively. Retroperitoneal bleeding, epistaxis (nosebleeds) and urinary tract bleeding was €208,200.05 ($735 894 387 COP). The sensitivity analysis showed that an adjustment of 10% in the therapeutic time ranges could save €1,191,651.52 ($4 211 957 037 COP).
ConclusionsThe cost of the cerebrovascular accident and the adverse effects due to warfarin is large. However, an adjustment in the therapeutic range times could save costs, which means patient lives.
La fibrilación auricular es un trastorno crónico que afecta cerca de 2.3 millones de personas en Estados Unidos y 4.5 millones de personas en Europa1,2, aumenta 4 veces el riesgo de accidente cerebrovascular y causa el 15% de los accidentes cerebrovasculares isquémicos de origen cardioembólico3. La warfarina es uno de los anticoagulantes orales recomendados para la prevención del accidente cerebrovascular en pacientes con fibrilación auricular4 y continúa siendo de primera línea en Colombia; sin embargo, es reconocido como uno de los principales medicamentos implicados en reacciones medicamentosas adversas5, las cuales en su mayoría son hemorragias, que van desde sangrados menores (epistaxis, sangrado genito-urinario y sangrado retroperitoneal), hasta sangrados más graves (sangrado gastrointestinal y hemorragia intracraneal)6. La prevalencia de eventos medicamentosos adversos por warfarina puede llegar a ser 6.5%, de los cuales el 80% requieren hospitalización, con una mortalidad global de 0.15%7.
El costo del accidente cerebrovascular es enorme, en Europa se estima que cuesta €64 billones cada año y en los Estados Unidos cuesta $53.9 billones de dólares, por eso la prevención del accidente cerebrovascular por AF es de alta prioridad para los tomadores de decisiones en salud8. En Colombia la información sobre costos directos del accidente cerebrovascular es escasa; sin embargo, con base en información de costos utilizados en estudios económicos publicados se estimó que los costos totales (costos médicos directos e indirectos) para el año 2008 podrían ser de $450 mil millones de pesos colombianos (COP)9. Pero, se desconoce el costo para el sistema de salud de los eventos clínicos (accidentes cerebrovasculares y hemorragias) relacionados con el uso de warfarina por indicación de fibrilación auricular, pese a que el costo médico anual aumenta con las hemorragias intracraneales y gastrointestinales en un 64% y 49% respectivamente por paciente4. Se sabe que el riesgo de accidente cerebrovascular en fibrilación auricular disminuye con el uso de warfarina según resultados de ensayos clínicos controlados y estudios en práctica clínica (64 y 27%) respectivamente10. También se sabe que las hemorragias disminuyen la adherencia, hecho que impacta en la tasa de uso del medicamento en la población y se debe tener en cuenta al modelar en anticoagulación oral8,11.
Con el fin de maximizar los beneficios y minimizar riesgos del uso de la warfarina, se recomienda ajustar las dosis de warfarina (INR 2-3); sin embargo, el mantenimiento del paciente en rango terapéutico de warfarina no asegura la no aparición de un accidente cerebrovascular o hemorragia12–14; también, las hemorragias intracraneales por warfarina se relacionan con mayor severidad, mortalidad y costo en comparación con pacientes no usuarios de warfarina15,16. Incluir la mayor parte de las variables relacionadas en anticoagulación oral con warfarina es fundamental para mejorar las estimaciones de los modelos económicos en farmacoeconomía, que son importantes para la toma de decisiones. El objetivo de este estudio está dirigido a estimar el costo médico directo en un año de los eventos relacionados con la anticoagulación con warfarina por fibrilación auricular, teniendo en cuenta parámetros para el modelo como la tasa de uso del medicamento según el riesgo de accidente cerebrovascular, el porcentaje de tiempo en rango terapéutico y la localización de las hemorragias intracraneales y gastrointestinales a través del empleo de la metodología del análisis de impacto presupuestario para este estudio.
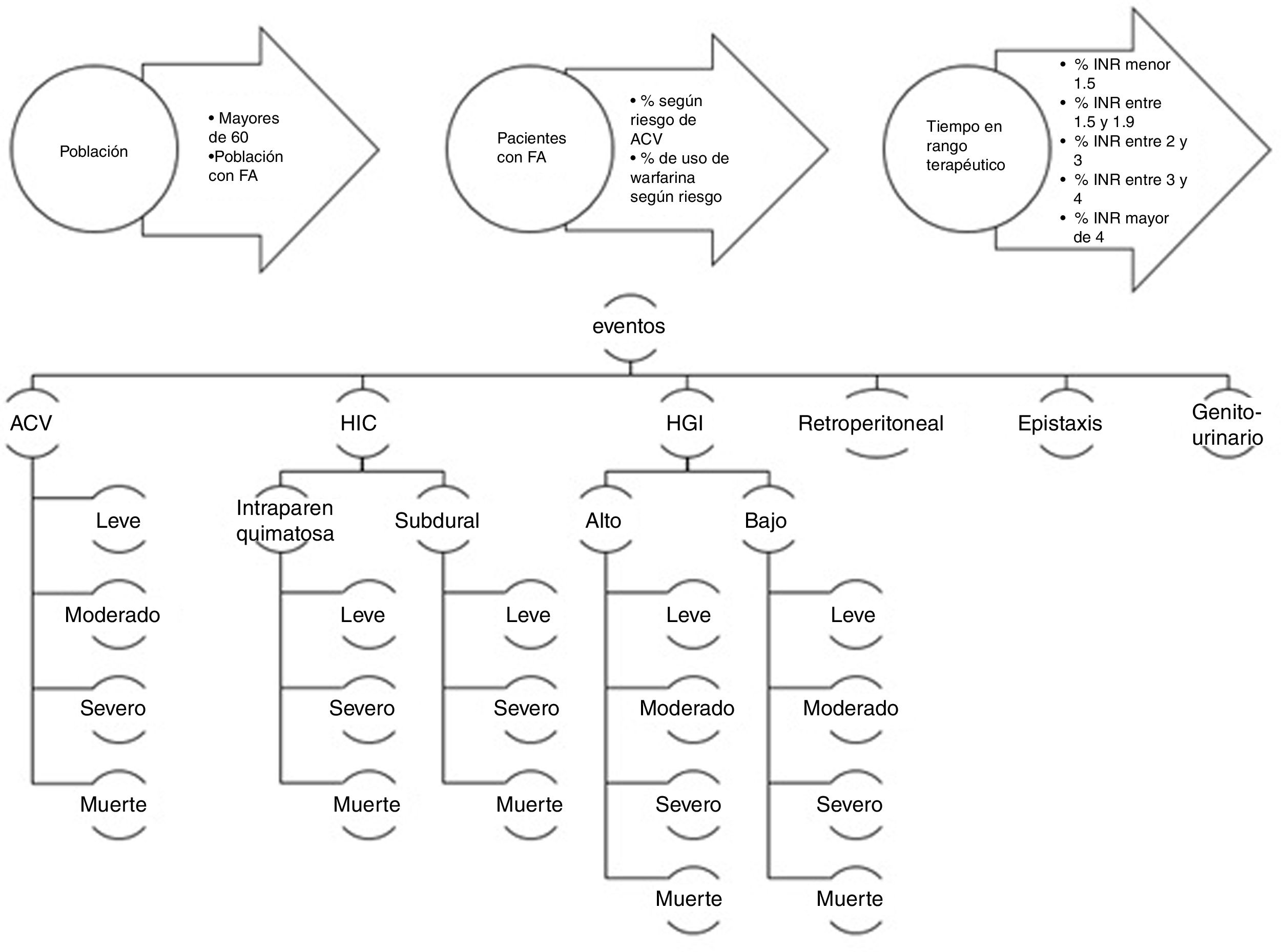
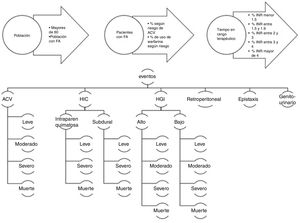
MétodosEl modelo utilizado en este estudio fue diseñado para calcular el número de eventos y el costo en un año en población colombiana. Se utilizó la metodología del análisis de impacto presupuestario para este estudio17,18. Se estimó el número de pacientes con fibrilación auricular y usuarios de warfarina en Colombia. El cálculo se basó en datos locales publicados de prevalencia de fibrilación auricular en población mayor de 60 años, que fue una estimación de registros de historias clínicas de un hospital19. El cálculo de la población mayor de 60 años con fibrilación auricular (población diana) fue clasificado según el riesgo en: bajo, medio y alto de accidente cerebrovascular (CHADS2)20. Se tomaron las tasas de utilización de warfarina según el riesgo de accidente cerebrovascular, con lo que se estimó el número de usuarios de warfarina según el riesgo (población diana). Posterior al cálculo de la población usuaria de warfarina, se estimó el número de eventos multiplicando la probabilidad de cada evento según el tiempo en rango terapéutico, por la población diana. Las probabilidades de acuerdo con el tiempo en rango terapéutico (TRT) y la severidad fueron extraídos de los estudios de Hylek et al., Rosand et al. Chen et al. y Leigh et al.12,21–23. La figura 1, muestra el esquema del modelo utilizado en este estudio, que es el mismo que se emplea para los estudios de impacto presupuestario en farmacoeconomía con horizonte temporal de un año. Se estimaron los costos de cada evento según la severidad y la localización (hemorragia intracraneal intra-parenquimatosa, subdural y gastrointestinal alta y baja). Se utilizó un costeo tipo “de abajo a arriba” de los datos de una cohorte de pacientes con enfermedad cerebrovascular que se lleva a cabo en la Fundación Cardiovascular de Colombia. Los grandes supuestos de este modelo son los siguientes: todos los pacientes tenían igual riesgo de base; se asumió que las probabilidades de los eventos fueron similares a las de la cohorte de Hylet et al., en la cual la edad media fue 72 años y el porcentaje de mujeres fue 43%; los porcentajes de factores de riesgo mayores para accidente cerebrovascular fueron 9,3% para accidente cerebrovascular previo, 51% para hipertensión y 30,8% para falla cardiaca; el modelo también asumió diferentes tiempos de rango terapéutico (INR) y sus probabilidades según la severidad.
El modelo para el cálculo de los eventos tuvo en cuenta los siguientes componentes:
- 1.
Población total: para el caso la población colombiana, según datos del DANE24.
- 2.
Población enferma (diagnóstico de fibrilación auricular) estimación de prevalencia19.
- 3.
Población objetivo: pacientes con fibrilación auricular usuarios de warfarina20.
- 4.
Cálculo de los eventos; probabilidades12,21–23.
- 5.
Utilización de recursos; cálculo de costos por severidad y localización.
A continuación se da una explicación más detallada de los componentes del modelo:
- •
Población “blanco” o potenciales usuarios: para la estimación de la población en riesgo de evento adverso por anticoagulación oral en fibrilación auricular no valvular, se utilizó la información del DANE de la población colombiana correspondiente al año 2016, con los datos reportados de pacientes mayores de 60 años y una prevalencia de 3,6% de fibrilación auricular en pacientes mayores de 60 años según estudio publicado por Roselli et al. en el que se estimó la prevalencia de fibrilación auricular en Colombia en los pacientes mayores de 60 años con diagnóstico de fibrilación auricular. Por datos de estudios fármaco-epidemiológicos, las tasas de uso del medicamento reportadas en el estudio de Mohammed et al.20, se calcularon con base en los usuarios de warfarina según el riesgo de accidente cerebrovascular (leve, moderado y severo), las cuales fueron de 37; 47,15 y 54,8% respectivamente.
- •
Calculo del número de eventos: con la información estimada de la población usuaria de warfarina por fibrilación auricular no valvular en Colombia, se calculó el número de eventos para cada una de las variables incluidas en nuestro modelo. Se calcularon los siguientes eventos: accidente cerebrovascular, hemorragia intracraneal, hemorragia gastrointestinal, epistaxis, y sangrados urinario y retroperitoneal.
- •
Estimación de costos: se obtuvieron costos para el modelo con base en información de una cohorte de pacientes con accidente cerebrovascular de la Fundación Cardiovascular de Colombia; la opinión de expertos permitió la estimación de tiempos promedio de hospitalización, solicitud de exámenes, días de estancia en unidad de cuidados intensivos, indicaciones quirúrgicas por severidad (craneotomía, endoscopia de vías digestivas, colonoscopia, colostomía, gastrostomía y taponamiento nasal posterior) sin considerar tratamiento quirúrgico para el sangrado retroperitoneal.
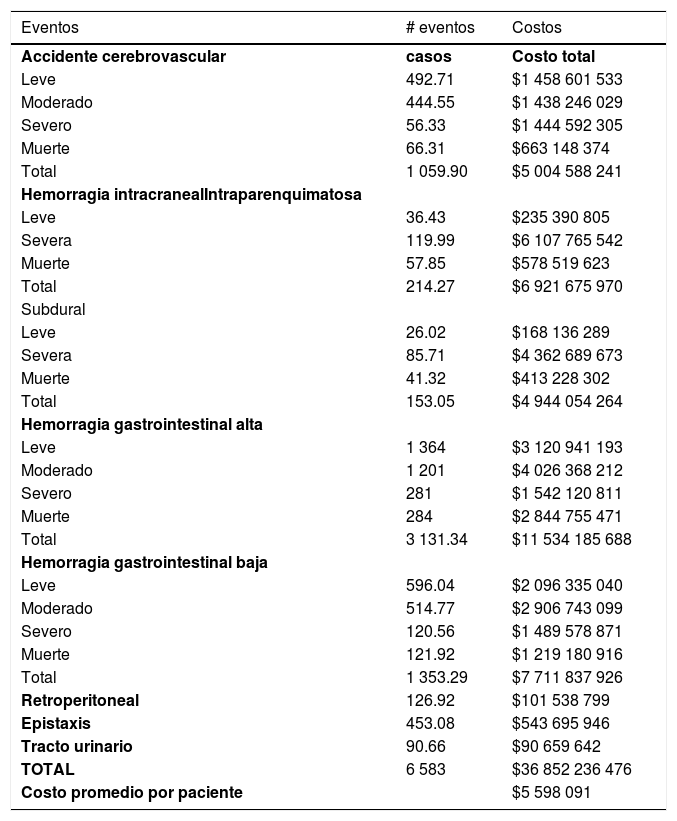
La estimación de la población diana (pacientes mayores de 60 años con diagnóstico de fibrilación auricular tratados con warfarina) fue de 84 623 pacientes en 1 año. El número total de eventos fue de 6 583 casos con costo total en un año de 36 852 236 476 millones COP, costo promedio por paciente de $5 598 091 COP y probabilidad para cualquier evento de 0,78% (tabla 3,). Para el grupo de accidente cerebrovascular el mayor número de casos fueron leves (493), seguidos de moderados (445), muerte (65) y severos (55). El total de casos de accidente cerebrovascular fue 1 060, costo total de $5 004 588 241 COP; la menor cantidad de casos fueron severos pero el costo fue similar a los leves y moderados. Las hemorragias intracraneales en total fueron 367; intraparenquimatosa 214, subdurales 153. El costo total de las hemorragias intracraneales fue $11 875 730 234 COP. La mayor cantidad de casos se trató de severas en los dos tipos: 119 y 85 respectivamente. El costo de acuerdo con la localización de la hemorragia cerebral fue $6 921 675 970 COP para la intraparenquimatosa, y 4 944 054 264 COP para la subdural.
Número y costos de los eventos
| Eventos | # eventos | Costos |
|---|---|---|
| Accidente cerebrovascular | casos | Costo total |
| Leve | 492.71 | $1 458 601 533 |
| Moderado | 444.55 | $1 438 246 029 |
| Severo | 56.33 | $1 444 592 305 |
| Muerte | 66.31 | $663 148 374 |
| Total | 1 059.90 | $5 004 588 241 |
| Hemorragia intracranealIntraparenquimatosa | ||
| Leve | 36.43 | $235 390 805 |
| Severa | 119.99 | $6 107 765 542 |
| Muerte | 57.85 | $578 519 623 |
| Total | 214.27 | $6 921 675 970 |
| Subdural | ||
| Leve | 26.02 | $168 136 289 |
| Severa | 85.71 | $4 362 689 673 |
| Muerte | 41.32 | $413 228 302 |
| Total | 153.05 | $4 944 054 264 |
| Hemorragia gastrointestinal alta | ||
| Leve | 1 364 | $3 120 941 193 |
| Moderado | 1 201 | $4 026 368 212 |
| Severo | 281 | $1 542 120 811 |
| Muerte | 284 | $2 844 755 471 |
| Total | 3 131.34 | $11 534 185 688 |
| Hemorragia gastrointestinal baja | ||
| Leve | 596.04 | $2 096 335 040 |
| Moderado | 514.77 | $2 906 743 099 |
| Severo | 120.56 | $1 489 578 871 |
| Muerte | 121.92 | $1 219 180 916 |
| Total | 1 353.29 | $7 711 837 926 |
| Retroperitoneal | 126.92 | $101 538 799 |
| Epistaxis | 453.08 | $543 695 946 |
| Tracto urinario | 90.66 | $90 659 642 |
| TOTAL | 6 583 | $36 852 236 476 |
| Costo promedio por paciente | $5 598 091 |
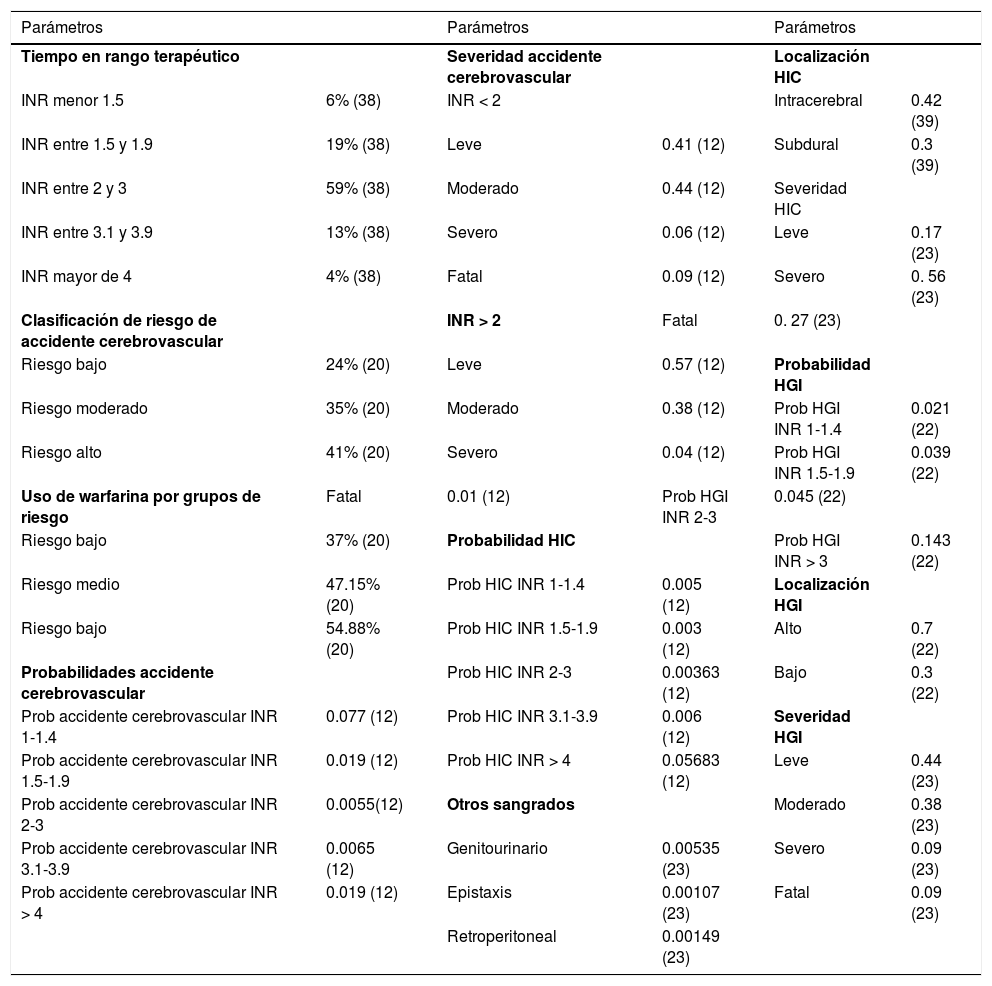
Parámetros del modelo
| Parámetros | Parámetros | Parámetros | |||
|---|---|---|---|---|---|
| Tiempo en rango terapéutico | Severidad accidente cerebrovascular | Localización HIC | |||
| INR menor 1.5 | 6% (38) | INR < 2 | Intracerebral | 0.42 (39) | |
| INR entre 1.5 y 1.9 | 19% (38) | Leve | 0.41 (12) | Subdural | 0.3 (39) |
| INR entre 2 y 3 | 59% (38) | Moderado | 0.44 (12) | Severidad HIC | |
| INR entre 3.1 y 3.9 | 13% (38) | Severo | 0.06 (12) | Leve | 0.17 (23) |
| INR mayor de 4 | 4% (38) | Fatal | 0.09 (12) | Severo | 0. 56 (23) |
| Clasificación de riesgo de accidente cerebrovascular | INR > 2 | Fatal | 0. 27 (23) | ||
| Riesgo bajo | 24% (20) | Leve | 0.57 (12) | Probabilidad HGI | |
| Riesgo moderado | 35% (20) | Moderado | 0.38 (12) | Prob HGI INR 1-1.4 | 0.021 (22) |
| Riesgo alto | 41% (20) | Severo | 0.04 (12) | Prob HGI INR 1.5-1.9 | 0.039 (22) |
| Uso de warfarina por grupos de riesgo | Fatal | 0.01 (12) | Prob HGI INR 2-3 | 0.045 (22) | |
| Riesgo bajo | 37% (20) | Probabilidad HIC | Prob HGI INR > 3 | 0.143 (22) | |
| Riesgo medio | 47.15% (20) | Prob HIC INR 1-1.4 | 0.005 (12) | Localización HGI | |
| Riesgo bajo | 54.88% (20) | Prob HIC INR 1.5-1.9 | 0.003 (12) | Alto | 0.7 (22) |
| Probabilidades accidente cerebrovascular | Prob HIC INR 2-3 | 0.00363 (12) | Bajo | 0.3 (22) | |
| Prob accidente cerebrovascular INR 1-1.4 | 0.077 (12) | Prob HIC INR 3.1-3.9 | 0.006 (12) | Severidad HGI | |
| Prob accidente cerebrovascular INR 1.5-1.9 | 0.019 (12) | Prob HIC INR > 4 | 0.05683 (12) | Leve | 0.44 (23) |
| Prob accidente cerebrovascular INR 2-3 | 0.0055(12) | Otros sangrados | Moderado | 0.38 (23) | |
| Prob accidente cerebrovascular INR 3.1-3.9 | 0.0065 (12) | Genitourinario | 0.00535 (23) | Severo | 0.09 (23) |
| Prob accidente cerebrovascular INR > 4 | 0.019 (12) | Epistaxis | 0.00107 (23) | Fatal | 0.09 (23) |
| Retroperitoneal | 0.00149 (23) |
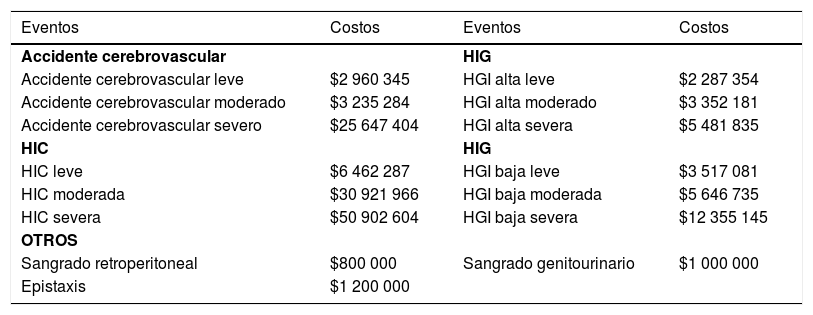
Costos utilizados
| Eventos | Costos | Eventos | Costos |
|---|---|---|---|
| Accidente cerebrovascular | HIG | ||
| Accidente cerebrovascular leve | $2 960 345 | HGI alta leve | $2 287 354 |
| Accidente cerebrovascular moderado | $3 235 284 | HGI alta moderado | $3 352 181 |
| Accidente cerebrovascular severo | $25 647 404 | HGI alta severa | $5 481 835 |
| HIC | HIG | ||
| HIC leve | $6 462 287 | HGI baja leve | $3 517 081 |
| HIC moderada | $30 921 966 | HGI baja moderada | $5 646 735 |
| HIC severa | $50 902 604 | HGI baja severa | $12 355 145 |
| OTROS | |||
| Sangrado retroperitoneal | $800 000 | Sangrado genitourinario | $1 000 000 |
| Epistaxis | $1 200 000 |
HIC: hemorragia intracraneal, HGI: hemorragia gastrointestinal.
El número estimado de hemorragias gastrointestinales fue de 4 485 casos; 3 131 gastrointestinal alto y 1 353 gastrointestinal bajo, con un costo de $19 246 023 214 COP. En los dos grupos la mayor cantidad de casos correspondió a leves seguido de moderado, severo y muerte. El costo por localización fue: $11 534 185 688 COP para gastrointestinal alto y $7 711 837 926 COP gastrointestinal bajo. El sangrado retroperitoneal, la epistaxis y el sangrado de tracto genitourinario correspondió a 126, 453 y 90 casos respectivamente. El costo de cada uno de ellos fue de $101 538 799 COP, $543 695 946 COP y $90 659 642 COP respectivamente.
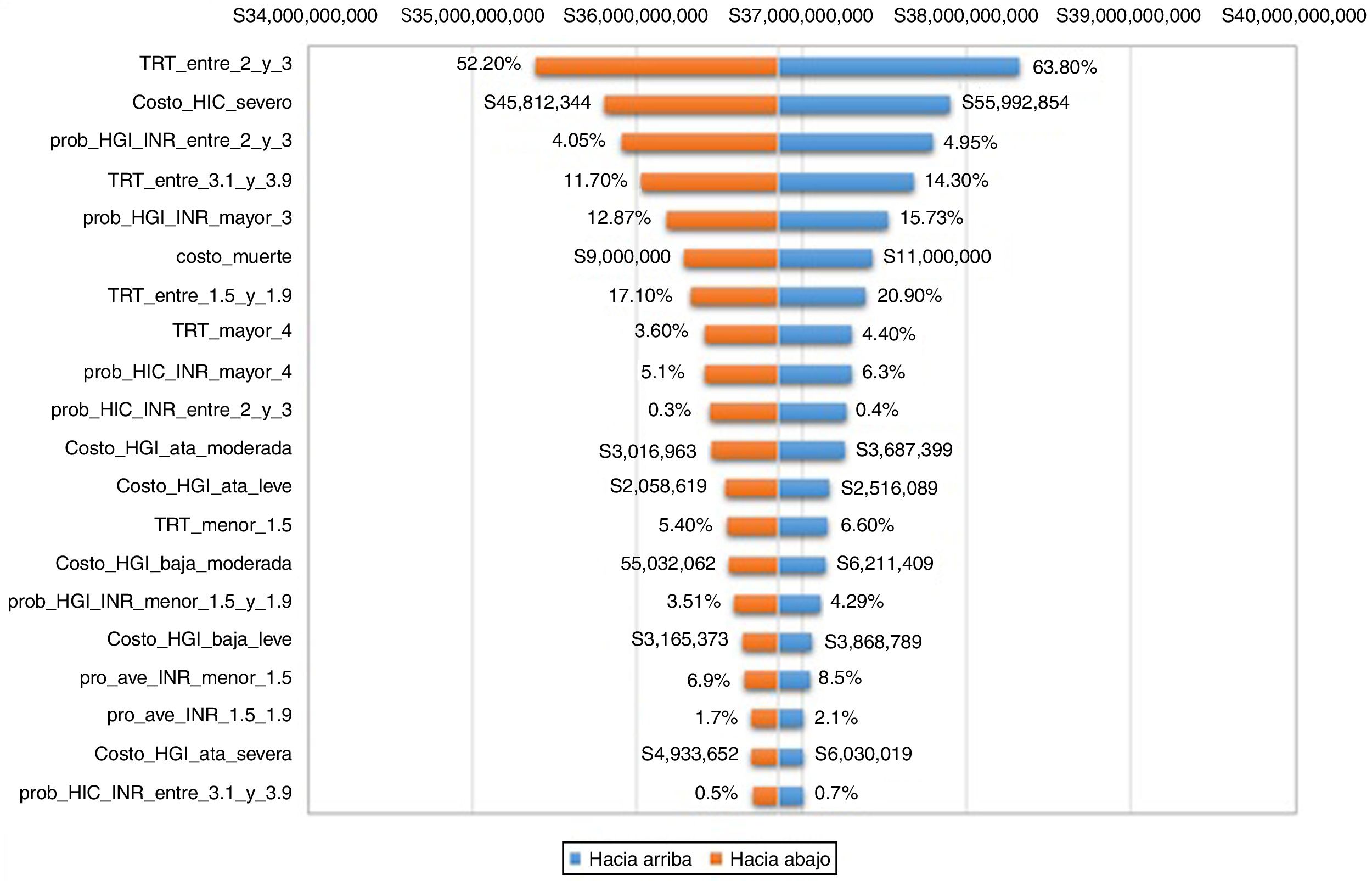
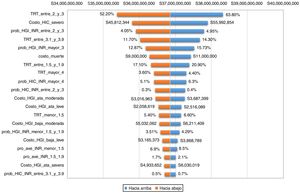
Análisis de sensibilidadSe realizó un análisis de sensibilidad determinístico tipo tornado (fig. 2). Las variables que más influenciaron el modelo se presentan de mayor a menor sensibilidad al cambio (del costo total) en orden descendente. Todos los parámetros del modelo fueron incluidos en el análisis de sensibilidad; se definió un rango de prueba del -10% a 10%, utilizando valores de la mediana del caso base de las variables. Las cinco variables que más afectan el modelo fueron tiempo en rango terapéutico (TRT) entre 2 y 3, costo hemorragia intracraneal (HIC) severa, probabilidad de hemorragia gastrointestinal en INR en rango terapéutico, TRT entre 3 y 4, y probabilidad de hemorragia gastrointestinal en INR mayor de 3. El tiempo en rango terapéutico entre 2 y 3 puede afectar el modelo en un 29,78%, con variación de $2 935 706 046. EL costo de la HIC severa puede modificar el modelo en un 15%, con variación de $2 094 091 043. La probabilidad de hemorragia gastrointestinal en rango de INR entre 2 y 3 puede afectar el modelo en un 12.33%, variación de $1 888 656 284. El TRT entre 3 y 4 puede afectar el modelo en 9.43% con rango $1 652 260 741, y la probabilidad de hemorragia gastrointestinal en INR mayor de 3 puede afectar el modelo 6.25%, con rango $1 345 215 338. El rango de costo de los tiempos fuera de rango terapéutico de warfarina es de $4 211 957 037 COP.
Análisis de sensibilidad tipo tornado.
Análisis univariado de los parámetros que más influyen en el modelo en orden ascendente a descendente, las variaciones en los parámetros de base ± 10% y su influencia en el costo total. Rangos de variación: TRT_entre_3_y_4: $1 652 260 741, TRT_entre_1.5_y_1.9: $1 058 675 257, TRT_mayor_4: $894 840 526; TRT_menor_1.5: $606 180 514.
Este modelo fármaco-económico estimó el costo de los eventos adversos y accidente cerebrovascular en población colombiana usuaria de warfarina por indicación de fibrilación auricular no valvular. La mayor parte de los costos se debe al manejo de las hemorragias gastrointestinales e intracraneales (52 y 32% de los costos, respectivamente) y en menor medida al costo del accidente cerebrovascular y de las otras hemorragias. El mayor costo de las hemorragias obedece al número total de hemorragias y es mayor al número de accidente cerebrovascular, mientras que el costo del manejo de las hemorragias que no son leves puede ser mayor al costo de un accidente cerebrovascular, que puede explicarse por el costo de las intervenciones médicas diagnósticas en la hemorragia gastrointestinal (endoscopia y colonoscopia) o en hemorragia intracraneal (tratamiento quirúrgico) por ejemplo. El menor costo del total del accidente cerebrovascular también significa que se cumple en parte con el objetivo de la terapia anticoagulante en la prevención del mismo, pese a que en este modelo se utilizó como parámetro un 59% de los pacientes en rango terapéutico (INR 2-3), 19% entre 1,5 y 1,9 y 13% entre 3,1 y 3,9 de INR; tiempos de rango terapéutico utilizados en este estudio menores a los reportados en ensayos clínicos controlados25.
El análisis de sensibilidad tipo tornado identificó los parámetros que más influenciaron el costo total. Por su parte, los parámetros que más influenciaron el modelo fueron aquellos relacionados con el porcentaje de tiempo en rango terapéutico (modificables), costos y probabilidades (no modificables). El tiempo en rango terapéutico entre 2-3 fue el parámetro que más influenció el modelo, a razón de que la mayoría de los pacientes en el modelo se encuentran en este rango que es el objetivo para la prevención de accidente cerebrovascular. Pero, la reducción del 10% del porcentaje de tiempo en rango de 3,1 y 3,9, TRT 1,5 y 1,9, TRT mayor a 4 y TRT menor de 1,5, ahorraría $4 211 957 037COP millones al año, que son parámetros modificables. El costo del tratamiento de las hemorragias intracraneales fue el segundo parámetro de mayor importancia en el modelo, debido al costo del tratamiento de las hemorragias moderadas y severas (la mayoría) que requieren manejo en unidad de cuidados intensivos y/o manejo quirúrgico en algunos casos y tiempo de estancia hospitalaria prolongados, por lo que es considerado el evento de mayor trascendencia, resaltado por varios autores15,21. Aunque el objetivo del modelo no contempló la variación en la prevalencia de la fibrilación auricular en Colombia, es posible modelar resultados en diferentes escenarios en los que se incluyan prevalencias diferentes al 3,6%, por ejemplo 1-4%, que es el comportamiento de otros países latinoamericanos.
El número de casos de este estudio fue inferior al reportado por Fanikos et al.26, que en su estudio de cohorte reportaron una tasa de eventos adversos entre 1 y 5%, en tanto que en nuestro modelo fue de 0,78%. Se considera que la mayor cantidad de eventos en el estudio de Fanikos et al. se debe a la inclusión de pacientes anticoagulados con warfarina por otras indicaciones y no exclusivamente por fibrilación auricular. De otro lado, la cohorte de Hilek et al. (de la cual se tomó la mayor cantidad de probabilidades), incluyó 13 559 pacientes anticoagulados con warfarina por fibrilación auricular, el estudio más grande publicado y referente en el tema12. Diversos estudios han reportado el costo promedio del manejo de las hemorragias por warfarina; Fanikos et al. (EU), Abdelhafiz et al. (Inglaterra) y McBride et al. (Alemania) reportaron costos de $19, £47 y €15 por paciente anticoagulado, mientras que en nuestro modelo el costo de los accidentes cerebrovasculares y sangrados en todos los pacientes anticoagulados fue de $43 839 COP ($5 598 091 x 0.0078311) o $15 dólares estadounidenses aproximadamente26–28. La diferencia en costos se debe en parte al menor número de casos en este modelo y el menor costo de los servicios médicos en Colombia en comparación con los reportes de países desarrollados29.
Este modelo calculó el número y el costo de los eventos en pacientes anticoagulados con warfarina por fibrilación auricular; no se calculó el número total de casos de accidente cerebrovascular en Colombia, que es mayor a lo reportado en este estudio, ya que solo el 60% de los accidentes cerebrovasculares son tromboembólicos y de estos, solo el 15% son por fibrilación auricular; tampoco se calculó el costo total de todos los eventos adversos relacionados con el uso de warfarina por otras indicaciones —diferentes a fibrilación auricular. Una debilidad del modelo es la falta de datos para el caso Colombia, problema que todas las evaluaciones económicas enfrentan en el ámbito mundial ya que no existe toda la información para una población específica30. Consideramos que lograr TRT mayores al 60% en Colombia es un reto, por lo que la utilización de un porcentaje de TRT del 59% en el estudio, puede subestimar el cálculo de los eventos y el costo total de los mismos. Una de las fortalezas del modelo es la inclusión de los tiempos en rango terapéutico de la población, lo que permite modelar escenarios donde mayores o menores tasas pueden variar el costo para el sistema de salud. En este estudio se estimó que si se ajusta el tiempo en rango terapéutico en un 10% en la población que no se encuentra en rango terapéutico, se pueden ahorrar casi $4 200 millones de pesos al año, cifra que puede ser importante para los tomadores de decisiones en Colombia.
Diversos autores han identificado las bajas tasas de tiempo en rango terapéutico como el principal problema en la terapia con warfarina, que se debe a múltiples factores intrínsecos y extrínsecos de los pacientes y de los sistemas de salud31. Lader et al. afirman que al parecer pese a los esfuerzos de las estrategias para lograr más del 70% de tiempo en rango terapéutico, es imposible. Revisaron estudios en los que evaluaron diferentes estrategias como clínicas de anticoagulación, servicios de anticoagulación telefónicos y automonitorización de INR, en los que el TRT solo logró un 66,1% en el mejor de los casos; finalmente consideran que una estrategia múltiple podría lograr superar el 70% de TRT32. En Colombia, Laverde et al. y Taboada et al. describieron los resultados de una clínica de anticoagulación, en la que se reportaron tasas de eventos adversos y retrombosis y porcentaje de TRT en pacientes anticoagulados por todas las indicaciones; sin embargo no se comparó la clínica de anticoagulación con el manejo usual33,34. El cálculo del TRT en estudios clínicos se hizo por medio de modelos matemáticos complejos, por lo que para este modelo se empleó literatura internacional35; no obstante, debido a la heterogeneidad de resultados en el TRT, el análisis de sensibilidad ayuda a evaluar la variación de costos según diferentes escenarios de porcentaje de TRT.
El más reciente avance en anticoagulación son los nuevos anticoagulantes orales, que han mostrado resultados heterogéneos en la reducción de accidente cerebrovascular y eventos adversos en los ensayos clínicos pivote. La utilización de estos es reducida debido al acceso por el impacto presupuestario del costo para el sistema de salud y la precaución que se debe tener hasta que nuevos estudios post-autorización confirmen su perfil de seguridad y otras razones. Sin embargo, al parecer no existe reducción del accidente cerebrovascular, mortalidad y sangrados con dabigatrán 150mg cuando el TRT se encuentra por encima del 72,6% y no parece haber diferencias en los eventos según el TRT de warfarina con apixabán36,37, si bien ambos estudios pivote reportaron diferentes tasas de TRT.
ConclusiónLa warfarina continuará siendo parte de las opciones en anticoagulación oral, pero se deben maximizar sus beneficios con estrategias múltiples que aseguren mejores tasas de TRT en la población. Este estudio estimó el número y el costo de los accidentes cerebrovasculares y de los eventos adversos de los pacientes anticoagulados con warfarina con fibrilación auricular no valvular. El costo médico y económico de los eventos adversos por warfarina es alto debido en mayor medida a hemorragias intracraneales y gastrointestinales, las cuales se pueden disminuir si se mejoran las tasas de tiempo en rango terapéutico de warfarina.
Conflicto de interesesNinguno.
A Red Cardiecol, Colciencias. CODIGO: 5020-53-731809