Los pacientes con enfermedad aterosclerótica establecida requieren tratamiento con estatinas para reducir la probabilidad de nuevos eventos.
ObjetivoIdentificar el porcentaje de pacientes con enfermedad coronaria aterosclerótica establecida que logran niveles de cLDL (colesterol LDL) inferiores a 70mg/dl y describir su distribución en tres grupos terapéuticos: estatinas, otros hipolipemiantes y sin tratamiento.
MétodosEstudio observacional descriptivo de corte transversal, en el que se seleccionaron pacientes de tres hospitales de alta complejidad, mayores de 18 años, con enfermedad aterosclerótica diagnosticada a partir del año 2017. El registro del perfil lipídico corresponde al realizado al menos tres meses después del diagnóstico.
ResultadosSe incluyeron en total 746 pacientes con enfermedad coronaria aterosclerótica, con un promedio de edad de 65,3±10,9 años y predominio del sexo masculino (75,5%). Del total de los pacientes evaluados se prescribieron un 97,8% de terapia con al menos una estatina, 0,7% de otros hipolipemiantes y 1,5% no presentaron tratamiento. Los pacientes con niveles de cLDL inferior a 70mg/dl corresponden al 56%.
ConclusionesLa extensa divulgación de guías de práctica clínica para dislipidemias en adultos en Colombia, y la incorporación de estatinas de alta intensidad, demuestran una mejoría en la proporción del cumplimiento en metas de cLDL para pacientes con enfermedad aterosclerótica establecida. Sin embargo, una alta proporción aun persiste fuera de metas, lo cual constituye una oportunidad de optimización del uso de terapias disponibles y recientemente desarrolladas.
Patients with established atherosclerotic disease require treatment with statins in order to reduce the probability of new events.
ObjectiveTo identify the percentage of patients with established atherosclerotic coronary disease that achieve cLDL (LDL - cholesterol) levels less than 70mg/dL, and to describe its distribution in three treatment groups: statins, other lipid lowering drugs, and without treatment.
MethodsA cross-sectional, descriptive observational study was conducted on patients diagnosed with atherosclerotic disease from 2017 and over 18-years-old from 3 tertiary hospitals. A record was made of the lipid profile that was performed at least three months after the diagnosis.
ResultsA total of 746 patients with atherosclerotic coronary disease were included. The mean age was 65.3±10.9 years and the majority (75.5%) were males. Of the total number of patients evaluated, 97.8% were prescribed a therapy with at least one statin, 0.7% with other lipid-lowering drugs, and 1.5% had no treatment. Just over half (56%) of the patients had cLDL levels of less than 70mg/dL.
ConclusionsThe widespread use of clinical practice guidelines for dyslipidaemias in adults in Colombia, and the incorporation of high-intensity statins, has led to an improvement in the proportion of patients with established atherosclerotic disease achieving cLDL targets. However, a high percentage still does not reach the targets, which suggests a need for an improving of the use of available and recently developed therapies.
Las enfermedades cardiovasculares son la principal causa de muerte y discapacidad, ajustada por años de vida, en el mundo1,2. El número global de muerte por estas enfermedades ha aumentado durante la última década en un 12,5%3 y se estima que representa un tercio de todas las muertes, especialmente en países de medianos y bajos ingresos3–5. En pacientes con historia de enfermedad aterosclerótica establecida la evidencia es clara en plantear como objetivo terapéutico el control estricto de los factores de riesgo cardiovascular modificables, en especial, el manejo de la hipercolesterolemia5–8.
Las estatinas son el tratamiento hipolipemiante más utilizado en la práctica clínica debido a la evidencia científica consolidada sobre su eficacia para reducir los niveles séricos de la lipoproteína de baja densidad (cLDL) y los eventos cardiovasculares9–11. Para lograr estos beneficios, guías nacionales e internacionales han actualizado las recomendaciones en el manejo y control del cLDL. Tal es el caso de las guías del Colegio Americano de Cardiología/Asociación Americana del Corazón (ACC/AHA, sus siglas en inglés)12, la Sociedad Europea de Cardiología (ESC)–Sociedad Europea de Aterosclerosis (EAS)6, y la guía de práctica clínica para la prevención, detección temprana, diagnóstico, tratamiento y seguimiento de las dislipidemias en Colombia, las cuales recomiendan, en prevención secundaria, la adopción de hábitos de vida saludables y tratamiento con estatinas de alta intensidad, y confirman la utilidad de reducir los valores de cLDL menor a 70mg/dl en pacientes con enfermedad coronaria aterosclerótica establecida. Estas recomendaciones concuerdan con las guías de la Asociación Nacional de Lípidos (NLA)14, del Instituto Nacional para la Excelencia de la Salud y el Cuidado (NICE)9, la Asociación Americana de Endocrinólogos Clínicos, el Colegio Americano de Endocrinología (AACE/ACE)15 y la Asociación Americana de Diabetes (ADA)16.
En Colombia el sistema general de seguridad social en salud permite a los usuarios el acceso a las estatinas más recomendadas, incluyendo lovastatina, atorvastatina, rosuvastatina, pravastatina y simvastatina. Teniendo en cuenta la disponibilidad de estatinas de alta intensidad, sumado a la extensa evidencia y divulgación de las guías nacionales13 e internacionales6,9,12,14–16 para el manejo de la dislipidemia, se propuso realizar un estudio observacional para evaluar el logro de valores de cLDL menor a 70mg/dl en pacientes con enfermedad aterosclerótica establecida según el tratamiento recibido, dividido en tres modalidades terapéuticas: estatinas, otros hipolipemiantes y sin tratamiento.
MétodosPoblación de estudioEn este estudio observacional descriptivo de corte transversal se incluyeron un total de 746 pacientes. Por medio de un método de muestreo no aleatorio, y tras la revisión de la historia clínica, se seleccionaron pacientes mayores de 18 años con diagnóstico de enfermedad coronaria aterosclerótica establecida a partir del 1°. de enero del año 2017 (infarto agudo de miocardio, angina, revascularización miocárdica, angioplastia percutánea o enfermedad arterial coronaria demostrada por angiografía; esta última definida como enfermedad coronaria aterosclerótica incidental). La información demográfica y clínica de los participantes se obtuvo de tres hospitales de alta complejidad de Bogotá, Colombia. El perfil lipídico registrado corresponde al último disponible en los registros médicos, realizado al menos tres meses después del diagnóstico. Se excluyeron los pacientes con comorbilidades que pudieran afectar el diagnóstico de la enfermedad aterosclerótica o los resultados de cLDL (por ejemplo, choque cardiogénico, séptico o hipovolémico; trauma severo, desnutrición severa, cáncer activo, virus de inmunodeficiencia humana/síndrome de inmunodeficiencia adquirida —VIH/SIDA—, hipotiroidismo o hipertiroidismo no controlado, enfermedad hepática, incluida la hepatitis crónica, y trastornos linfoproliferativos).
Recolección de datosEl proceso de recolección de datos inició con una lista de pacientes que consultaron a servicios ambulatorios, servicios de rehabilitación cardiaca, urgencias y servicios de hospitalización de los tres hospitales participantes. Posteriormente, los pacientes con diagnóstico de enfermedad coronaria aterosclerótica establecida fueron seleccionados. Se revisaron sus historias clínicas con el fin de identificar el último perfil lipídico disponible, realizado al menos tres meses después del diagnóstico. Finalmente, para el análisis se tuvo en cuenta la última prescripción de medicamentos hecha antes de la fecha del perfil lipídico seleccionado, según tres modalidades terapéuticas: estatinas, otros hipolipemiantes y sin tratamiento. Los datos fueron registrados y almacenados por medio de un formato de reporte de caso (CRF, su sigla en inglés), especialmente diseñado para este estudio, entre el 01 de agosto y el 31 de octubre del año 2018. La información registrada en el CRF fue verificada por duplicado por dos observadores diferentes.
Análisis estadísticoLos registros médicos de cada centro fueron combinados con los provenientes de los otros centros con el fin de alcanzar el número requerido de pacientes para el análisis. La proporción de pacientes que presentaron niveles de cLDL menores a 70mg/dl se describió en grupos terapéuticos (estatinas, otros hipolipemiantes y ausencia de tratamiento farmacológico). No se realizaron comparaciones formales entre los grupos.
Aspectos éticosEste estudio fue llevado a cabo cumpliendo las recomendaciones de buenas prácticas clínicas, los principios de la declaración de Helsinki y las regulaciones internacionales para los estudios observacionales. De acuerdo con la regulación nacional, resolución 008430 de 1993 del Ministerio de Salud, el estudio se clasificó como una investigación sin riesgo; por lo anterior y dado que se trata de un estudio observacional en el que se obtendría información de los registros médicos, no se consideró como requerimiento el obtener firma del consentimiento informado por parte de los pacientes. El estudio fue sometido y aprobado por parte de los comités de ética de cada hospital. La confidencialidad fue garantizada a través de la asignación de códigos no ligados con la identificación de los sujetos.
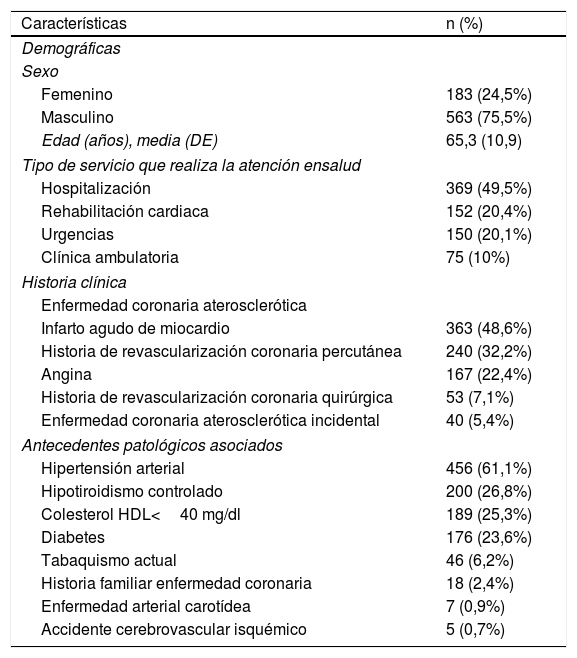
ResultadosEn el análisis se incluyeron 746 pacientes con diagnóstico de enfermedad aterosclerótica establecida, distribuidos en tres centros de Bogotá; en la tabla 1 se describen sus características demográficas y clínicas. El promedio de edad en años fue de 65,3, con predominó del sexo masculino (75,5%). El 48,6% de los pacientes había presentado un infarto agudo de miocardio y el 32,2% había recibido una revascularización coronaria percutánea. La atención hospitalaria (49,5%) fue el principal tipo de servicio para la atención de los pacientes evaluados y el 61,1% tenía hipertensión arterial como comorbilidad.
Características demográficas y clínicas de la población del estudio (n=746)
| Características | n (%) |
| Demográficas | |
| Sexo | |
| Femenino | 183 (24,5%) |
| Masculino | 563 (75,5%) |
| Edad (años), media (DE) | 65,3 (10,9) |
| Tipo de servicio que realiza la atención ensalud | |
| Hospitalización | 369 (49,5%) |
| Rehabilitación cardiaca | 152 (20,4%) |
| Urgencias | 150 (20,1%) |
| Clínica ambulatoria | 75 (10%) |
| Historia clínica | |
| Enfermedad coronaria aterosclerótica | |
| Infarto agudo de miocardio | 363 (48,6%) |
| Historia de revascularización coronaria percutánea | 240 (32,2%) |
| Angina | 167 (22,4%) |
| Historia de revascularización coronaria quirúrgica | 53 (7,1%) |
| Enfermedad coronaria aterosclerótica incidental | 40 (5,4%) |
| Antecedentes patológicos asociados | |
| Hipertensión arterial | 456 (61,1%) |
| Hipotiroidismo controlado | 200 (26,8%) |
| Colesterol HDL<40 mg/dl | 189 (25,3%) |
| Diabetes | 176 (23,6%) |
| Tabaquismo actual | 46 (6,2%) |
| Historia familiar enfermedad coronaria | 18 (2,4%) |
| Enfermedad arterial carotídea | 7 (0,9%) |
| Accidente cerebrovascular isquémico | 5 (0,7%) |
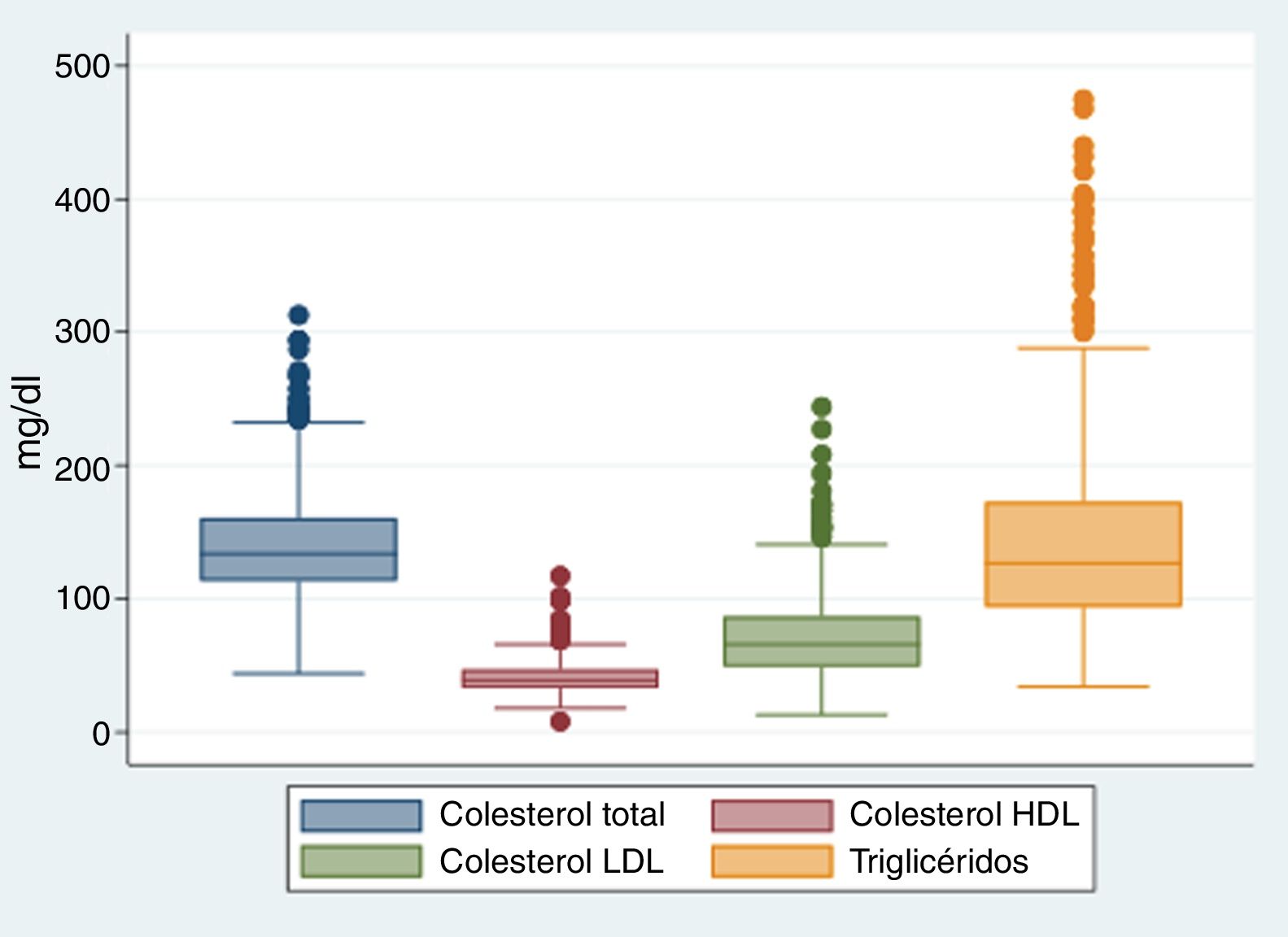
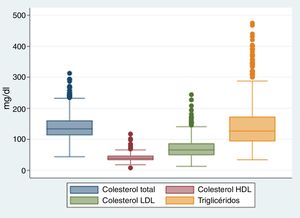
Los componentes del perfil lipídico para el total de la población se describen en la figura 1, en la cual se evidencia una media en el colesterol total de 140,9mg/dl (DE: 38,5), en el cHDL de 40,7mg/dl (DE: 11,5), en el cLDL de 71,9mg/dl (DE: 31,7) y en triglicéridos de 143,3mg/dl (DE: 72,3). Estos resultados corresponden a una fecha de toma a los pacientes de por lo menos tres meses después del diagnóstico de enfermedad coronaria.
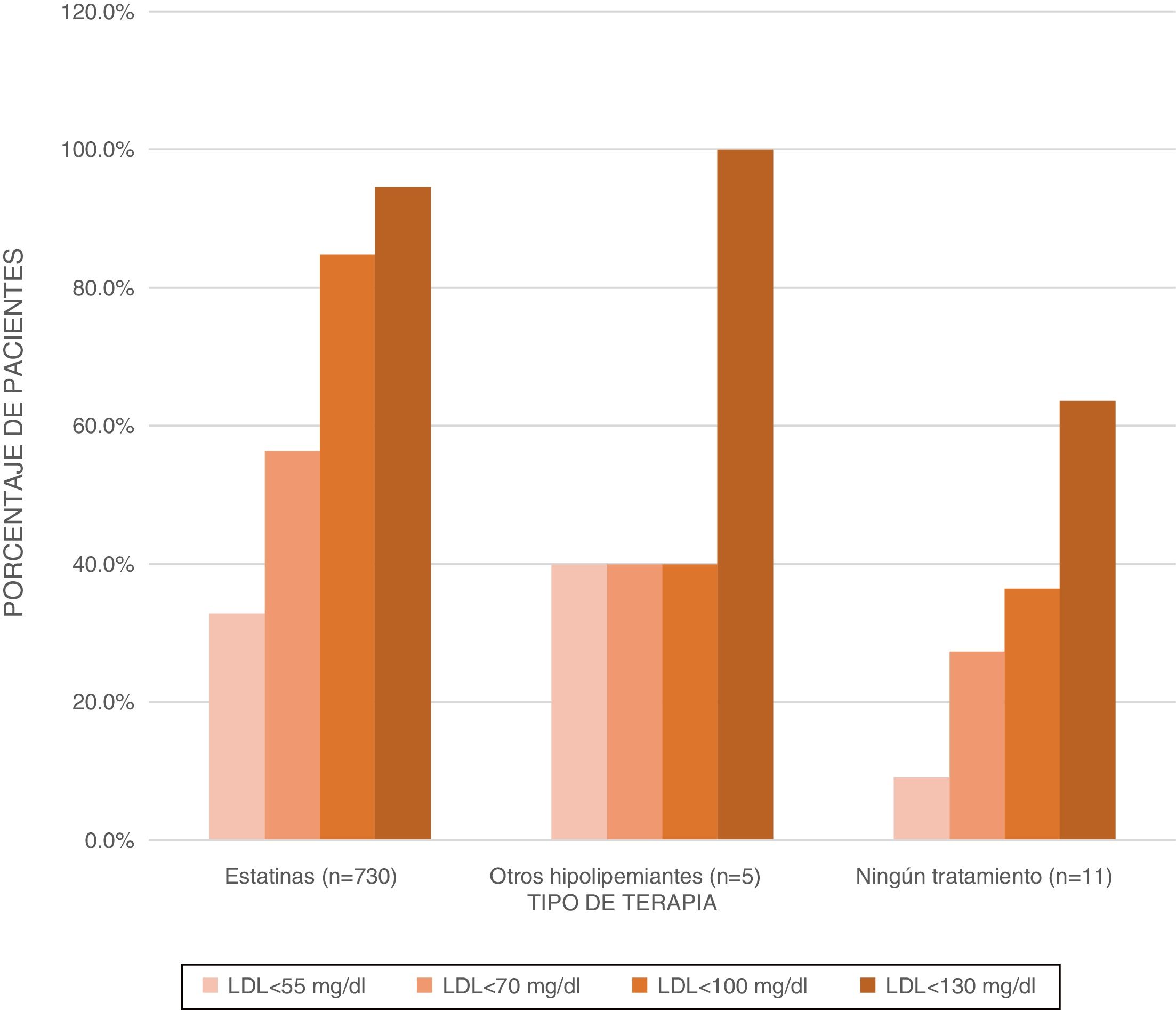
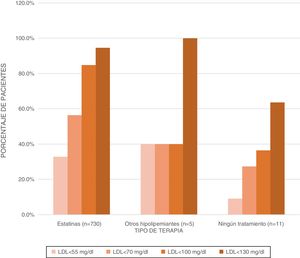
Terapias hipolipemiantesDel total de pacientes evaluados, de acuerdo con la formulación registrada en la historia clínica, se presentó un 97,8% con formulación tipo estatina (principalmente atorvastatina), y de este grupo se evidenció una prescripción del 7,4% en la formulación de una estatina más hipolipemiante (tabla 2). La terapia hipolipemiante sin estatina se presentó en un 0,7% y no se registró tratamiento en 1,5%. La proporción de pacientes con enfermedad coronaria aterosclerótica, con niveles de cLDL inferiores a 70mg/dl, fue de 56% (fig. 2).
Prescripción por tipo de medicamento y dosis segregado por terapia hipolipemiante descrita en los registros médicos
| Tipo de terapia | n (%) |
| Mínimo una estatina (n=730) | |
| Atorvastatina | 323 (44,2%) |
| 80 mg/día | 267 (36,6%) |
| 40 mg/día | 31 (4,2%) |
| 20 mg/día | 4 (0,5%) |
| 10 mg/día | |
| Rosuvastatina | |
| 40 mg/día | 62 (8,5%) |
| 20 mg/día | 31 (4,2%) |
| 10 mg/día | 5 (0,7%) |
| Simvastatina | |
| 40 mg/día | 4 (0,5%) |
| 20 mg/día | 1 (0,1%) |
| Pravastatina | |
| 40 mg/día | 1 (0,1%) |
| 20 mg/día | 1 (0,1%) |
| Estatina más hipolipemiante (n=53) | |
| Ezetimibe | 48 (90,6%) |
| 10 mg/día | |
| Fenofibrato | |
| 200 mg/día | 3 (5,7%) |
| 135 mg/día | 1 (1,9%) |
| Gemfibrozilo | |
| 600 mg/día | 1 (1,9%) |
| Ácido nicotínico | |
| 100 mg/día | 1 (1,9%) |
| Otros hipolipemiantes (n=5) | |
| Ezetimibe | 2 (40%) |
| 10 mg/día | |
| Omega 3 | |
| 1.000 mg/día | 2 (40%) |
| Evolocumab | |
| 140 mg/día | 1 (20%) |
Las guías nacionales13 e internacionales6,9,12,14–16 para el manejo de la dislipidemia recomiendan el uso de las estatinas para la prevención secundaria en pacientes con enfermedad aterosclerótica establecida; sin embargo, la disponibilidad y el acceso a esta terapia farmacológica puede variar considerablemente en cada país17. En este estudio se identificó que el 97,8% de los pacientes con enfermedad aterosclerótica establecida recibieron tratamiento con al menos una estatina tres meses después del diagnóstico. El resultado descrito destaca los esfuerzos de divulgación y entrenamiento de las guías de manejo en el país, así como la ampliación en la cobertura y aprobación para formulación de un listado de estatinas, incluyendo las de alta intensidad en comparación con hallazgos previos18.
La proporción en el cumplimiento de las metas para los niveles de cLDL inferiores a 70mg/dl fue del 56%. Estos hallazgos sugieren mayor adherencia a las recomendaciones de la guía de manejo para el año 2009, teniendo presentes los tratamientos con estatinas disponibles para este periodo. Dichos hallazgos mostraron que sólo un 21,7% de los pacientes con enfermedad coronaria aterosclerótica alcanzaban la metas previamente descritas18. Adicionalmente, ese mismo estudio reportó que en la población evaluada el 56% recibía tratamiento con lovastatina y 14% no recibía tratamiento hipolipemiante, lo que difiere considerablemente de los resultados obtenidos en nuestro estudio, en el que se demuestra que más de un tercio de la población con formulación con estatinas correspondía a atorvastatina en dosis de alta intensidad. No obstante, cabe tener presente que el estudio de 2011 incluyó una población diferente a la nuestra, y es el único estudio en Colombia que evaluó niveles de cLDL<70mg/dl. Así mismo, se resalta que a pesar del notable aumento en la proporción de cumplimiento de metas de cLDL, estas continúan siendo inferiores a lo esperado. Un estudio que modela el impacto del escalonamiento de la terapia hipolipemiante sobre una base de datos de 105.269 pacientes, estimó que con la titulación a dosis máxima de una estatina de alta intensidad el logro de metas de cLDL inferior a 70mg/dl se podría alcanzar en un 69,3% de los pacientes y esta proporción alcanzaría el 86% con la adición de ezetimibe19. A pesar de tener disponibles dichas terapias hipolipemiantes en nuestro medio, el estudio muestra que aun existe una proporción significativa de pacientes que se beneficiarían de la optimización de la dosis de estatina de alta intensidad, así como de la adición de ezetimibe a la terapia hipolipemiante para lograr la meta de cLDL deseable en este grupo poblacional.
Un de las limitaciones de este estudio fue su diseño transversal, el cual imposibilita realizar un análisis de causalidad entre las variables evaluadas. De igual manera, factores asociados a la no adherencia y no cumplimiento de las metas en los niveles de cLDL en el tiempo, o ambas, salen del diseño del estudio, pero dan pie para nuevos. Además, la información del estudio basada en revisión de historias clínicas se encuentra limitada por sesgos de selección e información. No obstante, el estudio observacional contiene información relevante frente a los patrones de prescripción en tres centros de referencia y alta complejidad de la ciudad de Bogotá, resultados que podrían diferir con centros de atención primaria. Esto demuestra la imperiosa necesidad de continuar procesos de educación médica continua y de evaluación de la adherencia a las guías de práctica clínica y evitar la inercia terapéutica del cuerpo médico con el objetivo de ofrecer tratamientos seguros y efectivos en la reducción del cLDL en pacientes en prevención secundaria o alto riesgo cardiovascular.
ConclusionesDe acuerdo con estos hallazgos, el porcentaje de pacientes que logran las metas en el perfil lipídico fue superior a lo reportado hace ocho años en el país, lo que sugiere una mayor adherencia y conocimiento de las diferentes guías de práctica clínica para el manejo de dislipidemias.
A pesar del uso de estatinas en la mayor parte de esta población, existe un gran porcentaje de pacientes que podrían beneficiarse del tratamiento a dosis más altas (terapia intensiva), tratamiento combinado (estatina con ezetimibe o fibratos) e incluso inhibidores de PCSK9.
La evidencia establece claramente la efectividad del tratamiento con estatinas en la disminución de los niveles séricos de cLDL y el riesgo de nuevos eventos. Sin embargo, la falta de adherencia a las guías de práctica clínica y la inercia terapéutica por parte del personal médico, pueden limitar considerablemente los beneficios de esta terapia.
El estudio reafirma la recomendación de reforzar los procesos de implementación de guías de práctica clínica, indicadores de adherencia y calidad de atención en pacientes con dislipidemia.
AMGEN Colombia.
Conflicto de interesesAngel Alberto García Peña declara que conflictos de interés por apoyo en investigación, consultoría y honorarios. El resto de los autores no declaran conflicto de interés.