Las bifurcaciones coronarias por motivos de estrés y turbulencia del flujo sanguíneo, son particularmente susceptibles a desarrollar lesión arterioesclerótica, la cual está presente hasta en el 30% de los pacientes con enfermedad de múltiples vasos y representan el 10 al 15% de todas las intervenciones. No obstante, el manejo percutáneo continúa siendo un reto tanto en términos de eventos cardiacos a largo plazo como de éxito técnico del procedimiento. Este documento representa una revisión actualizada de la anatomía, fisiología, clasificación y recomendaciones de las estrategias intervencionistas para su tratamiento, basadas en la evidencia clínica, con el fin de unificar conceptos.
Coronary bifurcations, due to stress and turbulent blood flow, are especially susceptible to developing arteriosclerotic lesions, which are present in up to 30% of patients with multivessel disease, and represent 10 to 15% of all interventions. However, percutaneous management continues to be a challenge both in terms of long-term cardiac events, as well as in the technical success of the procedure. This document represents an updated review of the anatomy, physiology, classification and recommendations of the interventionist strategies for treatment, based on the clinical evidence, in order to unify concepts.
Se considera una lesión que involucra una bifurcación a toda aquella que ocurre en, o adyacente a, una división de una arteria coronaria epicárdica. En cuanto a anatomía, está constituida por una rama principal y lateral, esta última considerada arbitrariamente como significativa, cuando el operador en función de su longitud, diámetro, inducción de isquemia, viabilidad, cantidad de masa miocárdica en riesgo y síntomas, no quiere perder durante el procedimiento. Estas lesiones están presentes hasta en el 30% de los pacientes con enfermedad de múltiples vasos y representan el 10 al 15% de todas las intervenciones coronarias (PCI)1.
El manejo óptimo de este tipo de lesiones ha sido objeto de considerable debate, impulsado por nuevas definiciones, clasificaciones, métodos de cuantificación por imagen, además de un gran número de ensayos clínicos2.
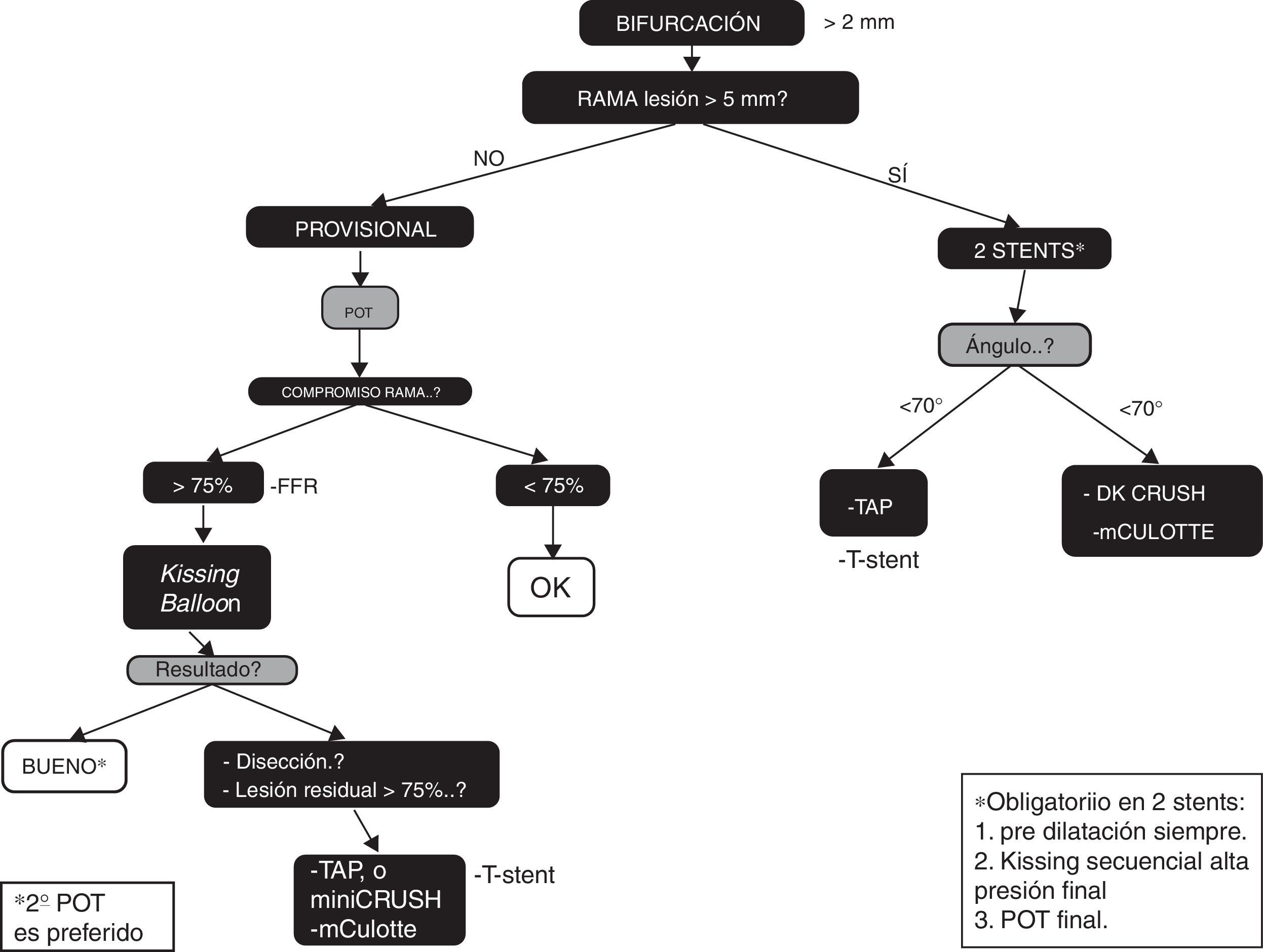
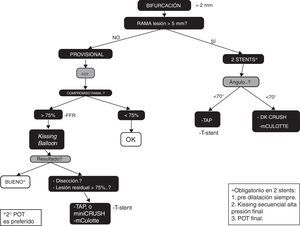
DefinicionesSe han reportado gran número de clasificaciones, todas expresadas a través de una combinación de letras y/o números que describen la posición angiográfica de la lesión. La clasificación de Medina propuesta en 2006, tiene la característica de ser universal y simplificada, lo que facilita su uso y describe adecuadamente la posición de la lesión3. Utiliza los tres componentes de una bifurcación: el segmento proximal (PM) y distal (DM) de la rama principal, junto con la rama lateral (SB), dando un valor binario (1 o 0) en función de si están o no comprometidos cada uno de los segmentos previamente definidos.
Producto de las diferentes técnicas de tratamiento publicadas, se ha creado una clasificación que incluye las distintas familias de tratamiento, permitiendo una descripción simplificada de técnicas análogas, especialmente cuando una se deriva de la otra y dictando la posición del primer stent. En este contexto se ha adoptado la clasificación de MADS4.
Las cuatro familias de tratamiento incluidas en la clasificación MADS son identificadas por un acróstico de cuatro letras:
M (para la principal): significa que el primer stent se implanta en el PM.
A (a través): significa que el primer stent se implanta en el vaso principal (PM hasta la DM a través la SB).
D (para la distal primero): se utiliza para describir un tipo de tratamiento heterogéneo mediante el cual uno o dos stents son entregados sobre dos guías a través de los lúmenes sin volver a cruzar el armazón del stent.
S (para la del lado): representa un tipo de tratamiento con la colocación del primer stent en la SB, con o sin saliente en el MB (fig. 1).
- •
Se debe utilizar la clasificación de Medina en el diagnóstico de las lesiones que comprometan una bifurcación.
- •
La clasificación de MADS es útil para memorizar y agrupar las posibilidades de tratamiento existentes de las lesiones en bifurcaciones coronarias.
Existe una estrecha relación anatómica y funcional en el árbol coronario, que sigue la ley natural del mínimo consumo de energía para el suministro de la cantidad de sangre requerida por el miocardio6. Como consecuencia cada uno de los tres segmentos involucrados en la bifurcación tiene su propio diámetro y mantiene una relación constante que es regida por la ley de Murray7, la cual fue simplificada por Kassab y Finet8.
Lo anterior se ve representado anatómicamente como una disminución no lineal en el diámetro de la arteria desde el segmento proximal hasta el distal, que disminuye abruptamente pasando la rama lateral. Esto es útil para estimar, por medio de fórmulas o tablas, el diámetro óptimo de referencia de los vasos en la bifurcación9.
Recomendación Consenso del Colegio Colombiano de HemodinamiaSe sugiere utilizar la fórmula de Finet (PM=(DM+SB) x 0,7) para calcular el diámetro del segmento proximal del vaso principal y es especialmente útil para definir el diámetro del balón para realizar la optimización proximal del stent.
El análisis de una bifurcación con lesión generado por un software no dedicado (QCA) es impreciso respecto al diámetro de referencia y porcentaje de estenosis.
Aspectos técnicosLa estrategia del stent provisional, corresponde a la A de la clasificación de MADS. Se considera una técnica diseñada para mantener la permeabilidad de la rama lateral, mientras se garantiza el tratamiento del vaso principal. Con este planteamiento, la estrategia de un solo stent puede ser usada en el 80-90% de los casos con un excelente resultado clínico10. En esta técnica, el primer stent es implantado en el vaso principal y la rama lateral solo será tratada en caso de disección, flujo TIMI menor de 3 y lesión residual mayor del 75%11.
En el ensayo NORDIC no hubo diferencias en la tasa del desenlace compuesto a seis meses, entre dos stents (3,4%) comparado con un stent (2,9%) ni diferencias en las tasas de trombosis definitiva, probable y posible del stent a los 14 meses de seguimiento (2 meses después de la interrupción de clopidogrel)12. Sin embargo, la estrategia compleja se asoció con mayor tiempo de procedimiento, exposición a radiación, volumen de contraste y elevación de biomarcadores. No se observaron diferencias respecto a la reestenosis de la rama principal y oclusión de la rama lateral en el subgrupo que se sometió a seguimiento angiográfico. En el seguimiento a cinco años la estrategia compleja mostró una tendencia a presentar mayor tasa de MACE en el grupo de intervención13
El BBC es el ensayo más grande y reciente publicado, con una alta proporción de bifurcaciones verdaderas (83%). El grupo de estrategia compleja era heterogéneo (Culotte, Crush). El desenlace primario (muerte, infarto de miocardio y falla del vaso culpable a los 9 meses) se produjo en el 8% en el grupo de intervención simple comparado con el 15,2% en el grupo de intervención compleja (p=0,009), diferencia impulsada principalmente por la tasa de infarto periprocedimiento (3,6% frente 11,2%, p=0,001).
Recientemente, se informó de los resultados (DK Crush II) que compararon el doble Kissing Crush con el stent provisional, demostrando resultados favorables asociados a esta técnica (DKC)14.
Recomendación Consenso del Colegio Colombiano de HemodinamiaSe recomienda utilizar la estrategia del stent provisional como el enfoque estándar para el tratamiento de las lesiones bifurcadas.
Una o dos guíasHay una relación directa entre el diámetro y la longitud de la rama lateral con la masa miocárdica en riesgo15. Por tanto, en la actualidad se acepta pasar una guía de protección en la SB antes de implantar un stent en la MB, cuando el operador considera la SB como importante desde esta perspectiva.
La utilización sistemática de dos guías a través de las ramas distales al inicio del procedimiento, tiene varias ventajas: es un buen marcador del origen SB en caso de oclusión16, permite reabrir la SB empujando un pequeño balón entre el stent y la pared del vaso en caso de oclusión de la SB17; modifica favorablemente el ángulo de la SB, lo que facilita el recruce de guías y dispositivos cuando es necesario18; de considerarse es preferible pasar la primera guía a través de la lesión más compleja para evitar la superposición entre éstas; no se recomienda evitar usar guías con cobertura de polímero hidrofílico como la PT Graphics™ (Boston Scientific, Natick, MA, USA) con el fin de prevenir la fractura durante la extracción de la guía encarcelada. De igual manera, es importante preformar la punta distal de la guía de la MB, para permitir el recruce de la celda del stent en su segmento más distal por medio del retiro cuidadoso de la guía.
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
Se recomienda el uso adicional de una guía de protección en la rama lateral (utilización de dos guías) cuando el operador considere la SB como significativa y no quiera perderla durante el procedimiento.
- •
Se recomienda el cruce de guías solo cuando haya necesidad de intervención con kissing balloon (KB) y/o stent en la rama lateral.
- •
Se debe insistir en recruzar el stent a través de la celda más distal y cercana a la carina para garantizar la cobertura completa con aposición adecuada del ostium de la rama lateral una vez realizado el KB.
La predilatación de la rama lateral es materia de controversia cuando se ha considerado la técnica del stent provisional, debido al riesgo inminente de disección y aumento en el diámetro del ostium del vaso, que incrementa la probabilidad de pasar a través de la porción más proximal del armazón del stent o de la disección19. No se recomienda, por consiguiente, su realización rutinaria; sin embargo, es una opción cuando el acceso a la rama lateral se considera técnicamente difícil o en casos de calcificación severa la predilatación. En presencia del escenario anterior, la evaluación laboriosa de la angiografía antes de implantar el stent en la rama principal, podrá cambiar la estrategia de manejo, a una técnica de dos stents (T-stent, Crush, Culotte).
Recomendación Consenso del Colegio Colombiano de HemodinamiaNo se recomienda predilatar la rama lateral en la estrategia provisional; solo se considerará en casos seleccionados, como enfermedad severa y difusa de esta, acceso difícil y estrategia de dos stent al inicio del procedimiento.
- •
En caso de considerar la predilatación de la rama lateral, se recomienda usar balones no complacientes.
La selección del diámetro del stent es importantísima, ya que este deberá ser escogido de acuerdo con el diámetro distal del vaso principal para evitar el desplazamiento de la carina “carina shift”, que ha sido reconocido como la principal causa de oclusión de la rama lateral20.
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
Se recomienda el uso de stents liberadores de medicamentos.
- •
El diámetro del stent se escogerá de acuerdo con el diámetro del segmento distal del vaso principal.
- •
Se recomienda la optimización proximal del stent (POT) con un balón corto no complaciente, para garantizar su adecuada aposición.
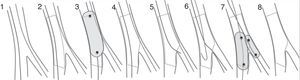
La optimización proximal del stent fue descrita por Darremont et al., como un método para expandir el segmento proximal del stent con un balón corto no complaciente, aplicado desde el borde proximal hasta justo antes de la carina21. La optimización proximal del stent (POT), permite que el stent se adapte a la anatomía fractal, en especial cuando hay una rama lateral de gran tamaño y desproporción entre el segmento proximal y distal del vaso principal (fig. 2). El tamaño del balón no complaciente se seleccionará en relación con el diámetro de referencia del segmento proximal, el cual puede calcularse fácilmente mediante la fórmula de Finet o la carta de Huo. La posición del balón es crucial para evitar complicaciones y tener resultados óptimos. La marca distal se posicionará justo en frente de la carina, mientras la marca proximal siempre deberá estar dentro del stent para evitar la disección del borde.
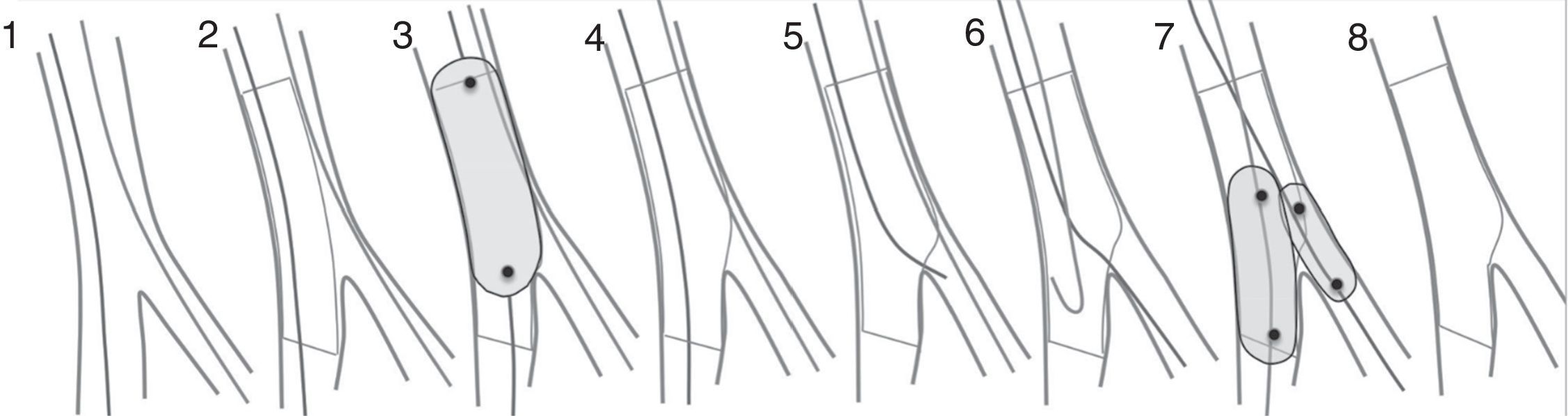
Estrategia de stent provisional.
Del 1 al 8: guías presentes en ambas ramas. Del 2 al 8: stent en la rama principal. En 3: Técnica de optimización proximal (POT). Después de 4, el procedimiento se puede detener. Si necesita tratar la rama lateral, se realiza cruce de guías a través de la celda más distal. En el 7: Técnica de “kissing balloon”.
Reimpreso de: Lassen J et al., Percutaneous coronary intervention for coronary bifurcation disease. Euro Intervention. 2016;12(1):38-46, con autorización de Europa Digital & Publishing.
Los estudios in vitro e in vivo han demostrado los beneficios potenciales de la optimización proximal del stent. Este induce un incremento en el área de la celda del stent que modifica el ángulo y la orientación de la rama lateral, facilitando así el acceso hacia esta y aumentando la probabilidad de recruzar el stent en su celda más distal (celda más cercana a la carina). De igual manera, genera una aposición óptima del segmento proximal del stent a nivel de la rama principal y así evita el cruce inadecuado de la guía entre la pared del vaso y el stent.
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
La POT se considerará como un paso estándar en el tratamiento de la bifurcación.
- •
La POT es imperativa cuando haya grandes diferencias entre el diámetro del segmento proximal y distal del vaso principal.
- •
La POT es particularmente útil cuando haya dificultad para cruzar la rama lateral con la guía y/o dispositivos a través del stent de la rama principal.
El término “kissing balloon” (KB) fue introducido por Grüentzig para describir el tratamiento percutáneo de una bifurcación ilíaca; un año después aplicó esta técnica para revascularización coronaria22. Pero fueron Ormiston et al. quienes a través de sus estudios in vitro, demostraron que la dilatación con un solo balón a través de las celdas del stent en el vaso principal, genera marcada distorsión de la pared contralateral de este23 (fig. 2). Esta observación generó la introducción de cambios estratégicos importantes en el abordaje terapéutico de estas lesiones. En un estudio con utilización seriada de ultrasonografía intravascular (IVUS) de pacientes tratados con estrategia provisional y dilatación de la rama lateral con un solo balón, se demostró la distorsión geométrica y una pérdida del 12% en el área del stent de la rama principal24. En efecto, el KB al final del procedimiento, logra la recomposición del stent y su contacto de nuevo con la pared vascular, reduciendo el riesgo de trombosis y la incidencia de reestenosis.
Sin embargo, es claro que el uso rutinario del KB no tiene ninguna ventaja clínica a pesar de las mejoras teóricas en la restauración de la anatomía de la bifurcación. El estudio Nordic-Baltic III incluyó 477 pacientes con una lesión en la bifurcación tratados con estrategia provisional y asignados al azar a KB (n=238) o no-KB (n=239). A 6 meses de seguimiento, las tasas de eventos cardíacos adversos fueron de 2,1% y 2,5% (p=1,00) en KB y no-KB, respectivamente25.
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
No se recomienda el uso rutinario de KB cuando se realiza estrategia provisional.
- •
Se recomienda KB en presencia de alteración del flujo anterógrado (TIMI <3) y en lesión angiográfica residual de la rama lateral de más del 75% o isquemia documentada por FFR (reserva de flujo fraccional).
- •
En caso de complicaciones y/o persistencia de lesión después del KB, se considera el implante de un segundo stent en la rama lateral.
- •
La selección en el diámetro de los balones es relevante, y estos deberán elegirse de tal manera que coincidan con el diámetro de las dos ramas distales. Por su parte, la utilización de balón no complaciente para el KB, ha demostrado mejorar la expansión de la rama lateral y reducir el riesgo de disección26.
Mortier et al. han informado de la deformación oval del segmento proximal del stent de la MB, inducida por la realización simultánea de KB, lo que ha generado debate en cuanto a la secuencia apropiada de inflación27. Kinoshita demostró que el inflado secuencial, minimiza la deformación oval del segmento proximal del stent en la rama principal. De igual modo, Mickley y Larson han demostrado que la secuencia y el número de inflados puede influenciar la apertura y aposición adecuada del ostium de la rama lateral. Mortier et al. compararon recientemente el KB simultáneo, con una secuencia que inicia con la rama lateral, inflándola a 12 atm, luego la rama principal a 12 atm y desinflando la rama lateral a 4 atm, demostrando reducir la deformación elíptica del stent y optimizando el acceso a la rama lateral28. Con base en estos resultados, actualmente se recomiendan dos sets de inflados (KB secuencial), con inicio en la rama lateral. De igual manera, Foin et al. han demostrado en estudios in vitro que un segundo POT (re-POT), al final del procedimiento, puede corregir la deformación oval del stent proximal que se genera por el KB simultáneo29.
En cuanto a la duración en tiempo durante el inflado para generar una aposición óptima del stent, Kawasaki et al. examinaron la importancia de prolongar el tiempo en el inflado, evaluando cuatro grupos, grupo 1: stent de SES inflado a 20 atm por 60 s, grupo 2: stent de SES entregado a 20 atm por 60 s, seguido por otro inflado de 20 s a 20 atm, grupo 3: igual que el grupo 1 con stent de PES, grupo 4: igual que el grupo 2 con PES, demostrando que el inflado prolongado por 60 s produce una mejor expansión del stent30, hecho que motiva la recomendación de realizar tres inflaciones de 20 s cuando se realiza KB (fig. 3).
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
En KB se recomienda la secuencia de inflado 12 atm – 4 atm - 12 atm para disminuir la deformación oval del stent.
- •
En KB se recomiendan inflados prolongados de mínimo 20 s e idealmente tres inflados de 20 s cada uno, para llegar a un total del tiempo de 60 s.
- •
En KB se recomienda el desinflado simultáneo de ambos balones.
En la estrategia provisional, el stent para la rama lateral se indica ante complicaciones como disección o compromiso de flujo (TIMI <3); si bien se ha considerado la estenosis residual (pinzamiento>75%) una indicación, hoy es tema de controversia debido a las limitaciones de la fluoroscopia para evaluar este segmento. Koo et al. analizaron 94 ramas laterales encarceladas (estenosis>75%) con reserva de flujo fraccional (FFR), y demostraron que solo el 25% de estas fueron significativas para la inducción de isquemia31. Lo anterior ha llevado a proponer la utilización de la FFR, como una técnica que puede evitar el sobretratamiento de la SB con stent.
Una vez aplicada la estrategia provisional, puede aplicarse cualquier técnica para tratar la SB (T stent, TAP, Crush o Culotte), y la elección dependerá del tamaño y angulación de las ramas, junto con la experiencia del operador. T-stent es una opción cuando el ángulo entre las ramas es cercano a los 90° y la dilatación de la SB se ha hecho desde la celda más distal del stent, de manera que se permita una cobertura óptima del ostium de la SB con el stent de la MB.
T-stent con mínima protrusión (TAP) es una variante técnica del T-stent provisional, donde el stent de la SB es entregado con una mínima protrusión dentro de la MB, mientras se mantiene un balón no inflado en este vaso justo en frente del origen de la SB, para realizar un KB final, que ajustará la neocarina residual.
Una mayor protrusión del stent de la SB dentro del stent de la MB, representa la base para hacer un mini-crush interno, en el que el stent que sobresale de la SB ya sin guía, será aplastado con un balón previamente posicionado en la MB, para ser recruzado y realizar KB final.
Provisional Culotte proporciona una cobertura adecuada de la carina y el ostium de la SB a expensas de un exceso de metal que cubre el extremo proximal del stent. Esta técnica es adecuada para bifurcaciones con ángulos de menos de 60° y diámetros similares entre las ramas. El stent de la SB es desplegado dentro del segmento proximal del stent de la MB, para posteriormente recruzar con una guía lo más cercano a la carina, predilatar con un balón no complaciente a alta presión (>16 atm) y finalmente realizar KB (fig. 3).
Recomendación Consenso del Colegio Colombiano de HemodinamiaEn estrategia provisional se recomienda implantar un stent en la rama lateral después de haber realizado KB, cuando hay persistencia de lesión de más del 75% o ante disección limitante de flujo.
Cuándo iniciar con dos stentLa estrategia de dos stents deberá ser considerada para el tratamiento de las lesiones que incluyen ramas laterales grandes, difíciles de acceder y con lesión difusa extensa. En este tipo de lesiones hay mayor riesgo de complicaciones, como infarto periprocedimiento, inestabilidad hemodinámica o síntomas subjetivos durante el tratamiento. En estudios aleatorizados que comparan uno vs. dos stent, el 4% al 31% de los pacientes que fueron asignados a un stent finalmente terminaron siendo tratados con dos stents32. El estudio Nordic Baltic IV mostró una tendencia a mejores resultados a medio plazo cuando se utiliza una técnica de dos stent comparado con stent provisional en SB grandes con diámetro ≥ 2,75mm y estenosis de más del 50% (fig. 3).
Recomendación Consenso del Colegio Colombiano de HemodinamiaSe recomienda iniciar con una estrategia de dos stent (intensión para tratar), cuando la rama lateral tenga un diámetro mayor de 2,5, estenosis severa que se extiende más allá del ostium (de 5 a10mm), y/o ángulo desfavorable para cruzar si se implantara un stent en la MB5.
Cuál técnica utilizar en estrategia de dos stentLa selección de una de las diferentes técnicas se basará en las características del vaso y la lesión, además de la experiencia del operador (fig. 3).
La técnica de Culotte es un enfoque adecuado cuando el ángulo entre ramas es menor a 60° y no hay grandes diferencias de diámetro entre estas. Puede practicarse de igual manera, como una técnica de rescate para recuperar la rama lateral en la estrategia provisional. El primer stent usualmente se implanta de la rama más angulada a la MB, seguido por el cruce con la guía lo más cercano a la carina, para luego dilatar con un balón e implantar otro stent y finalmente realizar KB. Esta técnica tiene como desventaja un exceso de metal proximal en la MB y requiere el recruce de guías para realizar KB final.
La técnica del T-stent es adecuada cuando el ángulo entre las ramas es cercano a los 90°33. Tiene como desventaja el riesgo de una cobertura incompleta del ostium de la SB, con el riesgo subsecuente de reestenosis o una protrusión excesiva del stent de la SB en la MB, que amerita otra técnica para corregir el defecto (Crush).
El TAP (TAP invertido), permite una cobertura adecuada del ostium, sin dificultad para la realización del KB final; no obstante, tiene la limitación de la formación de una pequeña neocarina metálica ubicada justo en el centro de la bifurcación y riesgo de endotelizar tardíamente o encarcelar la MB. Esta técnica ha reportado mejorar los desenlaces clínicos.
El mini-crush junto con el Crush por pasos y el DK crush son las técnicas más usadas en la estrategia de dos stents, e incluso han remplazado casi por completo la técnica del estándar Crush. Pueden ser aplicadas a cualquier bifurcación, generan una cobertura completa del ostium de la SB y permiten la realización del KB final con cierta facilidad. Reportes recientes demuestran que el doble KB crush (DK-crush) comparado con el Culotte se asoció a mejores resultados clínicos34. En breve, la técnica consiste en implantar el stent de la SB, que será aplastado por un balón en la MB, posteriormente cruzado con la guía y dilatado con un balón no complaciente a alta presión (>16 atm), seguido por el primer KB. Para continuar, se implanta otro stent en la MB, que requiere ser cruzado con una guía por segunda vez, predilatado nuevamente con un balón no complaciente a alta presión (>16 atm) y KB final (fig. 3).
Recomendación Consenso del Colegio Colombiano de HemodinamiaSe recomienda la técnica del T-stent cuando el ángulo B es cercano a los 90°, en tanto que el TAP deberá ser considerado cuando el ángulo B esté entre los 70° y 90°; las técnicas de Culotte y DK Crush se recomiendan para ángulos menores de 70°35.
Kissing balloon en la técnica de dos stentsLa aposición y expansión incorrecta de los stents se ha asociado con peores resultados clínicos a corto y largo plazo, con lo cual se hace imperativa la realización de KB final con inflado de alta presión. Esta estrategia es importante para corregir la distorsión y subexpansión de los stents, ya que facilita una mejor cobertura del ostium de la SB y la MB. El análisis del subgrupo del estudio CACTUS en el grupo de intervención complejo, demostró que el KB final se asoció con mejores resultados angiográficos y más baja tasa del desenlace compuesto de eventos adversos32. El inflado no simultáneo con balones cortos no complacientes, iniciando en la SB seguido por el inflado de la MB, de larga duración, continuando con POT, se asocian con mejores resultados anatómicos en modelos in vitro. Siempre que se realice KB se recomienda el desinflado simultáneo para evitar la distorsión del stent de la MV5 (fig. 3).
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
En técnica de dos stent se recomienda realizar kissing balloon final a alta presión.
- •
En kissing balloon se recomienda realizar desinflado simultáneo de ambos balones.
La imagen endovascular ha cambiado dramáticamente el entendimiento de la enfermedad aterosclerótica y su respuesta a la PCI, pues ha demostrado que la evaluación angiográfica de las bifurcaciones tiene grandes limitaciones para evaluar la extensión, distribución y composición de la placa, al igual que las dimensiones verdaderas de los vasos y la extensión de la enfermedad ostial en la SB. Esto genera un llamado a tener un bajo umbral para utilizar la ultrasonografía endovascular (IVUS) o la tomografía de coherencia óptica (OCT) en este grupo de pacientes.
Recomendación Consenso del Colegio Colombiano de Hemodinamia- •
Solo se recomienda el uso de métodos de imagen endovascular (IVUS/OCT) cuando la angiografía o la FFR son insuficientes para guiar el tratamiento de la bifurcación (no incluye el tronco principal izquierdo).
- •
Se recomienda IVUS para el tratamiento de las lesiones bifurcadas en el troco principal izquierdo.
- •
No se recomienda cruzar con la sonda de IVUS u OCT a través de la SB encarcelada, ya que esto podría generar distorsionar, fractura o atrapamiento.
Ninguno.