En la actualidad, la enfermedad cardiovascular y la depresión constituyen problemas de salud pública importantes y se consideran las primeras causas de discapacidad en los países de altos ingresos. Esta asociación entre ambas entidades se ha descrito desde hace varios años, entendiéndose la depresión como un factor de riesgo para el desarrollo de eventos cardiovasculares, peores desenlaces clínicos e incremento de la mortalidad.
Se efectuó una revisión de la literatura con el fin de exponer los aspectos más relevantes en cuanto a epidemiología, fisiopatología, clínica, pronóstico y estrategias terapéuticas de la depresión en el contexto de la enfermedad cardiovascular, con especial énfasis en las mujeres y en la importancia de implementar medidas para su detección y tratamiento oportunos, con la finalidad de disminuir el impacto negativo de esta enfermedad sobre la salud cardiovascular de dicho género.
Nowadays, cardiovascular disease and depression pose important public health problems and are considered the main causes of disability in high-income countries. This association between both entities has been described over several years, understanding depression as a risk factor for developing cardiovascular events, worsening clinical outcomes and raising mortality.
Literature review was carried out with the objective of exposing most relevant aspects regarding epidemiology, pathophysiology, clinical, prognostic and therapeutic strategies towards depression in the context of cardiovascular disease, with a focus on women and the importance of implementing measures for early detection and treatment so as to reduce the negative impact of this condition on cardiovascular health.
Las enfermedades cardiovasculares representan un problema de salud pública mundial y son causa importante de morbilidad, mortalidad, ingresos hospitalarios, reducción de calidad de vida, incapacidad laboral, pérdida de productividad e incremento de costos al Sistema de Salud. Hoy, la depresión y la enfermedad cardiovascular, se consideran las dos causas más comunes de discapacidad en países de altos ingresos, y se espera que lo sean también en los países de todos los niveles de ingreso para el 20301.
Diversos estudios han encontrado alta prevalencia de depresión entre los pacientes con enfermedad arterial coronaria, de aproximadamente el 20%, cerca de tres veces mayor que en la población general, característica que la convierte en una condición que cada año afecta a millones de individuos con enfermedad arterial coronaria2.
La depresión puede haber estado presente antes de un evento cardiovascular o aparecer como resultado de la adaptación al mismo. Así pues se hace necesario aumentar la conciencia de la prevalencia, la detección y el tratamiento de esta entidad tanto en cardiópatas como en aquellos que no han desarrollado un evento cardiovascular.
EpidemiologíaEl género femenino se beneficia de una protección relativa contra la cardiopatía isquémica hasta la menopausia, hecho que se refleja en la menor incidencia de eventos coronarios agudos durante la edad fértil3. Debido al efecto protector de los estrógenos y a la mayor tasa global de infarto de miocardio en el sexo masculino, en la mujer se ha subestimado el riesgo de enfermedad cardiaca, como consecuencia del concepto erróneo de “estar protegida” contra la enfermedad cardiovascular. Cabe resaltar que, tras la depleción estrogénica, hay un incremento en la prevalencia de la enfermedad cardiovascular, posicionándola como la causa número uno de muerte en mujeres mayores de 65 años4.
Al iniciar la postmenopausia existe mayor asociación entre síntomas depresivos y riesgo de desenlaces cardiovasculares, incluyendo una tasa más elevada de muerte cardiovascular súbita al igual que mayor riesgo de desarrollar un evento cerebrovascular agudo fatal y no fatal, incluso en mujeres sin historia previa de enfermedad cardiovascular. Un estudio a largo plazo, prospectivo, de cohorte, demostró un aumento del riesgo de depresión, mayor durante la transición climatérica, en especial dentro de los primeros dos años después de la menopausia5.
Estudios adicionales muestran que las mujeres sufren más infartos silentes después de los 55 años, lo cual podría explicarse por la mayor prevalencia de diabetes y la aparición con síntomas atípicos como malestar abdominal, fatiga, náuseas, dolor de hombro o espalda y disnea. Como consecuencia, la consulta al servicio de urgencias es más tardía, y por tanto hay menor uso de trombólisis, así como de procedimientos diagnósticos y terapéuticos en comparación con los varones, generándose peor pronóstico a corto plazo.
Dado que la aparición de enfermedades cardiovasculares en la mujer es 10 años más tardía que en el hombre, esta generalmente acude con mayor edad y comorbilidades (diabetes, hipertensión arterial e insuficiencia cardiaca), lo que conlleva mayor frecuencia de infarto agudo de miocardio –Killip III-IV– y desarrollo de complicaciones tipo regurgitación mitral, rotura septal, rotura de pared libre, aneurismas ventriculares, asistolia y bloqueo avanzado, y por ende, mayor uso de diuréticos e inotrópicos6.
Sin embargo, datos recientes aportados por “The National Health and Nutrition Examination Surveys (NHANES), muestran que en las últimas dos décadas la frecuencia de infarto de miocardio en la mujer ha incrementado en la mediana edad (35–54 años), en paralelo con la elevación de la presión arterial y los niveles de colesterol. Además, observaron que después de la menopausia se duplica la frecuencia de enfermedad cerebrovascular en mujeres en edad media4.
De este modo, es clara la asociación de la depresión con la hipertensión arterial, la diabetes, el riesgo de accidente cerebrovascular7 y la cardiopatía isquémica8,9. Raikkonen et al., proponen que los síntomas depresivos pueden ser un factor predictivo para el desarrollo de síndrome metabólico, especialmente entre mujeres de mediana edad10. Se considera entonces a la depresión como un fuerte predictor de incidencia y recurrencia de eventos cardiovasculares en el género femenino11.
Aunque los factores de riesgo cardiovascular clásicos son iguales para hombres y mujeres, interfieren con diferente intensidad en el desarrollo de la enfermedad. Se sabe que en la mujer el tabaquismo incrementa en un 60% el riesgo de enfermedad isquémica cardiaca y que la hipertensión arterial es más prevalente en la vejez y existe mayor incidencia de ataque isquémico, hipertrofia ventricular izquierda y falla cardiaca diastólica. De igual manera, en este género la diabetes mellitus tipo 2 representa mayor riesgo para el desarrollo de complicaciones cardiovasculares y falla cardiaca. Después de los 65 años de edad, el colesterol LDL es más elevado que en los hombres, y a su vez la hipertrigliceridemia junto al colesterol HDL bajo, se consideran factores de riesgo relevante4.
Los datos epidemiológicos indican que la depresión afecta aproximadamente a un 17 al 20% de los pacientes con cardiopatía isquémica, a un 16 al 28% de los sobrevivientes a un infarto de miocardio y al 30% de los pacientes con insuficiencia cardiaca. Entre el 15 al 20% de los pacientes tienen depresión mayor después de la cirugía de bypass de arteria coronaria y se estima que otro 15% experimenta depresión menor12.
Por su parte, en el estudio PREMIER (The Prospective Registry Evaluating Myocardial Infarction: Events and Recovery –Evaluating the impact of myocardial infarction on patient outcomes), se demostró que las mujeres tienen mayor prevalencia de síntomas depresivos que los hombres (29% vs. 18,8%, p<0,001)13.
El riesgo de un evento cardíaco en pacientes con depresión es de 2 a 5 veces mayor que en los no deprimidos. El WHI (Women's Health Initiative) proporcionó datos relacionados con un grupo de mujeres posmenopáusicas en los Estados Unidos que tenían depresión de base y fueron seguidas para evaluar resultados cardiovasculares. Aproximadamente el 16% de estas reportó síntomas depresivos y los factores de riesgo para las enfermedades cardiovasculares estuvieron relacionados significativamente con la depresión, la cual fue de base un predictor significativo de muerte cardiovascular en mujeres sin antecedentes de enfermedad cardiovascular (RR=1,58; IC95% =1,19-2,10)14.
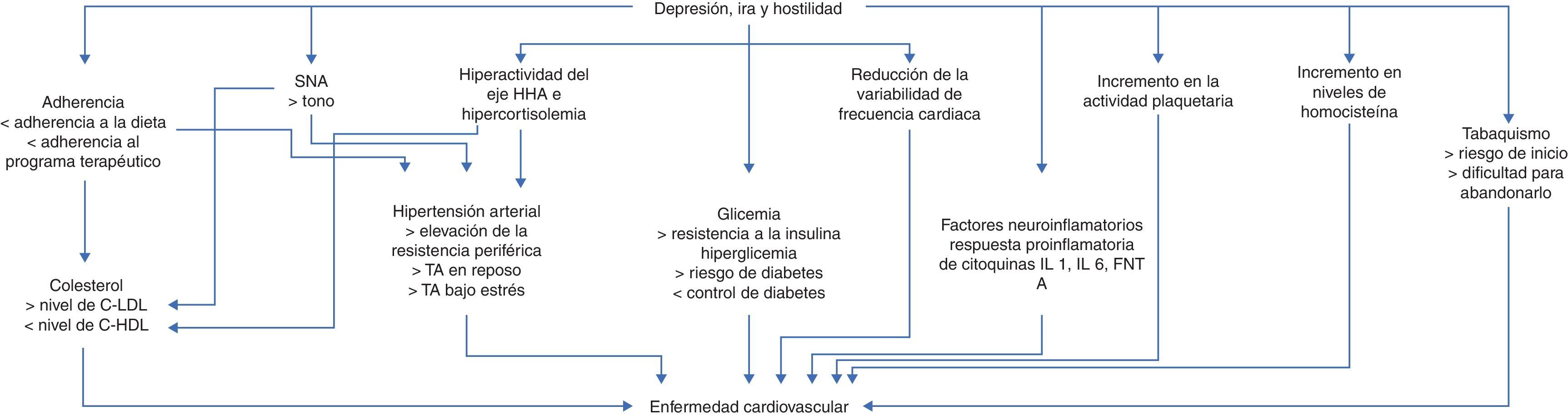
FisiopatologíaEl mecanismo fisiopatológico de la asociación entre depresión y enfermedad cardiovascular no está completamente esclarecido pero se han identificado múltiples factores que inciden en la aparición de la enfermedad, entre ellos: mecanismos sociales, comportamentales, biológicos, genéticos y coexistencia con otros factores de riesgo cardiovascular15. Las teorías encaminadas a explicar esta asociación involucran la variabilidad de la frecuencia cardiaca, la inflamación, la hiperactivación del eje hipotálamo-hipófisis-adrenal y la activación plaquetaria (fig. 1).
La reducción de la variabilidad de la frecuencia cardiaca encontrada en los pacientes con depresión, revela un desbalance entre el sistema nervioso simpático y parasimpático, constituyendo un factor de riesgo para el desarrollo de arritmias ventriculares y muerte cardiaca súbita.
Uno de los principales actores en la patogénesis de la enfermedad es la inflamación, especialmente por el estrés oxidativo relacionado con el incremento en la peroxidación de la membrana lipídica mediada por radicales libres de oxígeno. Adicionalmente, la activación del sistema inmune contribuye en el proceso inflamatorio por elevación en los niveles de citoquinas proinflamatorias (interleuquina 6, proteína C reactiva, factor de necrosis tumoral alfa), las cuales favorecen el daño endotelial y la aterosclerosis.
Otro mecanismo implicado es la hiperactivación del eje hipotálamo-hipófisis-adrenal y la activación simpática medular adrenal, que durante los episodios de estrés liberan catecolaminas y consecuentemente conducen a taquicardia, vasoconstricción y activación plaquetaria. Como respuesta antiinflamatoria se libera cortisol que de forma crónica altera el metabolismo de lípidos y grasas, conduciendo a síndrome metabólico y perpetuando el estado proinflamatorio, además de generar lesión endotelial e hipertensión arterial.
En el paciente con depresión también se altera la activación plaquetaria por aumento en la expresión de glicoproteína IIb/IIIa, factor plaquetario 4, P selectina y B-tromboglobulina e hiperactividad del receptor 5-HT2A, precipitando adhesión plaquetaria y fenómenos trombóticos.
El uso de inhibidores selectivos de la recaptación de serotonina en pacientes con síndrome coronario agudo ha demostrado reducir la adhesión plaquetaria por disminución en la liberación de estos dos últimos factores.
Múltiples autores hablan sobre mecanismos genéticos comunes entre depresión y enfermedades cardiovasculares, especialmente relacionados con la vía del estrés oxidativo y la inflamación, además de una mutación en la región promotora del gen transportador de serotonina, que reduce su tamaño, altera su efecto y predispone al desarrollo de eventos cardiovasculares asociados a depresión2,16,17.
En el mecanismo fisiopatogénico de la aterotrombosis hay algunas diferencias entre géneros. En las mujeres premenopáusicas la actividad plaquetaria es menos trombótica que en las postmenopáusicas, posiblemente por la presencia de receptores estrogénicos sobre la superficie plaquetaria, además de variaciones en los niveles de factores de coagulación y actividad fibrinolítica relacionada con factores hormonales durante la transición a la menopausia4.
En el WISE (Women's Ischemic Syndrome Evaluation) se encontró que las mujeres con depresión tienen niveles significativamente más elevados de proteína C reactiva e interleuquina 6, en comparación con mujeres sin depresión, y que la presencia de estrés induce interrupciones en el ciclo ovulatorio que pueden asociarse con enfermedad cardiovascular en mujeres premenopáusicas. Adicionalmente, describe la asociación entre depresión y marcadores de respuesta inflamatoria sistémica como predictores independientes para el desarrollo de eventos cardiovasculares, hospitalización por infarto agudo de miocardio no fatal, ataque cerebrovascular, insuficiencia cardiaca congestiva e incluso mortalidad cardiaca18.
Factores psicosociales y comportamentalesEl estudio INTERHEART llevado a cabo en 52 países, entre ellos Colombia, encontró que una relación ApoB/ApoA-1 elevada, diabetes mellitus, hipertensión arterial, tabaquismo y obesidad abdominal fueron los principales factores de riesgo asociados con el desarrollo de un evento cardiovascular. A su vez, el índice de estrés psicosocial, la depresión, el estrés laboral y en el hogar o el derivado de la situación económica, también se relacionan fuertemente con el desarrollo de un infarto agudo de miocardio19.
Un reciente análisis de los datos obtenidos en el INTERHEART, encontró que el efecto del estrés global severo sobre la enfermedad cardiovascular, puede llegar a ser comparable con el de la hipertensión arterial y la obesidad abdominal; además, se evidenció que en el año previo al evento coronario agudo, más de un tercio de los pacientes había experimentado periodos severos de estrés en su hogar a causa de su situación económica o por la presencia de dos o más acontecimientos mayores estresantes como divorcio, pérdida de trabajo, jubilación, fracaso empresarial, violencia, problemas intrafamiliares severos, muerte del cónyuge y enfermedad propia o de un familiar, hechos que reflejan nuevamente la estrecha relación entre estrés psicosocial y aumento en el riesgo de presentar un infarto agudo de miocardio20.
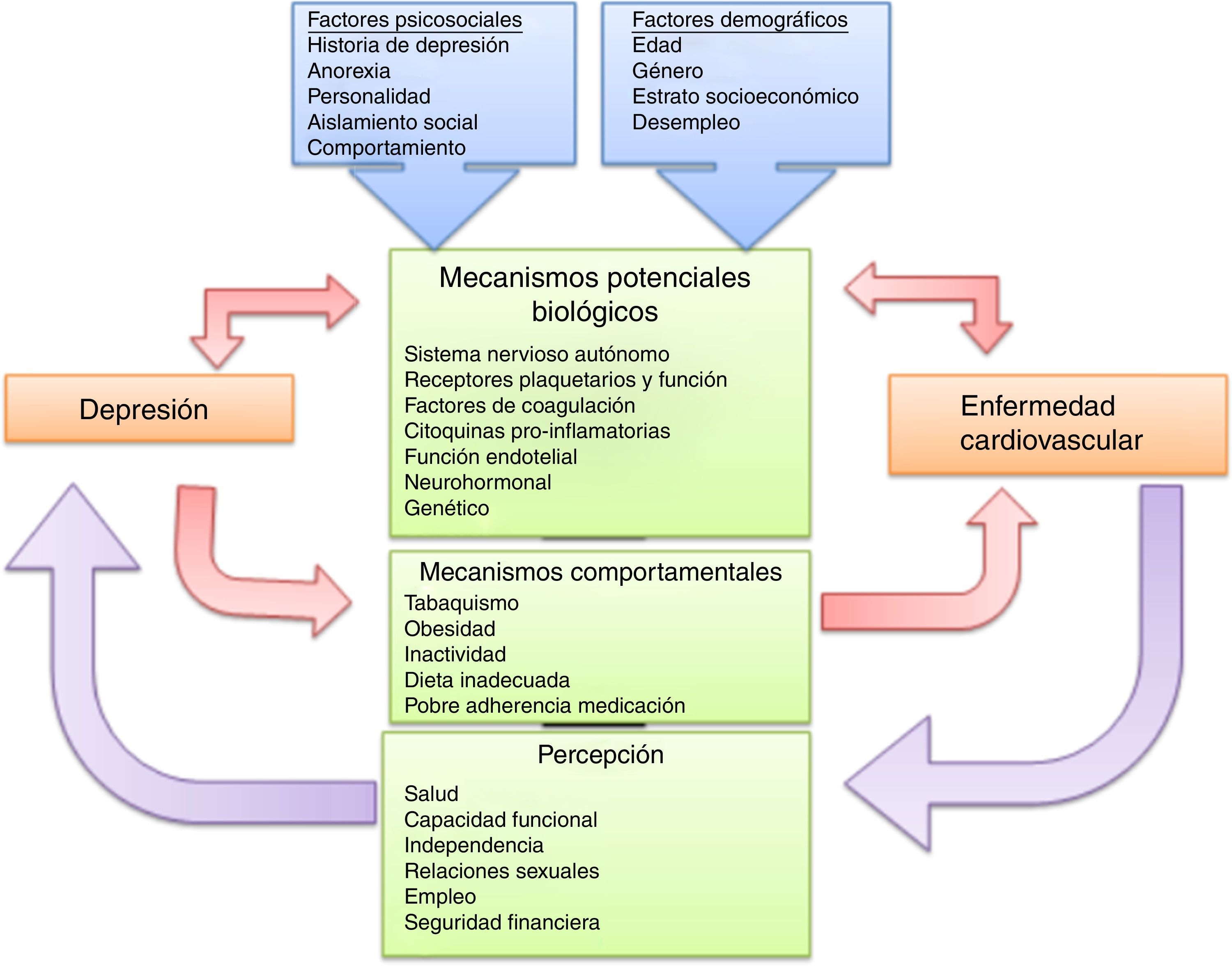
Como se expresó, la depresión se relaciona con obesidad y comportamientos pobres de salud (tabaquismo, inactividad física, alimentación inadecuada, esfuerzos poco exitosos para dejar de fumar, falta de adherencia a la medicación y menor participación en programas de rehabilitación cardiaca); además de ello, las mujeres tienen roles que dificultan el cuidado de sí mismas, así como menor apoyo social y calidad de vida en comparación con los hombres, lo que podría aumentar su riesgo de accidente cerebrovascular7,14. No obstante, conviene resaltar que una buena red de apoyo y unos factores psicológicos positivos pueden reducir dicho riesgo14,21(fig. 2).
Tomada y adaptada de Maas AHEN, van der Schouw YT, Regitz-Zagrosel V, Swahn E, Appelman, Pasterkamp G, et al. Red alert for wome's heart: the urgenneed form more research and knowledge on cardiovascular disease in women: Proceedings of the workshop held in Brussels ongender differences in cardiovascular disease, 29 september 2010.
Los síntomas más experimentados por los pacientes son: tristeza, falta de energía y vitalidad, inapetencia, enlentecimiento psicomotor, fatiga, insomnio, pérdida de la líbido, sensación de mala salud y dificultad para la concentración. Existe un patrón con variación circadiana, en el que la falta de energía se manifiesta predominantemente en la mañana, siendo el único síntoma experimentado por algunos pacientes deprimidos12,22. Por lo tanto, antes de atribuir exclusivamente la fatiga a enfermedades del corazón, el médico evaluará al paciente con el fin de descartar depresión subyacente.
La comorbilidad con trastornos ansiosos y alimentarios es más frecuente en la mujer, fenómeno que se traduce en tristeza, antojo de carbohidratos, somnolencia y aumento de peso. Los síntomas atípicos de la depresión como la hiperfagia por carbohidratos con ganancia de peso y la hipersomnia, son más comunes en las mujeres y predisponen al desarrollo de sobrepeso u obesidad5.
En 2014, la American Heart Association publicó una revisión sistemática de la literatura en la que analizaron la asociación de depresión con mortalidad cardiovascular y aparición de eventos cardiacos fatales y no fatales. Determinaron que la aparición de depresión después de un evento coronario agudo se relaciona con incremento en la mortalidad y peores desenlaces cardiovasculares, por lo cual los autores sugieren catalogar a la depresión como un factor de riesgo para el desarrollo de síndrome coronario agudo y a su vez, como un factor de peor pronóstico cuando aparece en pacientes que ya han presentado un evento cardiovascular23.
Gracias a estudios previos se conoce que los pacientes deprimidos con frecuencia no divulgan los síntomas de la depresión por la creencia de que los médicos están interesados solamente en los síntomas somáticos12, de allí que sea relevante implementar medidas para su detección y tratamiento oportunos. Al respecto, la American Heart Association emitió la recomendación de tamizaje para depresión en todos los pacientes con enfermedad cardiovascular mediante la administración de dos cuestionarios, en un proceso de selección en dos etapas. Inicialmente se usa el cuestionario de salud del paciente 2 o PHQ-2 (tabla 1) que consta de dos preguntas sencillas que ayudan en la detección de depresión actual. Si el paciente responde de manera afirmativa a una o ambas preguntas se continúa con la segunda etapa del proceso y se aplica el cuestionario sobre la salud del paciente 9 o PHQ-9 (tabla 2), el cual, mediante 9 preguntas, permite realizar un diagnóstico provisional, clasificar la severidad de la depresión, y orientar y monitorizar el tipo de tratamiento; este cuestionario tiene buenas propiedades diagnósticas con una sensibilidad del 92% pero especificidad del 80%23,24.
Cuestionario sobre la salud del paciente PHQ- 2
| Durante las últimas dos semana, ¿se ha visto afectado por cualquiera de los siguientes problemas? 1. Poco interés o placer en hacer las cosas. 2. Sentimiento de tristeza, depresión o desesperanza |
| Si la respuesta es “sí” a cualquiera de estas preguntas, se aplica el cuestionario PHQ– 9 y se remite al paciente con un especialista en salud mental para una evaluación clínica más completa. |
| Tomado y adaptado de: Lichtman JH, Bigger JT Jr., Blumenthal JA, Frasure Smith N, Kaufmann PG, Lespérance F, et al. Depresion and coronary heart disease: Recommendations for screening, referral, and treatment: a science advisory from the American Heart Association Prevention Committee of the Council on Cardiovascular Nursing, Council on Clinical Cardiology, Council on Epidemiology and Prevention, and Interdisciplinary Council on Quality of Care and Outcomes Research. Circulation. 2008; 118:1768–75. |
Cuestionario sobre la salud del paciente- 9 PHQ9
| Durante las últimas dos semanas, ¿qué tan frecuente ha presentado molestias debido a los siguientes problemas? |
| 1. Poco interés o placer en hacer cosas |
| 2. Se ha sentido decaído(a), deprimido(a) o sin esperanzas |
| 3. Ha tenido dificultad para quedarse o permanecer dormido(a), o ha dormido demasiado |
| 4. Se ha sentido cansado(a) o con poca energía |
| 5. Sin apetito o ha comido en exceso |
| 6. Se ha sentido mal con usted mismo(a) o que es un fracaso o que ha quedado mal con usted mismo(a) o con su familia |
| 7. Ha tenido dificultad para concentrarse en ciertas actividades, tales como leer el periódico o ver la televisión |
| 8. ¿Se ha movido o hablado tan lento que otras personas podrían haberlo notado? o lo contrario muy inquieto(a) o agitado(a) que ha estado moviéndose mucho más de lo normal. |
| 9. Pensamientos de que estaría mejor muerto(a) o de lastimarse de alguna manera |
| Si marcó alguno de los problemas antes indicados en este cuestionario, ¿cuánto le han dificultado al realizar su trabajo, atender su casa o compartir con los demás? __Nada difícil__Un poco difícil __Muy difícil__Extremadamente difícil |
| Puntuación: Ningún día=0, varios días=1, más de la mitad de los días=2, casi todos los días =3. Al final se suman los puntajes obtenidos según la respuesta del paciente y se categoriza como depresión mínima= puntaje de 0-4, depresión leve= 5-9, depresión moderada= 10-14, depresión moderada – severa= 15-19 y depresión severa= 20-27 puntos |
| Tomado y adaptado de: The Primary Care Evaluation of Mental Disorders Patient Health Questionnaire (PRIME-MD PHQ). Developed by Drs. Robert L. Spitzer, Janet B.W. Williams, Kurt Kroenke and colleagues, with an educational grant from Pfizer Inc. PRIME-MD is a trademark of Pfizer Inc. Copyright 1999 Pfizer Inc. |
Existen datos que sugieren que la depresión es diagnosticada en sólo el 25% de los pacientes con coexistencia de enfermedad cardiovascular y trastorno depresivo mayor, mientras sólo 12,5% de estos recibe terapia antidepresiva adecuada.
Ramasubbu et al. y Mavrides y Nemeroff han sugerido que en el proceso de tratamiento de pacientes con depresión y enfermedad coronaria, es necesario emplear tanto intervenciones farmacológicas como psicosociales12.
Las opciones de tratamiento de primera línea incluyen psicoterapia, farmacoterapia, la combinación de ambas. La elección del tratamiento puede ser guiada por la severidad de los síntomas depresivos, el grado de deterioro funcional y la preferencia del paciente, junto con el análisis sobre la seguridad y eficacia de los medicamentos específicamente en pacientes con riesgo cardiovascular.
En casos de síntomas leves, no psicóticos y sin compromiso marcado de la funcionalidad se puede optar por el uso de psicoterapia aislada. El tratamiento con medicamentos antidepresivos debe considerarse en pacientes que rechacen la psicoterapia, hayan tenido fracaso con la misma o ante síntomas depresivos severos o psicóticos con afección marcada de la funcionalidad del individuo23,25.
La seguridad y eficacia del tratamiento farmacológico en los pacientes con depresión posterior a un evento coronario agudo se demostró en estudios como “Sertraline Antidepressant Heart Attack Randomized Trial” (SADHART)26, “Enhancing Recovery in Coronary Heart Disease Patients” (ENRICHD)27, y “Treatment of depression after myocardial infarction and the effects on cardiac prognosis and quality of life: Rationale and outline of the Myocardial INfarction and Depression-Intervention Trial” (MIND-IT)28, reportándose reducción en la mortalidad cardiovascular en quienes recibían tratamiento adecuado y sugiriéndose que los inhibidores de la recaptación de serotonina (ISRS) son la terapia farmacológica más segura en estos casos. Un meta-análisis reciente de Pizzi et al. también concluye que los inhibidores selectivos de la recaptación de serotonina son seguros y los pacientes se benefician de su uso29.
Varios estudios han examinado los efectos de los tratamientos antidepresivos en los resultados cardiovasculares, pero son pequeños e incluyeron poblaciones heterogéneas con resultados variables. Existen tres ensayos clínicos recientes: The Coronary Psychosocial Evaluation Studies (COPES)30, Secondary Prevention in Uppsala Primary Health Care Project (SUPPRIM)31, Integrating depression and chronic disease care among patients with diabetes and/or coronary heart disease “TEAMcarestudy”32. En estos encontraron mejoría en síntomas depresivos, mejor calidad de vida y diminución en los desenlaces cardiovasculares en grados variables, y a pesar de que las poblaciones intervenidas presenten diferencias, apoyan la recomendación de intervenir a tiempo un episodio depresivo.
Mavrides y Nemeroff consideran que la sertralina es el antidepresivo de primera elección para estos pacientes. Al parecer otros como la fluoxetina, paroxetina, citalopram y escitalopram, son igualmente eficaces. Sin embargo, antes que tomar la decisión de utilizar uno de ellos, es necesario llevar a cabo un análisis de las posibles interacciones farmacológicas y reacciones medicamentosas (el riesgo es particularmente alto en el caso de la fluoxetina utilizada junto con el propranolol o metoprolol, paroxetina o fluvoxamina utilizados con medicamentos antiarrítmicos de clase IC o con la teofilina y el citalopram con digitálicos)12.
Los efectos adversos asociados a los antidepresivos tricíclicos limitan su uso en esta población, dada la asociación con el desarrollo de hipotensión postural y arritmias cardiacas (prolongación del intervalo QT con riesgo de torsade de pointes y fibrilación ventricular). Están contraindicados en pacientes con bloqueo auriculoventricular, bloqueo de rama derecha, arritmia cardiaca y en el período inmediatamente después de un infarto agudo de miocardio12.
La terapia cognitivo-conductual ha demostrado resultados positivos, ya que puede llevar al paciente a realizar cambios en dieta, ejercicio y suspender cigarrillo1,33. El estudio ENRICHD evidenció que los síntomas depresivos mejoraron más en el grupo que recibió terapia cognitivo conductual que en aquellos con terapia habitual33.
De otra parte, el ejercicio y el ingreso a programas de rehabilitación cardiaca en materia de prevención secundaria, ha mostrado resultados en cuanto a la mejoría de los síntomas depresivos y reducción de la mortalidad, por lo que deberá tenerse en cuenta en el tratamiento de estos pacientes14,33,34.
ConclusionesMúltiples estudios han demostrado la asociación entre depresión y enfermedades cardiovasculares, y por lo tanto la necesidad de intervención por parte del personal de salud. La población femenina tiene características especiales en cuanto a mecanismos fisiopatológicos, psicosociales y comportamentales que requieren un abordaje especial.
Debido al subdiagnóstico del trastorno depresivo es importante indagar por la presencia de síntomas durante la consulta médica, a través de la implementación de estrategias que permitan la detección temprana en pacientes con riesgo cardiovascular. En tal sentido, el uso de escalas como los cuestionarios PHQ-2 y PHQ-9 contribuye a la detección de episodios depresivos. Una vez hecho el diagnóstico podrá hacerse uso de las herramientas disponibles en la actualidad para su tratamiento.
En opinión de los autores se recomienda un enfoque interdisciplinario mediante la conformación de equipos de trabajo que incluyan médicos generales de atención primaria, enfermeros, psicólogos, nutricionistas, cardiólogos, endocrinólogos y rehabilitadores cardiacos, con el fin de abordar de manera integral el tratamiento de los diferentes factores de riesgo cardiovascular a través del establecimiento de programas de ejercicio físico, educación en buenos hábitos alimentarios y manejo adecuado de las emociones, además de promover el autocuidado, evitar el aislamiento social y proporcionar herramientas para el abandono del alcohol y el cigarrillo. De igual forma, es ideal la participación del núcleo familiar durante todo el proceso, fortalecer la red de apoyo y crear conciencia de la importancia de prevenir la enfermedad y adoptar estilos de vida saludables.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.