La insuficiencia cardiaca es una enfermedad de alta prevalencia que genera grandes costos al sistema de salud y de la cual se espera un incremento en el número de pacientes durante los próximos años.
ObjetivoProponer un sistema de atención en tres niveles de complejidad que permita realizar el diagnóstico, el tratamiento y la estratificación pronóstica de los pacientes con falla cardiaca con base en las necesidades del sistema de salud colombiano.
MetodologíaRevisión narrativa de la literatura disponible.
ConclusiónLa atención de los pacientes con insuficiencia en cardiaca debe llevarse a cabo en tres niveles de atención, se debe contar con un servicio de atención de tercer nivel especializado con un programa multidisciplinario de pacientes con falla cardiaca, el cual tiene un área poblacional de influencia predeterminado por el sistema de salud e interrelación en doble vía con un servicio de segundo nivel de atención e incluso servicios de primer nivel de atención. De esta forma, se daría manejo sectorizado por área de influencia a los pacientes con falla cardiaca a manera de red de atención integrada con manejo único y estandarizado.
Heart failure is a highly prevalent disease which generates large costs for the health system and is expected to affect a growing number of patients over the years to come.
ObjetiveTo propose a care system of three levels of complexity to enable the diagnosis, treatment and prognostic stratification of patients with heart failure based on the needs of the Columbian health system.
MethodologyNarrative review of the available literature.
ConclusionThe care of patients with heart failure should be delivered from three levels of care. There should be a third level specialist care service with a multidisciplinary programme for patients with heart failure, which has a population catchment area set by the healthcare system and with two-way interrelation with a second level care service and even primary level care services. Thus, heart failure patients will be managed in a sectored way by catchment area in the form of an integrated care network, with unique and standardised care.
En 1996, la Sociedad Colombiana de Cardiología decidió crear un grupo de trabajo en insuficiencia cardiaca con un plan de trabajo conjunto cuyos objetivos son ganar espacios académicos y tener reconocimiento nacional para realizar un trabajo conjunto entre médicos, instituciones de salud y gobierno en cuanto a políticas sobre trasplante de corazón y manejo de pacientes con insuficiencia cardiaca crónica.
Durante estos años se han identificado algunos problemas en la atención de pacientes con falla cardiaca (tabla 1), los cuales se han convertido en temas de trabajo. Este documento es una primera aproximación a un asunto común en todo el país: la identificación deficiente de pacientes, la carencia de conciencia sobre una enfermedad de alto costo y, en consecuencia, una atención desorganizada que conlleva rehospitalizaciones, mortalidad y aumento del gasto sanitario1,2.
Temas de trabajo Capítulo de falla cardiaca
| Formación (médicos y enfermeras) |
| Evaluación y calidad de la atención de pacientes con falla cardiaca |
| Implementación de procedimientos de alto costo en falla cardiaca |
| Aplicación de guías y nuevos tratamientos |
| Desarrollo de modelos de atención integral ambulatoria |
| Trabajo conjunto con aseguradores e instituciones prestadoras de salud (IPS) |
A través de un modelo de educación basado en el programa ITERA diseñado por el Dr. Josep Comin Colet, cardiólogo y director de la Unidad de falla cardiaca del Hospital del Mar en Barcelona, en 2013 se inició en Colombia un proceso de unificación de conceptos para el manejo de la falla cardiaca en unidades multidisciplinarias3 con el desarrollo de programas de gestión con un cardiólogo y una enfermera, a cargo de un programa educativo y de vigilancia bien estructurado con objetivos claros como la optimización del manejo médico y el reconocimiento temprano de descompensaciones y de pacientes de alto riesgo con el fin de referirlos a unidades con facilidades de trasplante, cuidado paliativo y asistencia ventricular.
En Colombia existen barreras que entorpecen el éxito terapéutico de una enfermedad compleja como la falla cardiaca en la cual no es suficiente un enfoque tradicional de consulta especializada (tabla 2).
Barreras en el manejo de la falla cardiaca
| Sistema de salud no adaptado al problema epidemiológico de la falla cardiaca. |
| Falta de coordinación y fragmentación en el flujo de pacientes en los diferentes niveles asistenciales. |
| Falta de acceso del paciente al manejo temprano de descompensaciones. |
| Prescripciones inadecuadas y falta de acceso a medicación y tratamientos avanzados incluidos en las guías. |
| Ausencia de planificación de controles después de un alta hospitalaria. |
| Seguimiento ambulatorio inadecuado. |
| Limitaciones geográficas para el acceso a servicios de salud. |
De esta forma, un sistema integrado parece esencial para el éxito del tratamiento. El modelo Kaiser permanente4 y el concepto de Redes integradas de servicios de salud (RISS), retomado y modificado por Shortell5, plantea una “red de organizaciones que presta, o hace los arreglos para prestar servicios de salud integrales a una población definida, y que está dispuesta a rendir cuentas por sus resultados clínicos y económicos y por el estado de salud de la población a la que sirve”. En el artículo 60 de la ley 1438 de 20116 se definen las redes integradas de servicios de salud, como “el conjunto de organizaciones o redes que prestan servicios o hacen acuerdos para prestar servicios de salud individuales y/o colectivos, más eficientes, equitativos, integrales, continuos, a una población definida, dispuesta conforme a la demanda”. En este capítulo se propone un modelo integrado para la atención de pacientes con falla cardiaca según su estadio por niveles y la interacción entre los mismos7.
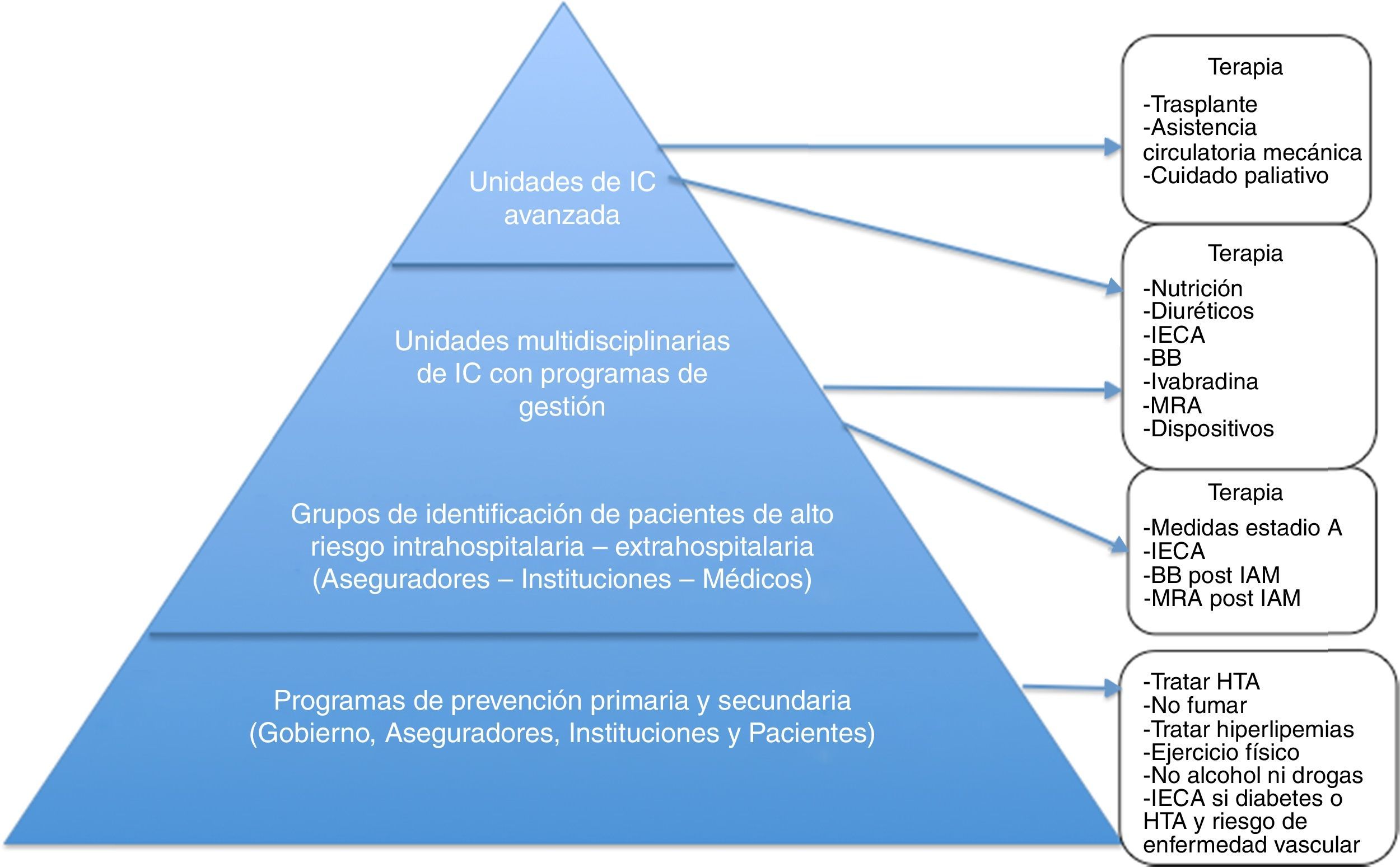
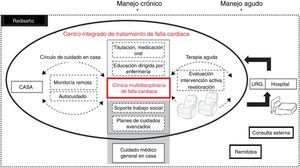
Definición del modeloEl modelo propuesto integra, a través de la gestión y prestación de servicios de salud, un continuo de promoción, prevención, diagnóstico, tratamiento y rehabilitación, por intermedio de los diferentes niveles del sistema de salud, y de acuerdo con sus necesidades a lo largo del ciclo de la enfermedad. En el nivel 1 remitentes médicos (médicos de familia, internistas y cardiólogos) bajo criterios de derivación, refieren pacientes con diagnóstico de insuficiencia cardiaca; en el segundo nivel se trata a los pacientes que requieren manejo a cargo de un equipo multidisciplinario y, por último, en el tercer nivel, se ofrecen terapias avanzadas para pacientes con insuficiencia cardiaca (fig. 1).
Descripción y funciones de cada uno de los nivelesNivel 1 de atenciónPoblación objetivoEstá dirigido a los pacientes en riesgo de presentar falla cardiaca (clasificación AHA A y B) (fig. 1), y al seguimiento de aquellos con falla cardiaca estable recuperados bajo un protocolo de seguimiento establecido y un programa de redes integradas de atención en salud.
Personal: médicos generales, familiares internistas y enfermeras capacitadas para el manejo de programas integrados de atención en salud (en este caso en particular en educación y seguimiento de pacientes con falla cardiaca) que realizan la consulta de alto riesgo cardiovascular de las diferentes EPS e IPS del país.
Actividades: capacitación y actualización en el tratamiento apropiado de la hipertensión arterial, diabetes y dislipidemia y de manejo y educación de los demás factores de riesgo cardiovascular. Capacitación y educación en el seguimiento y manejo apoyado en redes integradas de atención en salud para el manejo de pacientes con falla cardiaca8.
Capacitación y entrenamiento en diagnóstico y manejo inicial de pacientes con falla cardiacaEsta educación se realizaría bajo programas establecidos de educación avalados por la Sociedad Colombiana de Cardiología y Cirugía Cardiovascular por vía virtual en forma regular y presencial al menos dos veces por año.
El nivel básico de atención será clave en las estrategias de promoción y prevención para la aparición de nuevos casos de falla cardiaca y para el mantenimiento de la estabilidad clínica de los pacientes con falla cardiaca que hayan sido dados de alta por mejoría clínica o recuperación de los centros de atención de segundo o tercer nivel, y en este nivel I de atención, se continuará el manejo instaurado y se vigilarán los signos o síntomas de deterioro o de alarma que impliquen nueva remisión a una atención de un nivel especializado de mayor complejidad.
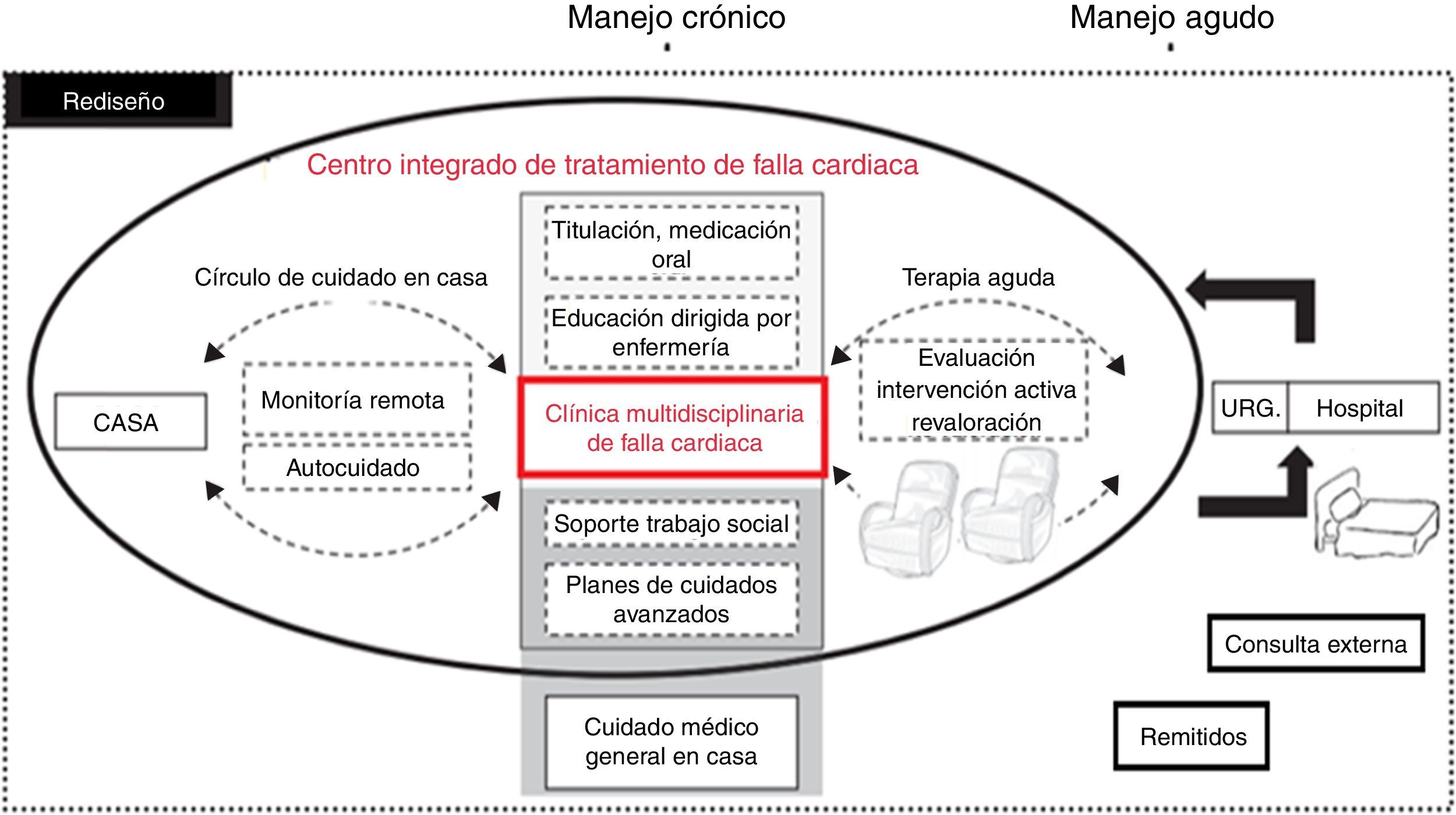
En un flujograma de pacientes de una clínica de falla cardiaca de segundo o tercer nivel, los pacientes, básicamente, vienen derivados de los servicios de urgencias con episodios de falla cardiaca aguda (crónica agudizada o aguda de novo), o vienen remitidos de consulta externa y para manejo especializado en intervenciones avanzadas en estas clínicas de falla cardiaca (fig. 2)
Como se observa en la figura 1, estos programas contienen diferentes aspectos para el manejo, educación y cuidado en intervenciones de avanzada con miras a estabilización, mejoría o intervenciones avanzadas como asistencia ventricular o trasplante cardiaco.
También se contemplan planes de seguimiento de pacientes de mayor complejidad (clase funcional III y IV de la NYHA), pero para aquellos recuperados o estabilizados con mejoría de su clase funcional, la posibilidad de atención en un segundo o en un primer nivel se convierte en un problema dada la ausencia de una atención integrada para que el seguimiento tenga lineamientos adecuados y persistan los tratamientos con base en las guías de manejo y se sostengan los aspectos educativos de manejo de la enfermedad sobre la misma línea de instrucción.
De ahí surge la idea de generar un sistema de atención integrado para pacientes con falla cardiaca de modo que las mismas estrategias recomendadas en un tercer nivel de atención se sigan en forma similar y bajo una misma estructura a fin de disminuir el número de rehospitalizaciones y mortalidad asociadas a esta condición y adicionalmente sea posible disminuir de manera considerable los costos que implican la atención en salud fragmentada y sin una línea conductora.
Componentes fundamentales del primer nivel de atención en falla cardiacaPersonal médico y paramédico- •
Médicos generales dedicados a la atención cardiovascular en los sitios de atención primaria, entrenados por los profesionales especializados de tercer nivel de atención.
- •
Enfermeras dedicadas a prevención y atención de pacientes cardiovasculares, que se enfoquen en programas específicos de educación cardiovascular que incluyan falla cardiaca, educación y manejo de estrategias de adherencia a las indicaciones de cambios saludables en el estilo de vida, medidas no farmacológicas incluidas las de los pacientes con falla cardiaca, y adherencia al tratamiento farmacológico con base en las guías de manejo.
Es fundamental para el reconocimiento y manejo de condiciones socio-culturales que podrían influir de una u otra forma en los resultados del tratamiento de los pacientes con enfermedades cardiovasculares.
Personal administrativoSe deben incluir estrategias de registro de pacientes para tener indicadores de resultados de la atención integrada.
Voluntariado o personal auxiliarDeben convertirse en multiplicadores de programas de promoción y prevención en la comunidad en aspectos relacionados con la salud cardiovascular.
Estrategia para la organización del primer nivel de atención para pacientes con falla cardiaca- 1.
Capacitación para el personal de médicos generales, enfermeras y personal paramédico en temas de promoción y prevención de enfermedades cardiovasculares y falla cardiaca, autocuidado y tratamiento (inicialmente presencial y virtual en forma continuada, a través de la Sociedad Colombiana de Cardiología)9. Esta capacitación debería fundamentarse principalmente en:
- •
Hipertensión arterial
- •
Dislipidemia
- •
Diabetes mellitus
- •
Obesidad
- •
Tabaquismo
- •
Hábitos saludables en estilo de vida
- •
- 2.
Capacitación para iniciar programas de educación a la comunidad en temas de promoción y prevención de enfermedades cardiovasculares. Los tópicos fundamentales que deberían ser cubiertos en cuanto a la educación de los pacientes, además las medidas de autocuidado que deberían ser discutidas en relación con estos tópicos son los siguientes:
- •
Definición y etiología de la falla cardiaca.
- •
Pronóstico.
- •
Monitorización de síntomas y medidas de autocuidado.
- •
Tratamiento farmacológico.
- •
Estrategias de adherencia al tratamiento.
- •
Dieta.
- •
Consumo de alcohol, cigarrillo y drogas.
- •
Actividad física y ejercicio.
- •
Actividad sexual.
- •
Viajes.
- •
Vacunación.
- •
Desórdenes de la respiración y el sueño.
- •
Aspectos psicosociales.
- •
- 1.
Médicos generales para tratar:
- •
Factores de riesgo cardiovascular
- •
Hipertensión con base en guías.
- •
Dislipidemia.
- •
Diabetes mellitus.
- •
Obesidad y sobrepeso.
- •
Estrategias para suspender el consumo de cigarrillo.
- •
Falla cardiaca y disfunción ventricular izquierda asintomática.
- •
Titulación de medicamentos a dosis objetivo en falla cardiaca.
- •
Manejo y formulación de actividad física y ejercicio.
- •
Estrategias de educación a la comunidad.
- •
- 2.
Enfermeras para:
- •
Manejo y educación en factores de riesgo cardiovascular.
- •
Educación sobre adherencia a tratamientos de factores de riesgo cardiovascular.
- •
Manejo y educación a pacientes y familiares sobre aspectos relacionados con la falla cardiaca.
- •
- 3.
Personal administrativo:
- •
Registro de información de pacientes y seguimiento de indicadores, entre otras tareas adicionales.
- •
Constituyen programas de atención ambulatoria que en relación estrecha con el área hospitalaria y la red primaria, cumplen con la atención integral del paciente con insuficiencia cardiaca a través de citas prioritarias, seguimiento presencial y telefónico estrictos, educación y decisiones multidisciplinarias para intervenciones complejas y de alto costo. Se trata de un nivel que dada la complejidad de sus pacientes requiere manejo multidisciplinario.
Población objetivoPacientes con diagnóstico de insuficiencia cardiaca confirmada, en estadio C de la AHA con criterios clínicos y ecocardiográficos que tengan la capacidad por sí mismos o por su cuidador(a) de continuar un seguimiento estructurado en la unidad (cumplir el protocolo de manejo en cuanto a citas, recomendaciones higiénico-dietarias y plan de ejercicio).
Objetivos y actividades- •
Estandarizacio¿n del manejo médico o¿ptimo con metas basadas en guías.
- •
Programa de educacio¿n para pacientes y sus familias9.
- •
Citas de optimización de manejo médico.
- •
Acceso a la atencio¿n a través de consultas prioritarias.
- •
Opciones de manejo temprano de descompensaciones (hospital de día, atención domiciliaria u observación de urgencias)10.
- •
Seguimiento telefónico o telemedicina.
- •
Capacidad para mostrar resultados con indicadores de calidad3.
- •
Acceso a opciones de tratamiento avanzadas sea en la propia unidad o en conexión con una unidad de nivel 3.
En el capítulo 2 se explican ampliamente el personal y los roles que cumplen cada uno de ellos
Estrategia para la organización del segundo nivel de atención para pacientes con falla cardiacaDebe dictarse capacitación anual para todo el personal de la unidad y verificarse la asistencia a cursos y/o congresos de temas específicos:
- •
Insuficiencia cardiaca: etiología, fisiopatología, diagnóstico, pronóstico y tratamiento.
- •
Unidades de insuficiencia cardiaca: concepto y justificación, estructura y funcionamiento.
- •
Gestión de la enfermedad: criterios de inclusión de pacientes y formas de derivación, puntos clave de educación del paciente y sus cuidadores (ver capítulo 6).
Son unidades que se encuentran en hospitales de cuarto nivel y cuentan con terapias avanzadas para falla cardiaca con capacidad de trasplante cardiaco, asistencia ventricular o cuidados paliativos. Para que un paciente con falla cardiaca acceda a este nivel de atención, debe haber sido evaluado y su manejo optimizado en el nivel dos.
Población objetivoPacientes con diagnóstico de falla cardiaca que a pesar de encontrarse en manejo médico óptimo continúan en clase fucnional de III a IV persistente y criterios de refracteriedad por ausencia de respuesta al tratamiento convencional óptimo, lo cual condiciona a:
- •
Bajo nivel de calidad de vida por la insuficiencia cardiaca.
- •
Reingresos y descompensaciones frecuentes en los últimos doce meses >1.
- •
Criterios sugestivos de progresión de la enfermedad
- –
Biológicos: deterioro de la función renal persistente, anemia, hipertensión pulmonar.
- –
Funcionales: empeoramiento de la capacidad funcional objetiva (clase funcional NYHA, caminata de 6 minutos, VO2 pico) o cálculo de mortalidad por escalas validadas mayores al 20% en el próximo año.
- –
El personal de la unidad de nivel 3 no difiere mucho respecto al del nivel 2; sin embargo, deben contar con personal especializado en el manejo de terapia inmunosupresora y de trasplantes, así como de enfermería y/o perfusión para el tratamiento de pacientes con asistencia ventricular de larga duración, además de un grupo de soporte paliativo para cuidados de final de vida (capítulos 8 y 9).
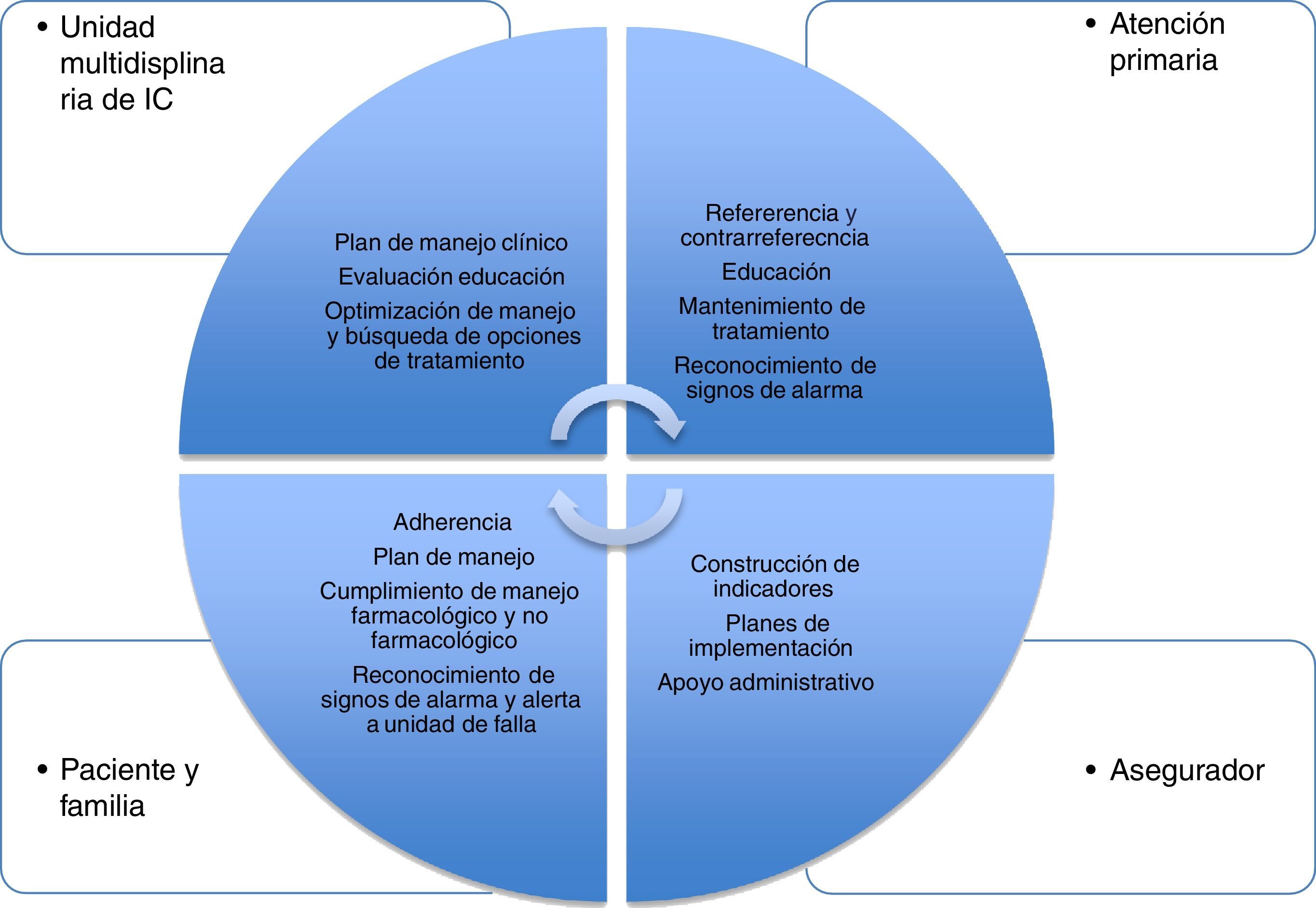
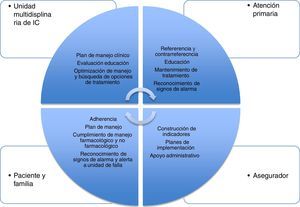
Sistema de integraciónLa red integrada de atención para pacientes con falla cardiaca tendría comunicación en doble vía para mantener soporte académico, reporte de indicadores y sostenibilidad económica11 (fig. 3).
Un servicio de atención de tercer nivel especializado, con programa multidisciplinario de pacientes con falla cardiaca, tiene un área población de influencia predeterminada por el sistema de salud (sectorización de área de influencia de atención especializada) e interrelación con un servicio de segundo nivel de atención e incluso con uno de primer nivel. De esta forma se daría manejo sectorizado por área de influencia a los pacientes con falla cardiaca, en forma de red de atención integrada con tratamiento único y estandarizado.
El proceso precisaría de médicos y personal paramédico entrenado en el enfoque y manejo y control de factores de riesgo relacionados con el desarrollo de la falla cardiaca.
Se incluirían pacientes con falla cardiaca derivados de niveles 3 o 2 de atención por razones de función cardiaca recuperada o con largo tiempo de estabilización y sin condición de alto riesgo12,13, a fin de hacer seguimiento con base en el tratamiento que viene de su atención en los niveles en mención, y en comunicación directa vía web o telefónica para solicitar consultoría en el evento de cambio de condición o ajuste de medicación o necesidad de contrarremisión para intervención de avanzada o de soporte para episodios de descompensación aguda.
Así mismo, debe haber entrenamiento para el diagnóstico y tratamiento inicial del paciente con falla cardiaca y criterios para considerar remisión a un nivel 3 de atención.
Adicionalmente, el grupo entrenado realizaría programas de educación a la comunidad, en especial dirigidos a la identificación y al manejo de factores de riesgo que a futuro contribuyen con el mayor porcentaje de pacientes con falla cardiaca.
El traslado de pacientes de los niveles 3 y 2 a 1 se realizaría únicamente en los siguientes casos:
- 1.
Paciente mayor de 70 años que haya completado la titulación e intervención multidisciplinaria y se encuentre en clase funcional I a II.
- 2.
Menores de 70 años que a criterio del grupo tengan recuperación de su estado clínico y de la fracción de eyección, que no amerite seguimiento crónico en la unidad.
- -
Permanecerían en una unidad de nivel 3:
- -
Pacientes trasplantados de corazón o candidatos a trasplante.
- -
Pacientes con falla cardiaca en estadio D de quienes se haya decidido su permanencia para tratamiento paliativo.
- -
Pacientes potenciales candidatos o portadores de asistencia ventricular de larga duración.
- -
Los autores declaran no tener ningún conflicto de intereses.