Los conductos valvulados para reconstruir quirúrgicamente el tracto de salida del ventrículo derecho han mejorado el pronóstico de ciertas cardiopatías congénitas. Cuando estos se vuelven disfuncionantes, el remplazo valvular pulmonar transcatéter es eficaz y seguro.
Hallazgos clínicos, evaluación diagnóstica e intervencionesPresentamos una paciente de 21años, diagnosticada de transposición de grandes vasos corregida en la infancia, que tras varias intervenciones quirúrgicas presenta una disfunción del conducto del ventrículo derecho, por lo que se implanta percutáneamente una válvula pulmonar Melody® bajo sedación profunda.
ConclusiónLa técnica anestésica ideal para el recambio valvular transcatéter pulmonar es controvertida, discutiéndose entre la anestesia general y la sedación profunda. Cada caso debe decidirse tras una evaluación preoperatoria cuidadosa, considerando el riesgo/beneficio y la colaboración del paciente. La experiencia en nuestro centro empleando la sedación profunda es prometedora, aunque debemos contar con un plan alternativo para reconvertir a anestesia general de ser necesario.
The valved conduits to surgical reconstruct the outflow tract of the right ventricle has improved the prognosis of certain congenital heart disease. When they become dysfunctional, transcatheter pulmonary valve replacement is safe and effective.
Clinical, diagnostic evaluation and interventionsWe report a 21years old patient, diagnosed with transposition of great arteries corrected in childhood, which after several surgeries presents a dysfunction of the right ventricle. So a valve pulmonary Melody® was implanted percutaneously under deep sedation.
ConclusionThe ideal anesthetic technique for pulmonary transcatheter valve replacement is controversial. There is a discussion between general anesthesia and deep sedation. Each case must be decided after careful preoperative evaluation, considering the risk/benefit and patient cooperation. The experience at our center using deep sedation is promising, but we have an alternative plan to convert to general anesthesia if it's necessary.
Los conductos valvulados (CV) se emplean para la reconstrucción quirúrgica del tracto de salida del ventrículo derecho1 (TSVD), permitiendo mejorar el pronóstico de pacientes con cardiopatías congénitas complejas1 como la transposición de grandes arterias (TGA). Sin embargo, tienden a calcificarse y a desarrollar estenosis1, haciendo necesaria una intervención. En estos casos, las técnicas de remplazo valvular transcatéter (RVT) pulmonar han supuesto un avance2, siendo una alternativa para retrasar o evitar la sustitución valvular quirúrgica abierta, con la complejidad técnica y la morbilidad que esta implica3.
Caso clínicoPresentamos una paciente de 21años a la que se le implanta percutáneamente una válvula pulmonar Melody®.
Información del casoEntre sus antecedentes destacan TGA con comunicación interventricular (CIV) y estenosis pulmonar al nacimiento, intervenida a los 5meses de una fístula sistémico-pulmonar tipo Blalock-Taussing y 3años más tarde mediante cirugía de Rastelli. Reoperada por obstrucción subaórtica y disfunción del CV del TSVD previamente corregido. Portadora de un desfibrilador automático implantable (DAI).
Hallazgos clínicos, evaluación diagnóstica e intervencionesEl estudio preoperatorio reveló un grado3 en la escala de la New York Heart Association. En el cateterismo derecho se describieron múltiples estenosis residuales a lo largo del TSVD, una CIV de 4,5mm, presiones altas en el ventrículo derecho (85% de las sistémicas) y un gradiente significativo a nivel del homoinjerto pulmonar (63mmHg).
Antes de la cirugía se administró dosis habitual de bisoprolol, profilaxis de endocarditis bacteriana y el DAI fue desactivado. Tras monitorización habitual con oximetría del pulso, electrocardiografía y Presión Arterial No Invasiva (PANI), se canalizó la arteria femoral derecha sin incidencias, utilizándose tanto para monitorización invasiva como para el cateterismo. También se empleó oximetría cerebral (rSO2), índice biespectral (BIS) y se aplicaron placas adhesivas para el desfibrilador. Para la sedación, se administraron propofol y remifentanilo en modo infusión controlada por objetivo (TCI) con un BIS objetivo entre 60-80, manteniendo la respiración espontánea con gafas nasales a 3lpm y monitorización de la capnografía, evitando etCO2>50mmHg. Los valores basales de la rSO2 en ambos hemisferios fueron de 67 y 69, respectivamente.
CalendarioNo se especifica por el formato del caso.
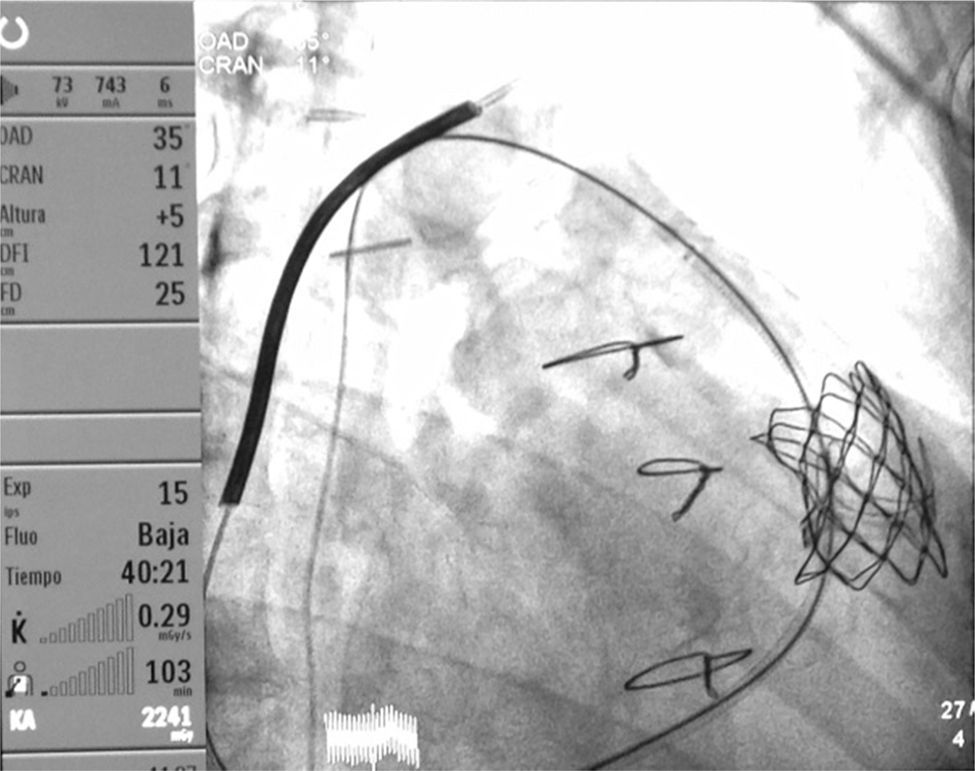
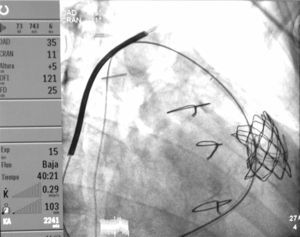
Seguimiento y resultadoDurante el procedimiento, la paciente estuvo estable y se implantó adecuadamente la válvula guiada por radioscopia (fig. 1) sin incidencias, salvo 2 episodios autolimitados de desaturación coincidiendo con la dilatación valvular, con buena respuesta al aumento transitorio de la FiO2. La rSO2 permaneció sin cambios significativos (una disminución menor del 10% rSO2 bilateral). Posteriormente se trasladó a la unidad de cuidados intensivos para vigilancia postoperatoria. En la ecocardiografía transtorácica de control se estimaron una presión del ventrículo derecho en torno al 70% de la sistémica y un gradiente a nivel del homoinjerto pulmonar de 40mmHg.
DiscusiónDiscusión de la literatura médicaLas técnicas de switch arterial han mejorado la morbimortalidad de los pacientes con TGA1, alcanzando el 90% la edad adulta2. La cirugía descrita por Rastelli es compleja y la persistencia de enfermedad cardiaca residual oscila entre el 5 y el 15%, requiriendo seguimiento y nuevas intervenciones3, ya sean por procedimientos abiertos o percutáneos2.
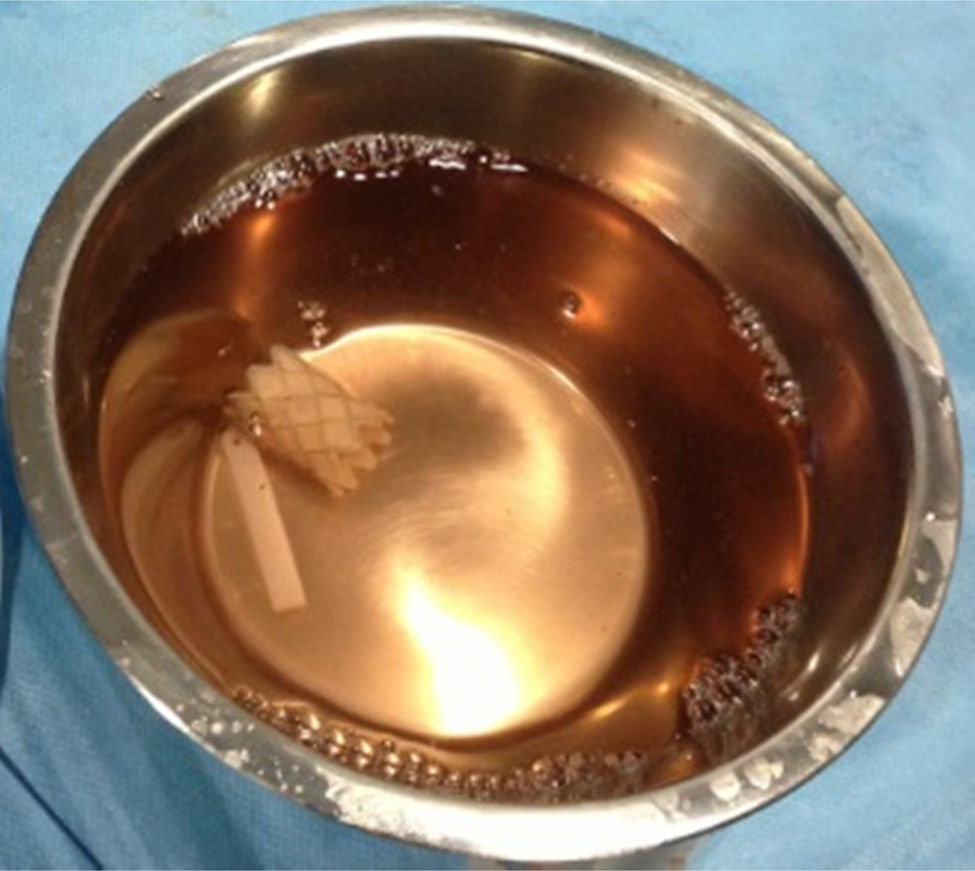
Melody® es el único dispositivo diseñado para la sustitución percutánea de la válvula pulmonar3. Es un stent de platino-iridio de 35mm acoplado a un injerto de vena yugular bovina (fig. 2) para implantarse a través de un acceso venoso central yugular o femoral mediante un introductor-liberador específico. Es un tratamiento paliativo para pacientes con TSVD corregido disfuncional que desarrollen un gradiente transpulmonar severo, sintomatología, deterioro de la clase funcional, o bien en los que la presión relativa del ventrículo derecho respecto al izquierdo se encuentre muy elevada3. Las series de casos de RVT con Melody® han demostrado buenos resultados2. La mortalidad reportada es <1%, describiéndose como efectos adversos: compresión de arterias coronarias, sangrado, hematoma, rotura del conducto protésico, arritmias y embolización, aunque son poco frecuentes4.
La técnica anestésica ideal para el RVT es controvertida, discutiéndose entre la anestesia general o la sedación profunda5. Las publicaciones tratan del RVT aórtico, sin haberse hallado bibliografía respecto al manejo anestésico del RVT pulmonar. Entre los argumento a favor de la anestesia general están un mejor control de los cambios hemodinámicos y posibles complicaciones, asegurar la inmovilidad del paciente, comodidad para usar la ecografía transesofágica (ETE), menor riesgo de aspiración y mejor ajuste de la oxigenación y la ventilación5. Respecto a la sedación, disminuye la morbimortalidad relacionada con la inducción anestésica, evita la intubación endotraqueal y la ventilación mecánica, aporta mayor estabilidad hemodinámica, menor requerimiento de inotrópicos, una estrecha monitorización neurológica y, según algunos autores, disminuye la duración del procedimiento, favoreciendo la recuperación precoz y disminuyendo la estancia hospitalaria5. Aunque la ETE durante el RVT es un buen apoyo, no es necesaria en los pasos cruciales como son la valvuloplastia y la implantación valvular, ya que son guiados por radioscopia, pudiéndose complementarse con una ecografía transtorácica durante el procedimiento o en el postoperatorio5. La anestesia general constituiría el gold standard al asegurar mejores condiciones operatorias en los pasos críticos del procedimiento6; sin embargo, cada vez existe una mayor tendencia a la mínima invasión7, considerándose en algunos centros la sedación como una alternativa válida en los procedimientos de RVT de abordaje femoral. Es preciso disponer del material para reconvertir a anestesia general de ser necesario, como ante la presencia de una complicación.
Existe cierta unanimidad en que los RVT deben realizarse en centros dotados con un anestesiólogo cardiovascular, medidas de soporte cardiovascular avanzado y circulatorio mecánico, disponibilidad de ETE, bypass cardiopulmonar y sustitución valvular quirúrgica abierta6.
Manejo de nuestra pacienteLa paciente fue operada paliativamente de un shunt sistémico-pulmonar, hasta la corrección definitiva mediante la técnica de Rastelli. Como complicaciones presentó: CIV residual, un episodio de taquicardia ventricular que requirió la implantación de un DAI, obstrucción subaórtica y estenosis del CV del TSVD. Dado el gradiente significativo a nivel del homoinjerto pulmonar (63mmHg) y las presiones altas en el ventrículo derecho (85% de la sistémica), se programó para RVT pulmonar, reduciéndose ambas tras el procedimiento (40mmHg y 70%, respectivamente). Durante este ocurrieron 2 episodios autolimitados de desaturación coincidiendo con la dilatación valvular (probablemente al aumentar el espacio muerto fisiológico), por lo que un aumento transitorio de la FiO2 sería prudente para mejorar la reserva funcional del paciente.
Durante el RVT la inmovilidad del paciente es crucial. Salvo la canalización arterial, es poco doloroso. Deben definirse unos parámetros para evitar oscilaciones en el nivel de sedación que puedan comprometer el procedimiento. En nuestro centro, los fármacos comúnmente empleados son el propofol y el remifentanilo en modo TCI, para un BIS objetivo entre 60-80, prestando especial atención a la canalización arterial y la dilatación e implantación valvular. El empleo de la capnografía permite tanto una intervención precoz basada en la detección temprana de hipoventilación (pérdida de calidad de la curva o un etCO2>50) mejorando la titulación de los fármacos o realizando maniobras de apertura de la vía aérea, adelantándonos a una desaturación que requiera soporte ventilatorio y pueda precipitar un movimiento involuntario del paciente, como prevenir una hipercapnia excesiva que dificulte la técnica por vasoconstricción pulmonar hipóxica8. La sedación junto con la rSO2 (evitando disminuciones de más del 20% respecto a los valores basales de la paciente y un valor absoluto menor de 50%)9 permite una monitorización neurológica más estrecha, dado el riesgo de eventos cerebrales.
Debe realizarse una estricta selección de los pacientes candidatos a sedación, atendiendo a la experiencia del equipo, a los tiempos quirúrgicos, a la dificultad técnica, a la colaboración del paciente, a la tolerabilidad cardiovascular al procedimiento y a la dificultad del manejo de la vía aérea.
LeccionesCada caso debe planificarse tras una evaluación preoperatoria cuidadosa por un equipo multidisciplinar, considerando el riesgo/beneficio. La experiencia en nuestro centro empleando la sedación profunda en procedimientos de RVT pulmonar de abordaje femoral es prometedora, aunque se debe contar con un plan alternativo para reconvertir a anestesia general. Son necesarios ensayos prospectivos aleatorizados a gran escala para establecer recomendaciones para nuestra práctica clínica.
Perspectiva del pacienteEl paciente percibió el manejo anestésico realizado como el que mayores beneficios aportaba dada la intervención quirúrgica y los riesgos asociados.
Consentimiento informadoSe obtuvo consentimiento informado por escrito para publicación del caso e imágenes asociadas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos y animales.
Confidencialidad de los datosLos autores destacan que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores destacan que en este artículo no aparecen datos de pacientes.
FinanciaciónNuestro trabajo no ha sido financiado.
Conflicto de interesesNo existen conflictos de intereses.