Introducción
La enfermedad de Parkinson (EP) es la segunda enfermedad neurodegenerativa más frecuente tras la enfermedad de Alzheimer. Es una enfermedad crónica y progresiva de etiología desconocida que carece de tratamiento curativo en la actualidad; además, es una de las enfermedades neurológicas con mayor impacto en la vida de las personas que la padecen y en sus familias, ya que puede alterar todas sus necesidades básicas, causa una importante incapacidad y genera un enorme coste económico y social durante su evolución; además, la ansiedad y la depresión también son frecuentes, y comportan graves repercusiones en su calidad de vida 1.
En España, cerca de 120.000 personas padecen la EP. Se presenta en ambos sexos de forma similar, con un discreto predominio en varones. Su prevalencia es de 150-200 casos por 100.000 habitantes y aumenta de forma exponencial entre los 65 y los 90 años. Un 10 % de los pacientes con EP inicia sus síntomas antes de los 40 años 2,3. Las cifras de prevalencia varían considerablemente. Las discrepancias entre los diversos estudios epidemiológicos se deben a que, por su comienzo insidioso y la heterogeneidad en su presentación clínica, es una patología con frecuencia infradiagnosticada. El comienzo puede enmascararse con una depresión, molestias articulares, caídas o una gran apatía que confunden durante años al médico general y a veces a especialistas. El diagnóstico de la EP es clínico y no existe ningún marcador biológico para establecer el diagnóstico definitivo, ya que es histopatológico 4.
Según los neurólogos Hoehn y Yahr, se pueden distinguir cinco estadios evolutivos de la enfermedad. Con tratamiento adecuado, la mayoría de los pacientes se mantienen en estadios intermedios. No obstante, éstos van experimentando una reducción progresiva del tiempo on y un aumento del tiempo de dependencia.
Los enfermos de Parkinson responden muy bien al tratamiento con levodopa y agonistas dopaminérgicos durante los primeros años (entre 3 y 7 años, según el paciente). A medida que la enfermedad avanza, los pacientes se encuentran con una limitación del efecto del tratamiento, precisan dosis tan altas de levodopa que suelen producir discinesias importantes en on y, además, presentan episodios de wearing-off, es decir, bloqueos con el fin de dosis, que comportan una dificultad progresiva para la realización de las AVD.
El tratamiento neuroquirúrgico de la EP se inició en la década de 1950 y prácticamente se abandonó con la aplicación de la terapia con levodopa. Debido a las complicaciones de este tratamiento a largo plazo, renació el interés por el tratamiento quirúrgico en la década de 1980. La mejoría de las técnicas de cirugía estereotáctica y el desarrollo de las técnicas de neurofisiología para registro de la actividad intraoperatoria de las neuronas han contribuido a mejorar los resultados de estos procedimientos. Una de las técnicas quirúrgicas que se utiliza en la actualidad para tratar la EP es la estimulación cerebral profunda (ECP), que mejora considerablemente los síntomas motores (rigidez, acinesia y temblor), aunque no cura ni detiene la progresión de la enfermedad 3,4.
Gran parte de los síntomas que presentan los enfermos de Parkinson se deben a un aumento de la actividad de grupos de neuronas situadas en el núcleo pálido y el subtálamo. El tratamiento quirúrgico consiste en anular o reducir la actividad anómala de estas poblaciones de neuronas hiperactivas, ya sea de forma definitiva e irreversible mediante una lesión por calor (termocoagulación), o de manera reversible mediante técnicas de neuroestimulación, en las cuales la abolición de la actividad neuronal se consigue mediante impulsos eléctricos liberados por un electrodo emplazado dentro del núcleo (pálido o subtálamo) 4-8.
Los riesgos quirúrgicos son los mismos que en cualquier intervención de cirugía cerebral 9. Otros efectos secundarios descritos, que habitualmente son transitorios, son la depresión, la confusión mental o la apatía.
La administración de fármacos puede llegar a reducirse hasta un 50 %, e incluso en algunos casos puede suspenderse totalmente, aunque con el tiempo es necesario administrar de nuevo el tratamiento farmacológico, ya que la enfermedad continúa su evolución.
Al no existir todavía un tratamiento curativo para la EP, el tratamiento, tanto farmacológico como quirúrgico, va encaminado al control sintomático. Por este motivo, se debe proporcionar una atención integral al paciente orientada a mejorar su calidad de vida y conseguir la máxima independencia posible 10.
En el Complejo Hospitalario Universitario de Albacete (CHUA), el tratamiento quirúrgico de la EP se viene aplicando desde marzo de 2007. Con este estudio nos planteamos dar a conocer nuestra experiencia, así como valorar la calidad de vida de los pacientes intervenidos hasta el momento y su grado de satisfacción.
Método
Estudio descriptivo observacional longitudinal.
Período de seguimiento: entre marzo de 2007 y septiembre de 2010.
Población de estudio: todos los pacientes diagnosticados de EP que han recibido tratamiento quirúrgico para dicha enfermedad durante el período de estudio (un total de 13 participantes).
Criterios de inclusión: paciente diagnosticado de EP con más de 5 años de evolución, menor de 70 años, con respuesta favorable a levodopa, cuyo tratamiento farmacológico no consigue mejorar su sintomatología y/o desarrolla efectos secundarios importantes con la medicación (alteraciones motoras relacionadas con el tratamiento crónico), que no presenta deterioro cognitivo ni alteraciones psiquiátricas. No está indicado en pacientes con parkinsonismo atípico, que nunca han mostrado mejoría con levodopa, con importantes alteraciones cognitivas que dificulten una correcta colaboración durante la intervención quirúrgica, o en pacientes con lesiones estructurales en el cerebro en la zona que se va a intervenir, que impidan el adecuado cálculo de las coordenadas de la zona que se va a operar.
Variables de estudio: sociodemográficas (edad, sexo, estado civil, nivel de estudios, situación laboral), edad de comienzo de la enfermedad, años de evolución, estadio según Hoehn y Yahr, complicaciones posquirúrgicas tras ECP, evolución clínica, opinión del equipo neuroquirúrgico y grado de satisfacción del paciente. Independencia para las AVD, puntuación en escala UPDRS sección III (motor) y calidad de vida antes de ser intervenidos y al año. En los pacientes que no han cumplido un año tras la cirugía, se ha evaluado su situación al final del período de seguimiento.
Todos los pacientes son informados sobre la finalidad del estudio, se les pide consentimiento por escrito para su inclusión y para poder utilizar sus datos clínicos para la investigación, y se les asegura su total confidencialidad.
Material
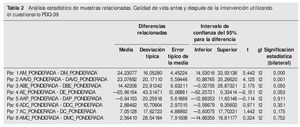
Para valorar la calidad de vida se ha utilizado el cuestionario PDQ-39 de V. Peto et al., de 1995 (validado por P. Martínez Martín et al. en 1998), que es un instrumento específico para valorar la calidad de vida en los pacientes con EP 11-14. Consta de 39 ítems agrupados en ocho dominios (cada uno de los cuales contiene entre 3 y 10 ítems) correspondientes a ocho aspectos de la EP: movilidad, AVD, bienestar emocional, estigma, apoyo social, deterioro cognitivo, comunicación y malestar corporal. Cada uno de los ítems puntúa de 0 (nunca) a 4 (siempre o no puede hacerlo). La puntuación de cada dominio se expresa como porcentaje sobre la máxima puntuación posible del mismo; a mayor puntuación, mayor deterioro de la calidad de vida.
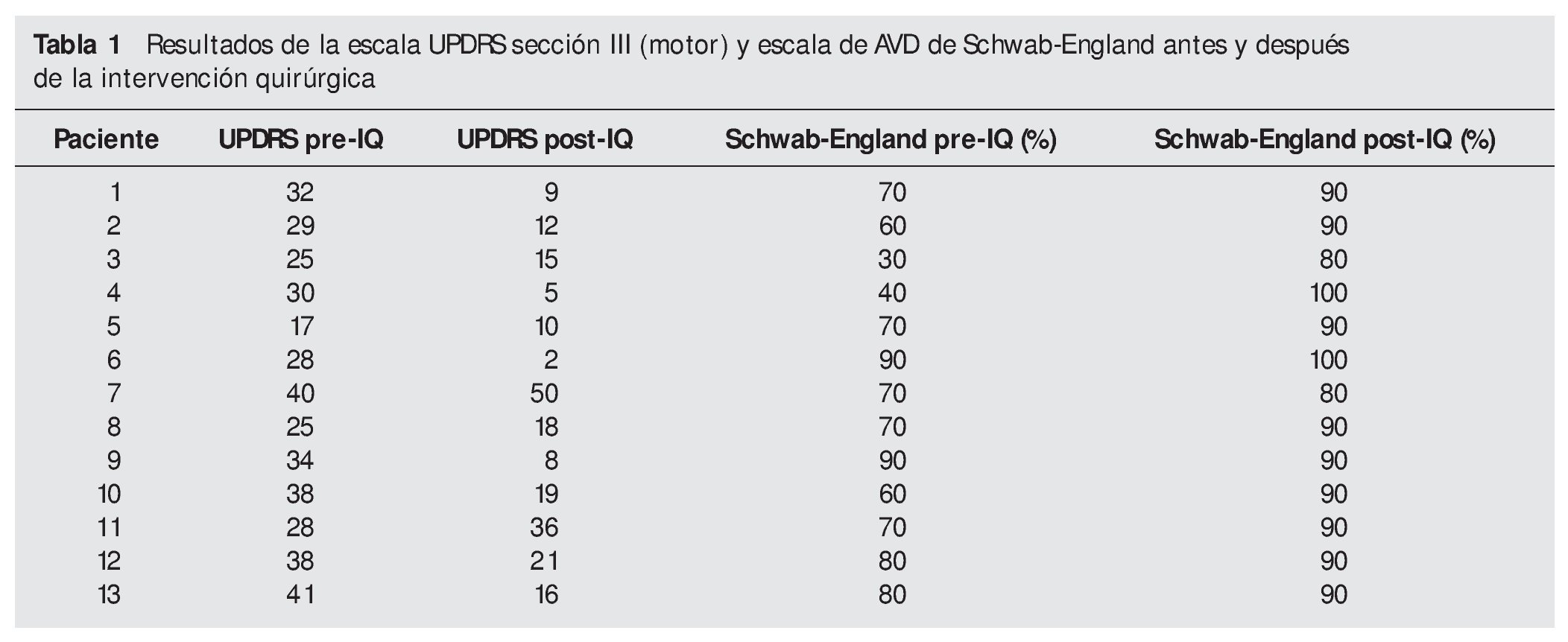
El estado motor se valoró con la escala UPDRS sección III (motor), se registró antes de la cirugía (en off) y al final del período de seguimiento con la programación definitiva del neuroestimulador (tabla 1).
Se ha tenido en cuenta cualquier evento ocurrido durante el ingreso, tras la cirugía y la evolución clínica, relacionado con posibles complicaciones posquirúrgicas y/o efectos adversos relativos al tratamiento.
Otros instrumentos de medida y fuentes de información utilizados han sido la escala de AVD de Schwab y England, el cuestionario de satisfacción, la revisión de historias clínicas y la entrevista al equipo neuroquirúrgico.
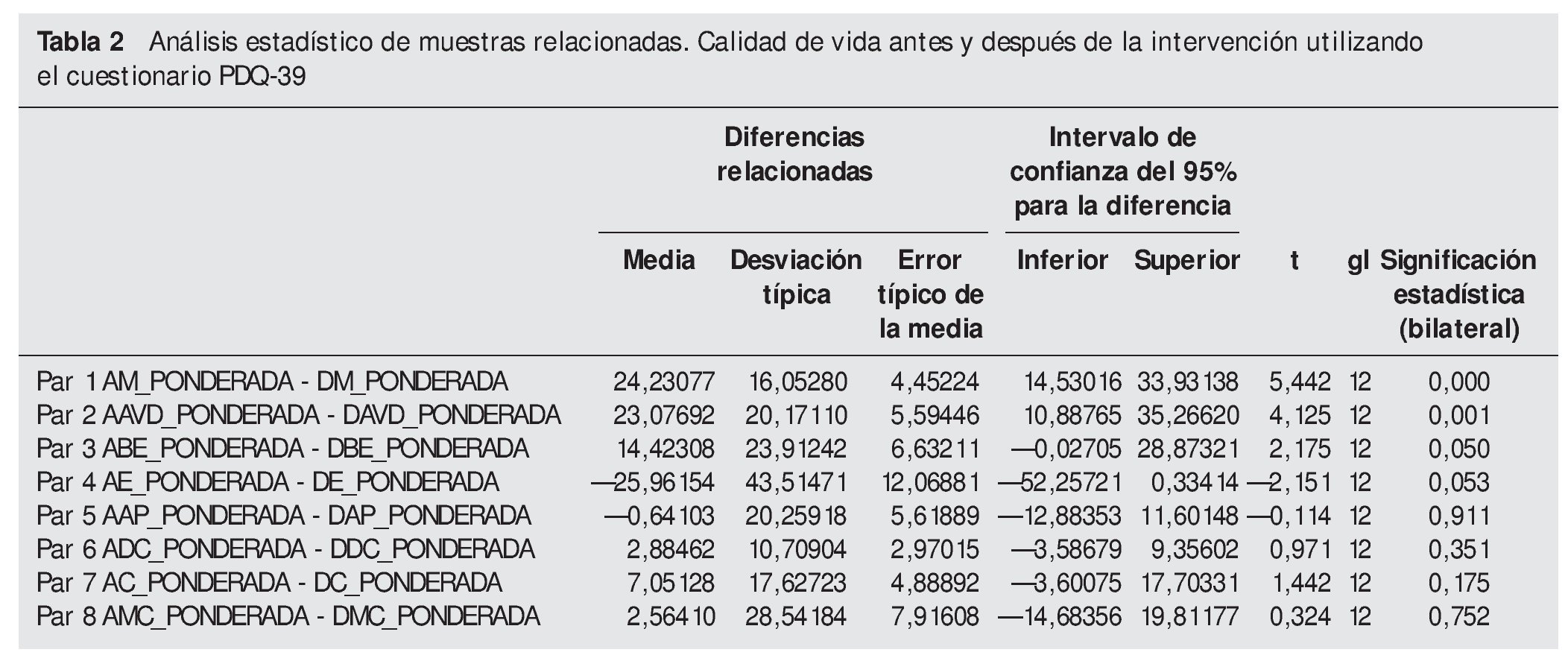
El análisis de los datos se ha realizado con el paquete estadístico SPSS-15 para Windows, y se han llevado a cabo un estudio descriptivo y una prueba entre muestras relacionadas con los datos previos y posteriores a la intervención quirúrgica, con un intervalo de confianza del 95 %.
Experiencia en el tratamiento quirúrgico y resultados
En el CHUA, el tratamiento quirúrgico de la EP se inició en marzo de 2007. La técnica utilizada ha sido la ECP del núcleo subtalámico. Hasta el momento se han intervenido 13 pacientes.
Antes de la cirugía, el neurólogo y el neurocirujano realizaron diversas evaluaciones clínicas, incluyendo un estudio neuropsicológico (ausencia de trastornos de depresión y de la memoria, síndromes confusionales) y una resonancia magnética (RM) cerebral para determinar si el paciente reunía los criterios necesarios para beneficiarse de la intervención quirúrgica. Se informó al paciente sobre su indicación, así como sobre la necesidad, las alternativas, el procedimiento y los riesgos.
La intervención tuvo una duración aproximada de 8 horas. Para el procedimiento se colocó el marco de estereotaxia, se realizó una tomografía computarizada (TC) cerebral, se fusionaron las imágenes de TC y RM, y se obtuvieron las coordenadas de los núcleos con el sistema Stealth Station. El proceso se dividió en dos fases:
1. Implantación de los electrodos en el cerebro. Bajo anestesia local, se realizan dos pequeñas incisiones frontales paramediales, seguido de los agujeros del trépano. Se procede a la introducción del microelectrodo a través de la guía estereotáctica con el fin de realizar el microrregistro intraoperatorio que permite identificar el subtálamo. Una vez localizado, se colocan los electrodos definitivos y se procede a estimular para asegurarse de que no existen efectos indeseables; puede recolocarse el electrodo en caso de que sea necesario.
2. Colocación del neuroestimulador y conexiones. Acto seguido, y bajo anestesia general, se coloca el generador en la fosa infraclavicular derecha y se conecta a los electrodos implantados mediante extensiones colocadas en el tejido subcutáneo de cabeza y cuello, por detrás del pabellón auricular. El generador es un microprocesador con batería que envía los impulsos eléctricos al cerebro a través del electrodo y cuyos parámetros de estimulación son controlados mediante un programador externo.
Tras la intervención quirúrgica se realizaron una TC y una radiografía de control para descartar complicaciones inmediatas.
El postoperatorio duró aproximadamente 3-4 días, y el paciente recibió el alta tras la valoración de su tolerancia a la estimulación y la ausencia de complicaciones médico-quirúrgicas. El seguimiento se realizó en la consulta de trastornos del movimiento al cabo de una semana, al mes y a los 6, 12 y 24 meses. Se necesitarion entre dos y cuatro revisiones para ajustar los parámetros del neuroestimulador. Al cabo de un año, el neuropsicólogo evaluó los cambios producidos tras la cirugía.
La batería suele durar de 2 a 7 años (dependiendo del uso del neuroestimulador); el cambio se realiza de forma ambulatoria con cirugía menor.
De los 13 pacientes intervenidos, tres eran mujeres y 10 hombres, con edades entre 47 y 70 años (edad media de 60,7 años) en el momento de la intervención y con un tiempo medio de evolución de la enfermedad de 10,7 años. La edad media de inicio de los síntomas fue de 49,7 años. El estadio evolutivo de la enfermedad medido según la escala de Hoehn-Yahr fue de II en 10 pacientes y de III en los tres restantes. El 83,3 % estaban casados y un 8,3 % separados, el resto eran viudos. El 58,3 % tenía estudios primarios y un 41,7 % estudios superiores. El 83,3 % de los pacientes estaban jubilados. Todos presentaban enfermedad avanzada y síntomas bilaterales, por lo que en el 100 % de los casos la localización del estimulador fue el núcleo subtalámico a nivel bilateral. La estancia media hospitalaria fue de 8 días.
El postoperatorio a corto plazo transcurrió de manera satisfactoria, con ausencia de temblor y con la mejoría de la rigidez y las discinesias, y se observó una reducción de la necesidad de utilización de los fármacos habituales.
En cuanto a eventos ocurridos durante el ingreso, tras la cirugía y en la evolución clínica, relacionados con posibles complicaciones quirúrgicas y/o efectos adversos relativos al tratamiento, dos pacientes sufrieron un pequeño neumoencéfalo frontal posquirúrgico asintomático que no requirió tratamiento quirúrgico. El efecto adverso más frecuente fue la apatía (tres pacientes), que persistía al cabo de un año en uno de ellos, a pesar de una considerable mejoría en el área motora y funcional (además, desarrolló impotencia sexual).
Otro síntoma neurocomportamental persistente fue la euforia en otro caso. También se registraron apraxia de la apertura palpebral y cierta somnolencia en el postoperatorio inmediato en un paciente y apraxia de la marcha en otro, que fueron transitorios. Se produjo un caso de lesión por decúbito en la zona de conexión del cable del estimulador cerebral por pérdida de peso del paciente, que precisó ingreso hospitalario para limpieza y recolocación de las conexiones retroauriculares, y que se resolvió sin más complicaciones. No se registró ningún caso de infección. Dos pacientes necesitaron reprogramación del estimulador debido a que se había descalibrado tras contactar con inhibidores de frecuencia. Aunque varios pacientes tuvieron aumento de peso, sólo en un caso excedió los 5 kg.
Existen otros síntomas neurocomportamentales, además de la apatía, que mejoraron o incluso desaparecieron tras el tratamiento quirúrgico, como el control de impulsos: ludopatía (dos pacientes), hipersexualidad e hiperfagia (un paciente) y celotipia (un paciente). Además, en otro paciente, limitado previamente por una lumbalgia crónica, que precisó dos intervenciones y altas dosis de mórficos, despareció completamente su sintomatología.
Con la escala UPDRS sección III (motor) se puede observar que dos pacientes empeoraron su puntuación en el momento del estudio (estaban en proceso de ajuste definitivo del estimulador), mientras los 11 restantes mejoraron, por lo que se obtuvo una reducción global del —45,4 % (tabla 1).
Los resultados de la valoración del estado funcional utilizando la escala de AVD de Schwab-England en on (tabla 1) antes de la cirugía y tras el período de seguimiento mediante estimulación muestran que sólo un paciente se mantuvo sin cambios después de la cirugía. El resto (92,3 %) encontró mejoría. Como promedio, se obtuvo una mejoría del +32,9 %.
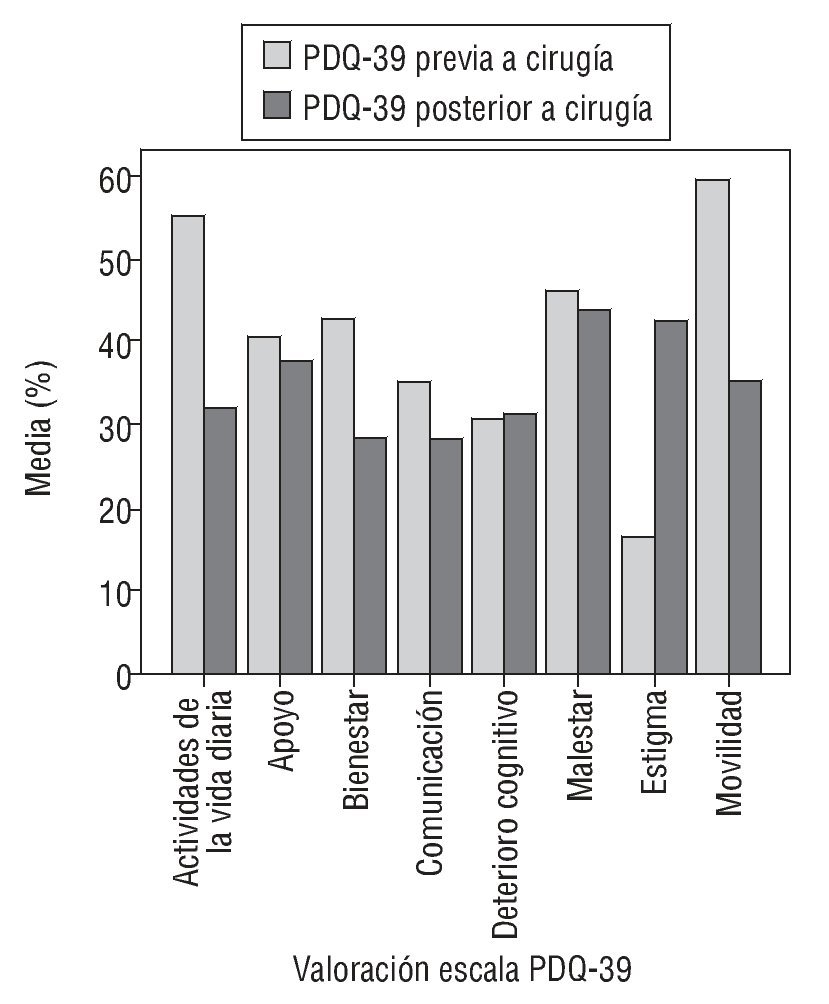
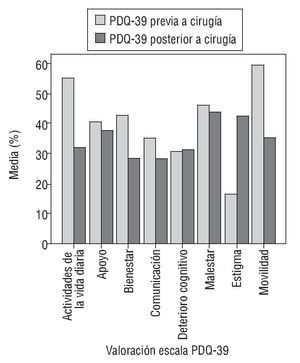
En cuanto a la valoración de la calidad de vida mediante el cuestionario PDQ-39, la mejoría fue estadísticamente significativa en movilidad (de un 59,4 % antes de la intervención a un 35,2 % tras la intervención), en las AVD (del 55,1 al 32,0 %) y en bienestar emocional (del 42,6 al 28,2 %), pero empeoró su valoración respecto al apoyo social que recibieron, así como en relación con el estigma, el deterioro cognitivo, la comunicación y el malestar (no se encontró significación estadística en estos últimos) (tabla 2 y fig. 1). De manera global, los pacientes mejoraron en la escala, pero el promedio no fue tan marcado, ya que un paciente bajó su puntuación por problemas depresivos y de ansiedad, lo que influyó en sus respuestas.
Figura 1 Valoración del cuestionario de calidad de vida de los enfermos de Parkinson (PDQ-39) antes y después de la intervención quirúrgica.
En cuanto a la satisfacción, los pacientes refieren estar satisfechos o muy satisfechos con la intervención quirúrgica en un 90,9 % y satisfechos o muy satisfechos con su calidad de vida en un 81,9 %. El 100 % de los pacientes está muy satisfecho con el equipo médico-quirúrgico que les atendió y con el trato recibido.
El equipo médico-quirúrgico se muestra muy satisfecho con los resultados conseguidos hasta el momento. A pesar de que el número de pacientes intervenidos representa una muestra limitada, los resultados son comparables a los obtenidos en otros hospitales en los que se realiza el mismo tratamiento quirúrgico. El procedimiento es seguro, mínimamente invasivo y adecuado para el control de los síntomas cardinales de la EP avanzada 6,11,12.
Discusión y conclusiones
Los resultados de nuestro estudio muestran que el tratamiento quirúrgico utilizado (ECP) ha conseguido la mejoría clínica de los pacientes y ha logrado reducir considera blemente los síntomas motores, las discinesias y las fluc tuaciones, además de haber mejorado algunos síntomas neurocomportamentales previos. En consecuencia, la dosis de fármacos necesarios también se ha podido reducir de forma significativa, con lo que los efectos adversos derivados de éstos son menores. Además, los efectos adversos y/o las complicaciones posquirúrgicas registradas fueron los descritos en las bibliografías consultadas y en estudios publicados 11,12,15.
Todos estos resultados repercuten favorablemente en la mejora de la calidad de vida de los pacientes, pero no debemos olvidar que en la EP confluyen una interacción de factores biopsicosociales que debemos de tener en cuenta y, además, que la enfermedad sigue progresando a pesar del tratamiento. Se trata, por lo tanto, de una patología discapacitante que afecta a pacientes en edades medias de la vida, y que produce elevados costes. Además, las dificultades de la vida diaria, asociadas a la enfermedad y las reacciones del entorno social se presentan como las mayores influencias sobre su calidad de vida 16.
Se detecta la necesidad en nuestro medio de potenciar el apoyo psicosocial que reciben tanto pacientes como sus cuidadores, por lo que sería interesante la realización de estudios para conocer las necesidades y demandas de los EP y así poder proporcionar una atención integral que nos permitiera mejorar su calidad de vida.
Las principales ventajas de las técnicas de neuroestimulación sobre la lesión son su reversibilidad y su mínima lesión en el cerebro, lo que no impide nuevos procedimientos quirúrgicos que puedan desarrollarse en el futuro, además de su capacidad para ajustar los parámetros de estimulación de acuerdo con las necesidades del paciente y la progresión de la enfermedad.
Las desventajas de la ECP son el coste elevado del neuroestimulador y la necesidad de realizar el cambio de batería; sin embargo, hay estudios que sugieren que la ECP es coste-efectiva en el tratamiento de la EP, pues mejora la calidad de vida de los pacientes requiere menor administración y dosis de fármacos 17-19.
Debido a que el número de pacientes estudiados es pequeño, es conveniente seguir investigando nuevos casos y comparar los resultados con estudios nacionales e internacionales, para poder valorar mejor la repercusión de la ECP sobre el pronóstico a largo plazo y el impacto sobre la calidad de vida.
Agradecimiento
A los enfermos de Parkinson que han participado en la realización de este estudio, así como a los profesionales sanitarios que han colaborado en el desarrollo y asesoramiento del mismo.
Premio de Póster Clínico en la XVII Reunión Anual de Barcelona, 18-19 de noviembre de 2010.
*Autor para correspondencia.
Correo electrónico:victoriarg92@hotmail.com (M.V. Ruiz-García)
aceptado el 1 de abril de 2011