La enfermedad renal crónica es un problema de salud pública a nivel mundial, siendo los trastornos de la mineralización y el metabolismo óseo problemas comunes asociados a esta enfermedad, que causan una importante morbilidad y un deterioro de la calidad de vida.
La expresión de los hallazgos en la enfermedad renal crónica puede sistematizarse con base en la clasificación propuesta por la conferencia internacional Kidney Disease: Improving Global Outcomes, que las divide en trastornos del metabolismo del calcio y el fósforo (sin hallazgos en imágenes), alteración de la estructura y la composición del hueso, y calcificaciones extraesqueléticas. Estos trastornos otorgan patrones radiológicos característicos, como son la resorción y esclerosis ósea, tumores pardos, osteomalacia-raquitismo, osteopenia y calcificaciones extraesqueléticas, además de los trastornos asociados al tratamiento de la falla renal crónica.
En el presente artículo se sistematizarán y actualizarán los conceptos relacionados con los trastornos del metabolismo y la mineralización ósea, asociados a la enfermedad renal crónica y la osteodistrofia renal, mostrando sus diversas manifestaciones en radiología.
Chronic kidney disease is a public health problem worldwide, with disorders of bone mineralisation and metabolism being common problems associated with this disease, causing significant morbidity and impaired quality of life.
The expression of the findings in the chronic kidney disease can be categorised based on the classification proposed by the international conference Kidney Disease: Improving Global Outcomes, that divides them into metabolic disorders of calcium and phosphorus (without findings in radiology), bone structure and composition disorders, and extra-skeletal calcifications. These conditions give characteristic radiographic patterns, such as bone resorption and sclerosis, brown tumours, osteomalacia-rickets, osteopenia, and extra-skeletal calcifications, in addition to treatment related disorders of chronic kidney failure.
In this article, concepts related to metabolism disorders and bone mineralisation associated with chronic renal disease and renal osteodystrophy will be categorised and updated, showing their various manifestations in radiology.
El esqueleto óseo está constituido tanto por hueso cortical como esponjoso, siendo formas altamente especializadas de tejido conectivo, que a su vez están formados por una matriz orgánica o tejido osteoide, y un componente cristalino inorgánico (hidroxiapatita o fosfato de calcio), en el cual se encuentran inmersas las células propias del tejido óseo que participan en los fenómenos de remodelamiento (osteoblastos, osteoclastos y osteocitos). El hueso es la principal fuente de reserva de calcio iónico en nuestro organismo, siendo, junto con el riñón, los principales responsables de la homeostasis mineral, regulando el metabolismo del calcio y el fósforo. Debido a que existe una fuerte interrelación entre ambos sistemas, cuando se presenta una falla renal crónica se provoca una gran cantidad de manifestaciones en el sistema esquelético, que todo radiólogo debe conocer y saber interpretar.
La enfermedad renal crónica (ERC) es un problema de salud pública a nivel mundial, siendo los trastornos de la mineralización y el metabolismo óseo problemas comunes asociados a esta enfermedad, que causan una importante morbilidad y un deterioro de la calidad de vida1. Según la última encuesta nacional de salud en Chile del año 2009-2010, la prevalencia para ERC con filtración glomerular menor de 30 y 60ml/min es de 0,4 y 2,7%, respectivamente, para la población de 15 años o más2, siendo un problema de salud que cada vez adquiere una mayor relevancia en nuestro país, donde se describe un crecimiento sostenido tanto en el número como en la tasa de personas que requieren hemodiálisis en los últimos años3.
El objetivo del presente artículo es dar una visión actualizada respecto a los conceptos relacionados con los trastornos del metabolismo y la mineralización ósea asociados a la ERC y la osteodistrofia renal, junto con sus diversas manifestaciones en radiología.
Definición de conceptosTradicionalmente, los trastornos en la mineralización y el metabolismo óseo asociados a la ERC y sus distintas manifestaciones clinicorradiológicas se englobaban bajo un mismo concepto denominado «osteodistrofia renal»; sin embargo, es importante diferenciar que pueden existir alteraciones bioquímicas del calcio y el fósforo que no tienen una expresión en el hueso, como también puede haber calcificaciones de estructuras extraesqueléticas sin una alteración morfológica del tejido óseo esquelético. Nos parece útil seguir las recomendaciones de la conferencia internacional Kidney Disease: Improving Global Outcomes –KDIGO–, publicadas por la Sociedad Internacional de Nefrología durante el año 2006, la cual, en un intento de estandarizar y unificar los criterios para la osteodistrofia renal, plantea la definición de los siguientes conceptos1:
- -
Osteodistrofia renal (ODR): conjunto de alteraciones morfológicas del tejido óseo esquelético asociadas a la ERC.
- -
Trastornos del metabolismo y la mineralización ósea asociados a ERC: concepto más amplio que incluye:
- 1.
Trastornos del metabolismo del calcio y el fósforo.
- 2.
Alteración de la estructura y la composición del hueso.
- 3.
Calcificaciones extraesqueléticas.
- 1.
Las distintas manifestaciones radiológicas de los trastornos de la mineralización y el metabolismo óseo asociados a la ERC obedecen a mecanismos fisiopatológicos distintos. Siguiendo la clasificación TMV (del inglés «T» de «turnover» o reabsorción ósea, «M» de «mineralization» o mineralización, y «V» de «volume» o masa ósea) para osteodistrofia renal, se describen clásicamente los siguientes modelos4:
- a)
Osteítis fibrosa quística: la forma más clásica de osteodistrofia renal, caracterizada por manifestaciones propias del hiperparatiroidismo secundario. Existe una alta remodelación del hueso, producto de una elevada resorción ósea secundaria, por un aumento tanto del número como de la actividad de los osteoclastos; ambos efectos son producto de una elevada secreción de la hormona paratiroidea (PTH), la cual es perpetuada por la hipocalcemia y la hiperfosfatemia crónicas que presentan los pacientes con ERC5.
- b)
Osteomalacia: trastorno de baja remodelación ósea asociada a una mineralización ósea anormal secundaria a una actividad disminuida de los osteoblastos. En los pacientes con ERC existe una menor síntesis de calcitriol (1-alfa, 25-dihidroxicolecalciferol, forma activa de la vitamina D) a nivel renal, hormona esencial para los procesos de remodelación ósea que actúa potenciando la actividad osteoblástica y osteoclástica, y aumentando la absorción de calcio a nivel intestinal e inhibiendo la secreción de PTH. Otro factor importante en el desarrollo de osteomalacia es la intoxicación por aluminio y otros metales pesados asociados al tratamiento de pacientes con insuficiencia renal crónica terminal, los cuales actúan directamente disminuyendo la actividad de osteoclastos y la diferenciación de osteoblastos. La eliminación de la exposición al aluminio y la optimización de las actuales terapias de manejo de estos pacientes ha llevado a una disminución en este tipo de manifestaciones4,5.
- c)
Enfermedad ósea adinámica: trastorno de baja remodelación ósea, a pesar de que puede ser causada por intoxicación de aluminio secundaria a terapia dialítica; actualmente la mayoría de los casos se debe a una excesiva supresión de las glándulas paratiroideas en pacientes con insuficiencia renal crónica terminal tratados con análogos de la vitamina D5,6.
- d)
Osteodistrofia urémica mixta: se caracteriza por la coexistencia de algunas manifestaciones de osteítis fibrosa quística y una mineralización anormal típica de la osteomalacia.
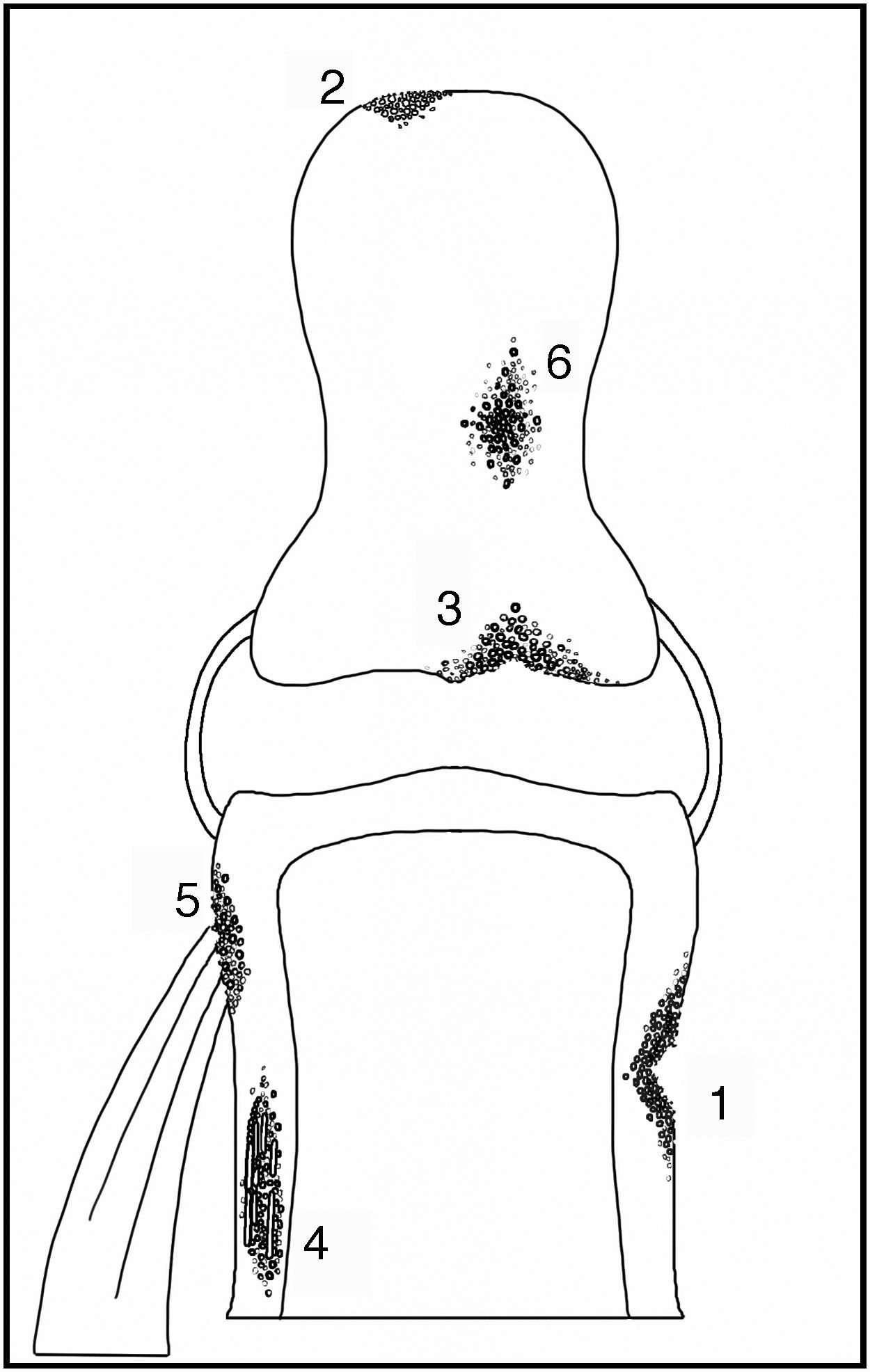
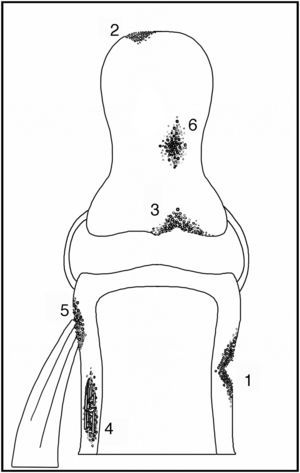
La resorción ósea es una de las manifestaciones de hiperparatiroidismo secundario con ERC que aparece más precozmente, y refleja un aumento de la actividad de los osteoclastos en el tejido óseo. La podemos clasificar en 6 tipos de acuerdo con su ubicación7–9 (fig. 1):
- a)
Resorción subperióstica:
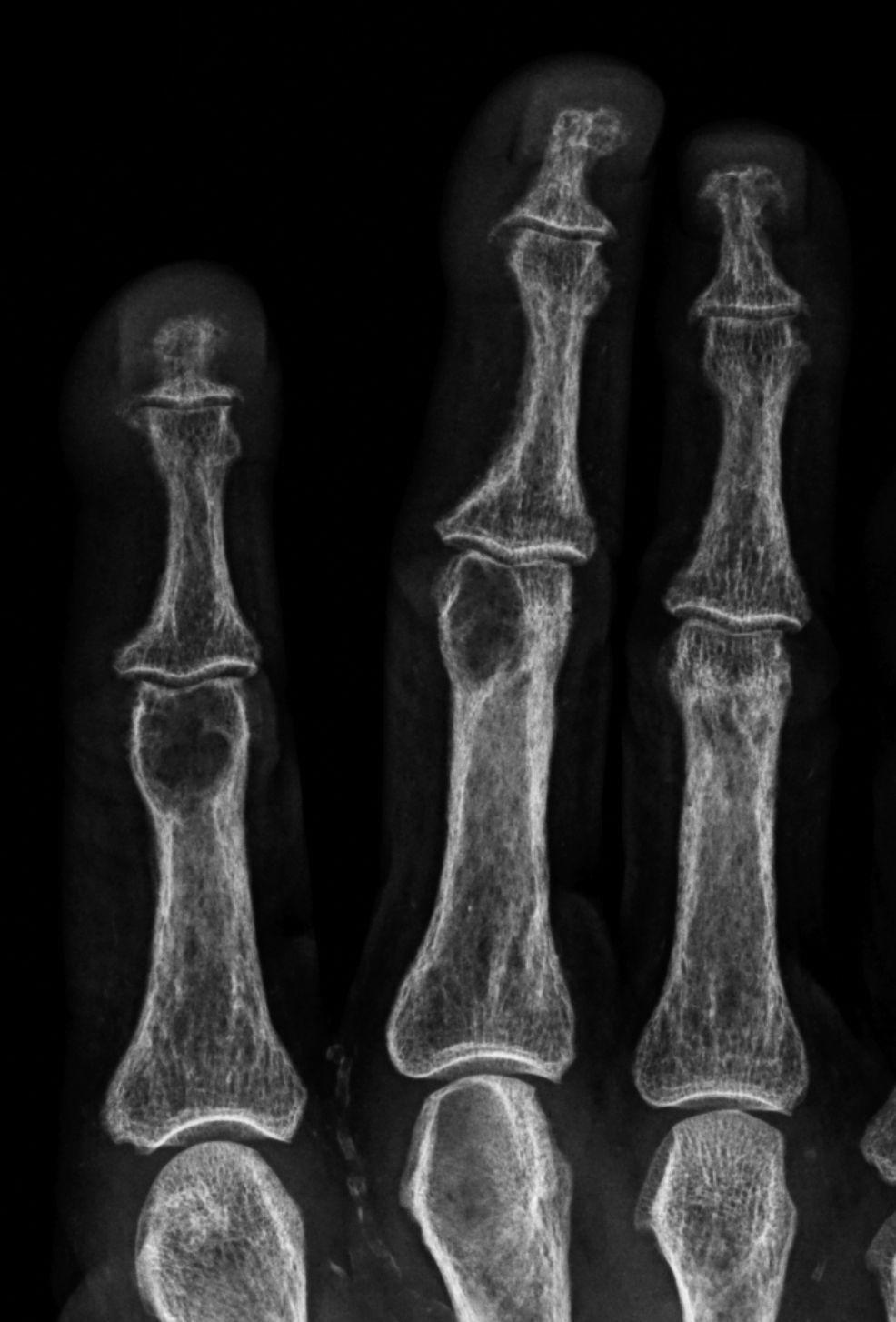
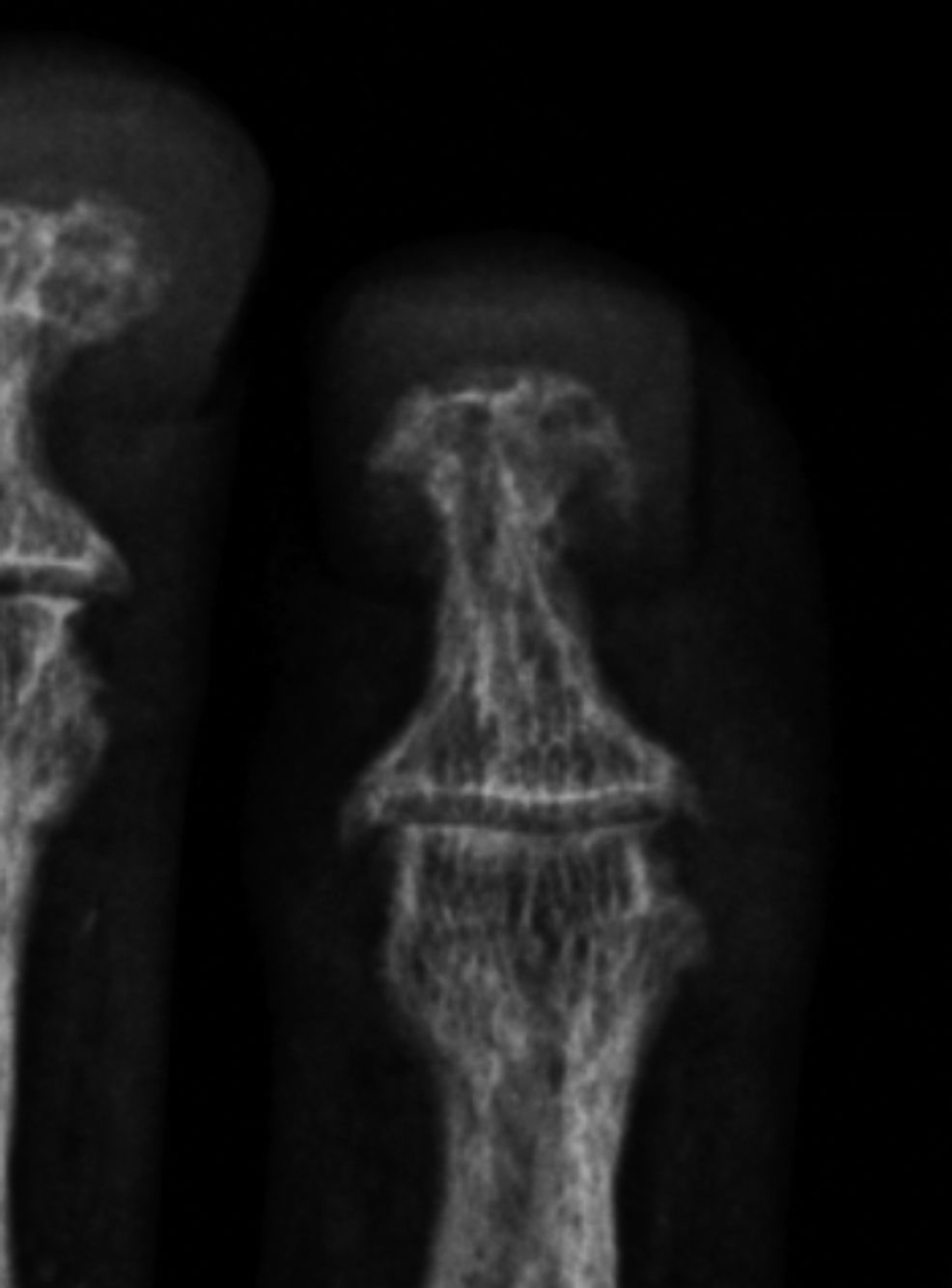
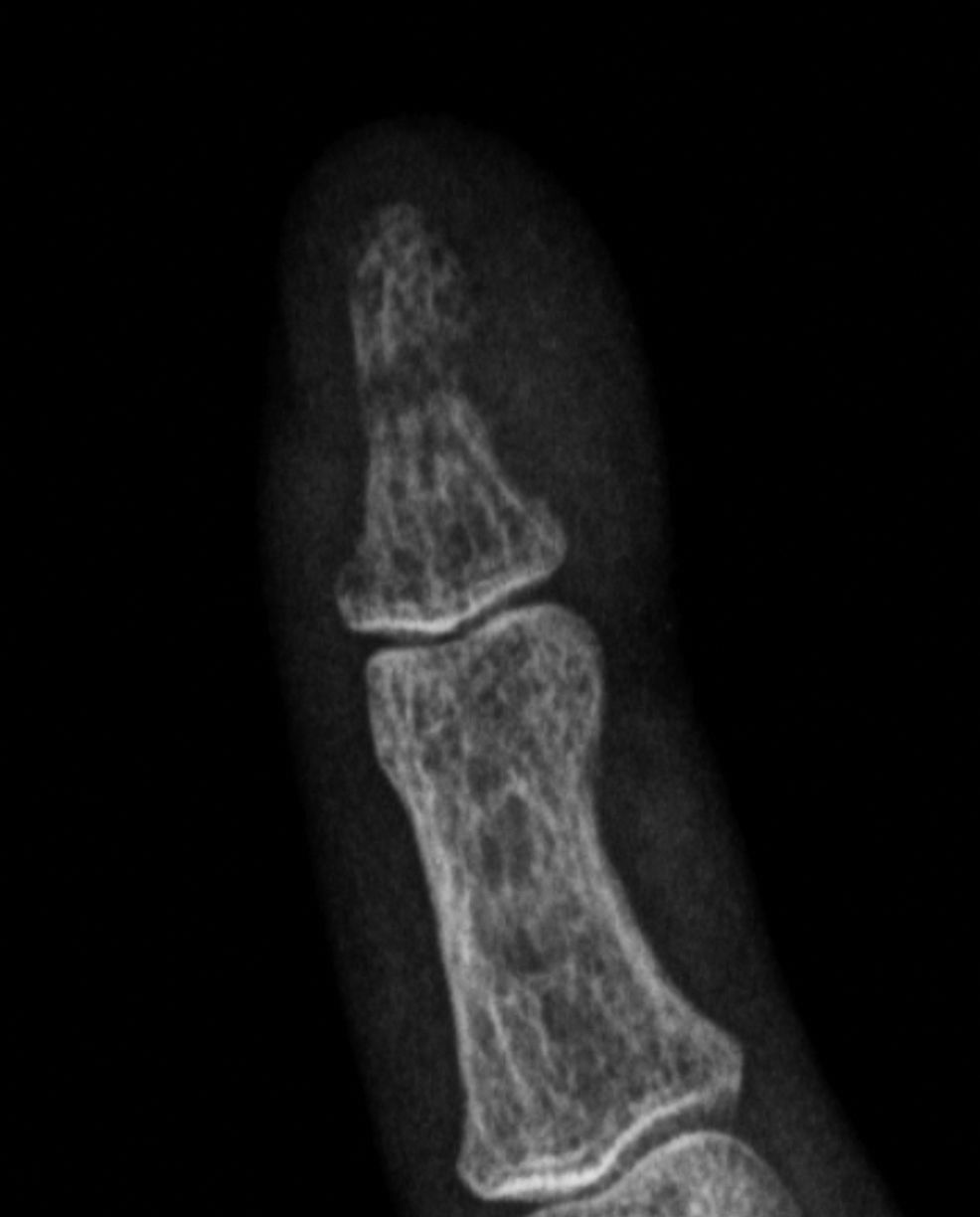
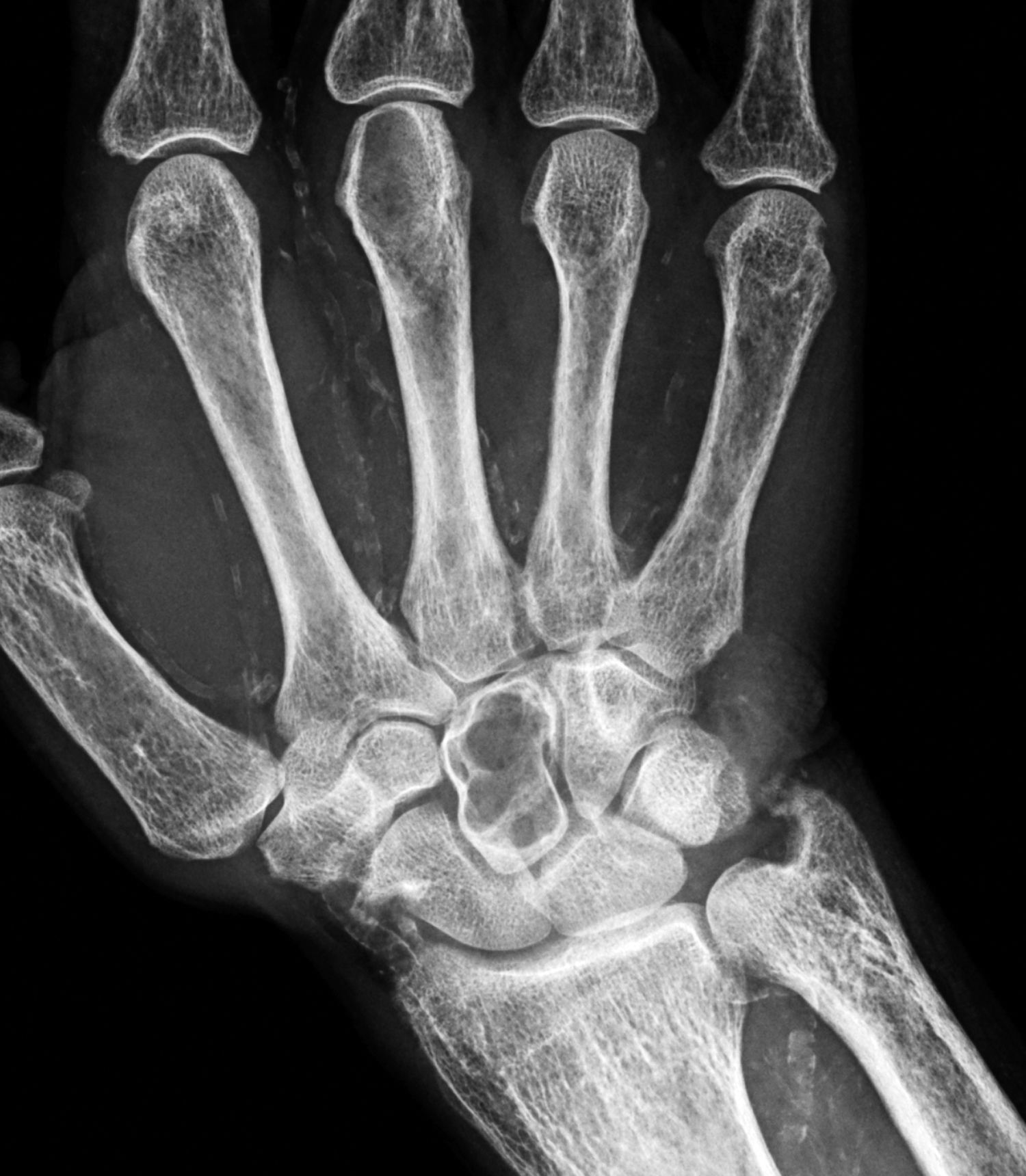
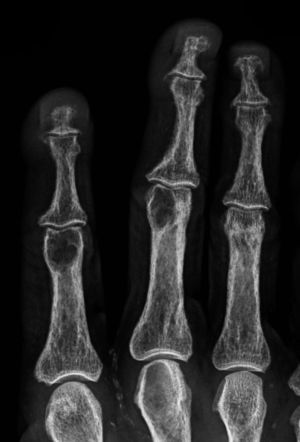
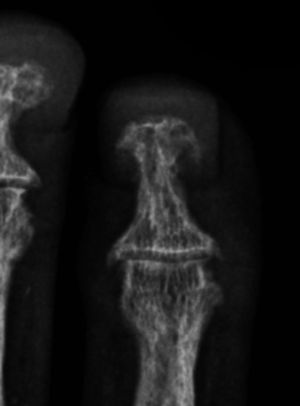
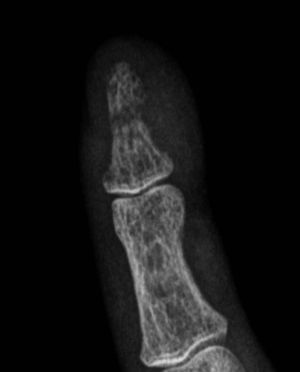
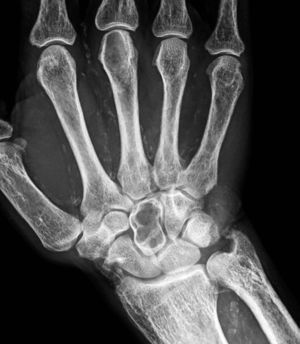
Fue descrita por primera vez en 1931 por Camp y Ochner y es una de las manifestaciones más precoces y específicas del hiperparatiroidismo7. Su localización más frecuente es a nivel del aspecto radial de la falange media de los dedos índice y medio7,9 (fig. 2). Sin embargo, este tipo de resorción es también habitualmente descrita a nivel de las falanges distales, ya sea a nivel de los penachos (fig. 3), como también en la forma de acroosteólisis en banda (fig. 4). Otras ubicaciones clásicas son la cara medial de la tibia proximal, el húmero y el fémur, el margen superior e inferior de las costillas y la lámina dura9,10.
- b)
Resorción subcondral:
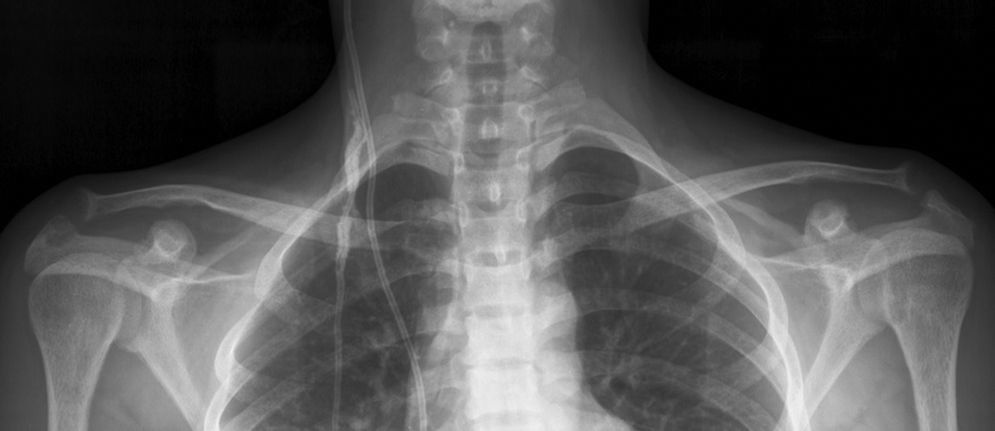
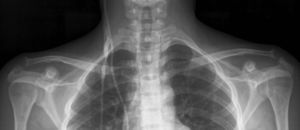
Se produce a nivel del hueso subcondral, fundamentalmente en las articulaciones esternoclaviculares, acromioclaviculares y sacroilíacas; a este último nivel este signo adquiere un especial interés al poder ser confundido con manifestaciones propias de la espondilitis anquilosante si no se tiene especial cuidado en su evaluación. La resorción del extremo distal de las clavículas, si bien no es específico de osteodistrofia renal, ayuda en el diagnóstico dentro de un contexto clinicorradiológico adecuado9,10 (fig. 5).
- c)
Resorción endostal:
Se manifiesta como resorción de la superficie endostal del hueso, con aparición de bordes festoneados a nivel del margen interno de las corticales; asimismo, como la aparición de pequeños orificios, signos que se pueden confundir con mieloma múltiple.
- d)
Resorción intracortical:
Se manifiesta por la aparición de estrías longitudinales en el espesor de la cortical, producto del aumento de la actividad osteoclástica a nivel de los canales haversianos, hallazgo que se conoce también bajo el nombre de «tunelización» y que se observa más fácilmente en estudios con aumento, especialmente en relación con la cortical del segundo metacarpiano9,10.
- e)
Resorción de hueso trabecular:
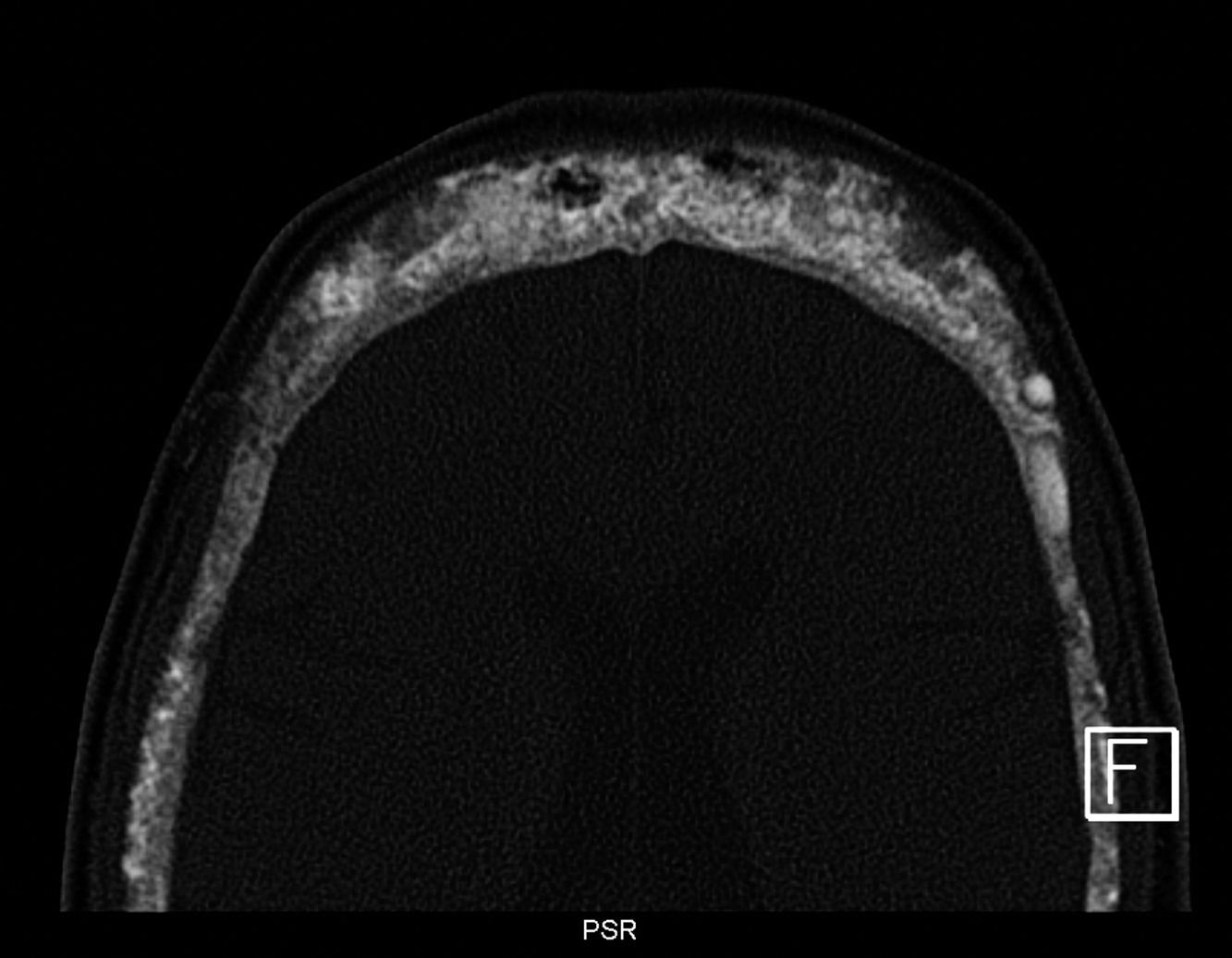
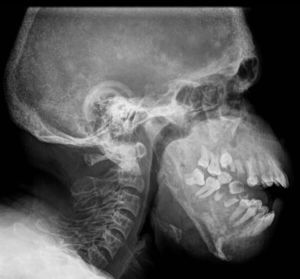
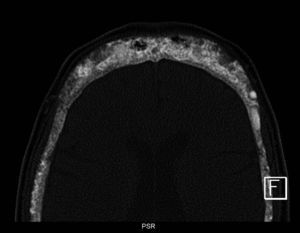
Si bien la podemos encontrar en otras ubicaciones, es característica en el cráneo, donde se describe la presencia de esclerosis alternada con áreas radiolúcidas, adoptando el clásico patrón en «sal y pimienta»9,10 (figs. 6 y 7).
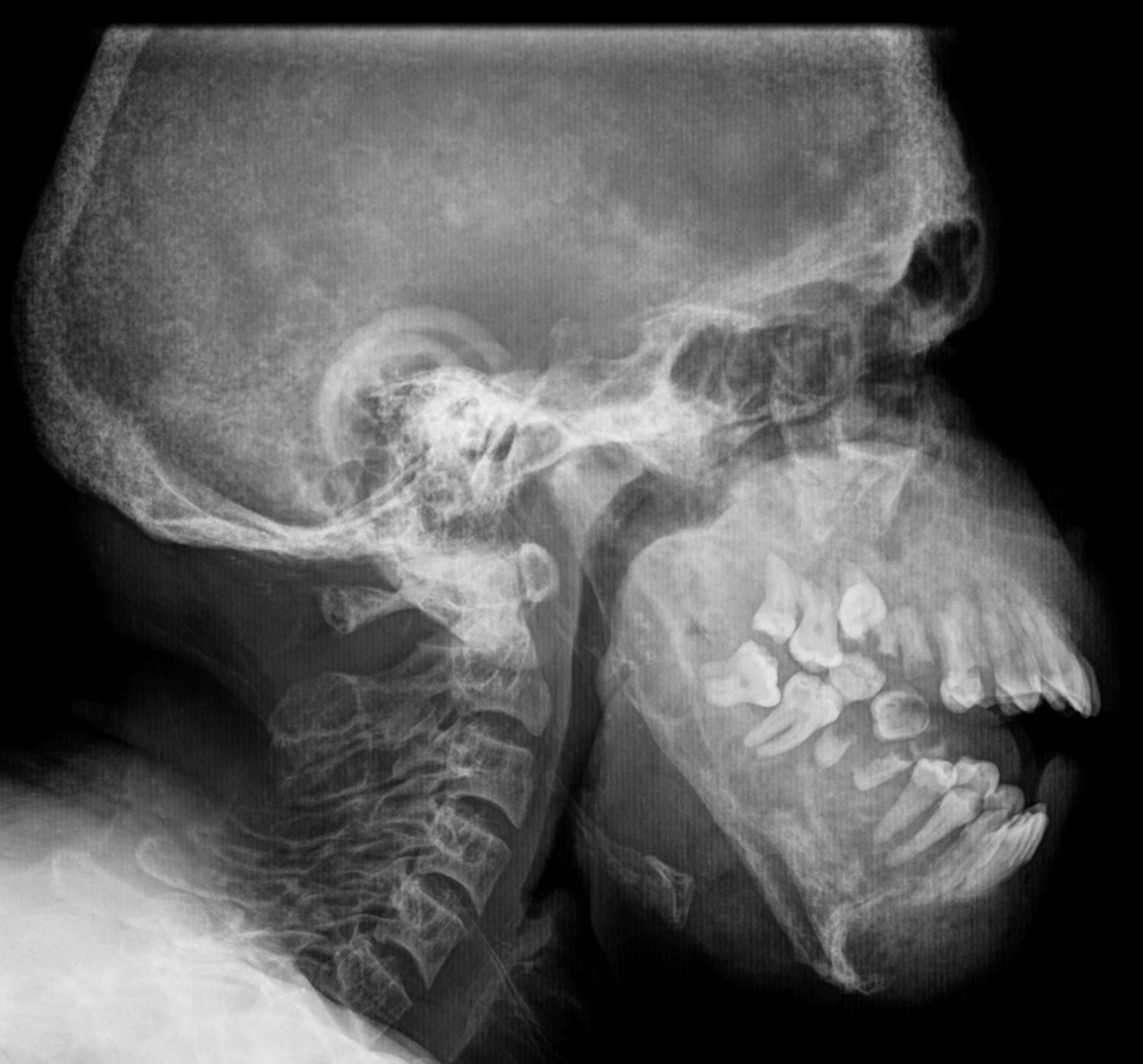
Figura 6.Radiografía de columna cervical en proyección lateral de un paciente con antecedentes de hiperparatiroidismo secundario e insuficiencia renal crónica. Se aprecia esclerosis alternada con áreas radiolúcidas a nivel de los huesos de la bóveda craneana, adoptando un patrón en «sal y pimienta».
- f)
Resorción subligamentosa y subtendínea:
Se observa en el hueso adyacente al sitio de inserción de ligamentos y tendones, especialmente en trocánteres femorales, tuberosidades isquiáticas, superficie plantar del calcáneo, tuberosidades humerales y codos9.
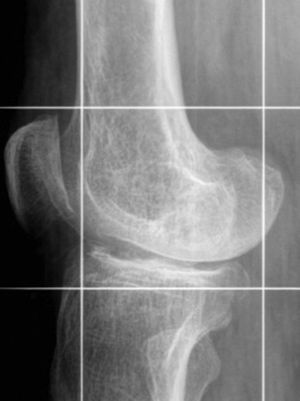
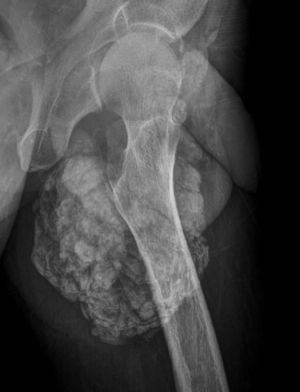
El tumor pardo constituye una forma localizada de osteítis fibrosa. Es una lesión no neoplásica que está determinada por efecto directo de la PTH en el hueso, que estimula la conversión de osteoblastos a osteoclastos conllevando un desbalance secundario entre los fenómenos de resorción ósea por sobre la formación de tejido nuevo11. Fordham y Williams, en 1963, describieron por primera vez la asociación de un tumor pardo con hiperparatiroidismo secundario y ERC12.
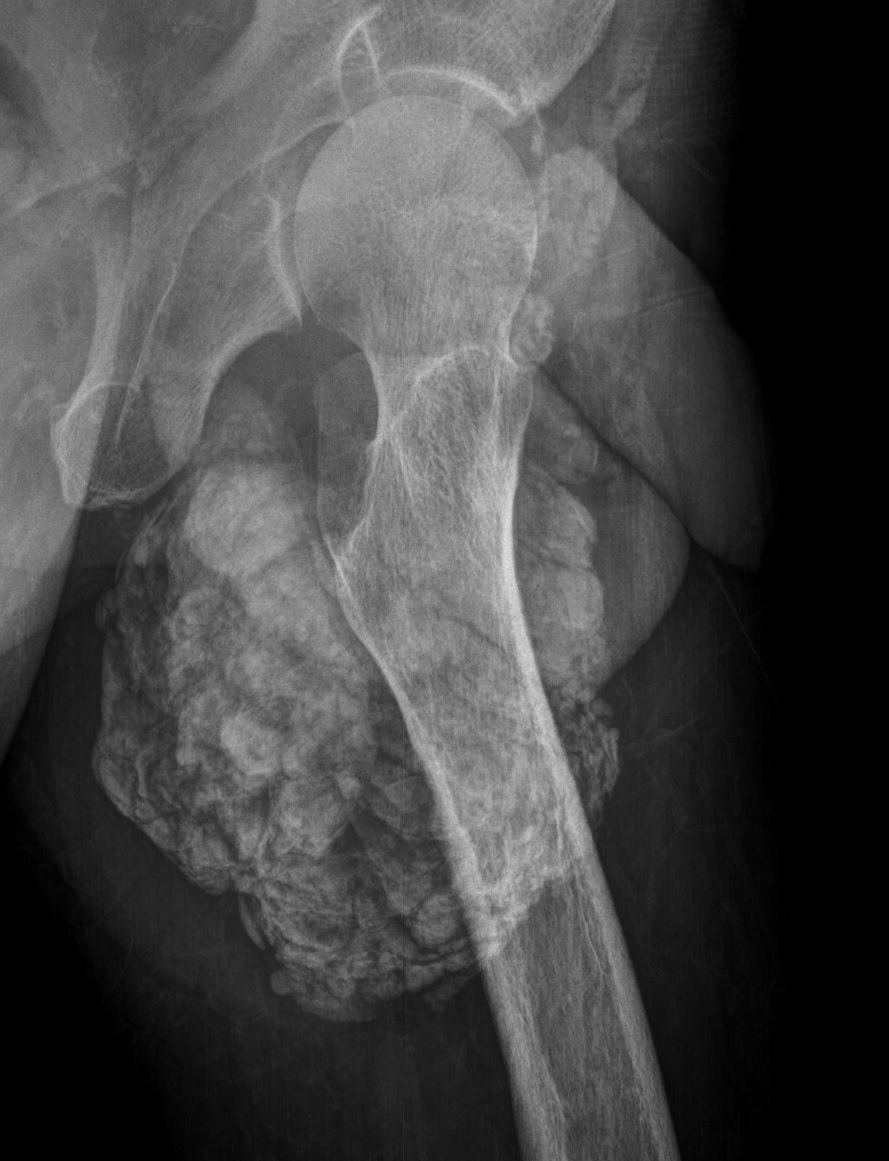
Los tumores pardos histológicamente están formados por microhemorragias, con presencia de macrófagos y células gigantes multinucleadas del tipo osteoclástico en un estroma fibrovascular, siendo los prominentes depósitos de hemosiderina los que les confieren su color pardo, del cual deriva su nombre13. Estos tumores se presentan como una lesión expansiva de bordes bien definidos, ya sea en forma de lesiones únicas o múltiples, que se pueden ubicar tanto en el esqueleto axial como apendicular9,13. Los huesos más comúnmente afectados son las costillas, las clavículas, la pelvis, el fémur, los huesos faciales y la mandíbula9,13. Sin embargo, los podemos encontrar en cualquier parte del esqueleto10 (fig. 8).
Esclerosis óseaLa estimulación que efectúa la PTH sobre los osteoblastos se ha asociado con la formación de hueso nuevo anormal, generando neostosis perióstica y osteoesclerosis.
La neostosis perióstica es la formación ósea circundante al periostio, separada por un área radiolúcida y que provoca engrosamiento del hueso involucrado, visto habitualmente en metatarsianos, pelvis, tibia distal, manos y huesos largos.
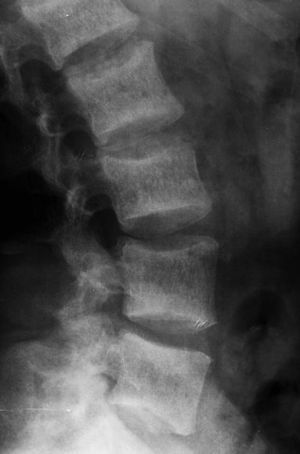
La osteoesclerosis se observa como cambios en la radiolucencia ósea a causa de la alternancia de áreas de hueso con distintas densidades, debido al cambio en la matriz ósea. La imagen clásica se identifica en las vértebras en el signo de la «camiseta de rugby» (fig. 9); sin embargo, también se puede encontrar en pelvis, costillas, cráneo y huesos largos14–16.
Manifestaciones de mineralización anormalOsteomalacia-raquitismoEl déficit de vitamina D activa desencadena una mineralización ósea anormal en el paciente insuficiente renal, con un exceso de matriz osteoide en reemplazo de las sales de calcio. Las manifestaciones radiográficas más frecuentes en este ámbito están caracterizadas por osteopenia, pérdida de definición del hueso cortical y engrosamiento del hueso trabecular.
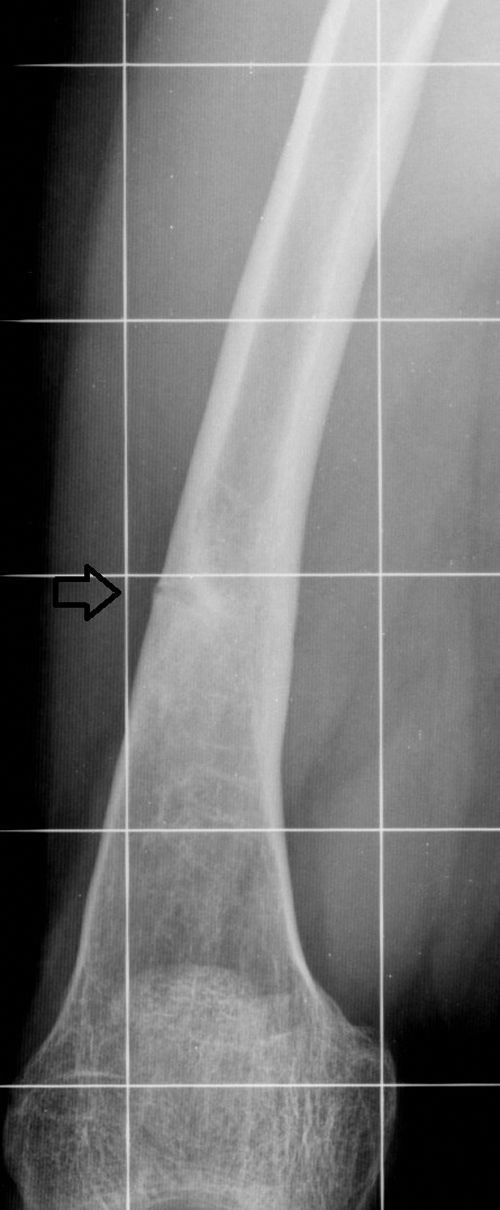
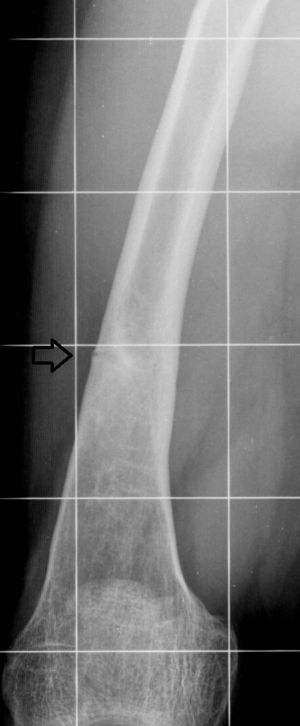
Las pseudofracturas o zonas de Looser (fig. 10) son áreas lineales radiolúcidas de matriz osteoide no mineralizada, perpendiculares a la cortical, que no se extienden a la contralateral. Estas áreas son poco frecuentes, pero patognomónicas de osteomalacia, y sus ubicaciones comunes son el aspecto medial del cuello femoral, la rama pubiana, el hueso ilíaco, la escápula, las costillas y el acromion14.
Imagen seleccionada de fémur derecho en telerradiografía de extremidades inferiores. La flecha muestra la solución de continuidad de la cortical lateral del tercio medio del fémur derecho, sin comprometer la cortical contralateral. Este hallazgo corresponde a una pseudofractura, en este caso, en un paciente con raquitismo.
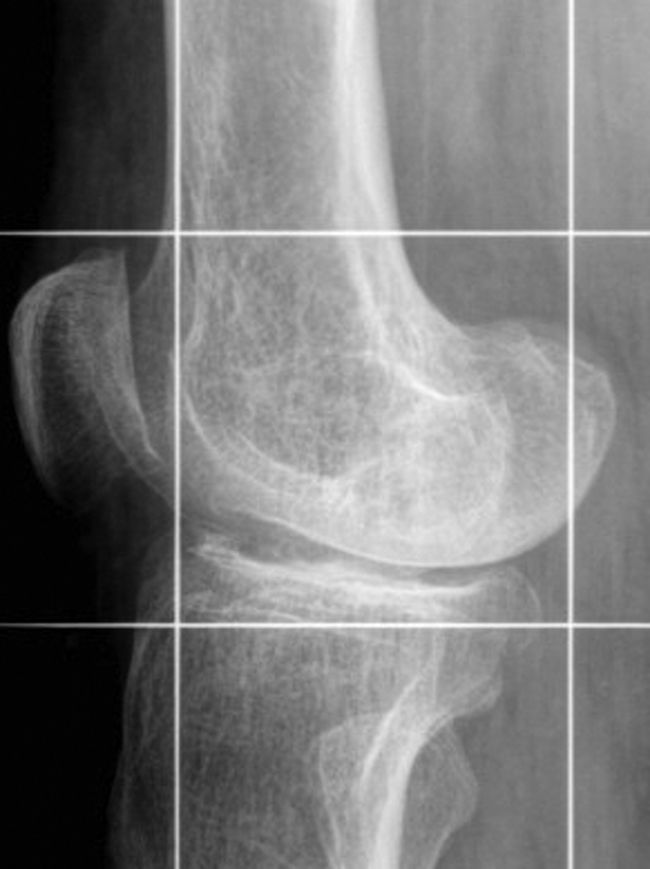
En la edad pediátrica, el déficit de vitamina D en la insuficiencia renal se manifiesta como raquitismo, reflejando una osificación endocondral anormal. Los hallazgos radiológicos más frecuentes son: curvatura anormal de huesos largos, ensanchamiento de la fisis con forma de copa o campana y desmineralización-desorganización de las metáfisis (fig. 11). Las áreas de crecimiento son las más afectadas, y entre ellas destacan: muñeca, rodilla, fémur proximal, tibia distal y arco costal anterior (con el signo de «costillas en rosario»). A largo plazo se desarrollan deformidades como genu varo o valgo, coxa vara o valga y surco torácico de Harrison7,14,15. La epifisiolisis es otra manifestación que se observa en aproximadamente el 10% de los niños con osteodistrofia renal, siendo la cabeza femoral el área más afectada9.
Imagen seleccionada de rodilla en telerradiografía de extremidades inferiores. Se observa un ensanchamiento metaepifisiario de los cóndilos femorales y los platillos tibiales, en un paciente con raquitismo. Estos hallazgos se advierten en pacientes con ODR que inicia en la edad pediátrica.
La osteopenia se debe a una combinación de los efectos del hiperparatiroidismo, la osteomalacia y la enfermedad ósea adinámica. Esta última representa la manifestación más común y se caracteriza por una baja mineralización y una baja síntesis de colágeno, secundarias principalmente al tratamiento con calcio y vitamina D que reciben estos pacientes.
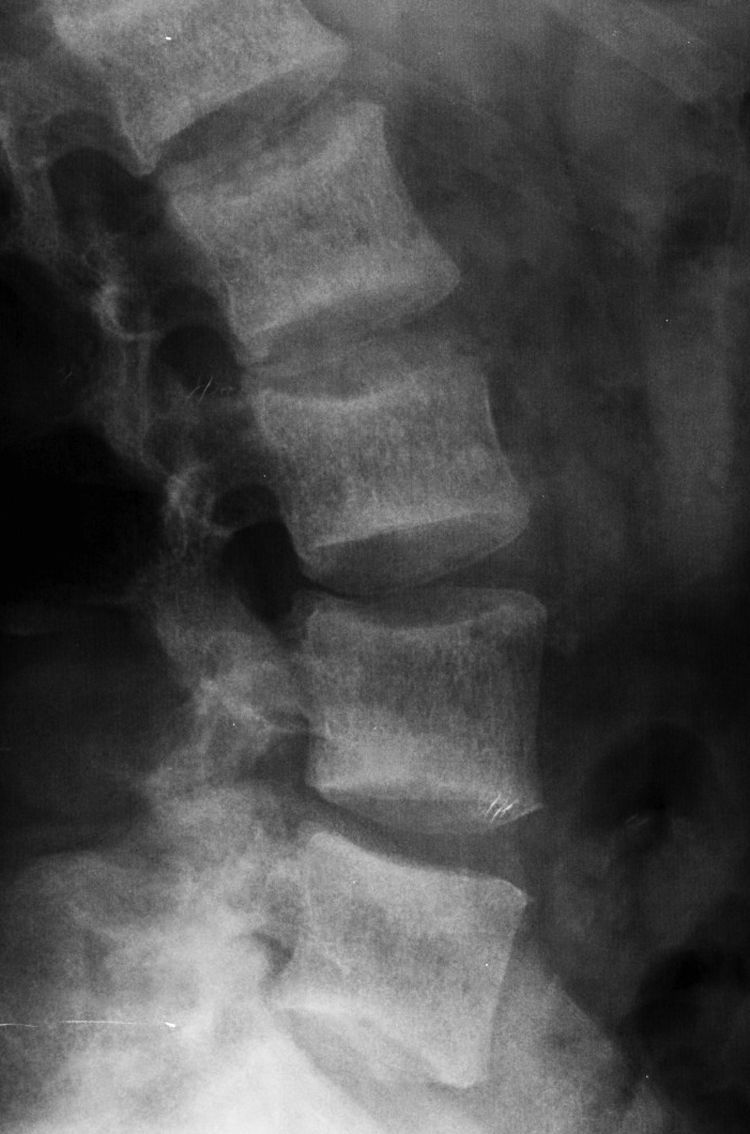
Sus manifestaciones radiográficas se caracterizan por un adelgazamiento del hueso cortical y trabecular, visible principalmente en huesos ricos en trabéculas, como vértebras, cabeza femoral y radio distal, además de fracturas por insuficiencia o relacionadas a traumas menores, que se ubican habitualmente en cuerpos vertebrales, costillas, radio distal y fémur proximal15 (fig. 12).
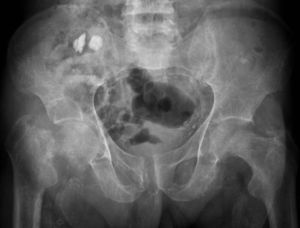
Manifestaciones extraesqueléticasCalcificaciones vasculares y de partes blandasLas calcificaciones de los tejidos blandos en la insuficiencia renal crónica se atribuyen a la elevación del producto calcio-fósforo extracelular, secundaria a los efectos del hiperparatiroidismo junto con la administración de calcio y vitamina D exógenos en el contexto de un hueso adinámico. Hay 5 localizaciones habituales para las calcificaciones: 1) oculares; 2) arteriales; 3) cartilaginosas; 4) periarticulares, y 5) viscerales, siendo las arteriales, las cartilaginosas y las periarticulares visibles radiográficamente.
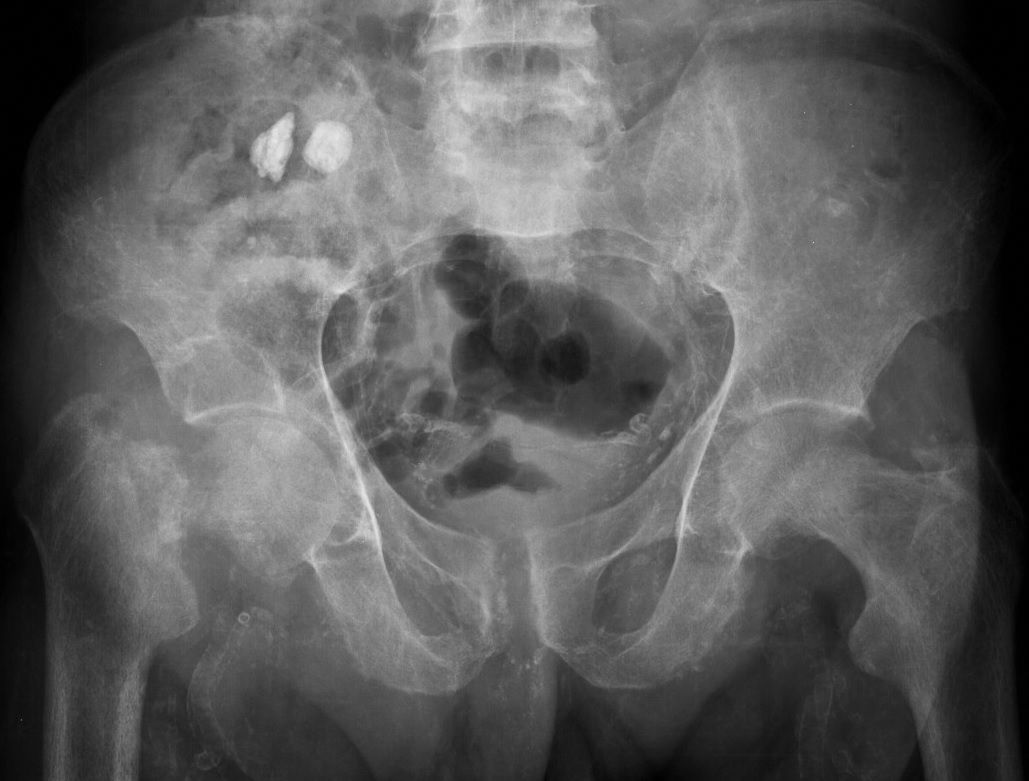
Las calcificaciones arteriales se detectan como imágenes radioopacas cilíndricas alargadas tipo «tubería», habitualmente en manos y pies. Las calcificaciones cartilaginosas o «condrocalcinosis» son más frecuentes en el hiperparatiroidismo primario; sin embargo, se pueden encontrar como expresión de la ODR. Se visualizan como depósitos cálcicos en el cartílago hialino y fibrocartílago de rodillas, muñecas, caderas, hombros y sínfisis pubiana. Las calcificaciones periarticulares se identifican como depósitos cálcicos «nubosos» radioopacos, tanto en grandes articulaciones (cadera, hombro, codo) como en pequeñas de manos y pies. Existe una variante «pseudotumoral» que provoca calcificaciones de gran tamaño (fig. 13)7,14,15.
Manifestaciones relacionadas con el tratamientoLos pacientes con insuficiencia renal crónica en etapa terminal reciben tratamiento mediante peritoneodiálisis, hemodiálisis y trasplante renal, disminuyendo las manifestaciones del hiperparatiroidismo secundario, pero no de la enfermedad del hueso adinámico. Los hallazgos radiológicos más frecuentes se relacionan con la expresión de enfermedades como la amiloidosis secundaria, la espondiloartropatía destructiva, la artropatía erosiva secundaria a hemodiálisis, la rotura tendínea, la osteonecrosis y la infección7,14,15.
ConclusiónLas manifestaciones radiológicas secundarias a la osteodistrofia renal y los trastornos del metabolismo y la mineralización ósea en pacientes con insuficiencia renal son variados y multifactoriales, y deben ser reconocidos por el médico radiólogo por su utilidad en el diagnóstico diferencial.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.