Las manifestaciones dermatológicas en el momento del diagnóstico de fibrosis quística son infrecuentes.
ObjetivoDescribir el caso de una lactante con una presentación dermatológica no habitual de fibrosis quística.
Caso clínicoLactante que a los 2 meses de edad presenta un mal incremento pondoestatural. A los 4 meses presenta exantema cutáneo, edema y pelo gris. Dentro de su estudio se evidencia hipoproteinemia y anemia, y se confirma el diagnóstico de fibrosis quística mediante el estudio genético. Las alteraciones dermatológicas se revirtieron completamente tras la instauración de la terapia de reemplazo con enzimas pancreáticas. Este es el segundo caso reportado de pelo gris en niños con esta enfermedad.
ConclusiónEn niños con malnutrición que desarrollan alteraciones de la piel y fanéreos debemos sospechar enfermedades metabólicas como fibrosis quística.
Cutaneous manifestations at the time of CF diagnosis are rare.
ObjectiveTo describe the case of an infant with an unusual cutaneous presentation of cystic fibrosis.
Case reportThe case is presented of an infant with delayed physical growth at two months, and at the age of four months, presented with a skin rash and gray hair. Tests revealed the presence of hypoproteinemia and anemia, with the diagnosis of Cystic Fibrosis being confirmed by genetic testing. The rash was completely resolved after pancreatic enzyme replacement therapy. This is the second gray hair case reported in children with this disease.
ConclusionMetabolic diseases such as cystic fibrosis should be suspected in malnourished children who develop skin disorders.
La acrodermatitis enteropática (AE), descrita por primera vez en 19421, es un trastorno hereditario raro, autosómico recesivo relacionado con la malabsorción de zinc, debido a una mutación de su proteína ligando. La dermatitis (acral y periorificial), alopecia y diarrea constituyen la tríada clásica de la enfermedad, aunque esta se observa solo en el 20% de los pacientes. Otros hallazgos asociados son anorexia, retraso del crecimiento, cambios de humor, trastornos neurológicos, infecciones recurrentes, onicodistrofia, paroniquia, blefaritis y conjuntivitis. Las manifestaciones cutáneas incluyen erupciones eritematoescamosas, costrosas, psoriasiformes y/ o vesiculoampollares que afectan más acentuadamente a la zona distal de las extremidades y el área del pañal. Al iniciar la terapia con zinc se observa una rápida resolución de las lesiones cutáneas2-5.
Otras condiciones, tales como trastornos metabólicos6-10 y dentro de estas la fibrosis quística (FQ), pueden tener manifestaciones cutáneas similares a las de la AE y pueden ser histológicamente indistinguibles11,12. El término AE-símil se ha utilizado para describir tales casos12-14.
La FQ es la enfermedad autosómica recesiva letal más frecuente en la población caucásica15. La presentación clínica habitual incluye afectación pulmonar, insuficiencia pancreática y niveles elevados de cloruro en el sudor. En aproximadamente el 90% de los niños con FQ se manifiestan síntomas pulmonares y gastrointestinales clásicos. Algunos niños presentan solo hipoproteinemia, edema y anemia, lo que se asocia a una alta morbilidad y mortalidad16-23.
En 2011, Dalgic informó el caso de un niño con FQ cuyo cabello se tornó gris a los 3 meses de edad. El pelo volvió a su color normal después de haber iniciado el reemplazo de enzimas pancreáticas. Esta es la primera descripción de pelo gris como un signo de FQ24.
Nuestro objetivo es describir el caso de una lactante de 5 meses de edad que consultó por un exantema del tipo AE-símil y cabello gris, y en la cual finalmente se llegó al diagnóstico de FQ. Nuestro paciente es el segundo caso reportado con esta presentación clínica.
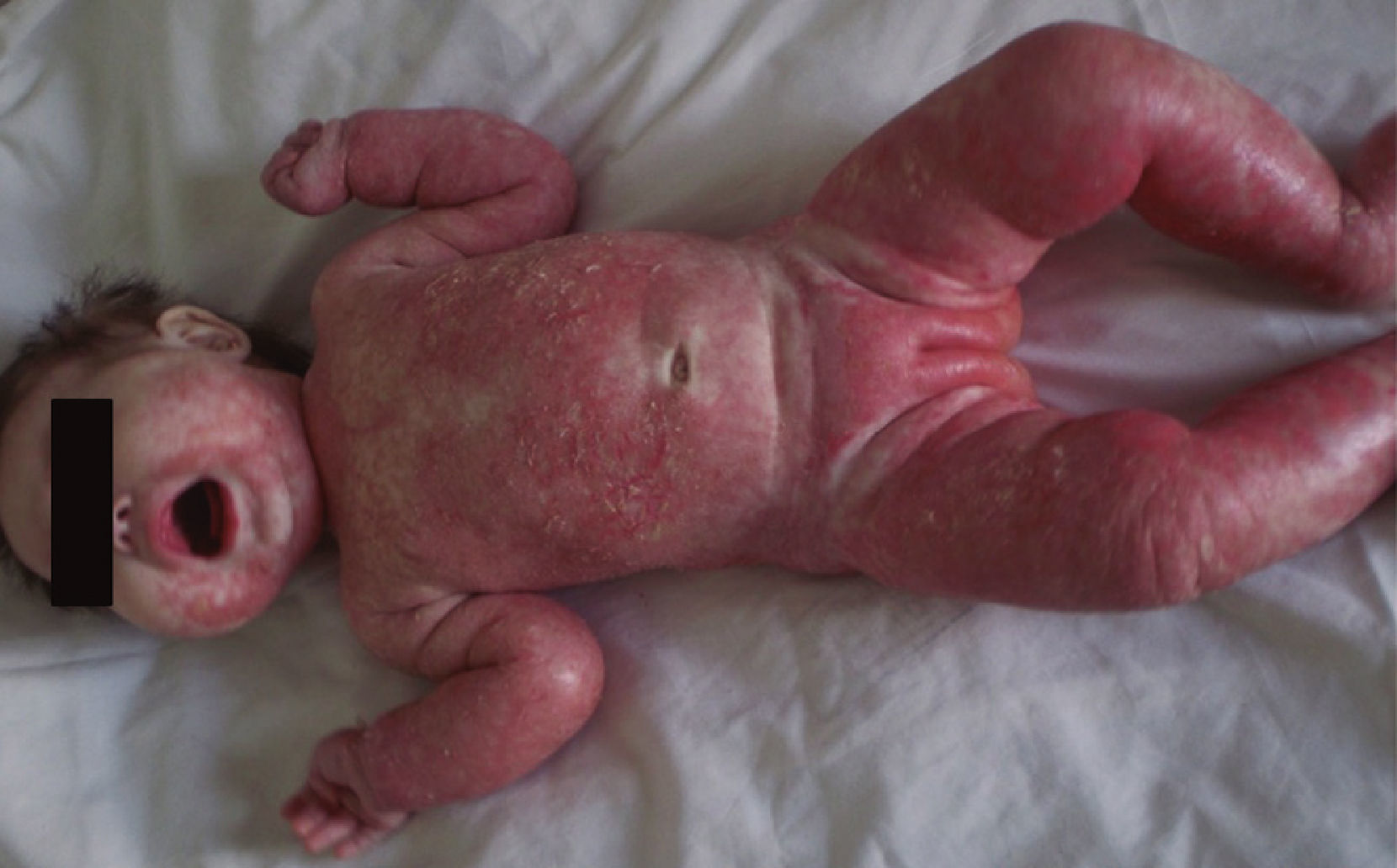
Caso ClínicoRecién nacido a término, sexo femenino, adecuado para la edad gestacional, producto de un embarazo controlado fisiológico, sin antecedentes mórbidos perinatales. Padres no consanguíneos, sin antecedentes mórbidos familiares. Alimentada con lactancia materna más fórmula. A los 2 meses de edad se observó un incremento pondoestatural anómalo. Y aproximadamente a los 4 meses desarrolló un exantema eritematoso escamoso en la zona del pañal, por lo cual recibió corticoides y antimicóticos tópicos, sin respuesta. Los padres observaron que su pelo comenzaba a aclararse. Las lesiones cutáneas se extendieron luego a la cara, el tronco y las extremidades.
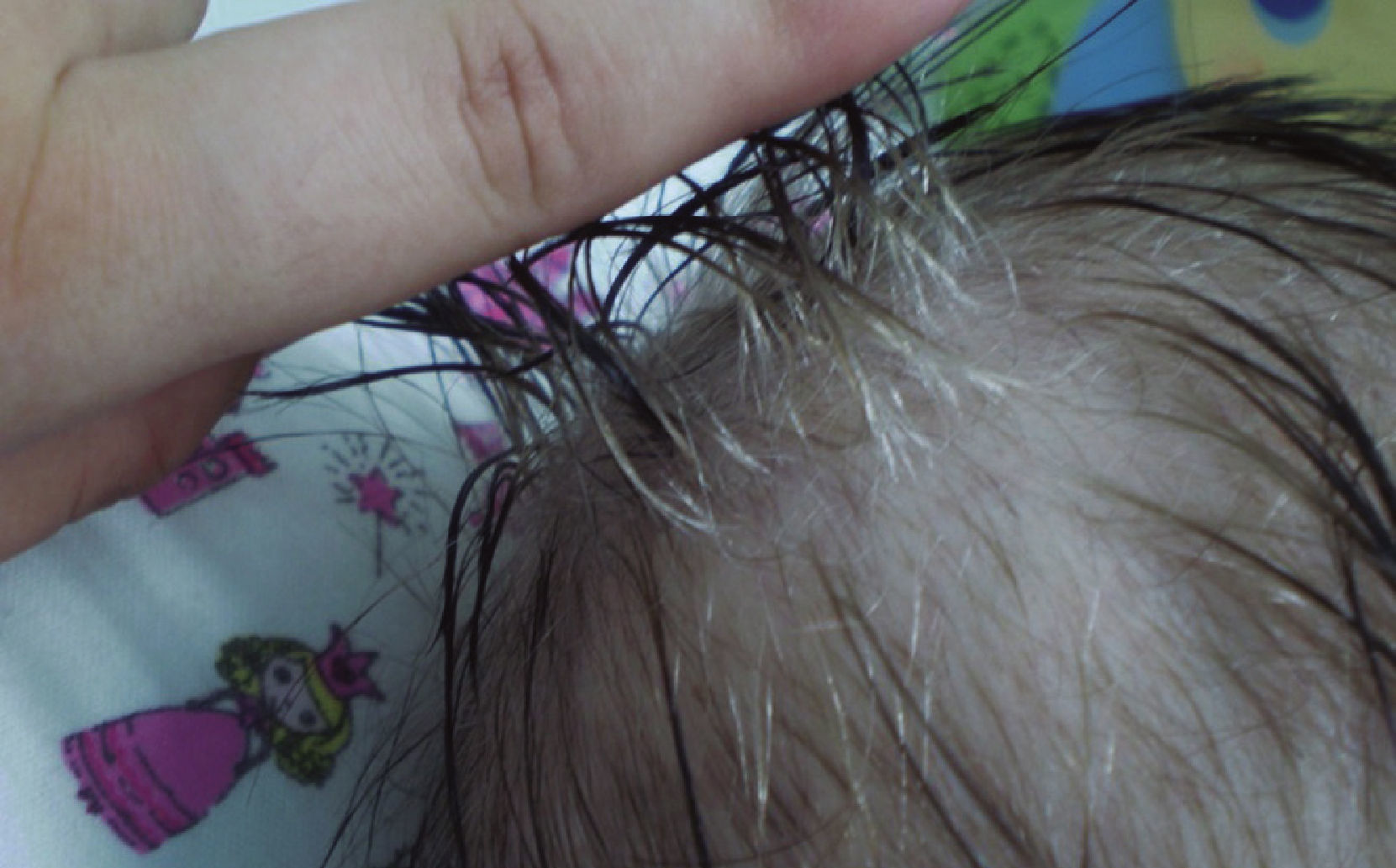
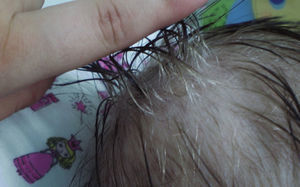
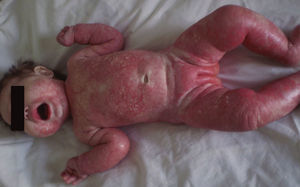
Ingresó en nuestra unidad a los 5 meses de vida. Su peso y talla para la edad se encontraban bajo el percentil 3 de las curvas del CDC. Estaba inquieta, irritable, con edema de las extremidades superiores e inferiores, extensas placas eritematoescamosas y erosiones localizadas en el tercio inferior de la cara, el tronco, las extremidades superiores e inferiores y la zona del pañal. Sin afectación de los pliegues, el cuero cabelludo, las mucosas ni las uñas. En el tercio proximal de su cabello presentaba una coloración gris (figs. 1 y 2).
El estudio de laboratorio mostró deficiencia de zinc con un nivel de 0,46mg/L (0,79-1,7mg/L), proteínas séricas totales 2,8g/dl (6,1 a 7,9g/dl), albuminemia 1,2g/dl (3,8 a 5,4g/dl), hemoglobinemia 9,9g/dl (10,5 a 13,5g/ dl), aspartato aminotransferasa 324 U/L (5-32 U/L), alanina aminotransferasa 144 U/L (5-31 U/L), gammaglutamil transferasa 82 U/L (5-36 U/L), y recuento de leucocitos 18,200/mm3 (6,000 a 17,500/mm3). La IgE para proteína de leche de vaca fue de 0 kU/L (negativo). VDRL no reactivo. Test del sudor 128,2 mmol/L (positivo > 60 mmol/L). Análisis de grasa en deposiciones negativo. Cultivo de secreción bronquial (+) para Klebsiella pneumoniae y Candida albicans. Se efectuó biopsia de la piel del muslo izquierdo, en la cual se observó paraqueratosis confl ente, epidermis superior levemente pálida y escaso infiltrado linfocítico perivascular. En la microscopía de luz (ML) el pelo se observaba blanco, delgado y de distintos diámetros (fig. 3).
Se realizó un estudio genético, que mostró deleción pF508 y R1162X, con lo cual se confirma el diagnóstico de FQ.
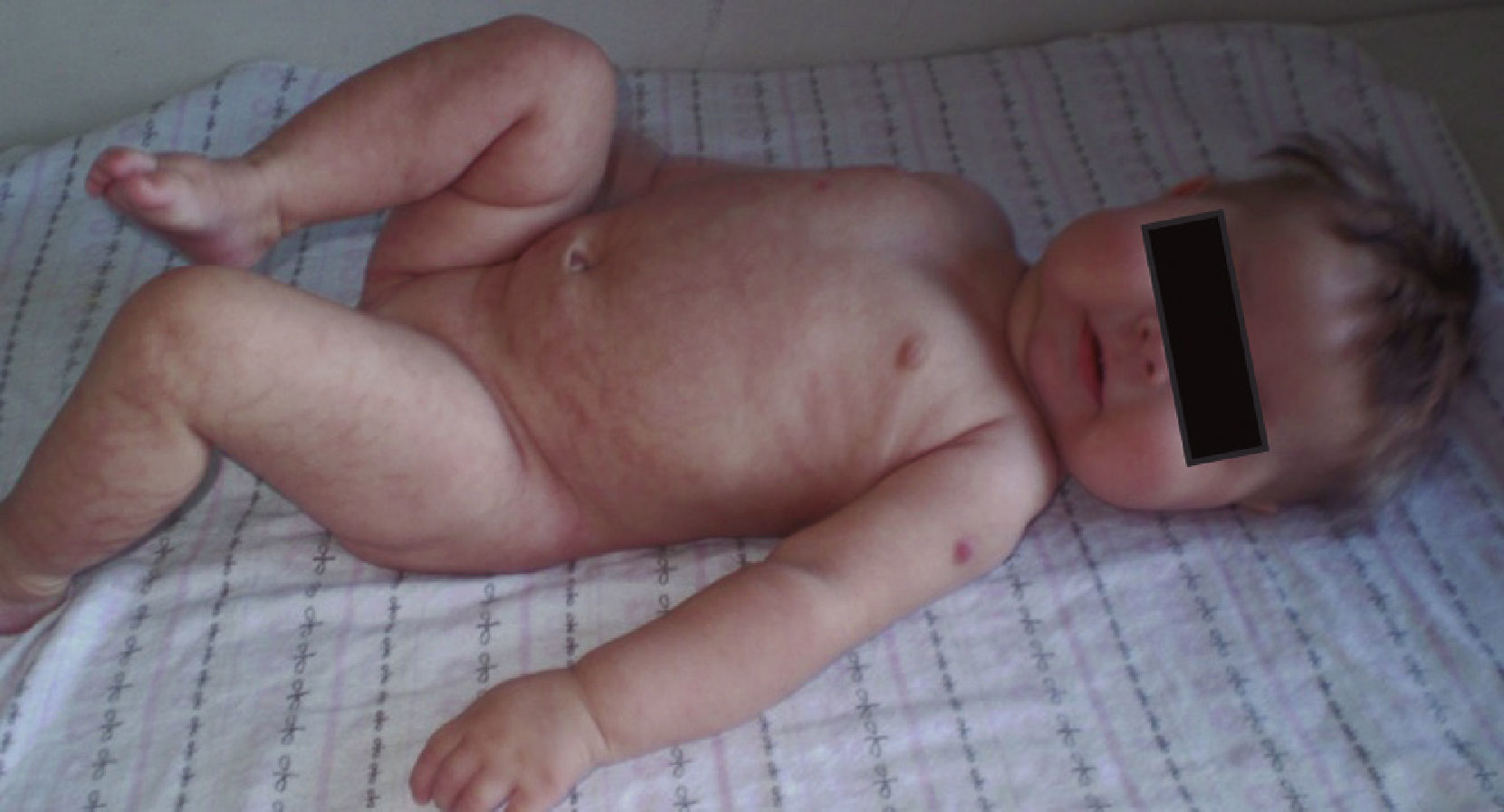
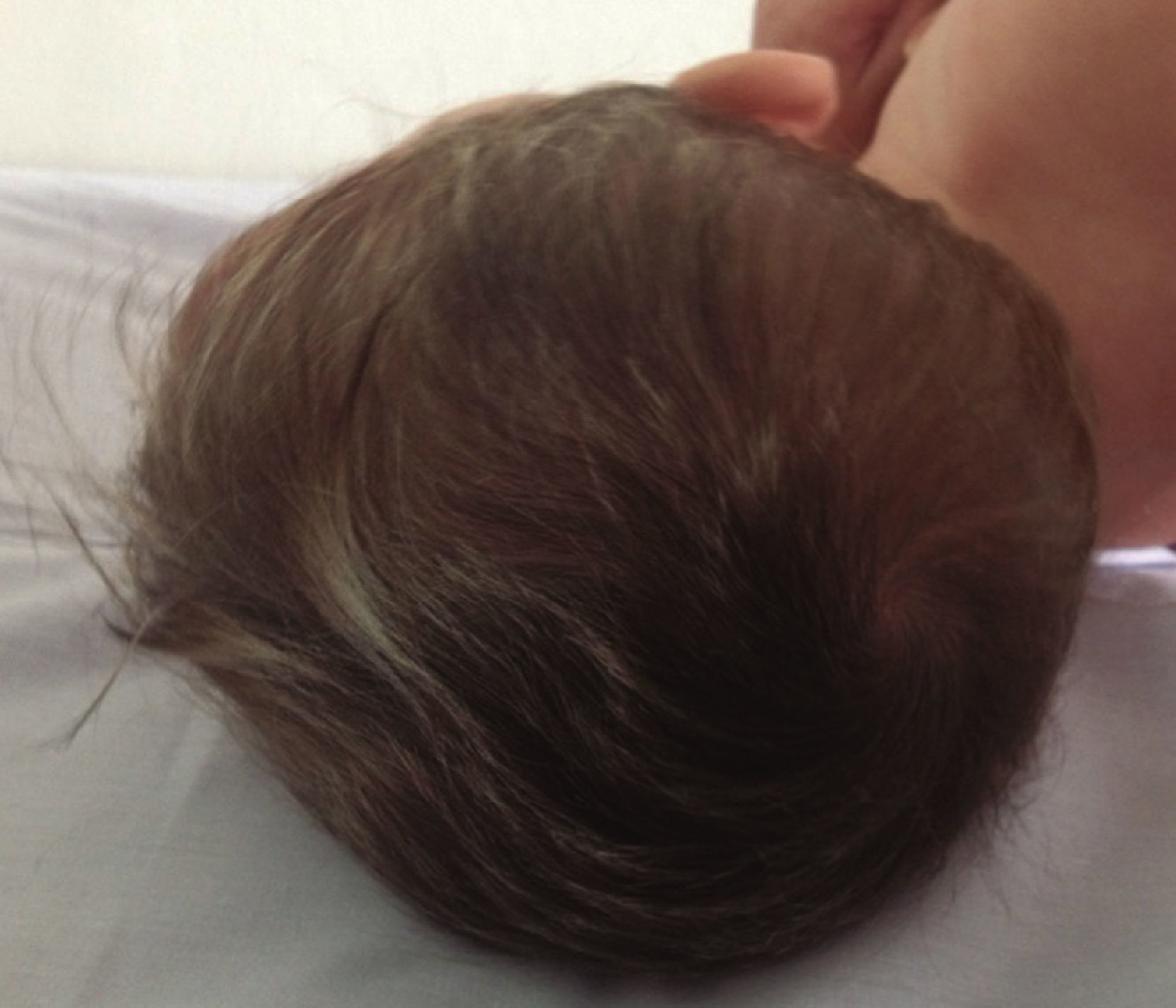
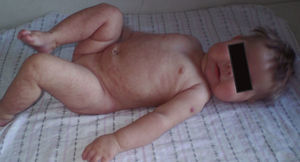
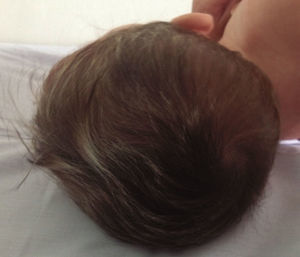
La paciente recibió tratamiento con zinc, hierro, vitaminas y enzimas pancreáticas además de emolientes tópicos. Las lesiones cutáneas se resolvieron a las 2 semanas (fig. 4) y su cabello comenzó a crecer con coloración normal después de 2 meses de haber iniciado esta terapia (fig. 5).
Las lesiones cutáneas tipo AE-símil pueden deberse a numerosas etiologías25-28. Hansen et al, en 1983, describen una erupción AE-símil como manifestación inicial de FQ en un lactante12. Las alteraciones cutáneas como signo de presentación de FQ son raras; se han reportado menos de 30 casos en la literatura médica4,12-14,17-23.
La FQ debe considerarse en el diagnóstico diferencial de niños malnutridos y exantema cutáneo que presentan cuadro sugerente de AE y desnutrición calórico-proteica asociada. Además, en la FQ, la deficiencia de ácidos grasos esenciales y/o de proteínas pueden causar lesiones cutáneas AE-like incluso con niveles normales de zinc5.
El diagnóstico de manifestaciones en el pelo provocadas por déficit nutricional se basa en una detallada historia de hábitos nutricionales que debe incluir los 4 meses previos al inicio del trastorno29. La repigmentación observada en el cabello de nuestra paciente tras haber iniciado la terapia de reemplazo enzimático sugiere que la deficiencia de proteínas y/u oligoelementos puede ser la causa principal de su pelo gris. Ejemplos de esta condición son el caso de un lactante reportado por Dalgic24 y el de un hombre de 30 años con enfermedad celíaca que presentó decoloración repentina de su cabello30.
Al observar el cabello de pacientes con AE en la ML podemos encontrar el pelo corto, muy delgado31 y frecuentemente con una apariencia en forma de huso debido a las variaciones de diámetro32, hallazgos muy similares a los encontrados en nuestra paciente.
En conclusión, los pacientes que padecen FQ pueden presentar manifestaciones dermatológicas, las cuales se deberían en parte al síndrome malabsortivo que acompaña a la enfermedad, y dentro de estas no debemos olvidar la evaluación del pelo, cuyas alteraciones pueden ser un signo más que nos debe hacer sospechar FQ.
Conflicto de interesesEste trabajo cumple con los requisitos sobre consentimiento/asentimiento informado, comité de ética, financiamiento, estudios animales y sobre la ausencia de conflivtos de intereses según corresponda.