Describir osteonecrosis disbárica (ODB) en buzo pesquero y exponer la experiencia inédita de tratamiento con artroplastia de superficie (AS).
IntroducciónODB, forma de necrosis avascular secundaria a enfermedad por descompresión (EDC), cuyo tratamiento gold standard para estadios avanzados continúa siendo la artroplastia total (AT).
Presentación de casoPaciente de 49 años, buzo pesquero, antecedentes de EDC tratada el 2008 en cámara hiperbárica, con diagnóstico compatible con ODB de cabeza humeral derecha de 6 años de evolución; Constant score=29. Se realiza AS del hombro derecho, y luego de 18 meses de seguimiento se reporta una adecuada evolución clínica con remisión de la sintomatología; Constant score a 18 meses=72.
DiscusiónEl uso de AT en el paciente joven es limitado, por lo que surge la necesidad de implementar nuevas técnicas quirúrgicas en este grupo de pacientes.
ConclusiónLa AS constituye una alternativa terapéutica en adultos jóvenes y activos con ODB.
Introduce and describe Dysbaric Osteonecrosis (DON) in a fishing diver patient, emphasising clinical features, use of imaging methods, and present a new experience of treatment with Resurfacing Arthroplasty (RA).
IntroductionDON, a form of avascular necrosis secondary to Decompression Sickness (DCS). Total Arthroplasty (AT) remains the reference treatment for advanced stages.
Case reportMale, 49 years old, fishing diver, with a history of DCS treated in a hyperbaric chamber (2008). Right humeral head DON Compatible with 6 years of onset. Constant Score=29. RA performed on right shoulder. Clinical remission of symptoms was observed after 18 months of follow-up. Constant Score at 18 months=72.
DiscussionTA use in young patients is limited, so there is a need to implement new surgical techniques in this group of patients.
ConclusionRA is a therapeutic alternative in young and active subjects with DON.
La osteonecrosis disbárica (ODB) corresponde a una forma de necrosis avascular (NAV) secundaria a enfermedad por descompresión (EDC) caracterizada por la formación de burbujas de nitrógeno dentro de la cavidad medular, que produce una serie de efectos mecánicos que alteran el flujo vascular óseo1,2. Descrita en profesiones expuestas constantemente a altas presiones ambientales, la ODB puede afectar a buzos profesionales y pesqueros de alta mar, reportándose en la literatura una incidencia de 1:10.000 inmersiones2. Clínicamente se manifiesta después de días, meses o años posterior al episodio de exposición hiperbárica, ya sea como hallazgo radiológico en pacientes asintomáticos o como dolor e impotencia funcional, que compromete principalmente segmentos metafisiarios proximales de huesos largos2–4. El diagnóstico de ODB se basa en la asociación de: antecedente de EDC, manifestaciones clínicas e imágenes compatibles con necrosis avascular en segmentos óseos descritos2−4. Pese a lo anterior, siempre es necesario descartar otras etiologías que puedan causar NAV2,5.
El tratamiento de la ODB continúa siendo controvertido, siendo fundamental en su manejo la clasificación de Ficat modificada por Cruess (tabla 1). Respecto al tratamiento, involucra como primera medida el manejo agudo de la EDC en cámara hiperbárica. Posteriormente, según la etapa de necrosis, se sugiere en estadios precoces (Ficat I y ii) tratamiento médico o quirúrgico sintomático asociado a rehabilitación, uso de bifosfonatos y/o fortalecimiento muscular. En estadios avanzados (Ficat III, IV y v) la artroplastia total (AT) continúa siendo el gold standard2,5.
Clasificación de ODB cabeza humeral propuesta por Ficat y modificada por Cruess
| Etapa | Características |
|---|---|
| Etapa 1 | Radiografía normal |
| Etapa 2 | Cambios escleróticos y evidencia de remodelado óseo en la región superior y central de la cabeza humeral. Forma y esfericidad de la cabeza humeral conservada |
| Etapa 3 | Colapso subcondral o fractura. Pérdida de esfericidad de la cabeza humeral y superficie articular |
| Etapa 4 | Colapso articular de la cabeza humeral, incongruencia articular y cambios degenerativos |
| Etapa 5 | Artrosis de la fosa glenoidea |
Describir la ODB en un buzo pesquero y exponer la experiencia inédita de tratamiento con artroplastia de superficie (AS).
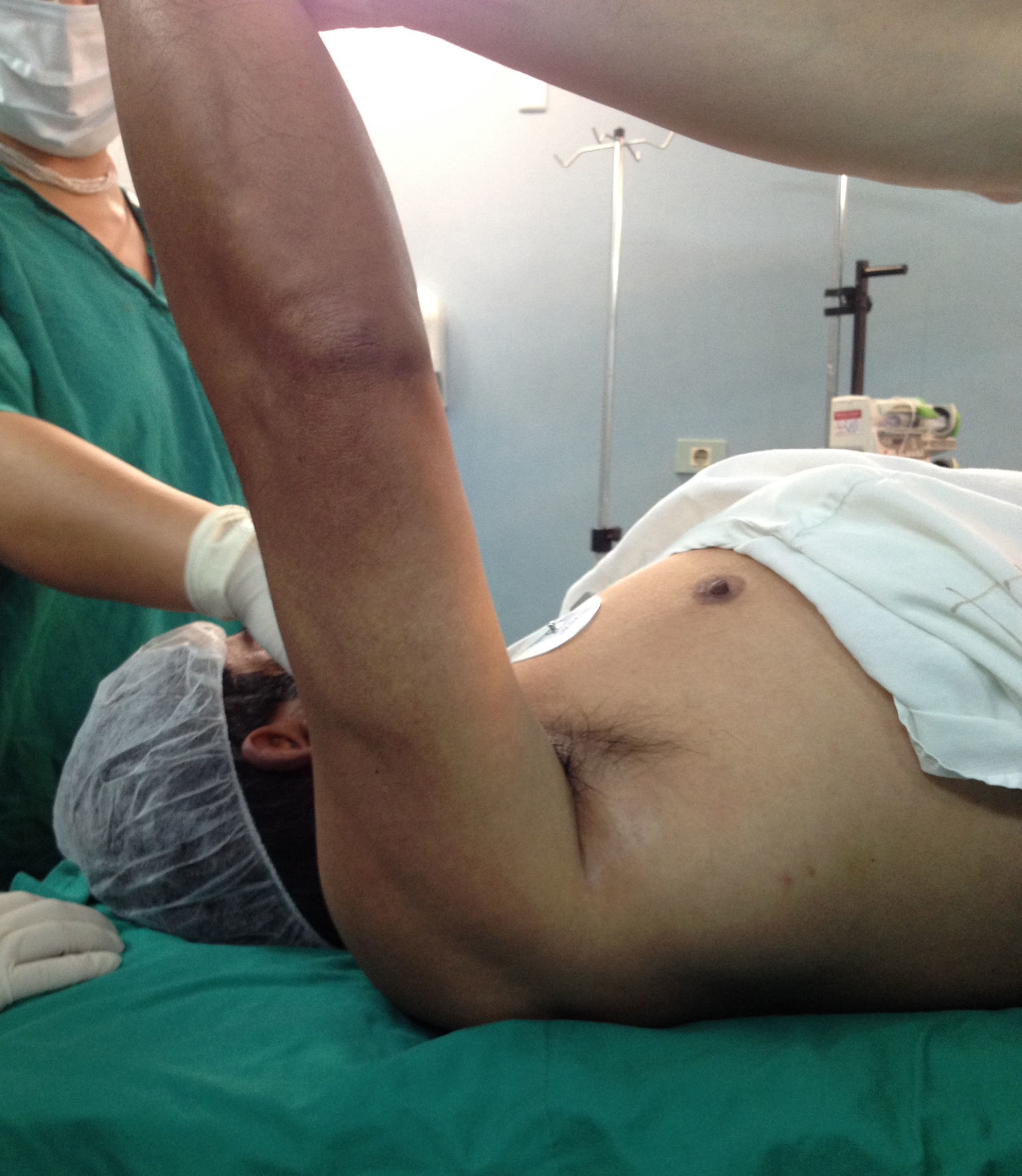
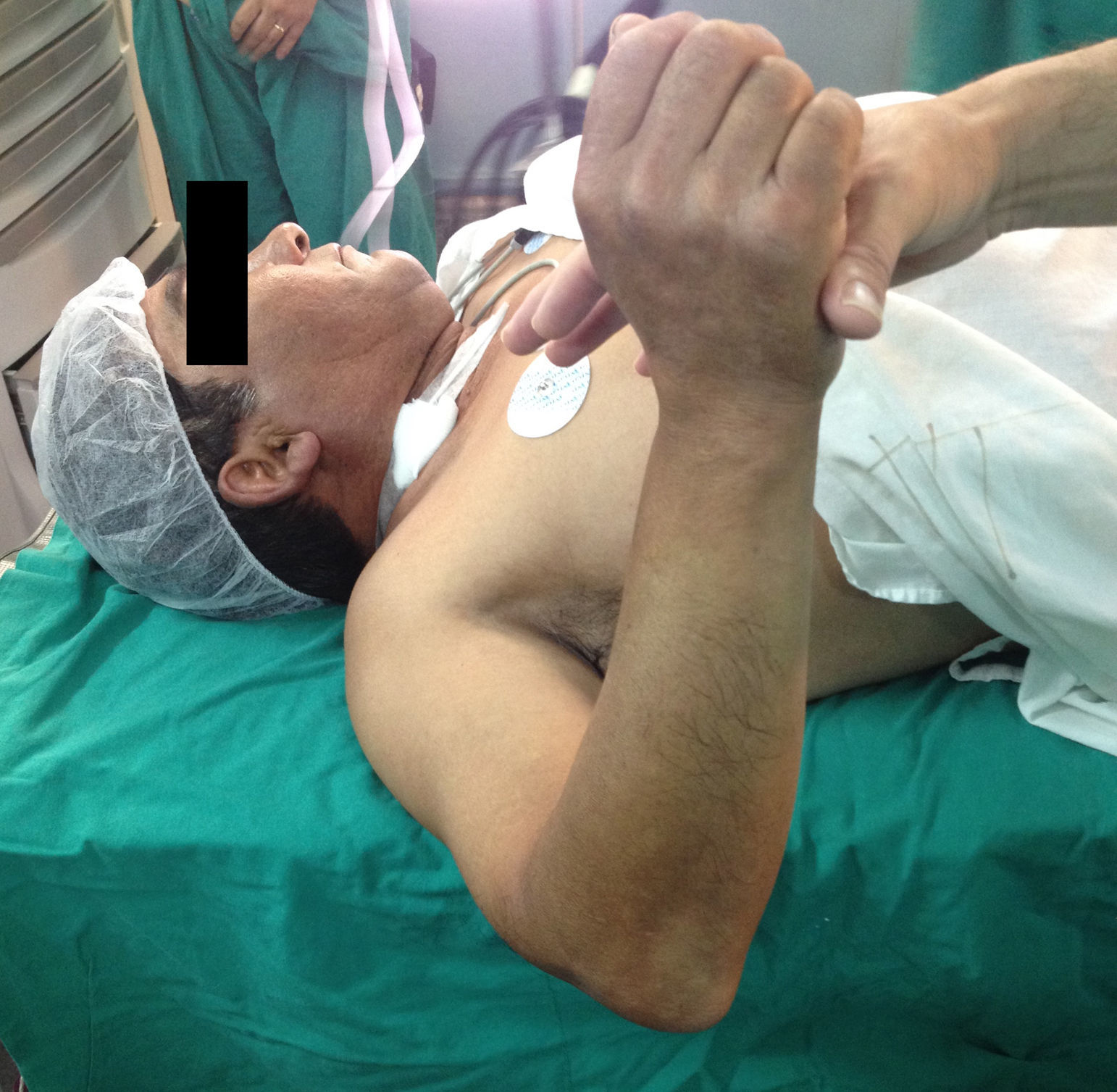
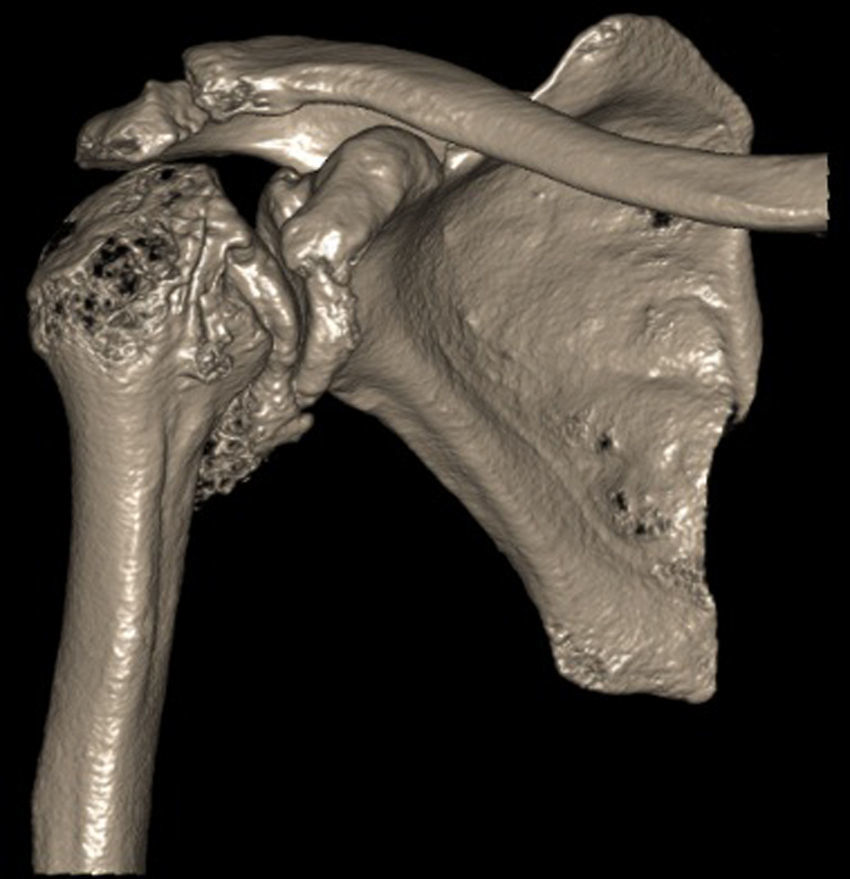
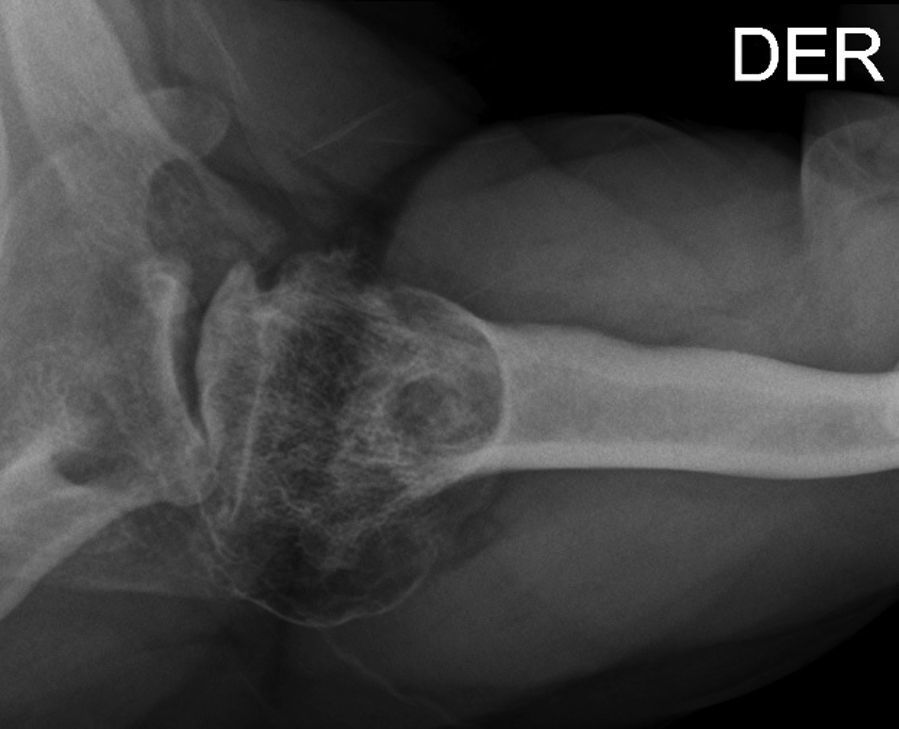
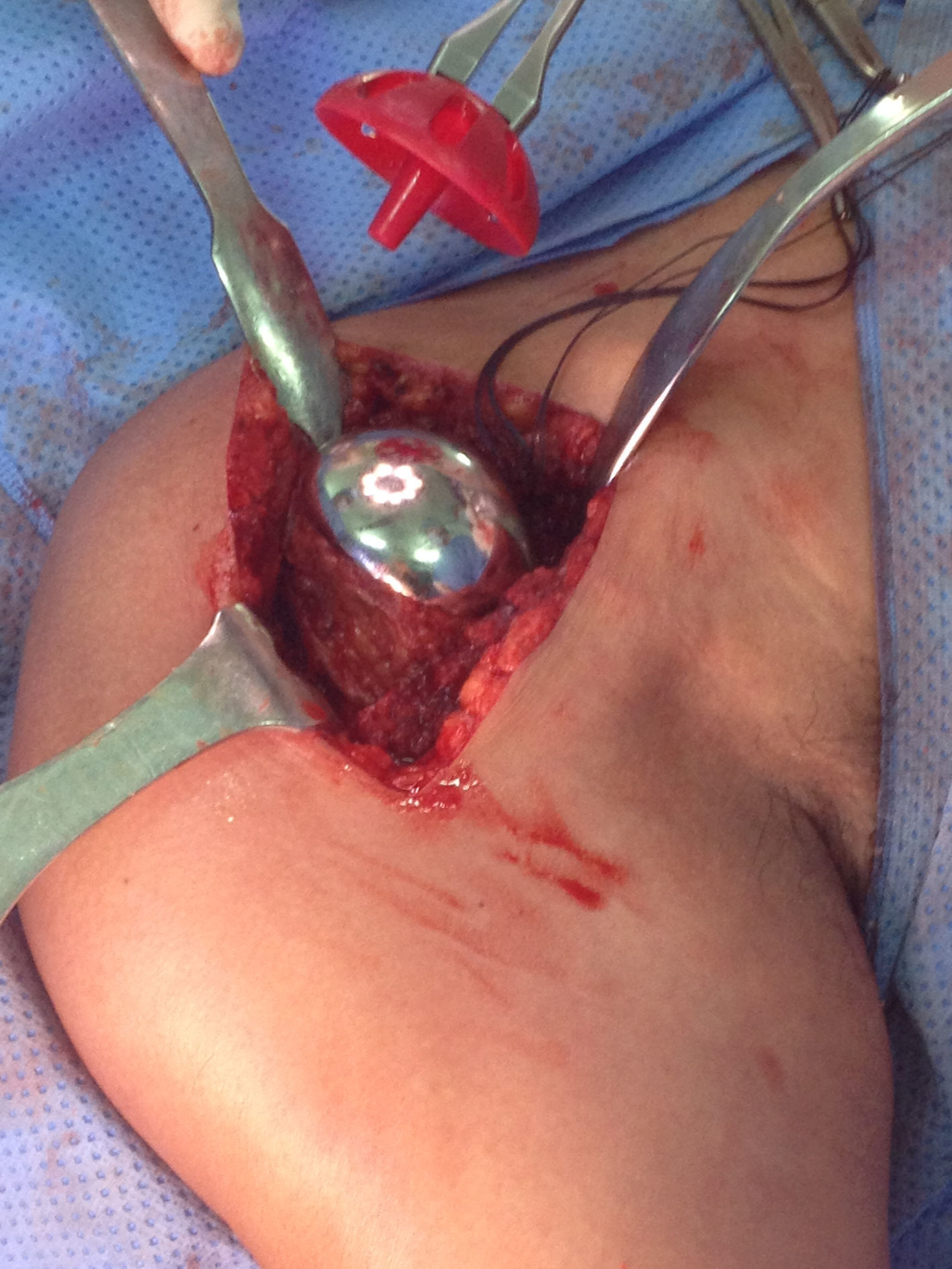
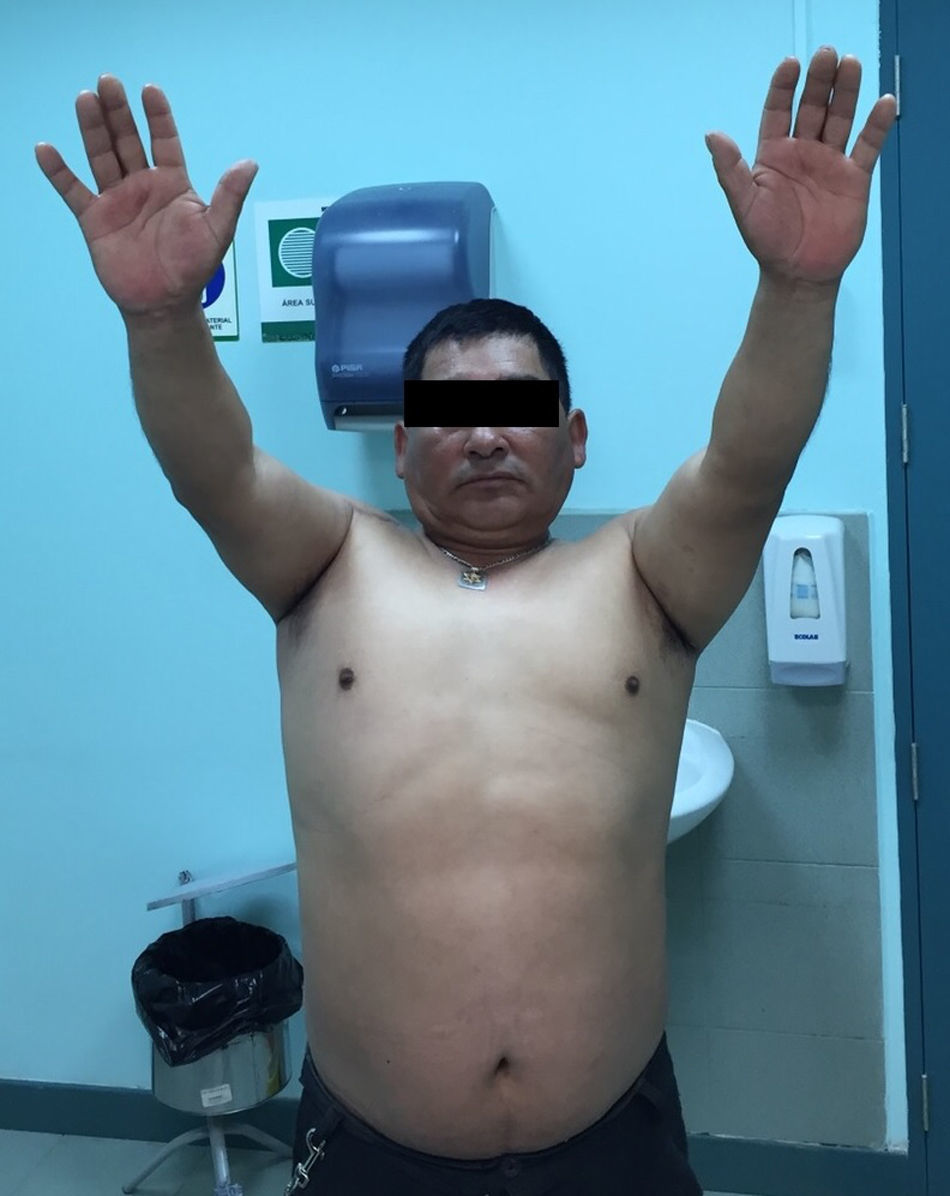
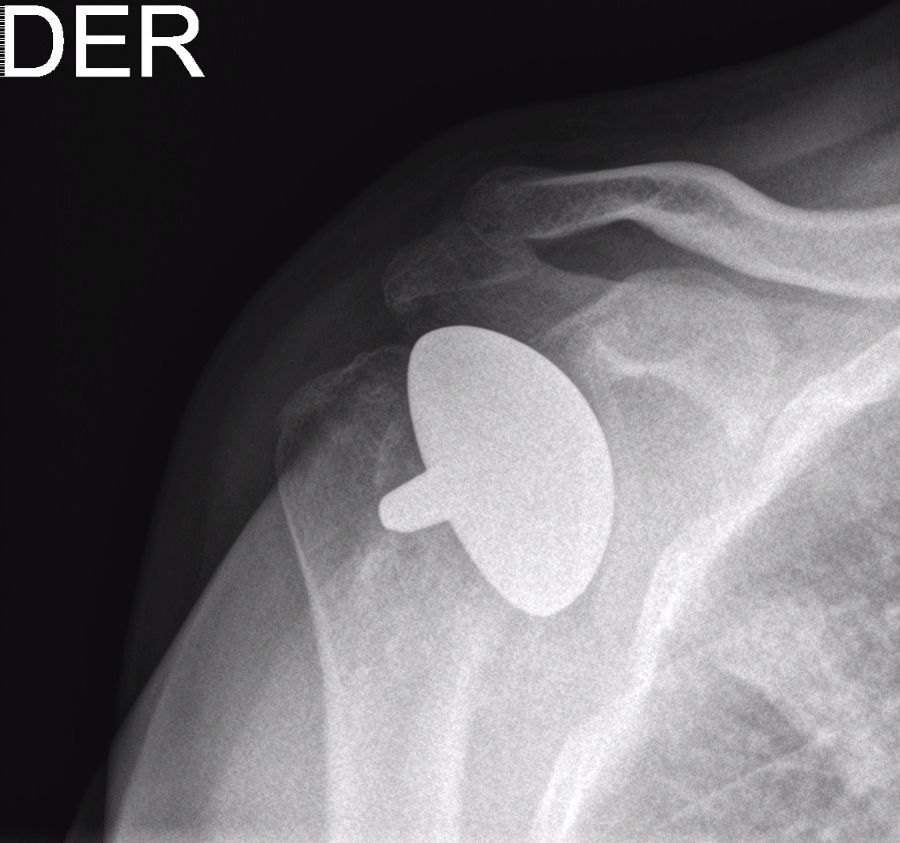
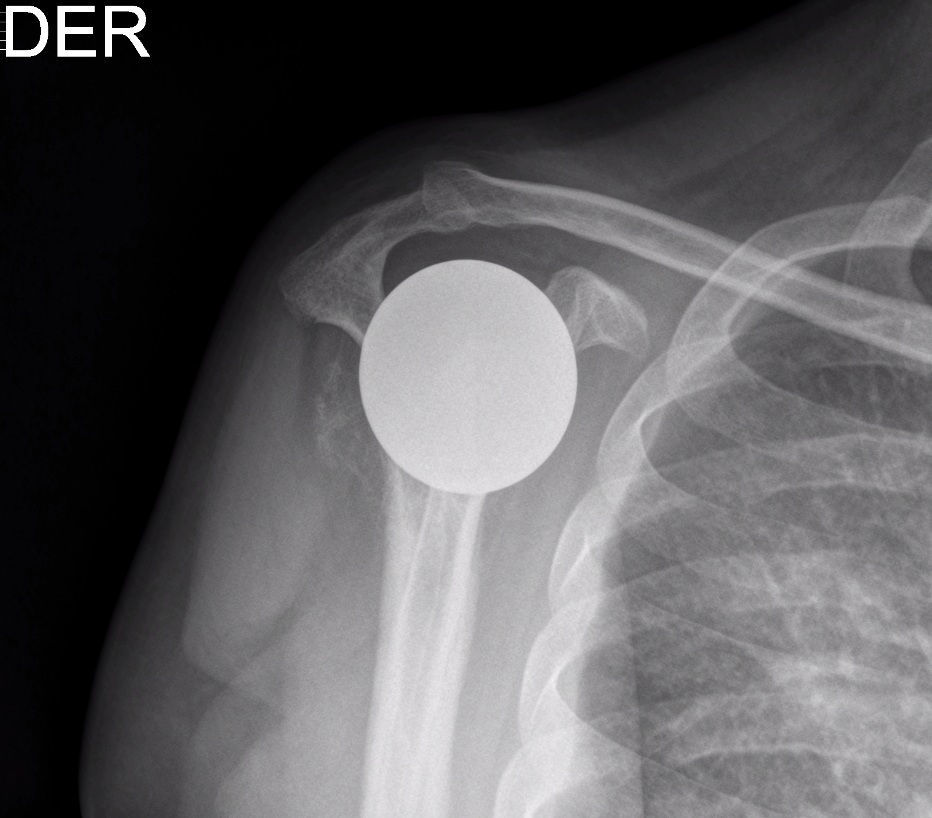
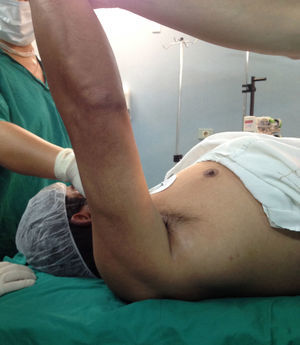
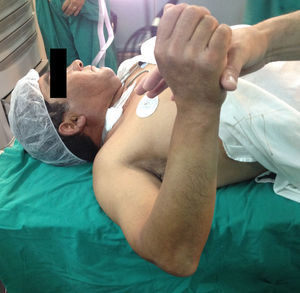
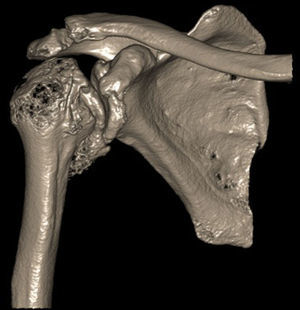
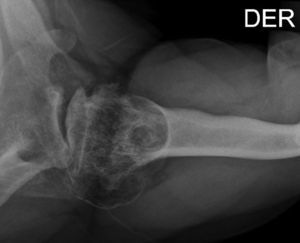
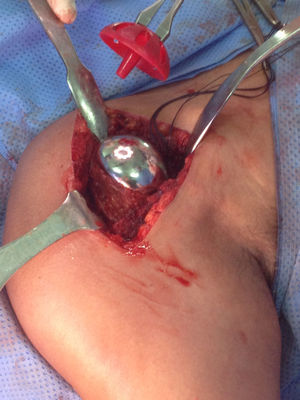
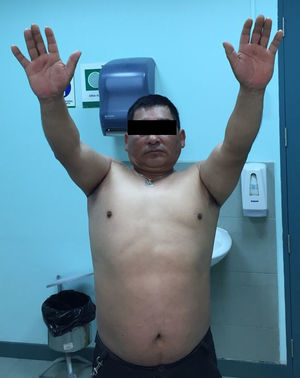
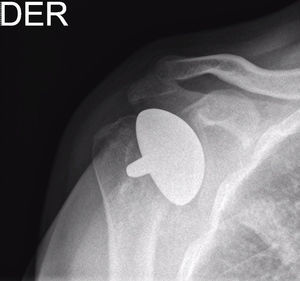
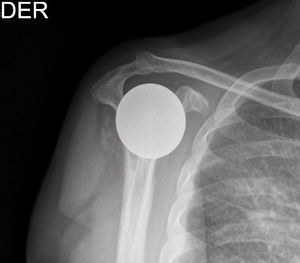
Presentación del casoPaciente de sexo masculino, de 49 años y de ocupación buzo pesquero, sin antecedentes mórbidos de importancia, que en el año 2008, luego de una inmersión a más de 50m de profundidad alrededor de 2h, sufre EDC, siendo hospitalizado y tratado en cámara de oxígeno hiperbárica, logrando la remisión de la sintomatología aguda, tras lo cual comienza con cuadro de 6 años de evolución de dolor en la región anterolateral del hombro derecho, de carácter progresivo, hasta hacerse invalidante, asociado a una importante limitación funcional y rigidez articular. Es derivado a nuestro servicio, constatándose al examen físico (2014) (figs. 1 y 2): flexión 95°, abducción 56°, rotación interna 30° y externa 0°, extensión 0°, crujidos articulares y dolor a la movilización pasiva y activa. Con un Constant score de 29 puntos (tabla 2). En radiografías y TAC del hombro derecho se aprecia un colapso articular, importantes cambios degenerativos con subluxación posterior y gran osteofito en la región inferior de la cabeza humeral (figs. 3 y 4). Se realiza RM de hombro: «Artrosis glenohumeral; infarto óseo de húmero proximal derecho; lesiones degenerativas del labrum; supraespinoso, subescapular e infraespinoso indemnes». Debido a la edad, la actividad y las condiciones del paciente se decide realizar una AS (fig. 5). Luego de 18 meses de seguimiento el paciente evoluciona favorablemente, sin dolor de hombro, con un examen físico actual (fig. 6): flexión 130°, abducción 84°, rotación interna 50° y externa 30°, extensión 20°, sin crujidos articulares ni dolor a la movilización pasiva y activa, con un Constant score a los 18 meses de seguimiento de 72 puntos (tabla 2) (figs. 7 y 8).
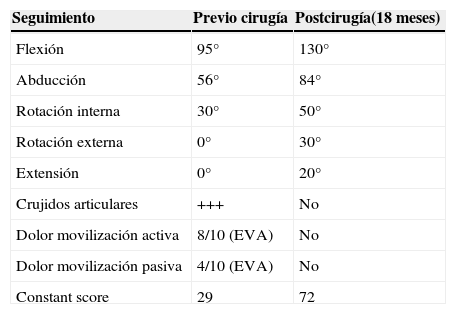
Comparación de rango de movilidad, crujidos articulares, dolor a la movilización pasiva y activa con Escala visual analógica (EVA) y Constant score, previo a la cirugía y a los 18 meses del seguimiento poscirugía
| Seguimiento | Previo cirugía | Postcirugía(18 meses) |
|---|---|---|
| Flexión | 95° | 130° |
| Abducción | 56° | 84° |
| Rotación interna | 30° | 50° |
| Rotación externa | 0° | 30° |
| Extensión | 0° | 20° |
| Crujidos articulares | +++ | No |
| Dolor movilización activa | 8/10 (EVA) | No |
| Dolor movilización pasiva | 4/10 (EVA) | No |
| Constant score | 29 | 72 |
La AT, a pesar de su demostrada efectividad clínica, posee actualmente un uso limitado en pacientes jóvenes, principalmente debido a insatisfactorios resultados de valoración subjetiva y a un alto porcentaje tanto de aflojamiento del componente glenoideo como de subluxación a largo plazo6, convirtiéndola en una medida controvertida como tratamiento primario definitivo en este grupo. Por lo anterior, la AS surge como una alternativa eficaz, y con resultados a corto plazo similares a la AT en esa población, con notable mejoría tanto de score funcionales como de rango de movilidad y escalas de valoración subjetivas7,8. En cuanto a resultados a largo plazo existe un seguimiento a más de 20 años de pacientes jóvenes operados con AS en quienes se obtiene un porcentaje de satisfacción con el procedimiento mayor del 95% y una sobrevida del implante del 96%9.
Esta alternativa quirúrgica básicamente consiste en fresar la cabeza humeral y ajustar sobre esta una tapa o «cap» metálico, la cual puede o no estar acoplada a un componente glenoideo10,11. Indicada principalmente en artropatías como osteoartritis, artritis reumatoide, artritis postraumática, osteonecrosis o inestabilidad crónica articular sintomáticas y que no responden a tratamiento médico. Además es utilizada en casos en que la cirugía de AT sea muy dificultosa debido a importantes deformaciones angulares secundarias a defectos congénitos, desórdenes óseos metabólicos o fracturas humerales proximales con consolidación ósea anómala10,12. Dentro de sus contraindicaciones destacan artropatías que presenten fracturas en 4 partes y stock óseo menor de un 60% del normal de la cabeza humeral10. Se distinguen como principales ventajas: la preservación de la cabeza humeral que permite mantener el ángulo cervicodiafisario, offset, inclinación y versión; disminución del riesgo de fracturas periprotésicas, no requerir osteotomía, acortar el tiempo quirúrgico, además de no generar inconvenientes en la conversión posterior a una AT10.
ConclusiónEste estudio es inédito, ya que se presenta la utilización de AS como tratamiento en un paciente joven y activo, con diagnóstico de ODB, donde esta técnica surge como una potencial alternativa quirúrgica en el tratamiento de estos pacientes.
Nivel de evidencia: IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.