La reconstrucción de la pared abdominal tiene como fin restaurar el soporte estructural, otorgando una cobertura estable y optimizando la apariencia estética. La técnica de separación de componentes consiste en el avance medial de un componente muscular y fascial inervados, para reconstruir defectos en la línea media, logra un cierre sin tensión y ayuda a recrear la dinámica de la pared abdominal.
ObjetivoEl objetivo del siguiente trabajo es presentar la experiencia del Hospital de Carabineros en la reconstrucción de tales defectos utilizando esta técnica y evaluar la tasa de recidiva.
Material y métodoEstudio retrospectivo de pacientes operados en el Hospital entre 2010 y 2015. Se describe la técnica quirúrgica utilizada.
ResultadosSe presenta una serie de 6 pacientes operados en dicho período. El tamaño promedio del defecto fue 272,8cm2. Se utilizó la técnica clásica de separación de componentes y en algunos casos modificaciones para preservar perforantes. La cirugía tuvo una duración de 185min en promedio. No se han presentado recidivas a la fecha entre los pacientes operados (seguimiento promedio 16,8 meses).
ConclusionesLa técnica de separación de componentes repara defectos extensos de manera anatómica, autógena y devolviendo la funcionalidad a la pared abdominal. Es un procedimiento que no está libre de complicaciones, sin embargo, en nuestra experiencia los resultados son estables en el tiempo sin evidenciar recidivas. Se recomienda una adecuada evaluación y selección de cada caso.
The component separation technique is a type of rectus abdominis muscle advancement flap that allows reconstruction of such large ventral defects. The advantages of the component separation technique are that it restores functional and structural integrity of the abdominal wall, provides stable soft tissue coverage, and optimizes aesthetic appearance.
AimTo report our experience in abdominal reconstruction using this technique.
Material and methodsReview of medical records of 6 patients subjected to an abdominal wall repair using the component separation technique.
ResultsThe mean size of the abdominal wall defect was 272.8cm2. The classic technique or a modification to preserve perforator vessels were used. The mean surgical time was 185minutes. After a follow up of 16.8 months, no relapses were observed.
ConclusionsIn this experience the component separation technique had good results and no relapse of the defect was observed.
En los casos de reconstrucción de defectos extensos de pared abdominal, es necesario tener un conocimiento completo de la anatomía y fisiología de esta. La pared abdominal representa una unidad musculotendinosa única, en la cual interactúan sus elementos musculares dispuestos en pares, contribuyendo a una arquitectura laminar que otorga estabilidad, elasticidad, flexibilidad y contención. La disrupción de esta unidad integrada puede llevar a múltiples problemas fisiológicos y mecánicos, que pueden ser producto de lesiones traumáticas o quirúrgicas. Sin embargo, con mayor frecuencia se deben a defectos secundarios a problemas derivados del fracaso en la reparación tradicional de hernias incisionales o paraostomales, en la que se utiliza malla incluyendo su infección y/o extrusión.
La incisión abdominal a través de la línea alba sigue siendo la vía de abordaje principal para la cirugía intraabdominal. Esta maniobra desacopla la inserción de los músculos de la pared abdominal, causando la disrupción del anclaje a nivel de la línea media y produciendo una retracción lateral continua de los elementos musculares debido a la tracción intrínseca de los músculos oblicuos, ampliando aún más cualquier defecto de la línea media abdominal existente1. Por lo tanto, no es inusual que las hernias incisionales persistan siendo un problema para cirujanos generales y plásticos. La incidencia de hernia secundaria a laparotomía media sigue siendo alta, del 2-11%2,3. Por otro lado, la reconstrucción de estos defectos mediante cierre directo ha sido decepcionante, con tasas de fracaso de hasta el 50%4.
Los objetivos fundamentales de la reconstrucción de la pared abdominal incluyen restaurar el soporte estructural, otorgando una cobertura estable y optimizando la apariencia estética. La reparación de defectos de la línea media menores a 5cm de ancho se logra generalmente mediante el avance medial de las estructuras de la pared abdominal adyacentes. Sin embargo, cuando los defectos de espesor total de la pared abdominal son mayores de 6cm de ancho, el cierre generalmente se complementa utilizando una malla sintética5–7. Las opciones con tejido autólogo incluyen la transposición de colgajos musculocutáneos o musculofasciales, local o regional8,9 y, ocasionalmente, la utilización de un colgajo libre10. Estos procedimientos implican la morbilidad del sitio donante con cicatrices importantes y deformidad del contorno, a menudo no aportando un soporte estructural adecuado y requiriendo el uso de una malla. Los colgajos transferidos suelen ser denervados por lo que se atrofia su componente muscular, generando la laxitud del tejido. Así, existe una predisposición a la recurrencia del defecto de la pared si el cirujano no refuerza la reparación autóloga con una malla.
La interposición de injertos y mallas ha contribuido a una marcada disminución de las recidivas a más o menos un 20%, pero con un número importante de complicaciones, entre las cuales están la extrusión, formación de fístulas enterocutáneas e infección, requiriendo frecuentemente su extracción11. El uso de una malla está contraindicado en situaciones de infección o contaminación evidente12. Por lo tanto, una reparación con tejido autólogo que restaure la integridad estructural de la pared abdominal sin la necesidad del uso de material sintético es un gran aporte para el tratamiento de defectos importantes de la línea media (mayores de 6cm de ancho) de la pared abdominal.
En 1990, Ramírez et al. publicaron su experiencia, inicialmente en cadáveres y luego resultados clínicos, en la reconstrucción de defectos extensos de la línea media abdominal. Describieron los principios y la técnica de separación de componentes que consiste en el avance medial de un componente muscular y fascial inervados para reconstruir tales defectos13. Los beneficios propuestos por este procedimiento se enfocan en el uso de tejido inervado, vascularizado y autólogo para la reconstrucción de defectos de la pared abdominal anterior. Además, más allá de entregar un cierre sin tensión, el uso de estos colgajos miofasciales inervados ayuda a recrear la dinámica de la pared abdominal nativa. Ger y Duboys, en 1983 reconocieron los beneficios del músculo contráctil inervado sobre la fascia denervada o de una malla sintética, citando su capacidad para resistir mejor el esfuerzo y redistribuir mejor la tensión sobre la extensión de la pared abdominal14. Estos aspectos han contribuido a disminuir la tasa de recurrencia promedio en alrededor del 10%15–17.
En este trabajo presentamos nuestra experiencia y resultados en la reconstrucción de defectos extensos de la línea media de la pared abdominal en el Hospital de Carabineros con especial interés en la tasa de recidiva.
Material y métodoSe llevó a cabo una revisión de una serie de casos, en los cuales se realizó reconstrucción de la línea media de la pared abdominal en el Hospital de Carabineros, por el equipo de Cirugía Plástica entre marzo de 2010 y junio de 2015. Se incluyeron aquellos pacientes en los que se realizó la técnica de separación de componentes debido a la presencia de hernia incisional gigante, con pérdida de domicilio y/o recidivada de una reparación previa con malla.
Los pacientes fueron evaluados y sus casos discutidos en reunión clínica por el equipo. El ingreso del paciente se realizaba el día previo a la cirugía y se les realizó kinesioterapia postoperatoria.
Se evaluaron registros fotográficos preoperatorios y postoperatorios.
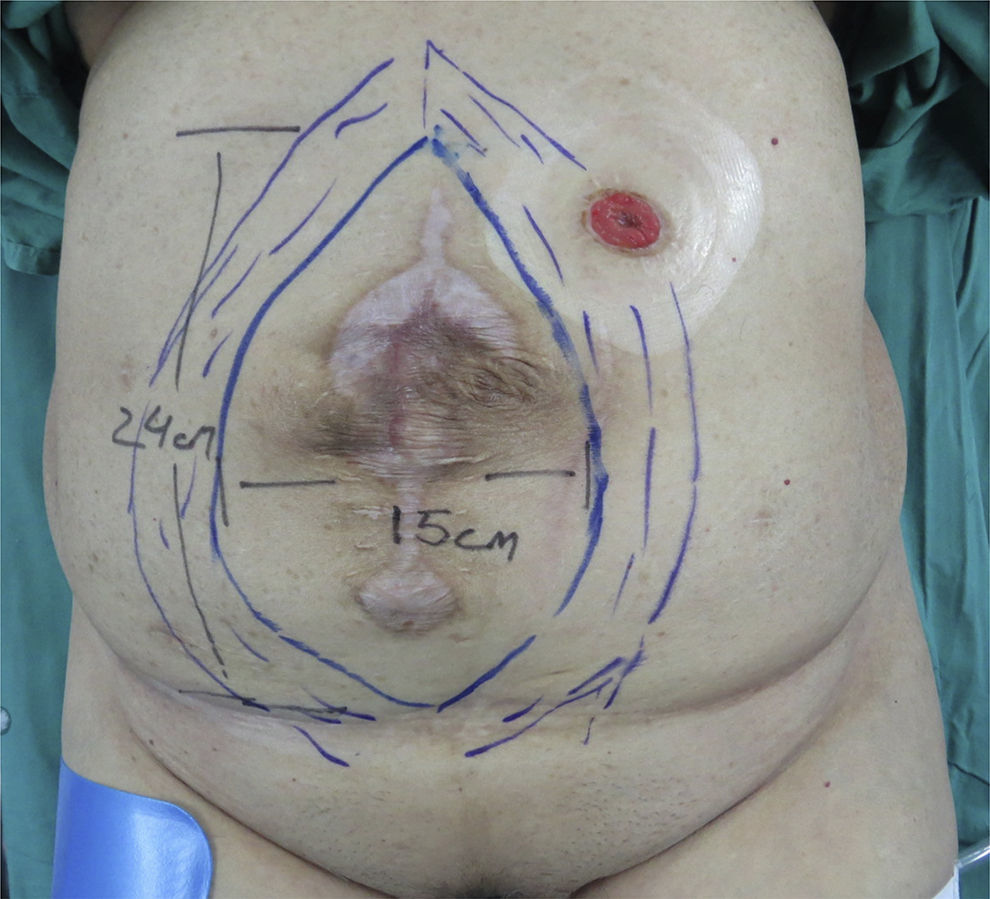
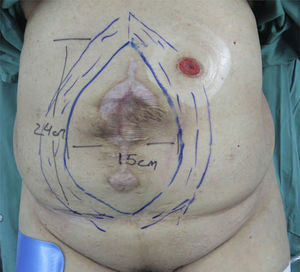
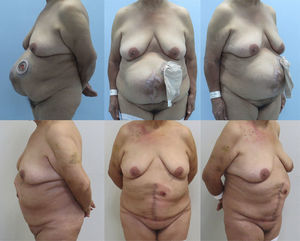
Técnica quirúrgicaSe realizaron mediciones del anillo, marcaciones y fotografías preoperatorias (fig. 1). Se utilizó la técnica de separación de componentes descrita por Ramírez et al.13, la cual se basa en el conocimiento detallado de la anatomía, teniendo en consideración las siguientes características: a) el músculo oblicuo externo puede separarse fácilmente del oblicuo interno en un plano avascular; y b) el músculo recto abdominal puede separarse de la hoja posterior de su vaina sin alterar su irrigación, para crear un colgajo fasciomuscular compuesto por el recto abdominal y su unión a la capa muscular constituida por oblicuo interno y transverso del abdomen.
Solo la disección del oblicuo externo permite un desplazamiento medial unilateral de 4cm en el epigastrio, 8cm a nivel umbilical y 3cm a nivel suprapúbico, al cual se pueden agregar 2cm por lado si se libera la vaina posterior del recto.
Se comienza realizando la disección y resección del saco herniario, separándolo de las vísceras, para dejar expuestos y libres los bordes mediales de los músculos rectos abdominales. Luego se realiza una disección suprafascial lateral amplia de los colgajos dermograsos hasta la línea axilar anterior. Una vez expuesta la inserción del músculo oblicuo externo en la línea semilunar, se realiza una incisión 1-2cm lateral a esta para liberar la inserción de la aponeurosis de este músculo al recto abdominal. Se realiza una disección subfascial por el plano avascular entre los músculos oblicuos hasta la línea axilar media. Se libera la hoja posterior de la vaina de los rectos y en un plano avascular se libera del músculo.
Se aproxima y realiza sutura de la línea media, con material no reabsorbible (polipropileno n.o 1) con doble sutura continua. Se instalan 2 drenajes aspirativos subcutáneos y se colocan algunos puntos de capitonaje de Vicryl® 3-0 para disminuir el espacio muerto. Cierre del plano subcutáneo con Vicryl® 3-0. Cierre de piel con Monocryl® 3-0 intradérmico o corchetes.
En algunos casos se aplicaron conceptos de una modificación de la técnica para reducir la morbilidad debida a la disección de amplios colgajos. Butler y Campbell18 describieron la realización de túneles subcutáneos preaponeuróticos bilaterales de 3cm sobre la vaina anterior del recto desde la línea media hasta la línea semilunar, 2cm bajo el margen costal. A través de estos túneles se realiza una incisión 1,5cm lateral a la línea semilunar, para crear un plano entre los músculos oblicuos. La punta de una cánula de Yankauer, sin succión, es insertada a través de esta entrada y a lo largo del plano avascular entre las aponeurosis de los oblicuo y la punta es avanzada hacia el pubis y hacia el reborde costal. Una disección roma cuidadosa ayuda a separar los músculos oblicuos externos e internos. Luego se realizan túneles subcutáneos preaponeuróticos de 2,5cm sobre la línea semilunar para proceder a continuación a liberarla 1,5cm hacia lateral desde 12cm sobre el reborde costal hasta el pubis. El mango de la Yankauer es insertado entre las aponeurosis del oblicuo externo e interno y se completa la disección lateralmente hacia la línea axilar media. Esta técnica se utilizó en algunos casos en los que no se necesitó una medialización más extensa o en pacientes que tenían colostomía a través de recto abdominal.
Recolección de datosSe registró en una base de datos las variables la edad, el numero de cirugías previas, comorbilidades asociadas, tamaño del defecto (área de una elipse en cm2), técnica ocupada, complicaciones postoperatorias, número de días de estadía hospitalaria, número de días de drenaje, número de días de inicio de realimentación y recidiva herniaria. Se procesaron los datos en una tabla Excel 2011®.
ResultadosLa serie está constituida por 6 pacientes, 3 hombres y 3 mujeres, con un promedio de edad de 52,8 años (31-81 años).
En 3 casos la hernia incisional fue secundaria a múltiples cirugías previas (9 cirugías promedio), en el contexto de procesos sépticos o traumáticos graves.
Hubo 3 pacientes en los cuales previamente se había realizado hernioplastia incisional con malla, los cuales recidivaron.
El área del defecto promedio fue de 272,8cm2 (50,3-471,2cm2) y el tiempo operatorio de 185min (120-270).
La técnica quirúrgica realizada fue la separación de componentes clásica en 4 pacientes, en un paciente se realizó una separación de componentes unilateral y en otro se utilizó la técnica mínimamente invasiva con preservación de perforantes, utilizando la cánula de Yankauer. En ningún paciente se ocupó material protésico.
Hubo 2 pacientes que presentaron complicaciones mayores, el caso n.o 2 con una perforación intestinal puntiforme que se reoperó a las 48h, con buena evolución posterior, y el caso n.o 6 que evolucionó con disfunción de la mecánica respiratoria, requiriendo apoyo de ventilación mecánica no invasiva en UTI por una semana. Además hubo 2 complicaciones menores de dehiscencia cutánea de herida operatoria (casos n.o 1 y 3) de aproximadamente 3cm de longitud que se manejaron exitosamente con curaciones y/o cierre primario diferido.
La media de hospitalización fue de 10 días (rango 4-20). Todos los pacientes se realimentaron dentro de las 48h postoperatorias, excepto la paciente que presentó la perforación intestinal, que fue al cuarto día. Los drenajes se retiraron cuando el débito era menor a 30cc/día, en promedio a los 6,3 días (rango 5-7).
El seguimiento promedio fue de 16,8 meses (rango 2-58), sin recidiva herniaria clínica hasta la fecha. No hubo mortalidad en nuestra serie y hubo una alta tasa de satisfacción de nuestros pacientes, evaluado de manera subjetiva con respecto a la conformidad con el resultado.
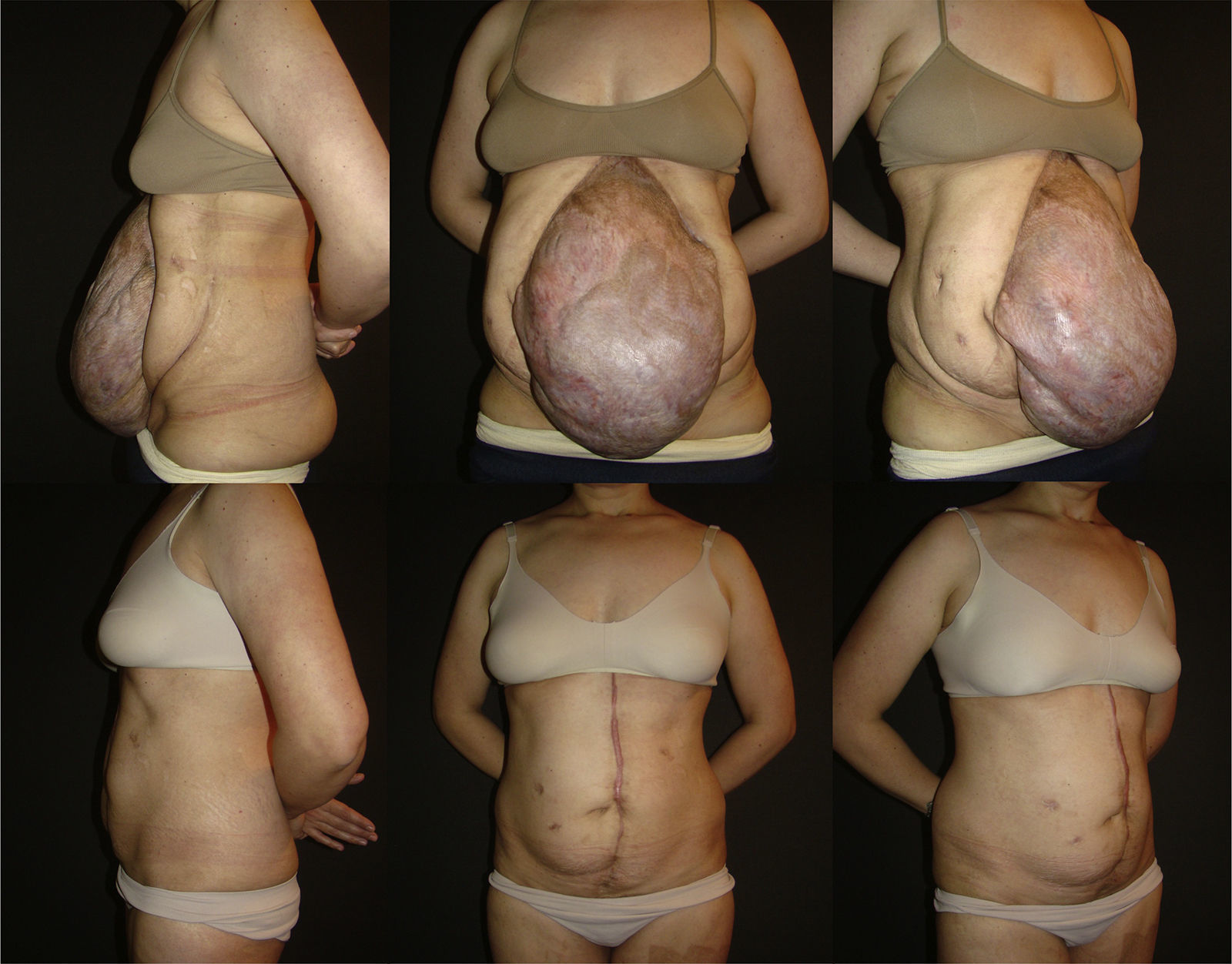
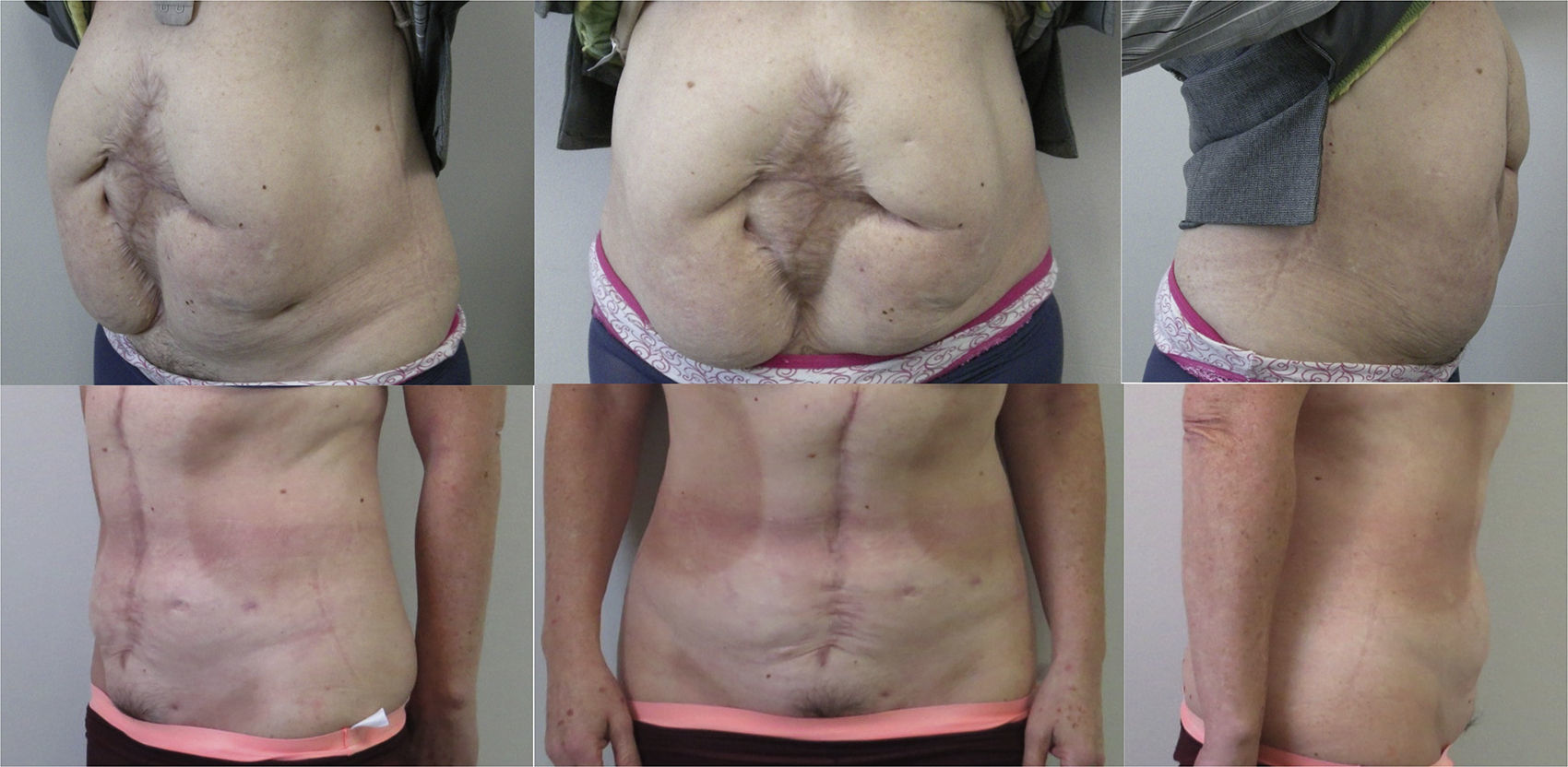
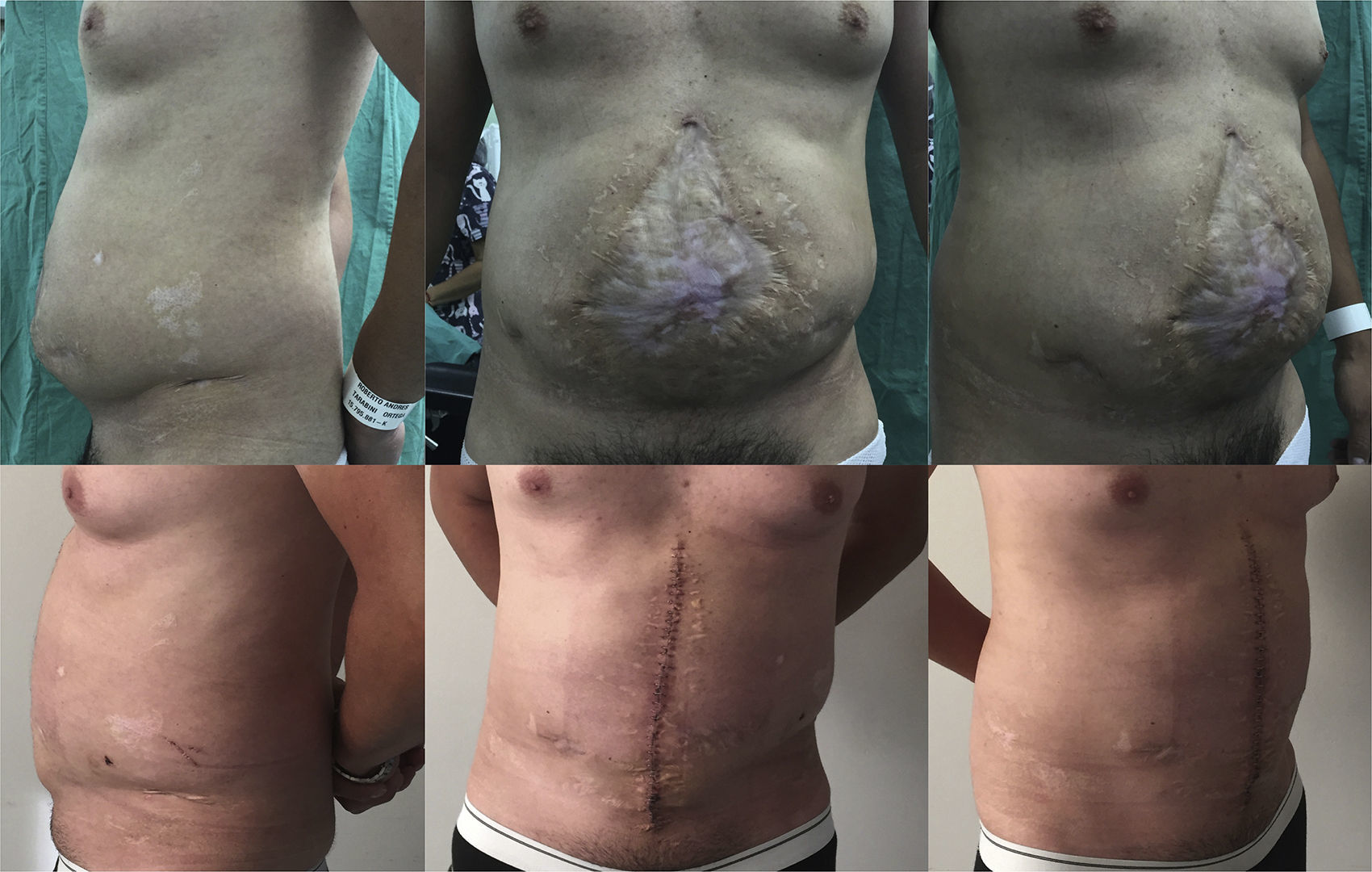
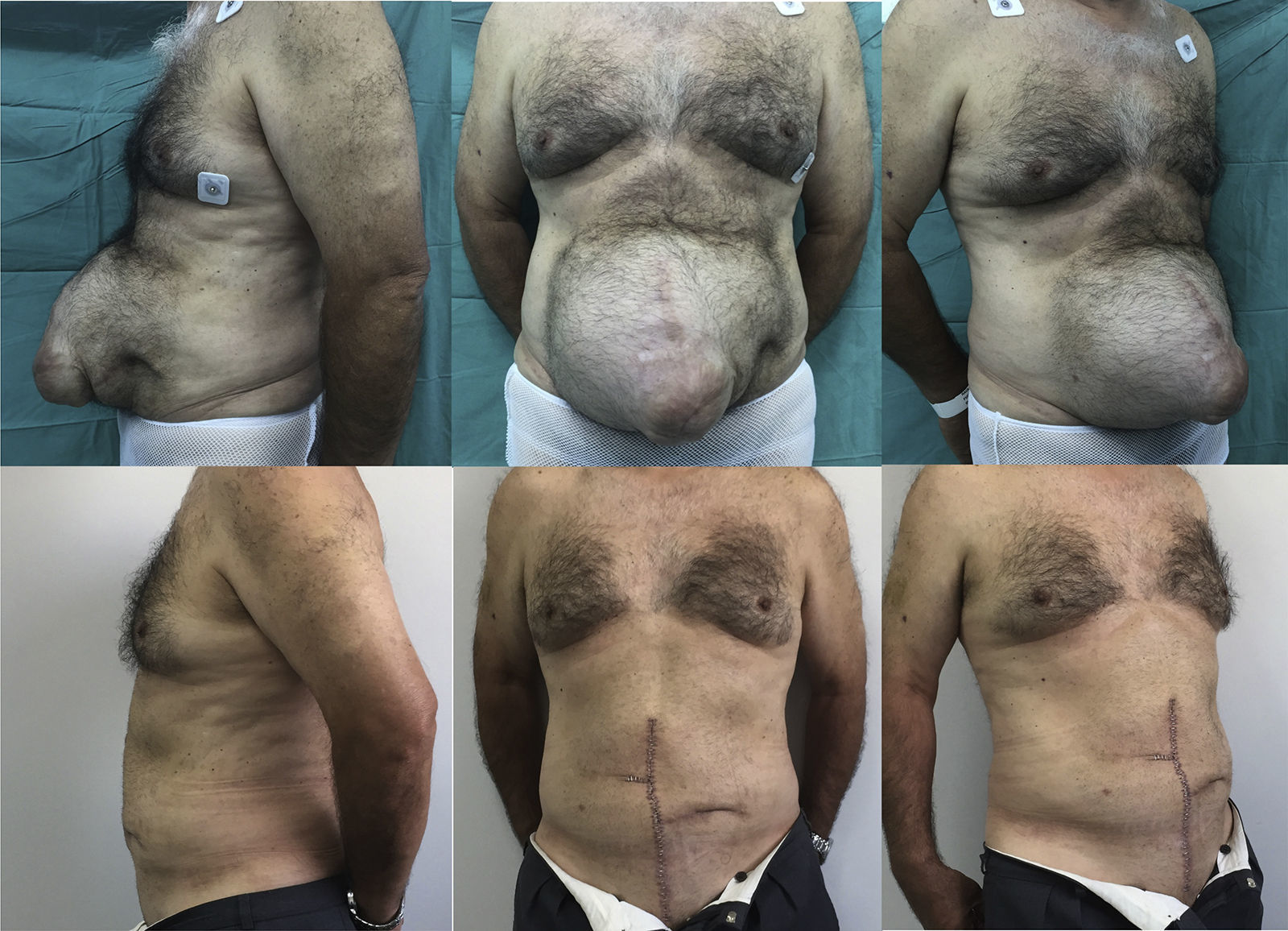
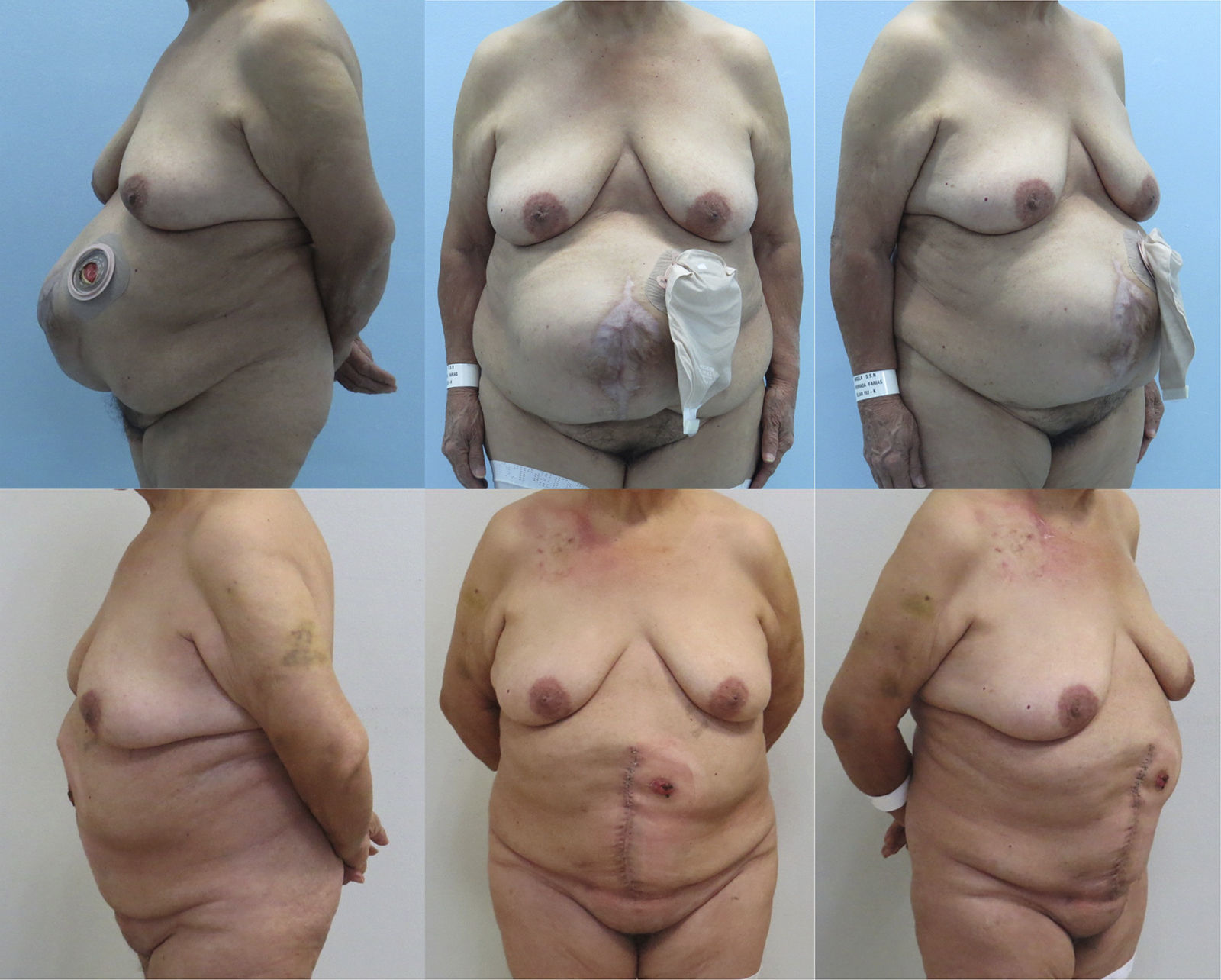
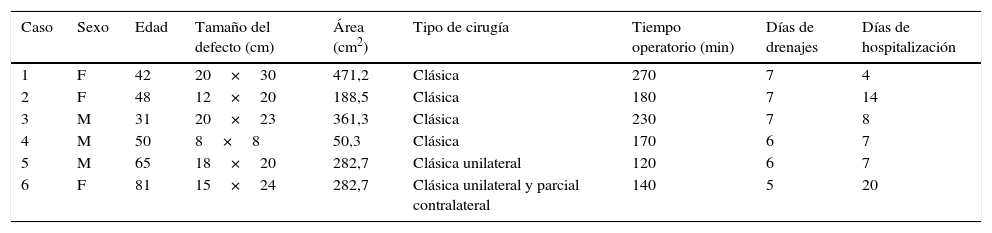
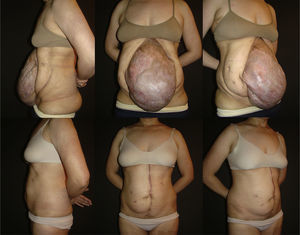
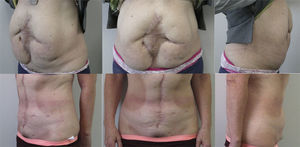
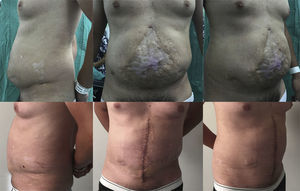
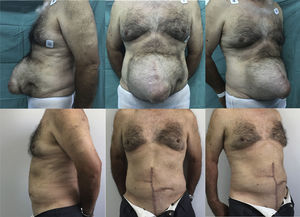
En las tablas 1 y 2 se resumen las características de los pacientes, tamaños de los defectos, información quirúrgica y complicaciones. En las figuras 2–6 se presentan las fotografías preoperatorias y postoperatorias de los casos n.o 1, 2, 3, 5 y 6 respectivamente.
Resumen de características de los pacientes, del defecto y de la cirugía
| Caso | Sexo | Edad | Tamaño del defecto (cm) | Área (cm2) | Tipo de cirugía | Tiempo operatorio (min) | Días de drenajes | Días de hospitalización |
|---|---|---|---|---|---|---|---|---|
| 1 | F | 42 | 20×30 | 471,2 | Clásica | 270 | 7 | 4 |
| 2 | F | 48 | 12×20 | 188,5 | Clásica | 180 | 7 | 14 |
| 3 | M | 31 | 20×23 | 361,3 | Clásica | 230 | 7 | 8 |
| 4 | M | 50 | 8×8 | 50,3 | Clásica | 170 | 6 | 7 |
| 5 | M | 65 | 18×20 | 282,7 | Clásica unilateral | 120 | 6 | 7 |
| 6 | F | 81 | 15×24 | 282,7 | Clásica unilateral y parcial contralateral | 140 | 5 | 20 |
Resumen de antecedente, complicaciones postoperatorias, recidiva y seguimiento
| Caso | Cirugías previas | Hernioplastia previa | Complicaciones | Recidiva | Meses seguimiento |
|---|---|---|---|---|---|
| 1 | 8 | No | Dehiscencia de 4cm (sutura diferida) | No | 21 |
| 2 | 10 | No | Perforación intestinal (enterorrafia a las 48h) | No | 12 |
| 3 | 8 | Sí | Dehiscencia de 3cm (cierre por segunda intención) | No | 4 |
| 4 | 2 | Sí | No | No | 58 |
| 5 | 2 | Sí | No | No | 4 |
| 6 | 2 | No | Disfunción mecánica respiratoria | No | 2 |
La reconstrucción de defectos extensos de la pared abdominal ha sido siempre un gran desafío para el cirujano reconstructivo. Estos defectos no solo son antiestéticos, sino que además producen debilidad de la pared con marcada anormalidad del contorno y protrusión de vísceras abdominales, provocando un marcado deterioro en la calidad de vida de los pacientes.
Desde la publicación original de esta técnica por Ramírez en 199013, diversos autores han incorporado modificaciones de manera de optimizar los resultados y disminuir las complicaciones. Uno de los inconvenientes de la técnica original es que la disección lateral amplia en el plano preaponeurótico para exponer de manera adecuada el oblicuo externo puede generar isquemia de la línea media y posterior exposición del cierre miofascial. Asimismo, la colocación de ostomías o la presencia de defectos secundarios a pérdida de tejido de la pared abdominal limitan el deslizamiento y la cantidad de tejido disponible para la separación de componentes.
Se ha descrito la utilización de expansores entre los músculos oblicuo externo e interno por medio de incisiones laterales19, sin embargo, esta técnica que requiere múltiples cirugías y retardo del cierre hasta 12 semanas después de la instalación de los expansores, no ha demostrado mejorar los resultados en comparación con la técnica clásica.
Maas et al. han realizado incisiones laterales para abordar directamente el sitio de liberación del oblicuo externo, para reducir la disección subcutánea y preservar la irrigación de la línea media mediante las perforantes del sistema epigástrico20. En su serie presentada de 4 pacientes no reportaron recurrencias ni dehiscencia de la herida operatoria. Además establecen que el no disecar la región del recto abdominal les permitió mantener o realizar ostomías transrectales sin generar complicaciones adicionales.
En un esfuerzo por preservar la irrigación de la línea media, algunos autores han utilizado la asistencia endoscópica para este procedimiento. Lowe et al., realizando una disección preaponeurótica con un balón inflable mediante un abordaje lateral, llevan a cabo la liberación del músculo oblicuo externo mediante endoscopia. Presentaron una serie de 37 pacientes; en 7 casos endoscópicos no hubo infección de la herida operatoria, isquemia ni dehiscencia, mientras que en los 30 casos con técnica clásica hubo un 40, 20 y 43%, respectivamente21. Las recurrencias fueron similares en ambos grupos, un 14% en los endoscópicos y un 10% en los que se utilizó la técnica clásica. Maas et al., realizando la separación de componentes con asistencia endoscópica pero disecando con balón entre los oblicuos, no reportaron problemas a nivel de la herida operatoria22.
En una revisión sistemática y con metaanálisis publicada el 201523 se compara la separación de componentes clásica con la técnica mínimamente invasiva (endoscópica). Este estudio muestra que la técnica endoscópica se asocia a menor tasa de complicaciones generales de la herida operatoria (infección superficial, dehiscencia, necrosis, hematoma/seroma, fístula, dehiscencia fascial) y mortalidad, al compararla con la técnica clásica. Por otro lado, se reportó que la técnica abierta presenta menor tasa de recurrencia y de abscesos intraabdominales.
En el mismo sentido, intentando preservar las perforantes periumbilicales, Sukkar et al. y Saulis et al. publicaron una técnica en la cual se realiza la disección preaponeurótica sobre y bajo el ombligo, preservando la irrigación de la línea media y conectando las disecciones mediante un túnel lateral a las perforantes. De esta manera, se realiza la liberación del músculo oblicuo externo desde el ligamento inguinal al reborde costal24,25. Los autores concluyen que la preservación de las perforantes periumbilicales disminuye las tasas de complicaciones de la herida operatoria al compararla con la técnica estándar y recomiendan esta técnica en pacientes obesos, con incisiones abdominales previas laterales a la línea media y en pacientes diabéticos.
En nuestra seria, utilizamos modificaciones de la técnica dependiendo de las necesidades del paciente. El enfrentamiento inicial es realizar la técnica clásica, sin embargo, en casos en los que existe hernia pericolostómica (caso n.o 5), colostomía a través del recto abdominal (caso n.o 6) o defectos de menor extensión, realizamos una técnica mínimamente invasiva que permita preservar las perforantes de al menos uno de los lados (ipsilateral a colostomía por ejemplo), para disminuir las complicaciones y permitir el avance necesario para el cierre del defecto. De esta manera hemos conseguido resultados estables y a la fecha no se han presentado recidivas. Con respecto a las complicaciones, solo 2 pacientes presentaron complicaciones menores (dehiscencia cutánea) que fueron resueltas con manejo conservador. No se presentaron seromas, hematomas ni infección de herida operatoria. En 2 pacientes hubo complicaciones mayores que aumentaron el tiempo de hospitalización; en un caso una lesión inadvertida de intestino delgado que fue diagnosticada y resuelta de manera oportuna (caso n.o 2) y una paciente (caso n.o 6, la más añosa de la serie), que requirió soporte ventilatorio no invasivo en la unidad de cuidados intermedios. En el primer caso, la lesión intestinal se generó durante la disección y separación de las asas del saco herniario. El segundo caso requirió apoyo ventilatorio debido a una hernia diafragmática asintomática que generó síntomas respiratorios en el postoperatorio temprano y que evolucionó favorablemente. En ambos casos, las complicaciones no tuvieron relación con la técnica de reconstrucción de pared abdominal empleada, es decir, la técnica de separación de componentes.
La técnica de separación de componentes, aunque no está exenta de riesgos, constituye la mejor alternativa de reparación de pared abdominal, que permite reconstruir defectos extensos de la línea media sin necesidad de utilizar materiales aloplásticos y evitando las complicaciones que ellos podrían conllevar.
ConclusionesExisten múltiples alternativas para reconstruir defectos de la línea media. La técnica de separación de componentes repara defectos extensos de manera anatómica, autóloga y devolviendo la funcionalidad a la pared abdominal. Es un procedimiento que no está libre de complicaciones, sin embargo, en nuestra experiencia es estable en el tiempo sin evidenciar recidivas durante el seguimiento. Se recomienda una adecuada evaluación y selección de cada caso.
Conflicto de interesesNinguno.