Analizar nuestra experiencia en la reconstrucción mamaria terciaria tras el fracaso de procedimientos basados en implantes.
Material y métodosEntre 2005 y 2014, los autores (BH y CA) realizaron reconstrucción mamaria terciaria en 17 casos utilizando el colgajo de perforantes de arteria epigástrica inferior profunda (DIEP). Se revisaron en forma retrospectiva las fichas clínicas de dichas pacientes, registrando edad, comorbilidades, índice de masa corporal (IMC), presencia de cicatrices abdominales, historia de radioterapia y quimioterapia. Asimismo, se registraron los detalles de las cirugías realizadas, tanto de la reconstrucción con implante como de la reconstrucción terciaria.
ResultadosLas complicaciones más frecuentes que motivaron el cambio de estrategia reconstructiva fueron: contractura capsular, rotura, exposición/infección del implante, dolor crónico y el fracaso de la expansión de la piel.
En la reconstrucción terciaria se utilizó el colgajo DIEP en todos los casos, presentando pérdida parcial del colgajo un solo caso, sin pérdidas totales del mismo.
ConclusionesLas opciones actuales en reconstrucción terciaria con tejido autógeno incluyen principalmente colgajos perforantes, siendo el colgajo DIEP el más utilizado. De acuerdo con los resultados de esta serie y lo reflejado en la literatura, creemos que la reconstrucción terciaria es un procedimiento seguro, con una tasa de complicaciones similar a las de reconstrucción primaria y secundaria, y que otorga una serie de beneficios a las pacientes afectadas.
Analyze our experience on tertiary breast reconstruction after failed implant-based procedures.
MethodsBetween 2005 and 2014, the authors (BH and CA) performed tertiary breast reconstruction with the deep inferior epigastric artery perforator flap (DIEP) flap in 17 cases. The medical charts of these patients were retrospectively reviewed, registering age at tertiary reconstruction, comorbidities, body mass index (BMI), presence of abdominal scars and history of radiotherapy and chemotherapy. Likewise, details from surgeries were also gathered, both form the implant-based procedures and tertiary autologous reconstruction.
ResultsComplications motivating the change of reconstructive strategy included capsular contracture, implant rupture, implant exposure/infection, chronic pain and failure of skin expansion. Regarding tertiary reconstruction, the DIEP flap was used in all cases with one partial flap loss and no total failures.
ConclusionsCurrent options for autologous tertiary reconstruction include mainly perforator flaps with the DIEP being by far the most utilized. Additionally, tertiary reconstruction is a safe procedure, with a rate of complications similar to that of primary and secondary free flap breast reconstruction.
Hoy en día la reconstrucción mamaria se realiza con mayor frecuencia utilizando procedimientos basados en implantes1, ya sea en 2 tiempos mediante la colocación previa de un expansor (E/I), o en un tiempo, en el cual se reconstruye directamente con implante. Estas técnicas son relativamente fáciles de realizar, tienen tiempos operatorios cortos y carecen de morbilidad de sitio donante. A pesar de estas importantes ventajas, las reconstrucciones basadas en implantes no están libres de complicaciones, dentro de las que destacan la exposición e infección protésica, contractura capsular, rotura y desplazamiento, lo cual lleva a tasas de reoperación en el 30% de los casos aproximadamente2,3. A esto hay que agregar el rol de la radioterapia, la cual ha demostrado aumentar significativamente el riesgo de desarrollar algún tipo de complicación4. En esta línea, Lee y Mun reportan un riesgo relativo de 2,58 (intervalo de confianza 95%: 1,86-3,57) para complicaciones y fallo de reconstrucción en pacientes irradiadas5. Por otra parte, incluso en ausencia de complicaciones serias, en algunos casos el resultado estético no es satisfactorio, especialmente tras la administración de radioterapia, y por tanto las pacientes se ven motivadas a buscar una alternativa reconstructiva para mejorar su apariencia6.
Independientemente de si la indicación de reoperación radica en una complicación seria o en una mejoría estética, un factor importante a considerar en pacientes con reconstrucción fallida con implantes tiene que ver con las condiciones locales de la pared torácica, muchas veces desfavorables a consecuencia de infecciones recurrentes, contractura capsular, presencia de cicatrices y radioterapia previa. Además, estas pacientes suelen verse afectadas en distintas esferas de su vida, y el tener que someterse a una nueva cirugía, muchas veces de mayor envergadura que la inicial, significa un estrés considerable.
La reconstrucción mamaria ha sido establecida como primaria cuando se realiza inmediatamente después de la mastectomía, y secundaria cuando existe un intervalo de tiempo entre la mastectomía y la reconstrucción (es decir, diferida). La reconstrucción terciaria hace mención a cualquier procedimiento realizado después del fracaso de un intento anterior, ya sea primario o secundario2.
El siguiente estudio presenta la experiencia de la Clínica Universidad de Navarra en reconstrucción mamaria terciaria en pacientes que han sufrido complicaciones derivadas de una reconstrucción previa con prótesis.
Material y métodosEntre enero de 2005 y junio de 2014, 17 pacientes fueron sometidas a reconstrucción terciaria de la mama en nuestra institución, con un total de 21 colgajos (13 unilaterales y 4 bilaterales). La totalidad de las pacientes fueron operadas por 2 de los autores (BH y CA). Las historias clínicas de estas pacientes se revisaron de forma retrospectiva, registrando edad al momento de la reconstrucción definitiva, comorbilidades (tabaquismo, hipertensión arterial y diabetes), índice de masa corporal (IMC), presencia de cicatrices abdominales, historia de radioterapia y quimioterapia. De las reconstrucciones con prótesis mamarias se registró la técnica utilizada, complicaciones a corto y largo plazo, y número de reoperaciones. Para la reconstrucción terciara se obtuvieron los detalles en cuanto a tipo de colgajo utilizado y complicaciones.
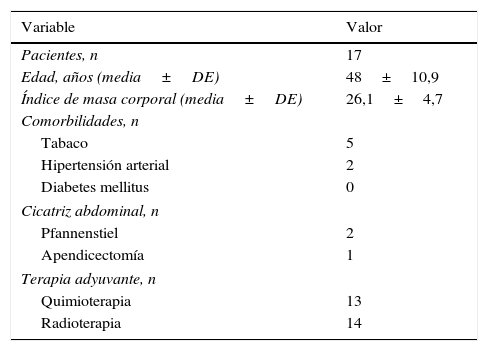
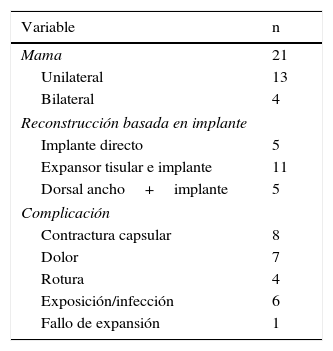
ResultadosLos antecedentes demográficos, así como los detalles de la administración de la quimioterapia y radioterapia se enumeran en la tabla 1. Los procedimientos primarios de reconstrucción basados en implante incluyeron reconstrucción en 2 tiempos expansor/implante, reconstrucción directa con implante y colgajo de dorsal ancho con implante. Las complicaciones de estas cirugías que eventualmente llevaron a la indicación de una reconstrucción terciaria fueron: contractura capsular, rotura del implante, exposición/infección, dolor crónico y fracaso en la expansión de la piel (tabla 2).
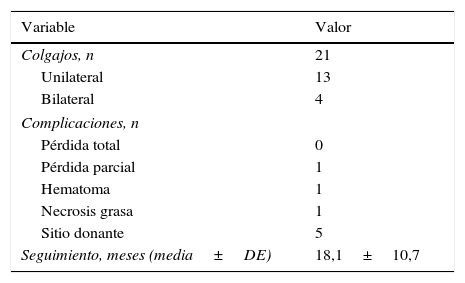
Detalles demográficos y clínicos de las pacientes
| Variable | Valor |
|---|---|
| Pacientes, n | 17 |
| Edad, años (media±DE) | 48±10,9 |
| Índice de masa corporal (media±DE) | 26,1±4,7 |
| Comorbilidades, n | |
| Tabaco | 5 |
| Hipertensión arterial | 2 |
| Diabetes mellitus | 0 |
| Cicatriz abdominal, n | |
| Pfannenstiel | 2 |
| Apendicectomía | 1 |
| Terapia adyuvante, n | |
| Quimioterapia | 13 |
| Radioterapia | 14 |
Detalles de complicaciones de reconstrucción basada en implante
| Variable | n |
|---|---|
| Mama | 21 |
| Unilateral | 13 |
| Bilateral | 4 |
| Reconstrucción basada en implante | |
| Implante directo | 5 |
| Expansor tisular e implante | 11 |
| Dorsal ancho+implante | 5 |
| Complicación | |
| Contractura capsular | 8 |
| Dolor | 7 |
| Rotura | 4 |
| Exposición/infección | 6 |
| Fallo de expansión | 1 |
Todas las reconstrucciones terciarias se llevaron a cabo utilizando el colgajo de perforantes de arteria epigástrica inferior (DIEP). Un caso presentó pérdida parcial del colgajo. No se registraron pérdidas totales. Otras complicaciones derivadas de la reconstrucción terciaria incluyeron la presencia de un hematoma en el lado derecho de una paciente con reconstrucción bilateral, y necrosis grasa en una paciente con reconstrucción unilateral. Cinco pacientes presentaron dehiscencia de la herida abdominal. El seguimiento de la reconstrucción terciaria varió de 3 a 42 meses, con una media de 18,1±10,7 meses (tabla 3) (figs. 1 y 2).
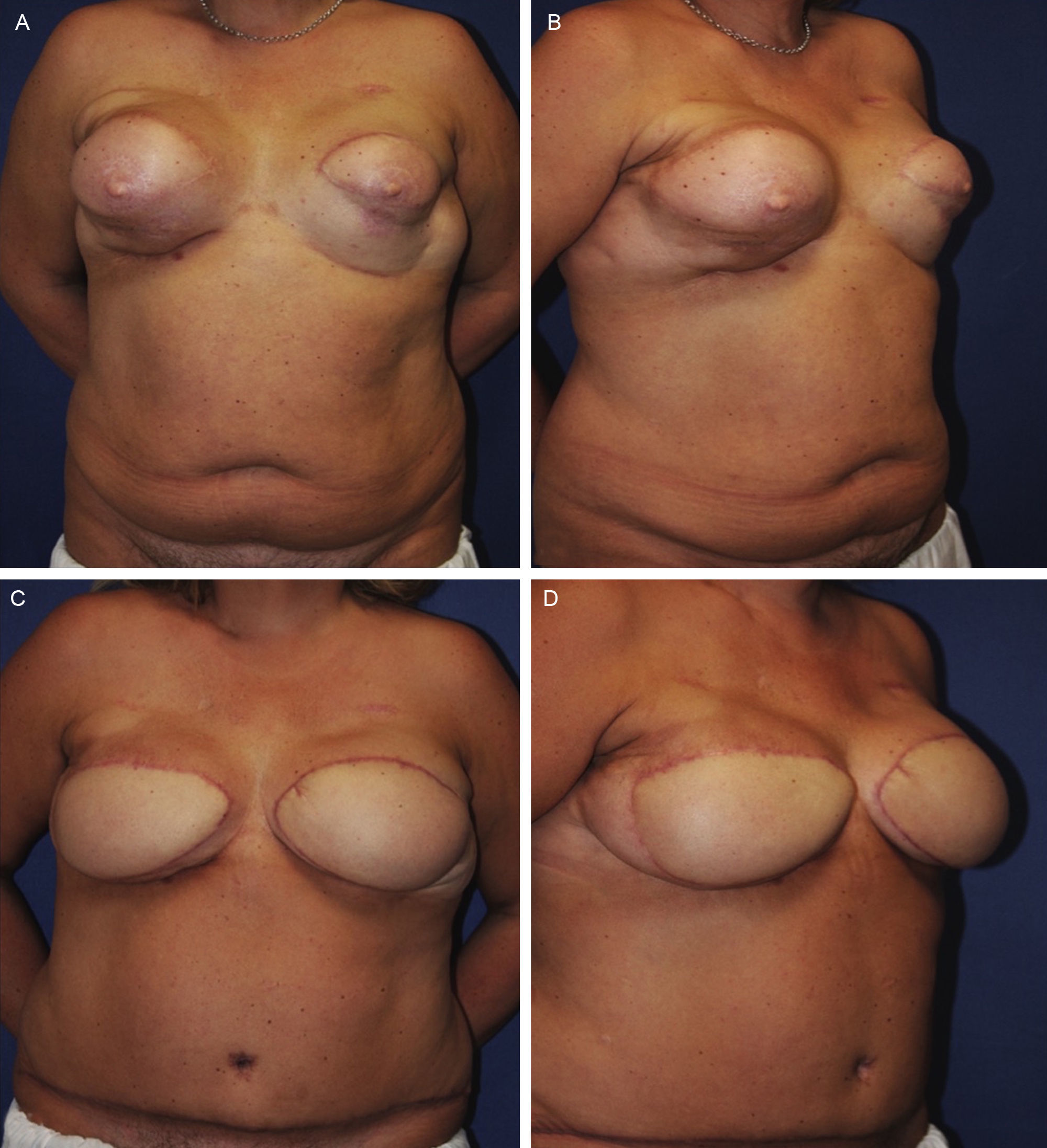
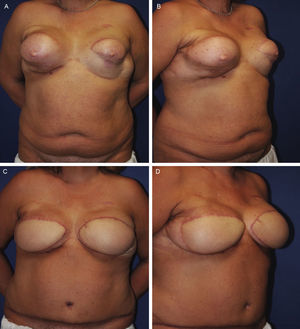
Mujer de 35 años con antecedente de mastectomía bilateral y reconstrucción inmediata con expansor. Recibió radioterapia postoperatoria. Por este motivo se intentó una reconstrucción con colgajo de dorsal ancho y prótesis, que desarrolló contractura capsular recidivante. Finalmente se realizó reconstrucción terciaria bilateral con colgajo DIEP. A) Preoperatorio frontal. B) Preoperatorio oblicuo derecho. C) Postoperatorio frontal. D) Postoperatorio oblicuo derecho.
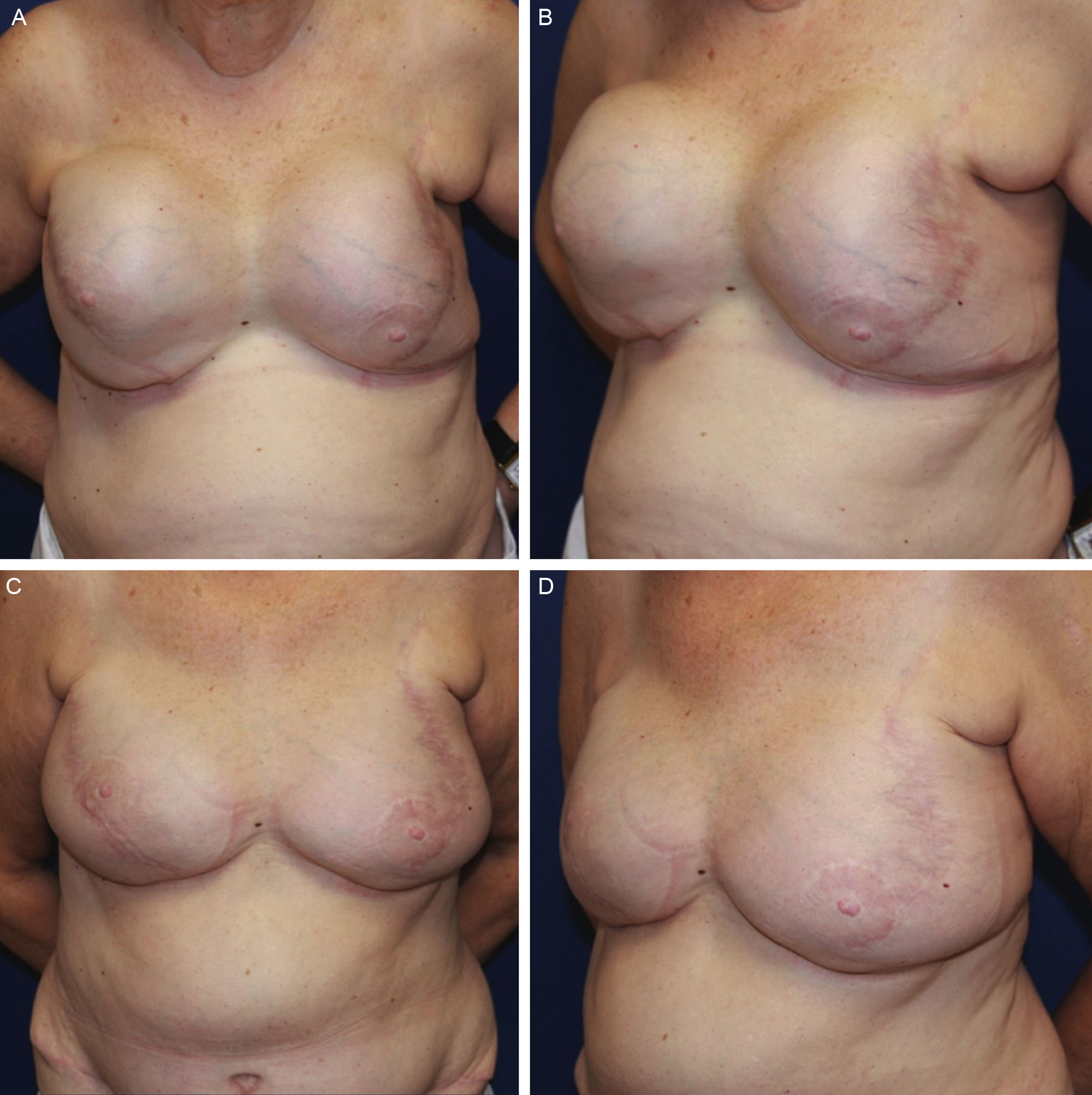
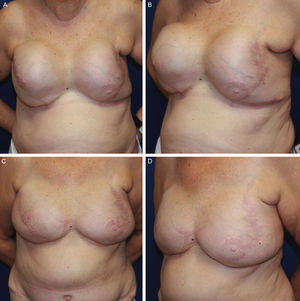
Mujer de 64 años con antecedente de reconstrucción bilateral inmediata con prótesis directa. Trece años después desarrolló contractura capsular grado IV de ambas mamas, por lo que se llevó a cabo una reconstrucción terciaria con colgajo DIEP bilateral. Durante dicha reconstrucción se encontró además rotura del implante derecho. A) Preoperatorio frontal. B) Preoperatorio oblicuo derecho. C) Postoperatorio frontal. D) Postoperatorio oblicuo derecho.
El término reconstrucción mamaria «terciaria» fue acuñado por Hamdi et al. en referencia a cualquier procedimiento que se realiza después de una reconstrucción inmediata (primaria) o tardía (secundaria)2; sin embargo, Kroll y Freeman fueron los primeros en informar al respecto en 19897. Posteriormente, en 1994, Feng et al. publicaron su experiencia de 52 colgajos realizados en 33 mujeres con antecedente de reconstrucción fallida con implantes8.
Existen varios factores que influyen en el desarrollo de complicaciones tras la reconstrucción mamaria basada en el uso de implantes, de los cuales la radioterapia es uno de los más importantes. Varios estudios han demostrado que los implantes irradiados tienen mayor riesgo de desarrollar contractura capsular y la exposición/infección del mismo3-6,9. En nuestra serie, la radioterapia mostró ser un factor importante en la complicación del implante, estando presente en 14 de las 17 pacientes sometidas a reconstrucción terciaria. No obstante, el fracaso de una reconstrucción con prótesis y la subsecuente indicación de conversión a tejido autógeno pueden darse también en un número importante de pacientes no irradiadas. Algunas series publicadas hasta la fecha dan cuenta de este hecho. Mosahebi et al. reportan 5 casos de pacientes con reconstrucción terciaria tras fallo de implantes, ninguna de las cuales había recibido radioterapia10. Otro ejemplo es el trabajo de Levine et al., quienes realizaron un total de 284 colgajos en 191 pacientes, de las cuales solo un 20% fueron irradiadas11. Tadiparthi et al. reportan un hallazgo similar en cuanto que la radioterapia no mostró ser un factor de riesgo para la conversión de prótesis a tejido autógeno12.
Desde el punto de vista quirúrgico, en una reconstrucción terciaria tras fallo de implantes es importante tener en cuenta ciertos aspectos, como el estado de los tejidos y los cambios secundarios a las complicaciones que pueden haber habido. De esta manera, la contaminación crónica y/o contractura capsular severa dificultan en algunos casos la resección de la cápsula, especialmente de la pared torácica. Por otra parte, los colgajos cutáneos irradiados deben a menudo ser resecados al momento de la reconstrucción terciaria, lo cual crea un defecto de mayor tamaño. En los casos en que la reconstrucción terciaria se realiza con colgajos libres anastomosados a los vasos mamarios internos es necesario tener en cuenta que la radiación puede afectar negativamente el territorio de estos vasos, dificultando su disección y, en algunos casos, aumentando el riesgo de complicaciones trombóticas13. En nuestra serie, no se observó una tendencia hacia un mayor número de complicaciones microvasculares en pacientes irradiadas, sin embargo, el tamaño de la muestra no permite realizar comparaciones ni extraer conclusiones robustas al respecto. Como norma general, los vasos receptores siempre son examinados previamente a la desconexión del colgajo de la zona donante. En caso de duda con los vasos mamarios internos, el pedículo toracodorsal es explorado como potencial receptor.
Las indicaciones para llevar a cabo una reconstrucción terciaria autógena tras una reconstrucción con prótesis son variadas. En nuestra casuística la contractura capsular (n=8), el dolor (n=7) y la exposición/infección del implante (n=6) fueron las más comunes. Si bien esta tendencia se repite en algunas de las series en la literatura, en otras cobra mayor importancia el deseo de las pacientes de mejorar su apariencia, aun en ausencia de contractura capsular y/o radioterapia. Levine et al. elaboran al respecto y concluyen que esto puede deberse a una desinformación de algunas pacientes, quienes tienen expectativas irreales en cuanto al resultado estético alcanzable con el uso de implantes11. En la misma línea, Mohan et al., en su revisión de la literatura sobre reconstrucción mamaria terciaria, dan cuenta de una tendencia hacia un cambio en las demandas y expectativas de las pacientes sometidas a reconstrucción mamaria, así como de un aumento lento pero progresivo de la popularidad de la reconstrucción basada en tejido autógeno14. Por otra parte, cabe mencionar que en algunos casos la indicación de reconstrucción terciaria autógena puede estar dada por complicaciones tras una mamoplastia de aumento puramente estética, como refleja la serie publicada por Gurunluoglu et al., quienes realizaron reconstrucción bilateral con DIEP en 7 pacientes con contractura capsular refractaria15.
Con respecto a la técnica de reconstrucción terciaria, la gran mayoría de autores concuerdan que los colgajos abdominales, sobretodo el colgajo DIEP y en menor medida el colgajo transverso musculocutáneo de recto abdominal y sus variantes ahorradoras de músculo (TRAM y spare-TRAM), son la primera elección1,11,14,15. En nuestro centro existe amplia experiencia con el colgajo DIEP, motivo por el cual fue la técnica utilizada en todos los casos. Otras alternativas serían los colgajos de perforantes de arterias glútea superior e inferior (SGAP e IGAP, respectivamente) y el colgajo transverso musculocutáneo de gracilis (TMG), siendo este último la primera opción en centros experimentados en su uso16. El colgajo de dorsal ancho con y sin implante podría considerarse como una alternativa secundaria a las mencionadas, aunque con ciertas reservas dado que lo que se intenta evitar es justamente el nuevo uso de implantes.
Un aspecto a recalcar dentro de la reconstrucción mamaria terciaria es que dicha cirugía suele ser más agresiva, prolongada y requerir de un período de recuperación mayor en comparación con las técnicas basadas en implantes. Muchas de las pacientes que acaban en una reconstrucción terciaria habían elegido inicialmente una reconstrucción con implantes debido a la menor morbilidad de dichos procedimientos. Este hecho, sumado al estrés de la paciente por querer subsanar la complicación y/o mejorar su aspecto estético, genera en algunos casos un ambiente de preocupación que obliga a tener una discusión detallada e informada acerca de los beneficios y riesgos asociados a la reconstrucción terciaria autógena.
La conversión a tejido autógeno conlleva una serie de ventajas. En primer lugar, es obvio que, al retirar el implante, el estímulo que genera la contractura capsular es eliminado, así como la fuente de infección en casos en los que los microorganismos se encuentran acantonados en la superficie de la prótesis. La resolución de la contractura capsular no solo significa una mejoría estética, sino también física en aquellas pacientes con grados severos (Baker III-IV) que presentan deformidad y/o dolor. Por otra parte, también se ha visto que la conversión a tejido autógeno produce un alivio importante de aquellas repercusiones sistémicas derivadas de las complicaciones de los implantes. De esta manera, Feng et al. reportan una mejoría significativa de síntomas como fatiga, erupción cutánea, sudor/calofríos y artralgias tras el cambio de material aloplástico a autógeno8. Existe además un efecto positivo en cuanto a sexualidad, imagen corporal y grado de satisfacción1,8,12, así como una mejoría significativa en forma, volumen y simetría mamaria1. Si bien en nuestra serie estos aspectos no se evaluaron de forma dirigida, las pacientes sí se mostraron muy satisfechas con el resultado tras la reconstrucción terciaria, refiriendo una clara mejoría global con respecto al estado anterior. Por otra parte, una publicación reciente ha mostrado un mayor grado de satisfacción general, bienestar sexual y físico en pacientes intervenidas de reconstrucción autógena tras reconstrucción con implantes no complicada17. Este es un factor importante a considerar en aquellos casos en los que la motivación para la conversión a tejido autógeno es predominantemente estética.
Como toda cirugía, la reconstrucción mamaria terciaria no está exenta de complicaciones. Cuando se realiza con colgajo libre (lo cual ocurre en la mayoría de los casos), siempre hay un riesgo de pérdida parcial o total. En nuestra serie se registró un caso de pérdida parcial, lo cual representa un porcentaje de pérdida bastante asumible. De hecho, las tasas de fallo reportadas después de reconstrucción terciaria son comparables a las presentadas en grandes series de reconstrucción primaria o secundaria con tejido autógeno18. Esto demuestra que este procedimiento, si bien puede resultar más exigente desde un punto de vista técnico, es seguro y no conlleva un mayor riesgo de complicaciones microvasculares. En cuanto a las complicaciones del sitio donante, aunque la incidencia no es muy alta, es importante señalar que estas pueden constituir un problema una vez resuelta la complicación mamaria principal. En nuestra casuística, observamos dehiscencia e infección en un 24% de los casos. Otras series reportan un porcentaje similar, alrededor del 20%, y advierten de informar plenamente a las pacientes al respecto1. Hay que tener en cuenta que muchas pacientes reconstruidas con prótesis han rechazado previamente la reconstrucción autógena debido, en parte, a las cicatrices que esta última implica.
En suma, podemos decir que si bien en la actualidad la reconstrucción mamaria se lleva a cabo mediante el uso de prótesis en la mayoría de los casos, las posibles complicaciones de estas técnicas no deben menospreciarse, especialmente cuando existe el antecedente de radioterapia. Las estrategias de salvataje en estos casos resultan muchas veces infructuosas y, por tanto, obligan a convertir la técnica de reconstrucción hacia el uso de tejido autógeno, mayoritariamente con colgajos libres de la región abdominal. La reconstrucción terciaria autógena, por su parte, aunque técnicamente es más demandante, otorga una serie de beneficios en cuanto a una mejoría significativa de síntomas locales y sistémicos, asociándose además a un alto grado de satisfacción, tanto a nivel general como en el bienestar sexual y físico de las pacientes, a expensas de problemas en la zona dadora abdominal en algunos casos. Todos estos aspectos deben ser cuidadosamente informados previamente a la cirugía, dando a la paciente expectativas reales sobre los beneficios y riesgos del procedimiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNinguno.