Determinar el rendimiento diagnóstico de la histerosalpingografía por resonancia magnética (HSG-RM), utilizando la laparoscopia como método de referencia.
Materiales y métodosSe incluyeron 22 pacientes. A todas se les realizó una HSG-RM con un resonador 1.5 Tesla y luego una laparoscopia con cromotubación. Dos radiólogos examinaron las RM, determinando la permeabilidad tubaria por consenso. Se realizaron análisis descriptivos y de rendimiento diagnóstico.
ResultadosLa HSG-RM tuvo una tasa de éxito del 91%. La duración del estudio fue 49±15 minutos, el volumen inyectado 26±16 cm3 y la escala de dolor 30±19 de 100. La sensibilidad y especificidad de la HSG-RM fueron del 100% para la prueba de Cotte global y a la izquierda, y del 25% y 93,3% para la prueba de Cotte a la derecha, respectivamente. Hubo 2 complicaciones menores y ninguna importante.
DiscusiónNuestros resultados iniciales demostraron una alta sensibilidad y especificidad. Si bien otros estudios analizaron la capacidad de la HSG-RM para evaluar la permeabilidad tubaria con buenos resultados, el uso de un patrón de referencia defectuoso dejaba margen para una duda razonable, impidiendo una recomendación basada en pruebas sólidas. Sin embargo, al cotejar nuestros resultados con los publicados, observamos un alto grado de concordancia en tanto el derrame positivo se diagnostica correctamente con una especificidad de 100% o con un porcentaje cercano a esta cifra.
ConclusiónLa HSG-MR es una alternativa factible y segura de la HSG convencional o virtual, la histerosonografía y la cromotubación.
To determine the diagnostic performance of magnetic resonance hysterosalpingography (MRHSG) using laparoscopic chromotubation as a method of reference.
Materials and methodsTwenty-two patients were included. The MRHSG was performed in a 1.5 Tesla MR scanner. Afterwards, patients underwent laparoscopic chromotubation. MR images were examined by two trained radiologists, and tubal patency was determined by consensus. A descriptive analysis was carried out, as well as an analysis of the diagnostic performance.
ResultsMRHSG had a 91% success rate. Exam duration of the examination was 49±15min, with an injected volume 26±16cc, and pain scale 30±19 out of 100. Sensitivity and specificity of MRHSG was 100% for global and left Cotte, and 25% and 93.3% for right Cotte, respectively. Only 2 minor and no major complications were observed.
DiscussionThe initial results of MRHSG have shown high sensitivity and specificity. Even though other studies have analysed the potential of MRHSG with good results, the use of a flawed reference standard left a margin for a reasonable doubt as regards its true potential, thus preventing a solid evidence based recommendation. Nevertheless, if our results are compared to those published, a high level of agreement is observed in that positive spillage is correctly diagnosed with specificities near or at 100%.
ConclusionMRHSG is a feasible and safe alternative to conventional or virtual HSG, ultrasound-hysterography and chromotubation.
Entre el 10 y el 15% de las parejas tiene problemas para concebir. De esta población, en un 40-50% las causas son secundarias al aparato reproductor femenino: el 20-25% por el peritoneo, el 2-5% por el útero y el 10% por las trompas de Falopio como causa individual, y en un 25-40% como causa concomitante1,2.
Si bien la resonancia magnética (RM) detecta la mayoría de estas patologías, aún no se han proporcionado pruebas irrefutables que determinen su capacidad real para la evaluación de la permeabilidad tubaria2–5. El método más ampliamente difundido para esta patología es la histerosalpingografía, aunque dista mucho de ser confiable, con una sensibilidad del 53-65% y una especificidad del 80-87%, aproximadamente6,7. Por su parte, la cromotubación (actual método de referencia) requiere un procedimiento quirúrgico y anestesia general.
A pesar de que la histerosalpingografía (HSG) sigue siendo el método de elección para evaluar la permeabilidad tubaria y la cavidad uterina, cada vez son más los trabajos publicados sobre la capacidad de la RM para realizar esta evaluación con gadolinio (Gd) diluido1,8–15. El principal punto débil de la literatura disponible es la falta de un adecuado método de referencia homogéneo para efectuar la comparación con los hallazgos de la RM y comprender la capacidad diagnóstica real de la histerosalpingografía por RM (HSG-RM), ya que la mayoría de las publicaciones ha cotejado con la HSG solamente o con una mezcla entre HSG y alguna laparoscopia ocasional8,10–15.
Si la HSG-RM demostrara ser confiable en el diagnóstico de la permeabilidad tubaria, la población destinataria contaría con un número relativamente importante de beneficios potenciales. Se podría brindar a las pacientes en estudio por problemas de fertilidad un único examen para evaluar todas las enfermedades: endometriosis, malformaciones uterinas/vaginales, leiomiomas, adenomiosis y poliquistosis ovárica, entre otras. Dada la población, otra ventaja sería la ausencia de radiación ionizante, el uso de un contraste más inocuo (gadolinio vs. yodo) y el no requerimiento de anestesia general.
En el presente estudio nos proponemos determinar el rendimiento diagnóstico de la HSG-RM, utilizando la laparoscopia con cromotubación como método de referencia.
Materiales y métodosPara este estudio de investigación prospectivo se obtuvo la aprobación del Comité de Ética para Estudios de Investigación de nuestra institución. Todos los pacientes incluidos otorgaron el consentimiento informado.
PoblaciónEn este protocolo en curso se incluyeron prospectivamente, desde julio de 2010 hasta mayo de 2014, pacientes de la sección Fertilidad del servicio de Ginecología de nuestra institución.
El principal criterio de inclusión para este protocolo fue que se tratara de pacientes en edad fértil, derivadas para una RM diagnóstica de la pelvis, con posterior cirugía laparoscópica como tratamiento habitual.
Los criterios de exclusión fueron: infección activa de la pelvis, cualquier tipo de cáncer ginecológico, imposibilidad de someterse a una RM, embarazo, antecedentes de alergia al Gd y cualquier procedimiento ginecológico realizado entre los dos métodos diagnósticos.
Resonancia magnéticaLa RM se realizó en un resonador 1.5 Tesla (Siemens Avanto®, Erlangen, Alemania). Se solicitó a las pacientes que concurrieran al servicio de Radiología como mínimo una hora antes del estudio. Al llegar, eran llevadas a un consultorio privado, donde se cambiaban y se quitaban todos los objetos metálicos. Luego, la paciente debía acostarse en una camilla y, utilizando una técnica estéril, se introducía en el útero un catéter de histerosalpingografía de 5 o 7 Fr (Angiotech™, PBN Medicals, Dinamarca) con ayuda de un espéculo. Tras la canalización uterina, la paciente permanecía en la camilla hasta que el resonador estuviera disponible. El traslado desde la camilla a la mesa exploratoria del resonador se realizaba con sábanas, mientras la paciente permanecía inmóvil para evitar el desplazamiento del catéter.
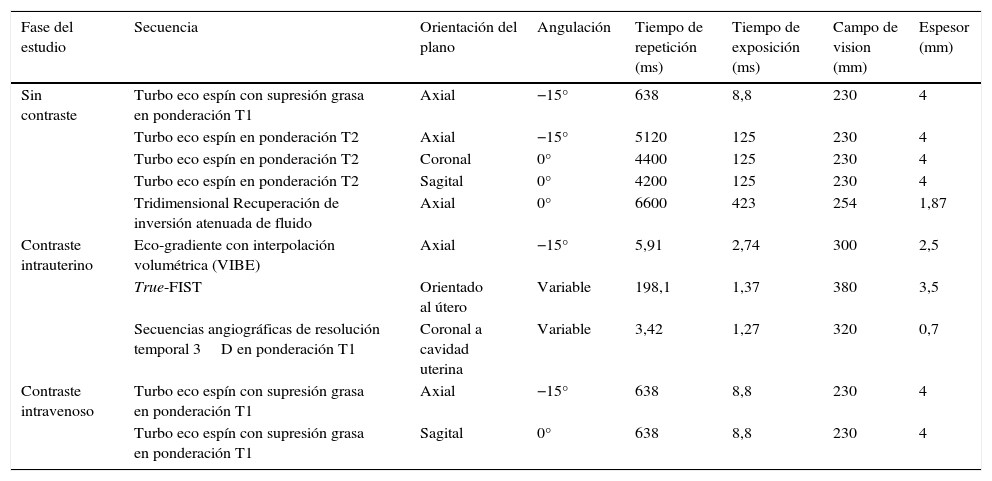
Una vez que la paciente estaba ubicada en el resonador, el catéter se conectaba a una bomba de infusión automática (Optistar Elite Injector™, Mallinckrodt, Dublín, Irlanda) que contenía 60ml de Gd diluido en solución fisiológica (1:100). Se colocaba una bobina corporal de superficie sobre la pelvis y se posicionaba a la paciente para la RM pélvica. El protocolo de examen de rutina se detalla en la tabla 1.
Examen de resonancia magnética
| Fase del estudio | Secuencia | Orientación del plano | Angulación | Tiempo de repetición (ms) | Tiempo de exposición (ms) | Campo de vision (mm) | Espesor (mm) |
|---|---|---|---|---|---|---|---|
| Sin contraste | Turbo eco espín con supresión grasa en ponderación T1 | Axial | −15° | 638 | 8,8 | 230 | 4 |
| Turbo eco espín en ponderación T2 | Axial | −15° | 5120 | 125 | 230 | 4 | |
| Turbo eco espín en ponderación T2 | Coronal | 0° | 4400 | 125 | 230 | 4 | |
| Turbo eco espín en ponderación T2 | Sagital | 0° | 4200 | 125 | 230 | 4 | |
| Tridimensional Recuperación de inversión atenuada de fluido | Axial | 0° | 6600 | 423 | 254 | 1,87 | |
| Contraste intrauterino | Eco-gradiente con interpolación volumétrica (VIBE) | Axial | −15° | 5,91 | 2,74 | 300 | 2,5 |
| True-FIST | Orientado al útero | Variable | 198,1 | 1,37 | 380 | 3,5 | |
| Secuencias angiográficas de resolución temporal 3D en ponderación T1 | Coronal a cavidad uterina | Variable | 3,42 | 1,27 | 320 | 0,7 | |
| Contraste intravenoso | Turbo eco espín con supresión grasa en ponderación T1 | Axial | −15° | 638 | 8,8 | 230 | 4 |
| Turbo eco espín con supresión grasa en ponderación T1 | Sagital | 0° | 638 | 8,8 | 230 | 4 |
La obtención de imágenes dinámicas en la fase de contraste intrauterino se realizó antes (VIBE [volumetric interpolated breath-hold examination] y secuencia angiográfica tridimensional [3D] en ponderación T1), durante (True-FISP [true fast imaging with steady state precession] y secuencia angiográfica 3D en ponderación T1) y después de la inyección intrauterina (VIBE y secuencia angiográfica 3D en ponderación T1).
La mezcla diluida se inyectó a una velocidad de 0,3ml por segundo con detención automática si la presión superaba los 30mmHg dentro de la cavidad uterina. El volumen de inyección inicial fue de 20ml para todas las pacientes. Este era reducido si la paciente accionaba una alarma por dolor o se ampliaba si el médico de consola que realizaba el procedimiento lo consideraba insuficiente para un estudio diagnóstico.
Finalizado el procedimiento, en todos los casos se dieron instrucciones escritas y números de contacto en caso de complicaciones. También se pidió que marcaran en una escala analógica visual de dolor el grado de dolor/malestar sentido durante el estudio. No se recetaron antibióticos ni antes ni después del procedimiento.
Tres días después del examen, se llamó a las pacientes para preguntarles sobre posibles complicaciones y aceptabilidad del examen.
Análisis de las imágenesLa evaluación de la permeabilidad tubaria fue realizada de manera independiente por dos radiólogos con 8 y 6 años de experiencia en Radiología ginecológica, utilizando el programa RAIM Alma® (Alma IT Systems, Barcelona, España). Se ocultó a los evaluadores toda la información clínica pertinente sobre las trompas de Falopio (histerosalpingografía, resección quirúrgica, etc.). Además, se tabularon otros hallazgos imagenológicos (endometriosis, morfología uterina, patología ovárica, etc.).
El aumento del tamaño del útero se determinó mediante evaluación subjetiva. Cuando hubo discrepancia entre los hallazgos de los evaluadores, se llegó a un acuerdo mediante la interpretación conjunta de las imágenes.
Laparoscopia con cromotubaciónLas pacientes fueron intervenidas como máximo tres meses después de la RM. La cromotubación se realizó según la técnica quirúrgica antes de la cirugía principal. El ginecólogo desconocía los resultados de la HSG-RM.
Con la paciente bajo anestesia general, y tras la inserción de los trocares y la cámara laparoscópica, se colocó el manipulador uterino desechable, VCare (ConMed, Utica, Nueva York). A través del dispositivo, se inyectaron 10-20ml de azul de metileno en la cavidad uterina para confirmar el derrame del colorante en la cavidad pélvica y, por lo tanto, comprobar la permeabilidad tubaria (fig. 1). Los datos fueron tabulados.
Se observa una imagen axial (a) en ponderación T2 y (b) en ponderación T1 con saturación grasa posinyección intrauterina y (c) una reconstrucción volumétrica 3D de una HSG-MR exitosa con derrame de contraste bilateral posinyección de gadolinio (flechas en b), claramente visible en la reconstrucción de volumen. Al igual que en la HSG convencional, la HSG-MR no está libre de la formación de burbujas aéreas (puntas de flecha), pero en este último método las burbujas se identifican con facilidad. (d) Se muestra la confirmación de la permeabilidad tubaria bilateral con la cromotubación.
Las variables continuas se describieron como media y desvío estándar o mediana y rango intercuartil, según la distribución observada; mientras que las variables categóricas se detallaron con proporciones. La sensibilidad, especificidad, valor predictivo positivo (VPP), valor predictivo negativo (VPN), la precisión y el cociente de probabilidad se estimaron para la prueba de Cotte global, considerada positiva por la presencia de contraste en el peritoneo y negativa por su ausencia. Para la prueba de Cotte individual, cada trompa de Falopio se identificó como permeable u obstruida. Todas las estimaciones se calcularon con un intervalo de confianza (IC) de 95%.
El dolor o la molestia durante el estudio, medidos por escala analógica visual, fueron analizados con la prueba U de Mann-Whitney para muestras pareadas, utilizando el programa SPSS 20.0 (IBM Corp, Armonk, Nueva York). Los resultados se consideraron estadísticamente significativos con un valor de p<0,05.
ResultadosDe las 42 pacientes que aceptaron participar y dieron su consentimiento, únicamente 22 se habían realizado una RM y laparoscopia al momento de escribir este artículo (condiciones de elegibilidad para este análisis intermedio). La media y el desvío estándar para la edad, la duración del examen, el volumen inyectado y el grado de dolor se resumen en la tabla 2.
Datos de la población y comparación entre útero aumentado de tamaño y útero no aumentado de tamaño
| Global | Aumentado | No aumentado | Mann-Whitney Aumentado vs. no aumentado | |
|---|---|---|---|---|
| Edad (años) | 35 (4) | 33,38 (3,6) | 37,57 (4,4) | |
| Duración del estudio (min) | 49 (15) | 52 (17,5) | 44 (8,6) | 0,338 |
| Volumen inyectado (ml) | 26 (16) | 35,29 (21,5) | 18,7 (3) | 0,026 |
| Presión intrauterina (psi) | 10 (9) | 14 (14) | 8,6 (3,6) | 0,742 |
| Escala de dolor | 30 (19) | 20,86 (15,9) | 36,54 (17,8) | 0,145 |
Los valores se expresan como media (desvío estándar)
De los 22 casos, 2 HSG-RM y 1 cromotubación no se pudieron realizar, por lo que la tasa de éxito fue del 91% para la HSG-RM y del 95% para la cromotubación. La incapacidad de realizar la HSG-RM se produjo por el desplazamiento del catéter debido a orificios cervicales complacientes, mientras que el fracaso de la cromotubación se debió a la necesidad de convertir la cirugía en una laparotomía.
El volumen inyectado fue significativamente diferente entre las pacientes con un útero aumentado de tamaño por leiomiomas y aquellas con un útero de tamaño normal (fig. 2; tabla 2). El tiempo de exploración y el dolor no variaron significativamente.
Imágenes sagitales y axiales ponderadas en T2 y reconstrucción de proyección de máxima intensidad (MIP) de (a, c y e) un útero normal y (b, d y f) un útero aumentado de tamaño. Los leiomiomas (flechas en b y d) son claramente identificados en la RM y aumentan el tamaño del útero y de la cavidad uterina, la cual aparece deformada en la imagen MIP, al observarse el contorno del leiomioma dominante (puntas de flecha). Los úteros aumentados de tamaño requirieron más inyección de contraste que los de tamaño normal para poder realizar la HSG-MR en nuestro grupo de estudio.
Los datos globales e individuales de sensibilidad y especificidad de la HSG-RM aparecen en la tabla 3 y la concordancia entre la HSG-RM y la laparoscopia se muestra en la tabla 4.
Sensibilidad y especificidad de la histerosalpingografía por resonancia magnética
| Sensibilidad | Intervalo de confianza 95% | Especificidad | Intervalo de confianza 95% | |
|---|---|---|---|---|
| Cotte global | 100 | 2–100 | 100 | 94,5–100 |
| Cotte izquierda | 100 | 51–100 | 100 | 94,2–100 |
| Cotte derecha | 25 | 0–91,9 | 93,3 | 74,2–100 |
Según la cromotubación: 1/19 presentó obstrucción tubaria bilateral, 1/19 tuvo obstrucción tubaria unilateral izquierda y 3/19 desarrollaron obstrucción tubaria unilateral derecha.
Concordancia entre la histerosalpingografía por resonancia magnética y la cromotubación
| Concordancia | |
|---|---|
| Morfología uterina (normal vs. alterada) | 100% |
| Tipo de morfología | 100% |
| Tamaño del útero | 86% |
| Miomas (presencia vs. ausencia) | 95% |
| Número de miomas* | 31% |
| Adenomiosis* (presencia vs. ausencia) | 95% |
| Hidrosálpinx (presencia vs. ausencia) | 91% |
| Adherencias† (presencia vs. ausencia) | 50% |
| Endometriosis (presencia vs. ausencia) | 82% |
| Patología ovárica no endometriósica (presencia vs. ausencia) | 91% |
Se constataron 2 complicaciones menores (sangrado clínicamente irrelevante) en los 22 casos a las 72 horas de seguimiento y ninguna complicación importante. Las pacientes se refirieron al sangrado como un manchado que duró las primeras 24 horas y desapareció espontáneamente una vez transcurrido ese lapso.
La aceptación del método fue alta: el 91% refirió que repetiría el estudio “seguramente” (77%) o “muy probablemente” (14%). En las mujeres que ya se habían sometido a una histerosalpingografía con anterioridad el porcentaje fue del 86% (6/7).
DiscusiónNuestros resultados iniciales en el rendimiento diagnóstico de la HSG-RM para la evaluación de la permeabilidad tubaria han demostrado una alta sensibilidad y especificidad en comparación con el verdadero método de referencia para esta evaluación, la laparoscopia con cromotubación (figs. 1 y 3). Aun cuando se consideró cada trompa de Falopio por separado, y pese a no poder visualizar en algunas pacientes el contorno mismo de la trompa, se observó una alta sensibilidad y especificidad para la trompa izquierda y una alta especificidad para la derecha. La causa de la baja sensibilidad observada en esta última aún se desconoce y amerita más investigaciones con una muestra poblacional más grande.
(a) Reconstrucción de proyección de máxima intensidad y (b) reconstrucción volumétrica en una paciente de 29 años de edad con antecedentes de endometriosis y anexectomía derecha. La falta de paso de gadolinio a la trompa de Falopio derecha concuerda con sus antecedentes médicos. También se observa falta de derrame del contraste desde la trompa de Falopio izquierda, que se ve levemente dilatada. La cromotubación confirmó el hallazgo.
Si bien otros estudios han analizado la capacidad de la HSG-RM para evaluar la permeabilidad tubaria y ya han arrojado buenos resultados, el uso de un patrón de referencia defectuoso, como la HSG convencional, dejaba margen para una duda razonable con respecto a su verdadera capacidad, por lo que no se podía efectuar una recomendación basada en pruebas sólidas1,8,10–15. No obstante, el cotejo de nuestros resultados con los publicados (que comparan la HSG-MR con la HSG convencional sola o una combinación de HSG convencional y laparoscopia) identifica un alto grado de concordancia en tanto el derrame positivo se diagnostica correctamente con una especificidad del 100% o una cifra cercana a este porcentaje11–13.
La confrontación de nuestros resultados sobre obstrucción tubaria con los de los otros autores no se pudo realizar debido a que en esos trabajos la HSG-RM no fue el estudio inicial o no se realizó laparoscopia a las pacientes con obstrucción unilateral11,12,15. Asimismo, algunos autores detectaron trompas más permeables con la HSG-RM que con la HSG convencional, lo que se atribuyó a un mayor contraste del tejido o a un resultado secundario del procedimiento inicial11,12. También podríamos suponer que en los casos de nuestro estudio en los que la HSG-RM mostró obstrucción unilateral (n=3) y la laparoscopia mostró permeabilidad, la eliminación de la obstrucción podría haber sido alcanzada por la HSG-RM, pero se requieren más estudios y un mayor número de pacientes para avalar esta suposición.
Además de permitir la visualización de la permeabilidad tubaria sin yodo ni radiación, la HSG-RM ayudó a detectar enfermedades previamente desconocidas en la población en estudio, tal como han referido estudios previos11. Específicamente en nuestro caso, en hasta el 23% se detectó una afección que las pacientes desconocían tener (lo que refuerza la capacidad potencial de este procedimiento para convertirse en el único examen requerido para las pacientes con problemas de fertilidad). Asimismo, la mayoría de los hallazgos informados en la HSG-RM se correlacionó con los informados en la cirugía. Solo se encontró una baja correlación de la HSG-RM con la cirugía en el caso de las adherencias peritoneales, ya que no se pudieron detectar las adherencias delgadas mediante las secuencias de RM, con lo cual hubo una subestimación de la endometriosis pélvica.
Pese a que en la actualidad el gadolinio no se comercializa para uso intrauterino, muchos informes han demostrado su utilización segura como sustituto del yodo en pacientes alérgicas en la HSG convencional y en la HSG-RM, así como también se ha comprobado en animales que no afecta la función reproductiva1,8,10–14,16–19.
En nuestro estudio, el gadolinio se empleó en una dilución 1:100, como en otras publicaciones, ya que con esa concentración tiene capacidad diagnóstica11,12. Cabe destacar que esta dilución es significativamente más baja que cuando se emplea el gadolinio como sustituto del yodo (en cuyo caso no se realiza dilución debido a la menor densidad del Gd)17,18. El volumen medio empleado en nuestro estudio fue de 26ml, aunque se requirieron mayores volúmenes (media: 35,29ml) para úteros aumentados de tamaño. Esto debe ser tenido en cuenta cuando se realiza la prueba en úteros miomatosos o aumentados de tamaño por otras patologías (por ej. adenomiosis).
Con respecto a la duración del estudio, la media en nuestro caso fue más prolongada que la de otros estudios publicados8. Sin embargo, nuestro protocolo de examen incluía una RM pélvica de rutina que representaba el 80% o más del examen de RM. Suponemos que una vez que la HSG-RM se introduzca en nuestra rutina clínica, un protocolo de examen rápido con turbo eco espín en ponderación T2 en tres planos y las secuencias utilizadas para la permeabilidad tubaria bastarán para evaluar al 90% de las pacientes en exámenes de no más de 15 minutos de duración. Aquellos casos que requieran un estudio más detallado podrían completar la HSG-RM con un protocolo de RM pélvica completa e inyección intravenosa de Gd en un día posterior.
A su vez, en nuestro grupo de estudio la secuencia 3D con recuperación de inversión atenuada de flujo (FLAIR), de aproximadamente 4 minutos, fue parte del protocolo de examen a fin de evaluar los datos de Rouanet De Lavit et al.20 sobre una mejor visualización del tejido endometrial utilizando esta secuencia, por lo que esto también influyó en nuestros tiempos de estudio. Pese a todo, ninguna paciente interrumpió el examen por la duración prolongada del examen.
El dolor fue evaluado con una escala analógica visual. Esta mostró una gran tolerabilidad (media 30/100) y tuvo una buena correlación con trabajos publicados previamente, aunque ninguno de ellos había evaluado el dolor con tanta objetividad13,14. La tasa de aceptación del procedimiento, medida mediante un cuestionario telefónico en el que se les preguntaba si repetirían el estudio en el futuro, también coincide con la literatura ya publicada8.
El principal punto débil de este trabajo es la reducida población. Esto no nos permite concluir con certeza que la sensibilidad y especificidad de la HSG-RM sean las que demuestran nuestros resultados. Asimismo, la pequeña cantidad de pacientes y la ausencia de falso positivos y falso negativos en la estimación de la sensibilidad de la prueba de Cotte global e izquierda da como resultado un gran intervalo de confianza. Se prevé que este valor sea similar al referido en la HSG convencional si a futuro en este estudio en curso comienzan a aparecer en las pacientes un mayor número de falso positivos y falso negativos. Sin embargo, ninguna otra publicación sobre HSG-RM ha comparado todas sus pacientes con la cromotubación, que es el método de referencia actualmente aceptado para la permeabilidad tubaria y el que se utilizó para evaluar en su momento la HSG convencional6.
Otra debilidad a mencionar en este estudio es que se utilizó solo un resonador 1.5T. Esto significa que, aunque no se prevén peores, nuestros resultados podrían no ser un predictor confiable de la performance diagnostica de las HSG-RM realizadas con resonadores 3T.
Por último, si bien se utilizó una secuencia dinámica para evaluar el correcto llenado del útero con gadolinio, carecemos de la gran evaluación dinámica que proporciona la radioscopia durante la HSG convencional con un panorama general y el avance nítido del contraste por cada trompa de Falopio. Pese a ello, hemos observado que la evaluación individual de cada trompa de Falopio no es imposible sin esa información. Se espera que con la evolución de las secuencias y la tecnología de la RM surja una secuencia apropiada para visualizar y evaluar el avance del contraste por las trompas de Falopio.
ConclusiónLa HSG-RM ha demostrado en nuestro estudio ser una alternativa factible y segura de la HSG convencional o virtual, la histerosonografía y la cromotubación. Posee alta sensibilidad y especificidad globales para la detección de la permeabilidad tubaria, una tasa de éxito alta y una gran aceptación por parte de las pacientes, al mismo tiempo que es capaz de evaluar la pelvis femenina para detectar otras enfermedades concomitantes que afectan la fertilidad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés, excepto el Dr. Kohan que declara como posible conflicto de interés ser miembro del Comité de Redacción de la Revista Argentina de Radiología.