Nuestro objetivo fue mostrar y describir casos de astrocitomas pilocíticos (AP) supra e infratentoriales en sus formas típicas y atípicas de presentación en resonancia magnética y tomografía computada. Para ello, fueron seleccionados de nuestra casuística 32 pacientes: 24 tuvieron diagnóstico confirmado de AP por anatomía patológica y los 8 restantes mostraban gliomas de la vía óptica, por lo que el AP era el diagnóstico presuntivo más relevante. Veinte pacientes eran de sexo masculino y 12 de sexo femenino, con un rango etario entre los 10 meses y los 65 años. A todos se les pidió una resonancia magnética de cerebro con gadolinio, solo a 6 se les realizó difusión y espectroscopia, y en 6 también se llevó a cabo una tomografía computada.
Las localizaciones de los AP seleccionados (n = 32) fueron: vía óptica y región hipotálamo-quiasmática (n = 17), cerebelo (n = 7), tálamo (n = 6) y parénquima (n = 2).
En la resonancia magnética, la mayoría de los AP se presentaron como lesiones sólido-quísticas, iso-hipointensas en ponderación T1 e hiperintensas en ponderación T2 y mesencéfalo talámico, con realce poscontraste.
Cuatro pacientes presentaron características atípicas: 1 AP cerebeloso sólido con calcificaciones, 1 AP hipotalámico en un niño sin neurofibromatosis tipo 1 ni realce poscontraste, y 1 AP parenquimatoso en una mujer de 65 años.
Los AP son gliomas de grado I, según la clasificación de la Organización Mundial de la Salud. Sus localizaciones más frecuentes son la vía óptica, la región hipotálamo-quiasmática y la fosa posterior. Son tumores circunscriptos, sólido-quísticos, de baja celularidad y, en general, de lento crecimiento.
Our purpose is to illustrate and describe the typical and atypical imaging findings of supra and infratentorial pilocytic astrocytoma (PA) with computed tomography (CT) and magnetic resonance imaging (MRI). For this, 32 patients with PA from our case series were selected. Twenty-four patients had confirmed PA from histologic analysis. The remaining 8 patients presented optic pathway gliomas and PA was the most accurate presumptive diagnosis. All patients, 20 male and 12 female (age range 10 months-65 years), underwent unenhanced and enhanced MRI. Diffusion-weighted images and MR spectroscopy (MRS) were performed in 6 patients, and 6 patients underwent CT.
The locations of the PA selected (n = 32) were: optic pathway and hipotalamous-quiasmatic region (n = 17), cerebellum (n = 7), talamous (n = 6) and cerebral hemisphere (n = 2).
At MRI most PA appeared as solid-cystic masses, iso to hypointense in T1-weighted images and hyperintense in T2-weighted images and FLAIR, with post-contrast enhancement.
Four patients presented atypical characteristics: 1 solid cerebellum PA with calcifications, 1 hypothalamus PA in a child without NF1 with no contrast enhancement and 1 cerebral hemisphere PA in a 65 year old woman.
The PA are regarded as grade I tumors in the WHO classification. The optic pathway and the hypothalamic-quiasmatic region, as well as the posterior fossa are the most frequent locations. PA are typically well-circumscribed and solid-cystic lesions with low cellularity and slow growth.
Los astrocitomas pilocíticos (AP) son tumores de lento crecimiento, altamente vascularizados y bien circunscriptos, que desplazan a los tejidos circundantes. Según la clasificación de la Organización Mundial de la Salud, se consideran gliomas grado I. Presentan baja celularidad y actividad mitótica, y es raro que metastaticen. De manera excepcional, pueden sufrir una transformación maligna1,2.
Son más frecuentes en niños y adultos jóvenes, ya que en el 75% se manifiestan en las primeras 2 décadas de vida. No presentan predilección de sexo1.
La mayoría de los AP se ubican cerca de la línea media, generalmente emergiendo del cerebelo, nervios ópticos, quiasma óptico, alrededor del tercer ventrículo, región hipotalámica o tálamos1,3.
El propósito del presente trabajo es mostrar una serie de casos y realizar una descripción sobre los AP supra e infratentoriales en sus formas típicas y atípicas de presentación en resonancia magnética (RM) y tomografía computada (TC).
Materiales y métodosPara el presente trabajo fueron seleccionados de nuestra casuística 32 pacientes con AP, cuyo diagnóstico fue confirmado por anatomía patológica, excepto en 8 casos de gliomas de la vía óptica en los que no se realizó la biopsia debido a que el AP era el diagnóstico presuntivo más relevante. Veinte pacientes eran de sexo masculino y 12 de sexo femenino, con un rango etario entre los 10 meses y los 65 años. Todos contaron con una RM de cerebro con gadolinio, pero solo en 6 se realizó difusión y espectroscopia, y en 6 también se llevó a cabo una TC.
Ocho pacientes presentaban como enfermedad de base una neurofibromatosis (NF) tipo 1. De estos, 7 tenían un AP que comprometía la vía óptica y 1 evidenciaba un AP ubicado en la región tálamo-mesencefálica.
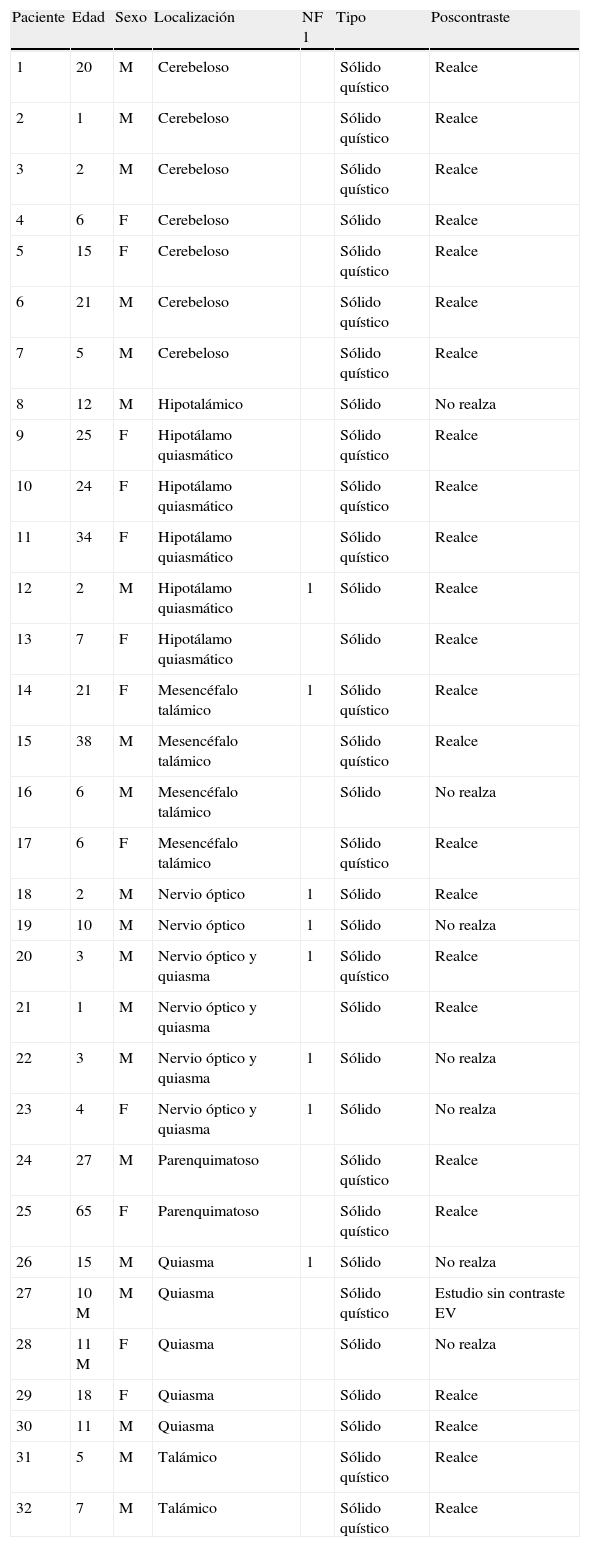
ResultadosLos sitios de origen de los AP de nuestra muestra (n = 32) fueron: 17 en la vía óptica y región hipotálamo-quiasmática, 7 en el cerebelo, 6 en los tálamos y 2 en el parénquima (tabla 1).
Nuestra casuística de astrocitomas pilocíticos
| Paciente | Edad | Sexo | Localización | NF 1 | Tipo | Poscontraste |
| 1 | 20 | M | Cerebeloso | Sólido quístico | Realce | |
| 2 | 1 | M | Cerebeloso | Sólido quístico | Realce | |
| 3 | 2 | M | Cerebeloso | Sólido quístico | Realce | |
| 4 | 6 | F | Cerebeloso | Sólido | Realce | |
| 5 | 15 | F | Cerebeloso | Sólido quístico | Realce | |
| 6 | 21 | M | Cerebeloso | Sólido quístico | Realce | |
| 7 | 5 | M | Cerebeloso | Sólido quístico | Realce | |
| 8 | 12 | M | Hipotalámico | Sólido | No realza | |
| 9 | 25 | F | Hipotálamo quiasmático | Sólido quístico | Realce | |
| 10 | 24 | F | Hipotálamo quiasmático | Sólido quístico | Realce | |
| 11 | 34 | F | Hipotálamo quiasmático | Sólido quístico | Realce | |
| 12 | 2 | M | Hipotálamo quiasmático | 1 | Sólido | Realce |
| 13 | 7 | F | Hipotálamo quiasmático | Sólido | Realce | |
| 14 | 21 | F | Mesencéfalo talámico | 1 | Sólido quístico | Realce |
| 15 | 38 | M | Mesencéfalo talámico | Sólido quístico | Realce | |
| 16 | 6 | M | Mesencéfalo talámico | Sólido | No realza | |
| 17 | 6 | F | Mesencéfalo talámico | Sólido quístico | Realce | |
| 18 | 2 | M | Nervio óptico | 1 | Sólido | Realce |
| 19 | 10 | M | Nervio óptico | 1 | Sólido | No realza |
| 20 | 3 | M | Nervio óptico y quiasma | 1 | Sólido quístico | Realce |
| 21 | 1 | M | Nervio óptico y quiasma | Sólido | Realce | |
| 22 | 3 | M | Nervio óptico y quiasma | 1 | Sólido | No realza |
| 23 | 4 | F | Nervio óptico y quiasma | 1 | Sólido | No realza |
| 24 | 27 | M | Parenquimatoso | Sólido quístico | Realce | |
| 25 | 65 | F | Parenquimatoso | Sólido quístico | Realce | |
| 26 | 15 | M | Quiasma | 1 | Sólido | No realza |
| 27 | 10 M | M | Quiasma | Sólido quístico | Estudio sin contraste EV | |
| 28 | 11 M | F | Quiasma | Sólido | No realza | |
| 29 | 18 | F | Quiasma | Sólido | Realce | |
| 30 | 11 | M | Quiasma | Sólido | Realce | |
| 31 | 5 | M | Talámico | Sólido quístico | Realce | |
| 32 | 7 | M | Talámico | Sólido quístico | Realce |
EV: endovenoso; NF: neurofibromatosis.
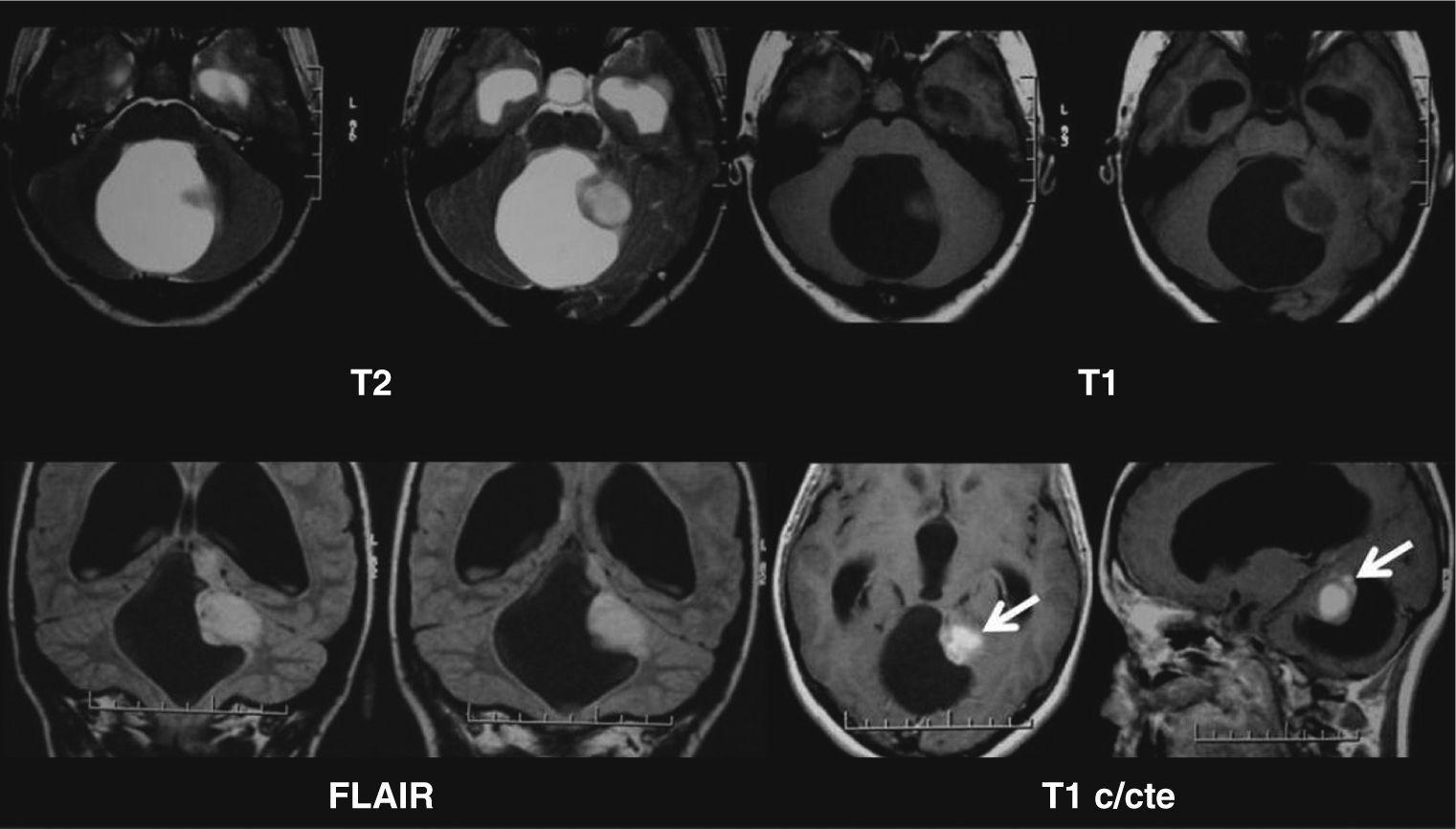
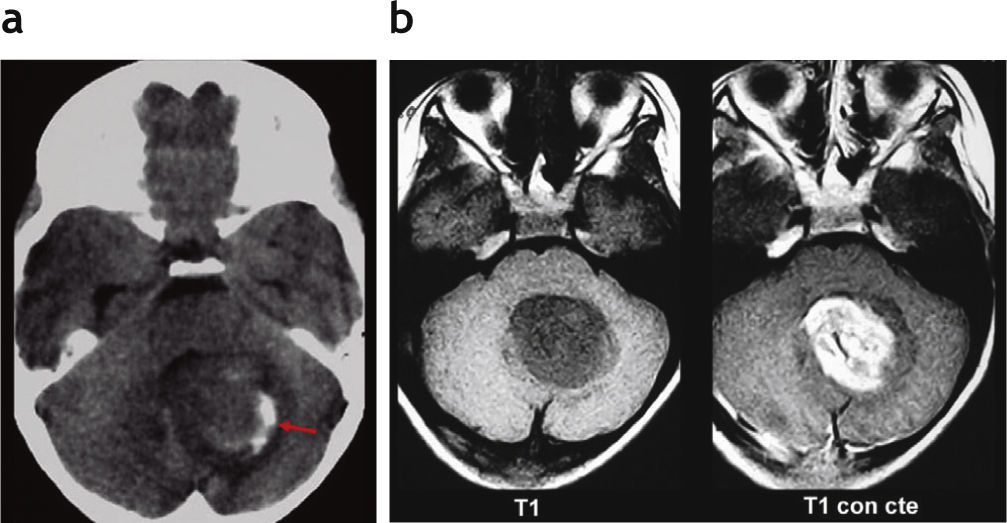
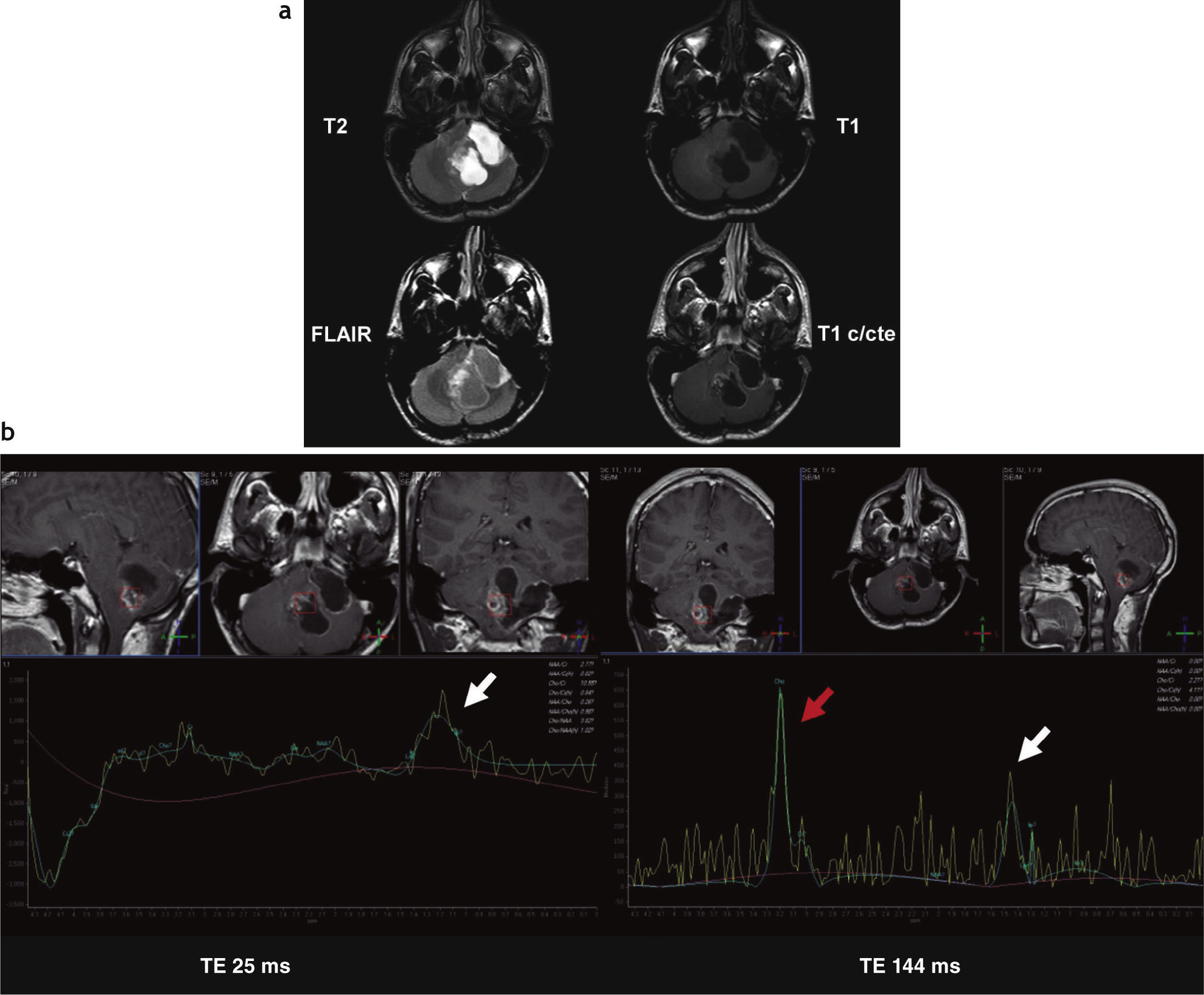
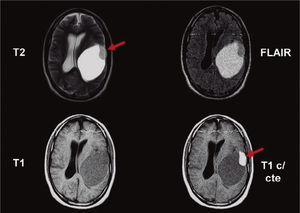
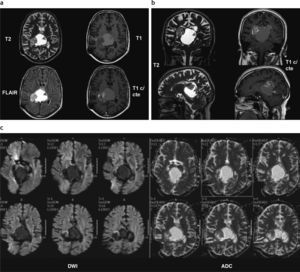
Dentro de los AP cerebelosos (n = 7), 6 tenían componente sólido-quístico (fig. 1) y 1 componente sólido con calcificación de características atípicas (fig. 2). En todos los pacientes se identificó un realce heterogéneo de la porción sólida del tumor y uno periférico de la porción quística. En un caso se trató de una recidiva con componente predominantemente quístico de un AP vermiano operado (fig. 3).
Astrocitoma pilocítico cerebeloso. Resonancia magnética: se observa una lesión sólido-quística en el cerebelo, hipointensa en ponderación T1 e hiperintensa en ponderación T2 y FLAIR en la porción sólida. La lesión colapsa el cuarto ventrículo y presenta realce intenso del componente sólido poscontraste (flecha).
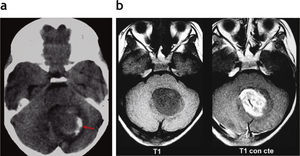
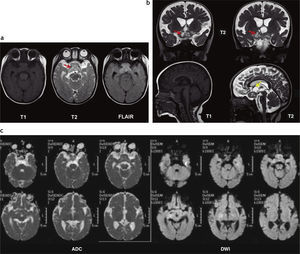
Astrocitoma pilocítico cerebeloso sólido. (a) Tomografía computada: se observa una imagen sólida hipodensa, localizada en el hemisferio cerebeloso izquierdo y el vermis, asociada a un área de calcificación periférica (flecha). (b) En la resonancia magnética la lesión es hipointensa en ponderación T1 y presenta un realce significativo poscontraste.
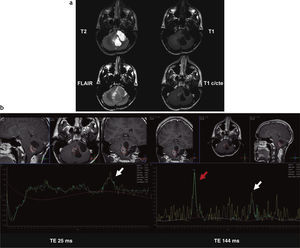
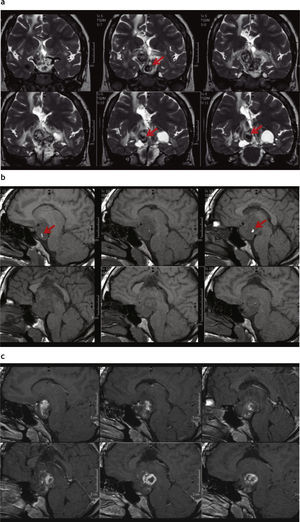
Astrocitoma pilocítico cerebeloso (recidiva posquirúrgica). (a) Resonancia magnética en el hemisferio cerebeloso izquierdo y el vermis cerebeloso, se observa una lesión heterogénea, predominantemente quística, bilobulada, hipointensa en ponderación T1 e hiperintensa en ponderación T2 y FLAIR (alto contenido proteico), con realce periférico poscontraste. (b) En la espectroscopia (tiempo de eco corto y largo), se observa un incremento de los picos de colina (flecha roja) y de láctico y lípidos (flecha blanca).
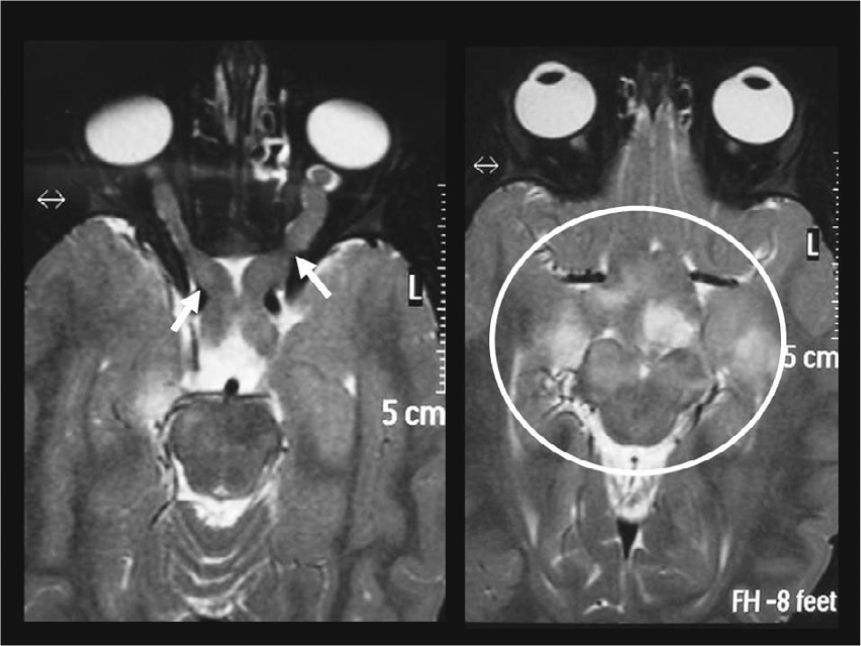
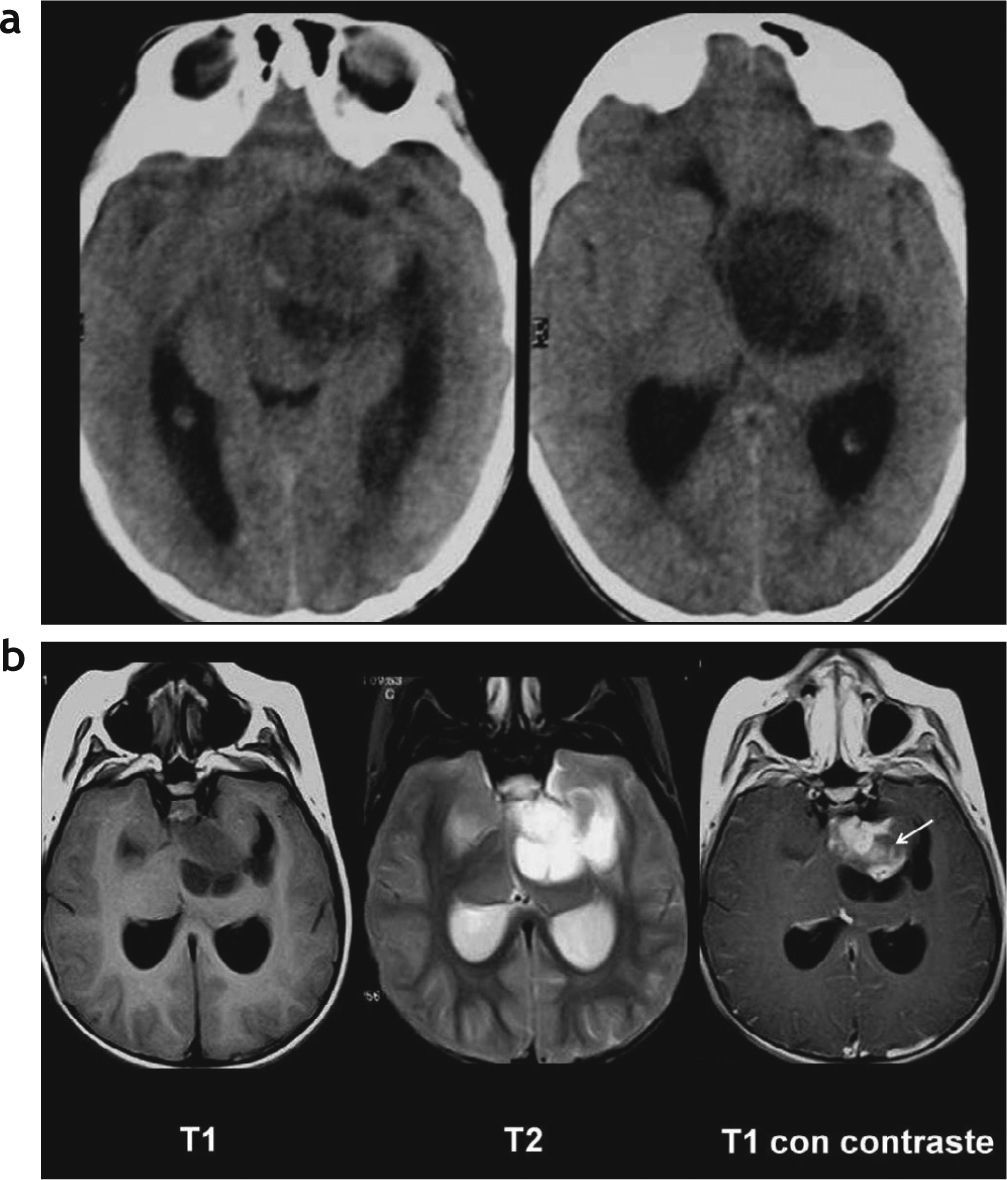
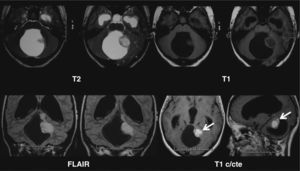
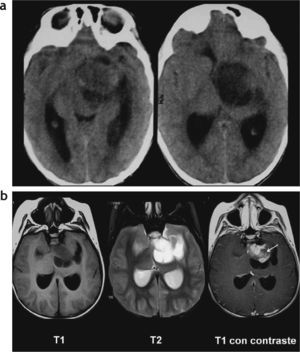
Entre los AP ubicados en la vía óptica y región hipotálamo-quiasmática (n = 17), 2 casos evidenciaron únicamente compromiso de los nervios ópticos, con un incremento del volumen e intensidad de señal en ponderación T2 en los nervios ópticos, sin realce poscontraste. En 5 casos se observó solo compromiso quiasmático con un incremento del volumen del quiasma óptico (3 sin realce poscontraste y 2 con realce intenso) y 4 casos mostraron compromiso tanto de los nervios ópticos como del quiasma (2 sin realce poscontraste (fig. 4) y 2 con realce en el quiasma (fig. 5). A su vez, 5 pacientes presentaron en la región hipotálamo-quiasmática tumores sólido-quísticos, con un intenso realce poscontraste (figs. 6 y 7). Solamente en un caso (un niño de 3 años) se identificó, en la región hipotalámica izquierda, un AP sólido de características atípicas, que protruía sobre el tercer ventrículo sin comprometer el quiasma y que se mostraba hiperintenso en ponderación T2 y FLAIR, sin presentar realce poscontraste endovenoso (fig. 8). Lo atípico de este caso era su localización y la ausencia de realce poscontraste.
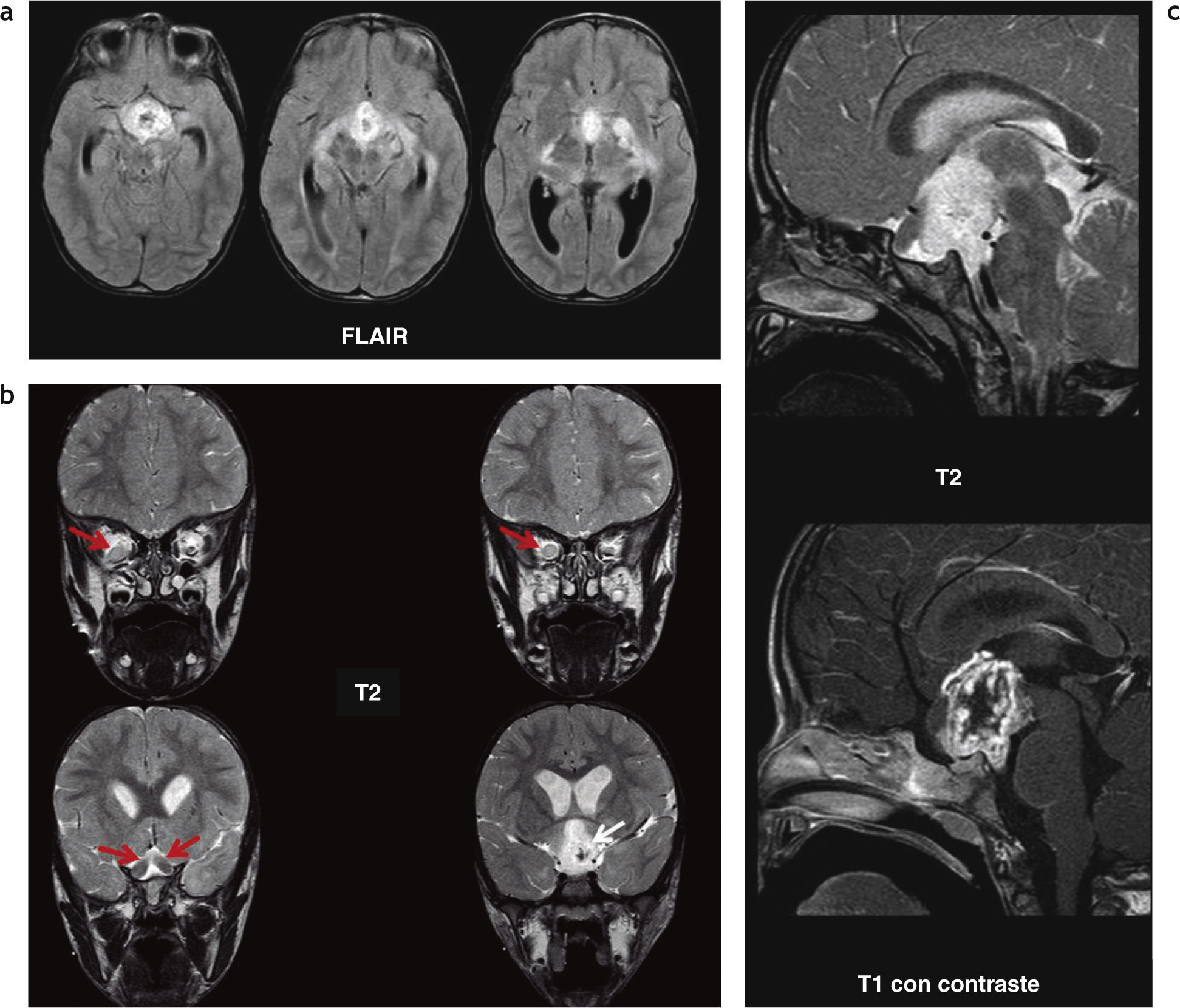
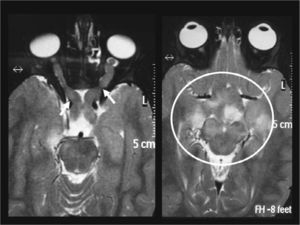
Astrocitoma pilocítico de la vía óptica en un paciente de 7 años con neurofibromatosis tipo 1: existe compromiso de ambos nervios ópticos (flechas blancas), observándose un incremento de su espesor. Además, se evidencia compromiso del quiasma óptico (círculo blanco), con un incremento en su volumen e intensidad de señal en ponderación T2.
Astrocitoma pilocítico de la vía óptica. Resonancia magnética: (a) en la secuencia FLAIR, se observa hiperintensidad de señal en el quiasma óptico y en las cintillas ópticas; (b) en la secuencia ponderada en T2, se evidencia un incremento del volumen de ambos nervios ópticos con predominio del lado derecho (flechas rojas), y también se identifica un incremento del tamaño del quiasma óptico, el cual es hiperintenso (flecha blanca); (c) en las secuencias en ponderación T2 y T1 poscontraste, se distingue una voluminosa imagen hiperintensa en ponderación T2, ubicada en la región hipotálamo-quiasmática, con extensión a la región selar y cisterna pretroncal, que presenta un realce heterogéneo poscontraste, con un área central hipocaptante, probablemente relacionada con la presencia de necrosis.
Astrocitoma pilocítico de la vía óptica. (a y b) Resonancia magnética: se observa una lesión heterogénea que compromete al quiasma, con un incremento del volumen del mismo asociado a una imagen quística ubicada en el tercer ventrículo (flecha amarilla); en la secuencia ponderada en T2 se constata la presencia de pequeños quistes en el quiasma óptico (flechas rojas); (c) en la secuencia de difusión no se observa restricción (hallazgo sugerente de baja celularidad).
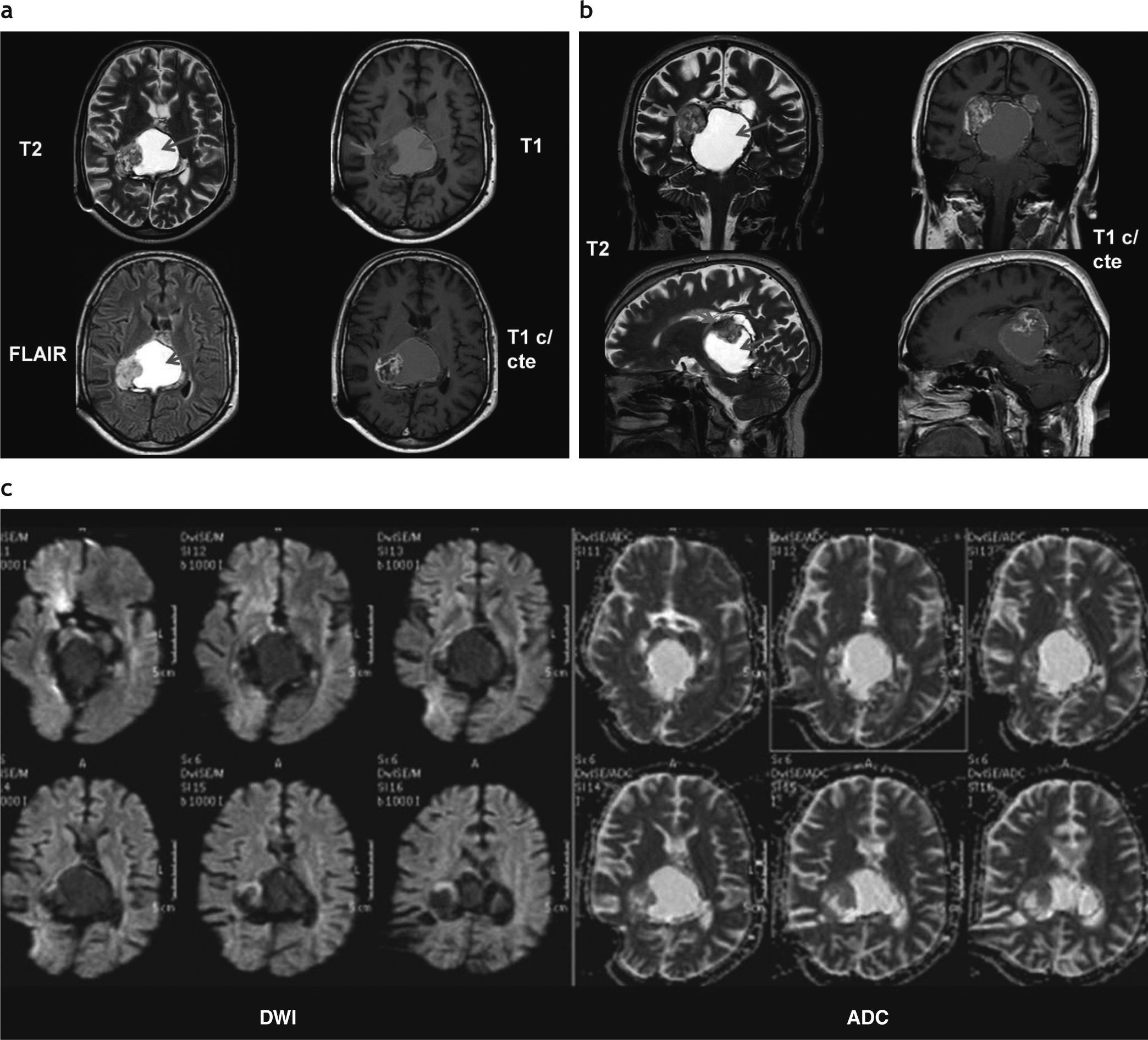
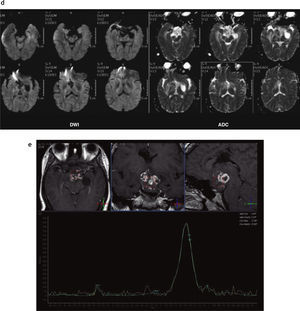
Astrocitoma pilocítico hipotálamo-quiasmático. En página anterior, resonancia magnética en secuencia ponderada en (a) T2, (b) T1 y (c) T1 con gadolinio, donde se observa una lesión heterogénea y sólida con un centro quístico/necrótico, localizada en la región hipotálamo-quiasmática, que presenta realce heterogéneo poscontraste. Se notan pequeñas áreas hipointensas en ponderación T2 e hiperintensas en ponderación T1, relacionadas con áreas de hemorragia (flechas rojas). En esta página, (d) en la difusión no presenta restricción de las moléculas de agua; (e) en la espectroscopia existe un incremento del pico de lípidos, en correlación con la presencia de necrosis.
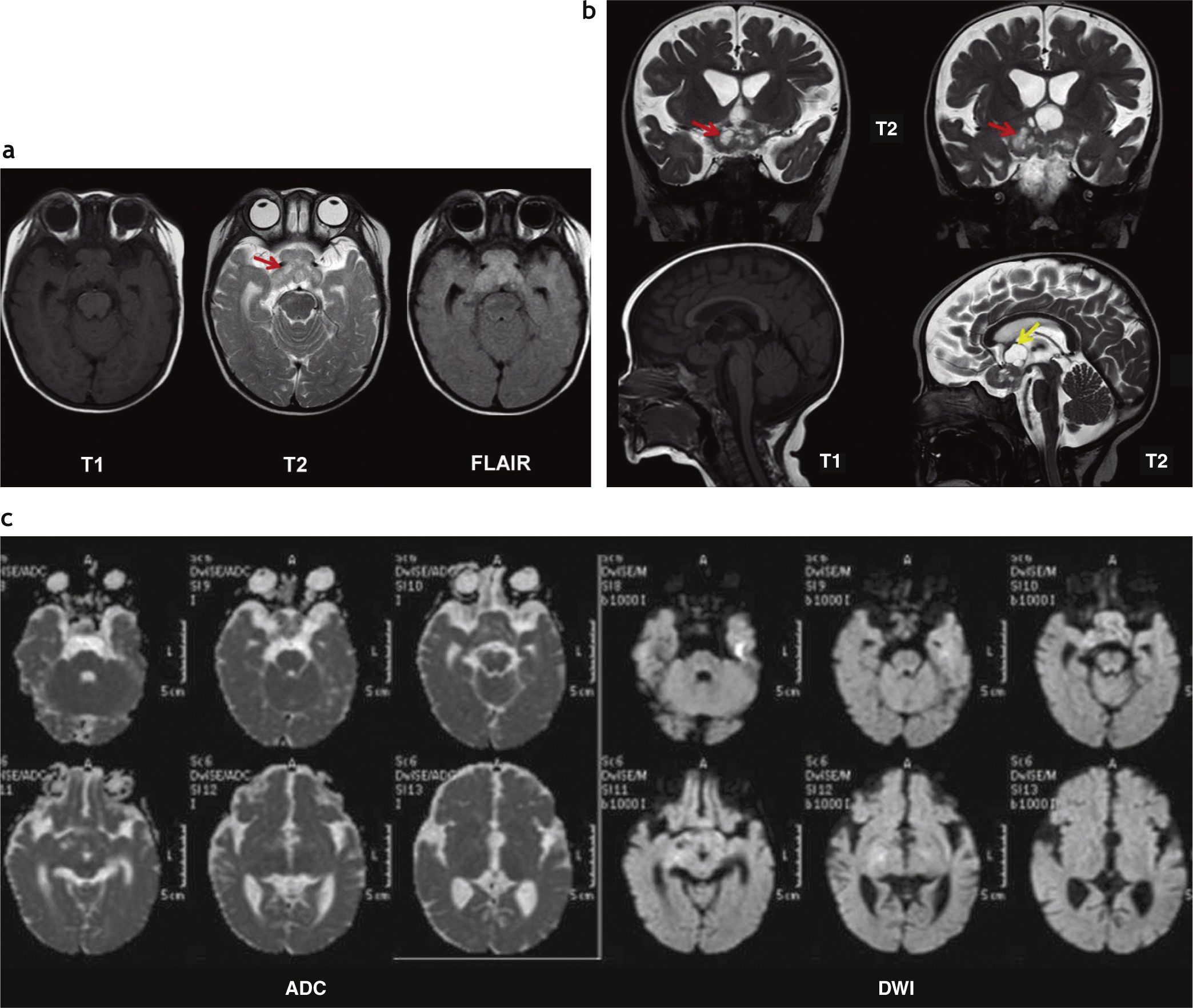
Astrocitoma pilocítico hipotalámico adyacente al tercer ventrículo. (a) Se observa una lesión heterogénea en la pared lateral izquierda del tercer ventrículo (flechas rojas), hipointensa en ponderación T1 e hiperintensa en ponderación T2, que no presenta realce luego de la administración de contraste endovenoso; (b) en la difusión no se observa restricción del movimiento de las moléculas de agua; (c) en la espectroscopia se observa un leve incremento del pico de colina y un descenso del pico de N-acetil aspartato en la secuencia PRESS con tiempo de eco largo.
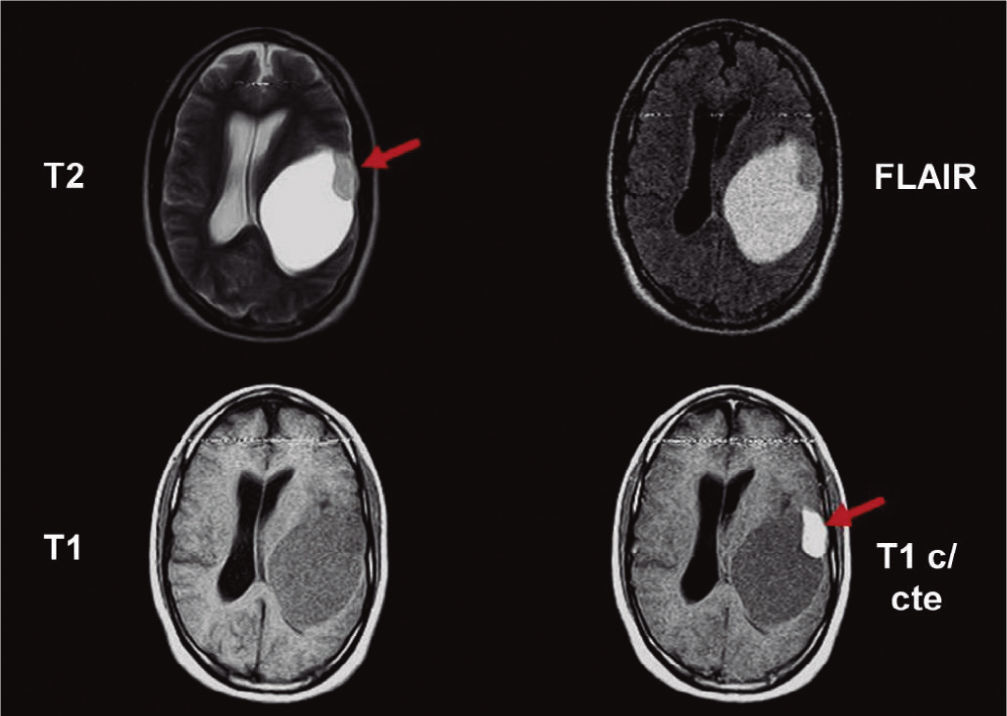
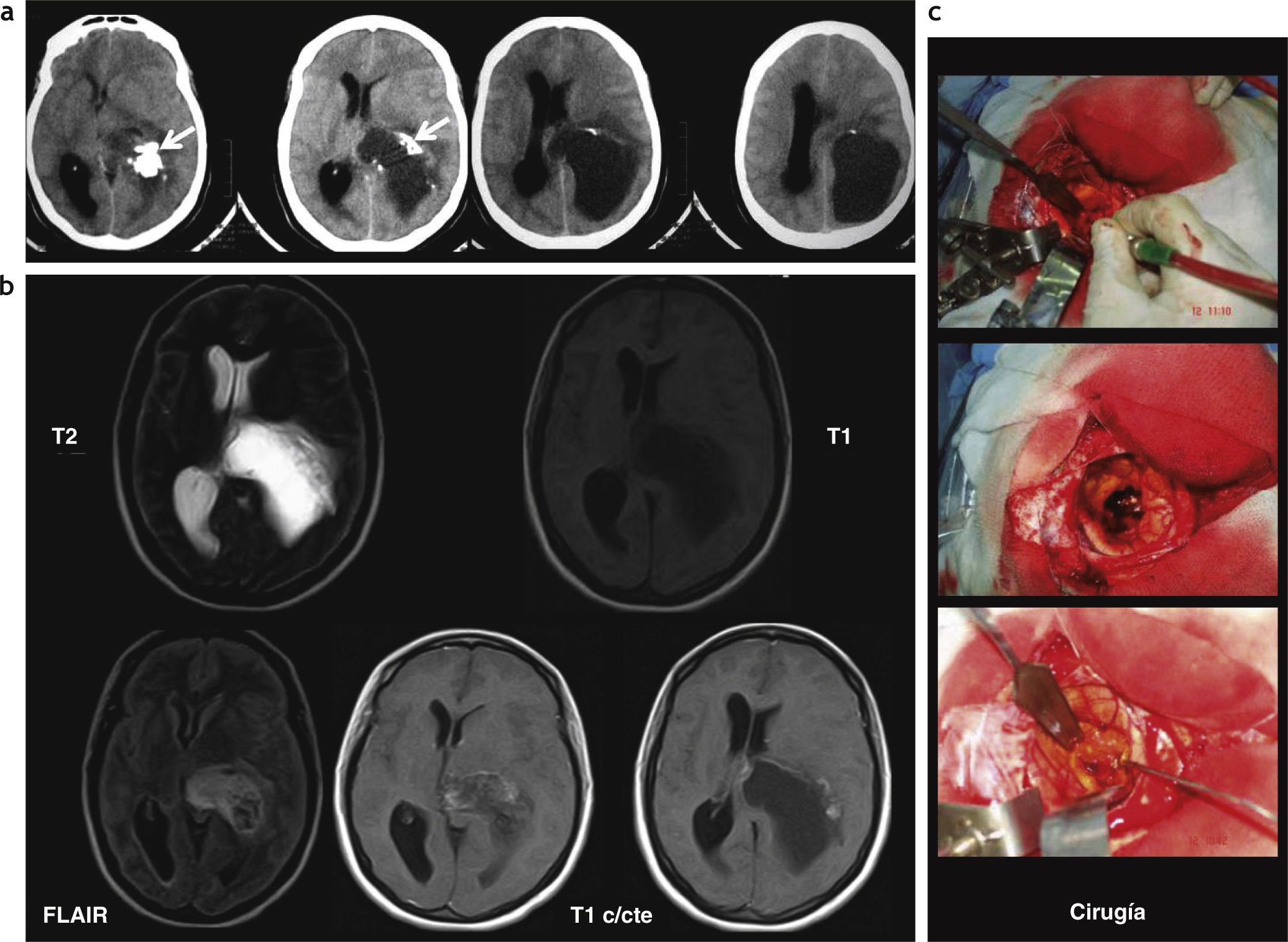
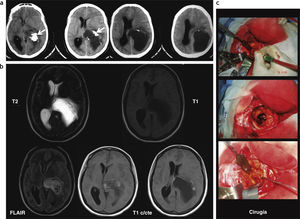
En 2 casos se identificaron AP parenquimatosos: uno, en una paciente de 20 de años, se ubicaba en la región parietotemporal izquierda, no tenía edema vasogénico y era predominantemente quístico, con un nódulo mural que reforzaba poscontraste (fig. 9); el segundo, en una paciente de 65 años, era sólido-quístico con calcificación y comprometía también el tálamo izquierdo (fig. 10). Lo atípico de este último caso era, además de su localización, la edad de la paciente en el momento de su diagnóstico, ya que los AP son más frecuentes en niños y jóvenes.
Astrocitoma pilocítico parenquimatoso. Resonancia magnética: en el hemisferio cerebral izquierdo, en la región temporoparietal, se identifica una imagen quística hiperintensa en ponderación T2 y FLAIR, e hipointensa en ponderación T1, que presenta un nódulo mural que realza poscontraste (flechas).
Astrocitoma pilocítico parenquimatoso. (a) En la tomografía computada se observa una lesión sólido-quística en la región temporoparietal izquierda, que presenta áreas de calcificación (flechas). Se identifica un discreto edema perilesional y un efecto de masa con desplazamiento de la línea media y colapso del asta posterior del ventrículo lateral homolateral; (b) en la resonancia magnética presenta hipointensidad en ponderación T1 e hiperintensidad en ponderación T2 y FLAIR con realce heterogéneo de la porción sólida poscontraste; (c) imágenes del acto quirúrgico donde se identifica el drenaje de la porción quística y la extracción de la porción sólida.
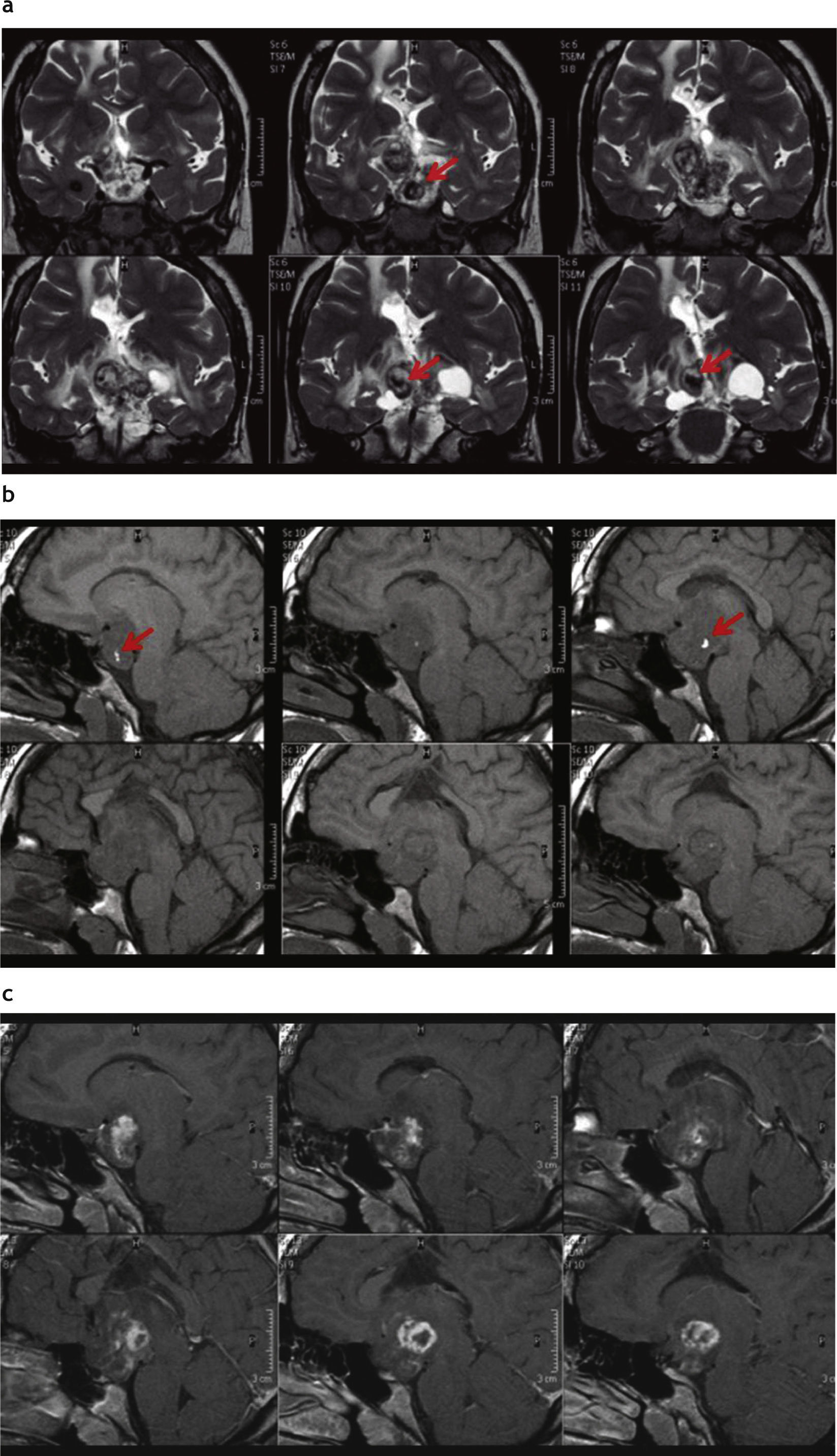
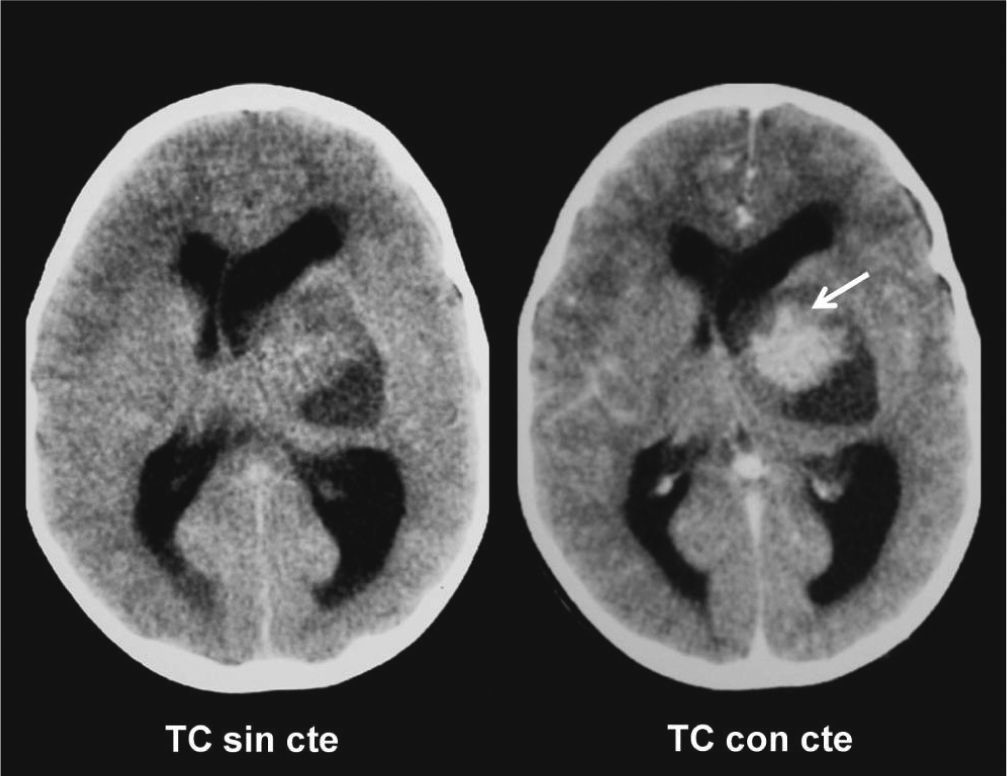
En la región tálamo-mesencefálica, se encontraron 6 casos: 3 tenían compromiso del tálamo y mesencéfalo (figs. 11 y 12), 1 era una lesión predominantemente quística con un nódulo mural que se originaba en el mesencéfalo y comprometía al tálamo derecho (fig. 13), y los 2 restantes se encontraban circunscriptos a los tálamos, sin compromiso mesencefálico. Con respecto a la forma de presentación, 5 eran sólido-quísticos con realce poscontraste endovenoso y 1, sólido sin realce poscontraste. De todos los tumores ubicados en esta región (n = 6), 3 se extendían también al núcleo lenticular homolateral.
Astrocitoma pilocítico tálamo-lenticular. Tomografía computada: se observa una lesión heterogénea sólido-quística en la región tálamo-lenticular izquierda que presenta un intenso realce del componente sólido poscontraste (flecha), está bien circunscripta y no tiene edema vasogénico asociado. La lesión provoca el colapso del tercer ventrículo, generando dilatación de los ventrículos laterales.
Astrocitoma pilocítico tálamo-lenticular. (a) Tomografía computada: en la región tálamo-lenticular izquierda se observa una lesión sólido-quística, cuya porción sólida es iso-hipodensa y comprime al tercer ventrículo, generando dilatación del sistema ventricular; (b) resonancia magnética: lesión sólido-quística cuya porción sólida es hipointensa en ponderación T1 e hiperintensa en ponderación T2, con realce heterogéneo poscontraste de la porción sólida (flecha).
Astrocitoma pilocítico mesencéfalo-talámico. (a y b) Resonancia magnética: se observa una lesión heterogénea predominantemente quística con un nódulo sólido heterogéneo (flecha roja), que se origina en el mesencéfalo y se extiende en sentido cefálico, comprometiendo el tálamo derecho. La parte quística del tumor es levemente hiperintensa en ponderación T1 y marcadamente hiperintensa en ponderación T2 y FLAIR, debido a la presencia de un alto contenido proteico-hemático (flecha azul). Su porción sólida presenta realce heterogéneo poscontraste; (c) en la difusión se observa una leve restricción del movimiento de las moléculas de agua en la porción sólida.
Con respecto a los casos estudiados con espectroscopia (n = 6), identificamos un descenso del pico de N-acetil aspartato (NAA) y un incremento del pico tanto de la colina en la porción sólida del tumor como de los lípidos y ácido láctico (1,3-1,5ppm). En el caso del AP hipotalámico izquierdo, al ser de consistencia sólida, no se observó un incremento del pico de lípidos y ácido láctico, pero sí se comprobó un incremento del pico de colina (con una relación colina/creatina de 1,3) y un descenso del pico de NAA (fig. 8).
En los pacientes estudiados con difusión se encontró una difusión facilitada en la porción quística del tumor y una similar al parénquima encefálico en la porción sólida. En el caso del AP hipotalámico izquierdo que protruía sobre el tercer ventrículo, se observó una difusión facilitada, sugerente de baja celularidad (fig. 8).
DiscusiónLos AP generalmente se presentan en la TC como lesiones bien delimitadas, redondeadas u ovales, con características sólido-quísticas y calcificaciones ocasionales. El 94% presenta un realce intenso del componente sólido tras la adminis-tración del contraste2,4.
En la RM, las lesiones se evidencian iso-hipointensas en ponderación T1 e hiperintensas en ponderación T2. Muestran escaso edema perilesional, en comparación con la neoplasias gliales de alto grado 1, y suelen presentar un realce intenso de la porción sólida y uno periférico de la porción quística.
Histológicamente, el AP muestra un patrón bifásico, compuesto por una combinación del tejido glial (con numerosas vacuolas, en ocasiones microquistes) y piloide compacto.
Este último está constituido por densas hojas de células bipolares elongadas que muestran un proceso fibrilar fino y abundantes fibras de Rosenthal1,4.
La resección completa es el objetivo en el tratamiento quirúrgico de los AP, ya que presentan excelente pronóstico, si se extirpan por completo. No obstante, aquellos que tienen una localización hipotálamo-quiasmática no son susceptibles de resección total, debido a su alta tasa de morbilidad y mortalidad asociada con la cirugía en esta región (que incluye daño de la glándula hipófisis, vía óptica, estructuras hipotalámicas y arterias carótidas).
Astrocitoma pilocítico cerebelosoEn los pacientes pediátricos, los astrocitomas más comunes son los cerebelosos (85%)1.
Estos AP se presentan típicamente como masas de aspecto quístico con un nódulo mural, se componen por uno o más quistes, y en algunos casos evidencian calcificaciones. La porción sólida tiene un tamaño y proporción variables, pudiendo ser desde un nódulo mural periférico al quiste hasta una lesión completamente sólida (esto último es menos frecuente).
Es extremadamente inusual la asociación entre AP cerebelosos y hemorragia, pero su presencia podría estar relacionada con una vasculatura anormal dentro del tumor5.
La espectroscopia en la porción sólida del tumor muestra una elevación del pico de colina y un descenso del pico de NAA. La relación colina/NAA suele estar elevada (variando entre 1,80 y 3,40), así como también la relación colina/ creatina (con valores similares a los mencionados). A su vez, en este tipo de tumores el pico de lactato también puede aumentar (evidenciando un doble pico en 1,33ppm), y es posible que la concentración de lípidos esté mínimamente elevada, aunque en menor medida que en el glioblastoma o la metástasis1,6.
Con respecto al comportamiento en la secuencia de difusión, en la porción quística existe una difusión facilitada, mientras que, según diversos autores, la porción sólida de los AP presenta un coeficiente aparente de difusión (ADC) dentro del rango de 1,13-1,92 × 10−3 mm2/s. Por su parte, Rum-bold et al. encontraron en los AP de fosa posterior valores de ADC en un rango de 1,4-2,09 × 10−3 mm2/s. Así, en la secuencia de difusión los AP suelen tener un valor de ADC más alto que los ependimomas y los meduloblastomas, en correlación con la celularidad tumoral (mayor en estos últimos)7–10.
La resección completa es el objetivo en el tratamiento quirúrgico de los AP, dado que si se extirpan completamente, presentan un excelente pronóstico, con una tasa de sobrevida a los 10 años de más del 94% y a los 20 años, del 79%1. Si se realiza una resección incompleta, este tipo de tumores puede volver a crecer e incluso diseminarse a través del sistema ventricular y las cisternas. Se estima que el 5-10% de los gliomas de bajo grado puede presentar diseminación leptomeníngea. Esta, según se cree, sería parte de la evolución natural de un astrocitoma pilocítico no tratado11. En nuestra serie, tuvimos un caso de un paciente operado de AP cerebeloso que recidivó, presentando diseminación en el vermis y el hemisferio cerebeloso izquierdo (fig. 3).
El principal diagnóstico diferencial que se ha de tener en cuenta es el hemangioblastoma, ya que suele presentarse como una lesión quística con un nódulo mural que refuerza poscontraste endovenoso.
Astrocitomas pilocíticos supratentorialesLos AP supratentoriales pueden localizarse en los nervios ópticos, la región hipotálamo-quiasmática, los ganglios de la base (tálamos) o el parénquima. En adultos, los AP son más frecuentes en el ámbito supratentorial.
Astrocitoma pilocítico de la vía óptica y región hipotálamo-quiasmáticaCuando se originan en el nervio óptico, los AP infiltran el nervio, produciendo agrandamiento fusiforme y acodamiento del mismo. En niños, es más probable que los AP de la vía óptica surjan en el nervio óptico, mientras que en adolescentes y adultos jóvenes lo común es que se originen en el quiasma óptico1.
La asociación de los AP con la NF tipo 1 es bien conocida. Es el tumor más frecuente de esta población (15-21%) y típicamente involucra al nervio óptico o al quiasma1,2,12.
En los gliomas de la vía óptica hay diferencias entre los pacientes con o sin NF tipo 1. Cuando la enfermedad está presente, los gliomas de la vía óptica se caracterizan por incrementar el volumen del nervio óptico y su tortuosidad, debido a que existe una infiltración circunferencial perineural que se extiende al espacio subaracnoideo. Generalmente, la porción central del nervio óptico se encuentra preservada. En la RM suelen verse isointensos en ponderación T1 e hiperintensos en ponderación T2 por la gliomatosis. En el quiasma óptico estos tumores son pequeños y homogéneos, no tienen componente quístico y presentan realce en algunos casos13. En nuestra casuística hubo 8 pacientes con NF tipo 1: en 7 el AP comprometía la vía óptica y en 1 se ubicaba en la región tálamo-mesencefálica. Con respecto a los AP de la vía óptica, 6 presentaban componente sólido y 1 era sólido-quístico; en 4 casos no se evidenció realce poscontraste. En pacientes sin NF tipo 1, las características de estos tumores son similares a los AP de otras localizaciones, dado que se evidencian como masas bien delimitadas con componente sólido-quístico y realce poscontraste. Histológicamente, estos tumores crecen en forma intraneural13.
Los AP pueden afectar también al hipotálamo. En este caso, aparecen como tumores bien circunscriptos con componente sólido. Pueden contener quistes y realzan en forma heterogénea poscontraste. Cuando se encuentran en esta localización, clínicamente suelen manifestar retraso en el desarrollo, además de presentar los síntomas provocados por el efecto de masa ocupante14.
Mostramos un caso poco frecuente y de características atípicas, localizado en la región hipotalámica izquierda, con protrusión sobre el tercer ventrículo. Este tumor era sólido, sin componente quístico y no realzaba poscontraste endovenoso. En el mapa de ADC tuvo una difusión facilitada y en la espectroscopia la relación colina/creatina fue de 1,3. Ambos hallazgos fueron coincidentes con su baja celularidad (incluso más baja que la de un AP de características típicas) (fig. 8). Su anatomía patológica fue confirmada por biopsia.
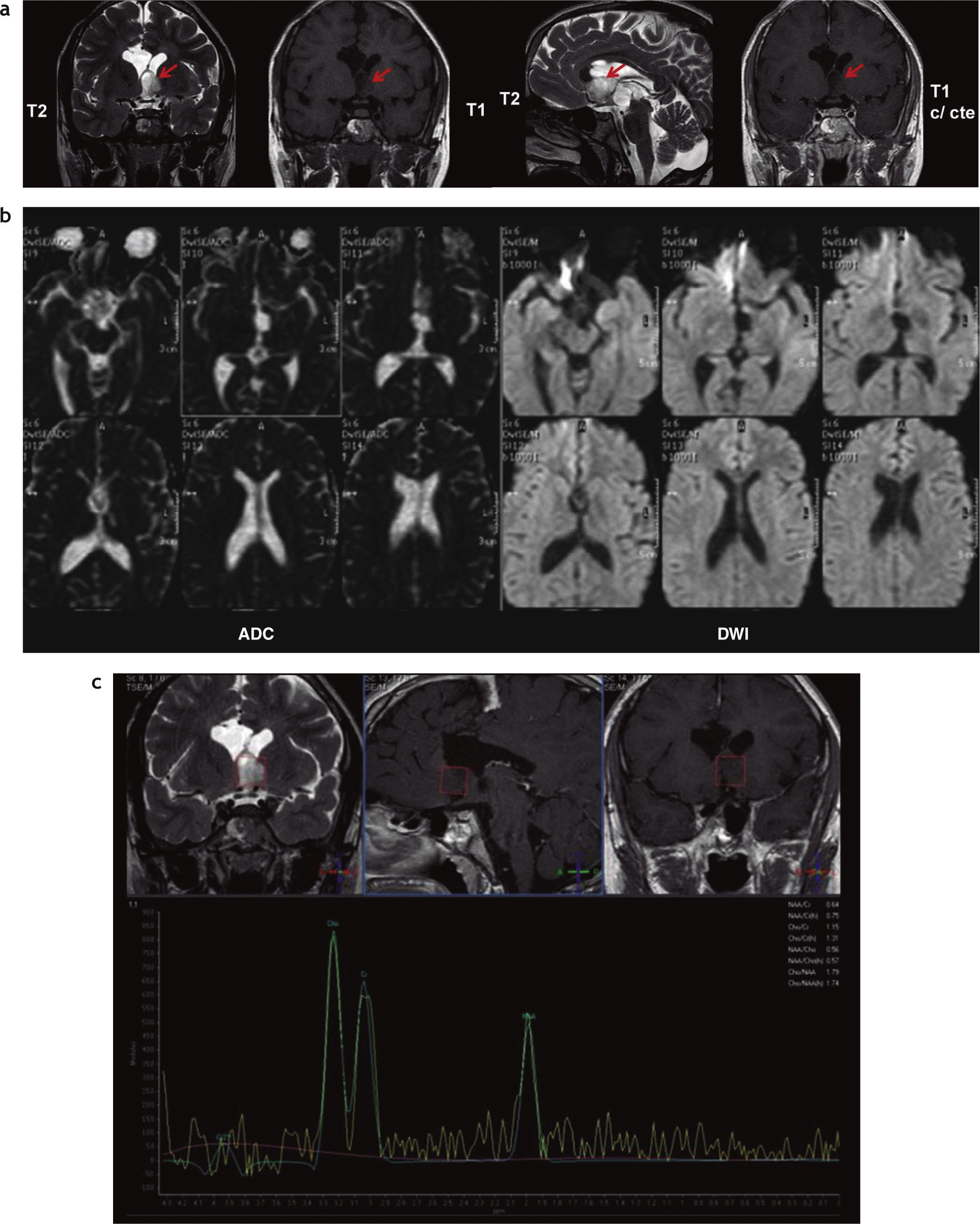
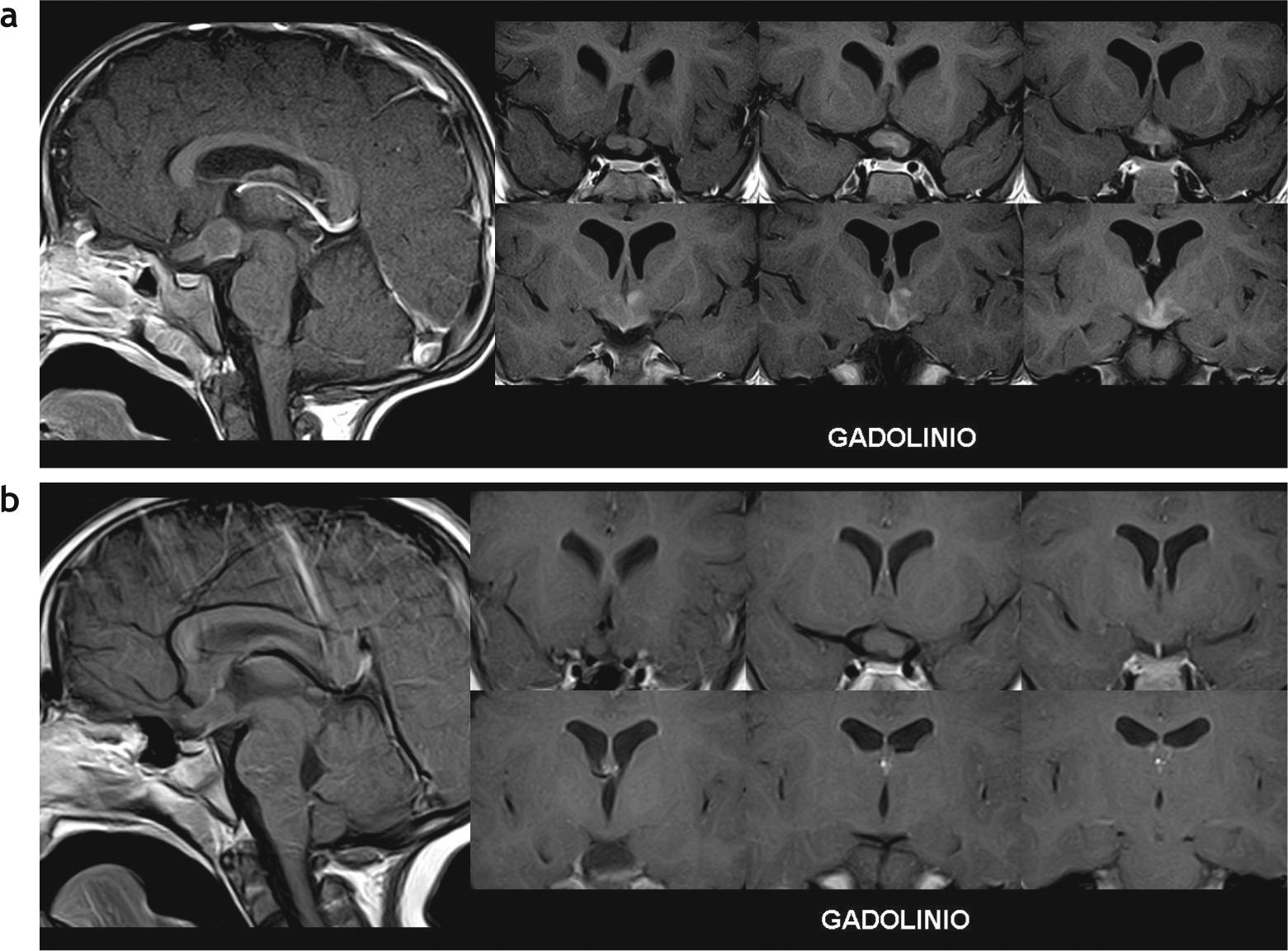
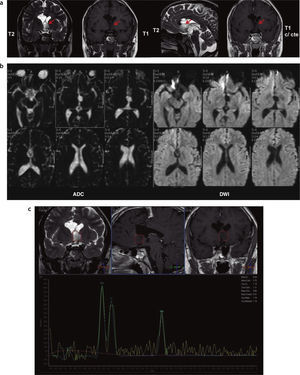
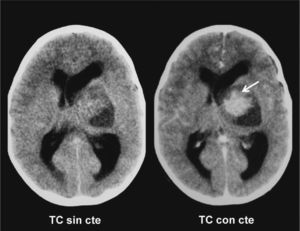
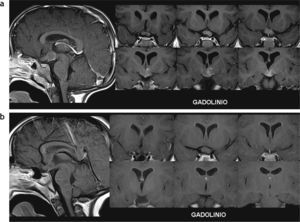
Si bien se han reportado varios casos de involución de AP de la vía óptica relacionados con NF tipo 1, su mecanismo de acción no es bien conocido15. También se ha descrito la desaceleración del crecimiento tumoral, siendo esto directamente proporcional a la edad del paciente, y se han comunicado casos de involución de AP en pacientes sin NF tipo 1. Se cree que en el mecanismo de involución de un AP intervienen la apoptosis y la respuesta inmune humoral y celular frente a la lesión16. En nuestra muestra, un paciente de 3 años con NF tipo 1 y AP en la región hipotálamo-quiasmática involucionó parcialmente 3 años después de su diagnóstico inicial, sin haber recibido tratamiento alguno (fig. 14).
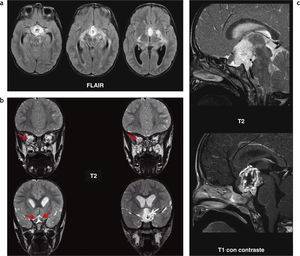
Astrocitoma pilocítico hipotálamo-quiasmático que involucionó parcialmente. Paciente de sexo masculino con neurofibromatosis tipo 1: (a) a los 3 años se le diagnosticó un glioma en la región hipotálamo-quiasmática con incremento del volumen y realce heterogéneo poscontraste endovenoso; (b) en un control, 3 años más tarde, se observa una involución parcial con reducción del volumen de la lesión y ausencia de realce poscontraste endovenoso.
Son infrecuentes en cuanto a su localización, pero los que se originan en los hemisferios cerebrales se encuentran comúnmente en los lóbulos temporales1. Estas lesiones son sólidas con componente quístico, pueden presentar calcificaciones y, luego de la administración de contraste endovenoso, su porción sólida suele realzar en forma heterogénea, mientras que la quística lo hace en forma periférica. Son tumores de baja celularidad y actividad mitótica, y presentan un crecimiento lento, por lo que no suelen estar asociados a edema vasogénico17.
Los diagnósticos diferenciales que deben tenerse en cuenta son el xantoastrocitoma pleomórfico y los gangliogliomas, debido a su similitud en las imágenes.
En nuestra casuística, una paciente de 65 años tuvo un AP supratentorial temporoparietal izquierdo, sólido-quístico, con calcificaciones en su porción sólida y sin edema vasogénico. El caso fue atípico por su localización supratentorial parenquimatosa y por la edad de la paciente, ya que estos tumores suelen verse en niños y personas jóvenes (fig. 10).
Los AP también pueden comprometer al tálamo y el mesencéfalo. Según las descripciones de algunos autores, los tumores se originan en la interfase entre el tálamo y el mesencéfalo, comprometiendo a ambos. La presentación clínica es una hemiparesia espástica, progresiva y lenta.
Por su localización, estas lesiones se consideran irresecables. Si se operan, presentan una alta morbimortalidad, por lo que los tratamientos utilizados en estos casos son la quimioterapia y la radioterapia18.
ConclusiónLos AP son gliomas de bajo grado (grado I de la clasificación de la Organización Mundial de la Salud) que se localizan con mayor frecuencia en la vía óptica y las regiones hipotálamo-quiasmática y de la fosa posterior. Son tumores sólido-quísticos y circunscriptos, de baja celularidad y crecimiento lento. Si se les realiza la resección completa, los pacientes tienen una alta tasa de sobrevida.
En la RM se evidencian como lesiones iso-hipointensas en ponderación T1 e hiperintensas en ponderación T2, con escaso edema perilesional. La porción sólida de la lesión realza intensamente, mientras que la porción quística tiene un realce periférico. En la espectroscopia muestran una elevación del pico de colina, un descenso del pico de NAA en la porción sólida del tumor y, en algunos casos, un incremento del lactato.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.