El conteo de hidratos de carbono como intervención terapéutica en pacientes con diabetes mellitus tipo 1 (DM1) desempeña un importante papel para obtener el nivel óptimo de glucemia posprandial, que se demuestra con los correctos niveles de hemoglobina glucosilada (HbA1c). Sin embargo, las recomendaciones para niños con DM1 se basan en revisiones narrativas de la evidencia disponible. Nuestro objetivo fue evaluar mediante una revisión sistemática la eficacia del conteo de hidratos de carbono sobre el control metabólico de niños con DM1. Se realizó la búsqueda en Pubmed, Google Académico y el registro de ensayos controlados de la colaboración Cochrane, CENTRAL. Se desarrolló una búsqueda desde enero del 2000 hasta septiembre del 2015. Se identificaron 5 ensayos elegibles, de 261 estudios potencialmente relevantes; 2 ensayos clínicos fueron incluidos. La calidad de los estudios en general no fue adecuada. Los 2 estudios incluidos concuerdan en la reducción de los niveles de HbA1c con la técnica del recuento de hidratos de carbono, como medida de control metabólico. En general, los demás parámetros medidos mostraron resultados contradictorios sin diferencias significativas, a excepción de la lipoproteína de alta densidad en uno de los estudios, que fue más alta en el grupo intervención. Aunque el conteo de hidratos de carbono es una técnica prometedora en el control metabólico para niños con DM1, la evidencia encontrada en esta revisión no es suficiente para recomendarla.
Carbohydrate counting as a therapeutic intervention in patients with Diabetes Mellitus type 1 (DM1) plays an important role in obtaining an optimal postprandial glucose level, which is demonstrated with the correct levels of glycosylated haemoglobin (HbA1c). However, recommendations for children with DM1 are based on narrative reviews of the available evidence. Our objective was to evaluate the effectiveness of carbohydrate counting on metabolic control of children with DM1. This study was a systematic review. The search was conducted in PubMed, Google Scholar, and controlled trials of the Cochrane collaboration (CENTRAL), published from January 2000 to September 2015. Five eligible trials out of 261 potentially relevant studies were identified, which include two trials. The quality of the studies was generally poor. The two studies included agreed on the positive impact of carbohydrate counting in reducing HbA1c levels as a measure of metabolic control. In general, the other parameters measured showed conflicting results with no significant differences, except for the high density lipoprotein in one study, higher in the intervention group. Although carbohydrate counting is a promising technique for metabolic control in children with type 1 diabetes, the evidence found in this review is not enough to recommend it.
La DM1 es una enfermedad crónica caracterizada por niveles persistentemente elevados de glucosa en la sangre, como consecuencia de una alteración en la secreción de la insulina, mediada por la destrucción autoinmune de las células betapancreáticas. Esto se traduce en un déficit absoluto de insulina endógena y dependencia vital de la insulina exógena1-3.
El manejo de la DM1 no solo se basa en la aplicación estándar de insulina, sino también en una dieta adecuada, un estilo de vida saludable y el autocontrol, lo cual se logra mediante una educación diabetológica intensa; con una ingesta que proporcione suficiente energía y nutrientes para garantizar un adecuado desarrollo. El autocontrol es el proceso por el cual el paciente, al medir sus niveles de glucosa, toma decisiones acerca del tratamiento (alimentación, aplicación de insulina)4,5. Para obtener un mejor control metabólico, es muy importante que las personas con esta enfermedad comprendan el impacto que tiene sobre ella la alimentación6,7. Los niños con DM1 necesitan controlar particularmente la ingesta de hidratos de carbono, porque son los nutrientes que más elevan la glucemia, pues casi el 100% se convierte en glucosa en un tiempo que puede variar de 15 min a 2 h8,9.
El concepto del conteo de hidratos de carbono fue introducido en 1920, considerado desde entonces como una posible técnica efectiva al ser un método flexible y preciso, especialmente para control metabólico en DM15,10. Consiste en un método de planificación nutricional donde el paciente calcula los gramos de hidratos de carbono consumidos en cada comida, para luego ajustar la dosis de insulina requerida por él, sobre la base de la cantidad de hidratos de carbono que se ingiere, de esta manera mejorar los niveles de glucosa posprandial5,11-14. Sin embargo, hasta la fecha, la eficacia de este método frente a otras estrategias nutricionales no ha sido demostrada a través de revisiones sistemáticas realizadas exclusivamente en niños con DM1. Tampoco existen suficientes ensayos clínicos realizados en niños14-17 y en la literatura solo se encuentra una revisión sistemática realizada en niños y adultos con DM1, pero los ensayos clínicos primarios se enfocan en población adulta, donde concluyeron que hay una reducción en la concentración de HbA1c, clínica y estadísticamente significativa en esa población, pero no para la población infantil18.
La falta de evidencia por medio de revisiones sistemáticas sobre el impacto del tratamiento de conteo de hidratos de carbono en niños con DM1 justifica la búsqueda de ensayos clínicos que comparen la efectividad de la técnica de conteo de hidratos de carbono frente a otros métodos dietéticos de control metabólico para llevar a cabo una revisión sistemática.
MétodosSe llevó a cabo un protocolo según los parámetros de la colaboración Cochrane y se registró en PROSPERO 2015:CRD42015032334.
Criterios para considerar estudios de la revisiónSe incluyeron ensayos clínicos controlados aleatorizados (ECA) y cuasialeatorizados reportados como texto completo, sin restricción de idioma, en pacientes menores de 18 años con diagnóstico de DM1, tratados con insulina y dieta basada en conteo de hidratos de carbono, comparados con pacientes tratados con insulina y dieta basada en otras recomendaciones nutricionales cualquiera que haya sido reportada en los estudios. Definimos los estudios cuasialeatorizados como aquellos ensayos cuyos métodos de asignar pacientes a diferentes alternativas de tratamiento no es verdaderamente aleatorio, por ejemplo, asignación del tratamiento por día de la semana o número de historia clínica19.
IntervenciónEn esta revisión nos referimos a la técnica del conteo de hidratos de carbono como los métodos de cuantificación de la cantidad de hidratos de carbono consumidos para establecer la dosis de insulina prandial según lo definido por la Asociación Americana de Diabetes8.
El uso del índice glicémico ha demostrado un beneficio adicional para el control glucémico sobre lo observado cuando solo se tiene en cuenta el total de hidratos de carbono. En la DM1 el índice glucémico no debe utilizarse de forma aislada, sino con el método de cuantificación y regulación de carbohidratos5,11.
Tipos de resultadosPrimariosControl metabólico, medido por cambios en los promedios de concentración de hemoglobina glucosilada.
Proporción de participantes con episodios de hipoglicemia severa.
Proporción de participantes que requirieron aumento de las dosis diarias de insulina.
Proporción de participantes que requirieron hospitalización por complicaciones agudas de DM1.
Calidad de vida (limitación para actividades familiares o escolares).
SecundariosProporción de participantes con mediciones de peso, talla, índice de masa corporal (IMC) y presión arterial adecuada para la edad del niño.
Proporción de participantes con valores normales en los niveles séricos de lípidos para la edad del niño.
Métodos de búsqueda para identificación de los estudiosEsta revisión sistemática de ensayos clínicos se llevó a cabo de acuerdo con el Manual Cochrane y los estándares MECIR20.
Se realizó la búsqueda en bases de datos biomédicas relevantes incluyendo Pubmed, Google Académico y el registro de ensayos controlados de la colaboración Cochrane, CENTRAL. Se desarrolló una búsqueda desde enero del 2000 hasta septiembre del 2015. Se combinaron los términos «carb diet», «carbohydrate counting», «diabetes mellitus type 1», «child», «adolescents», «toddlers», «infants randomized», «randomised controlled clinical trial» y «randomised».
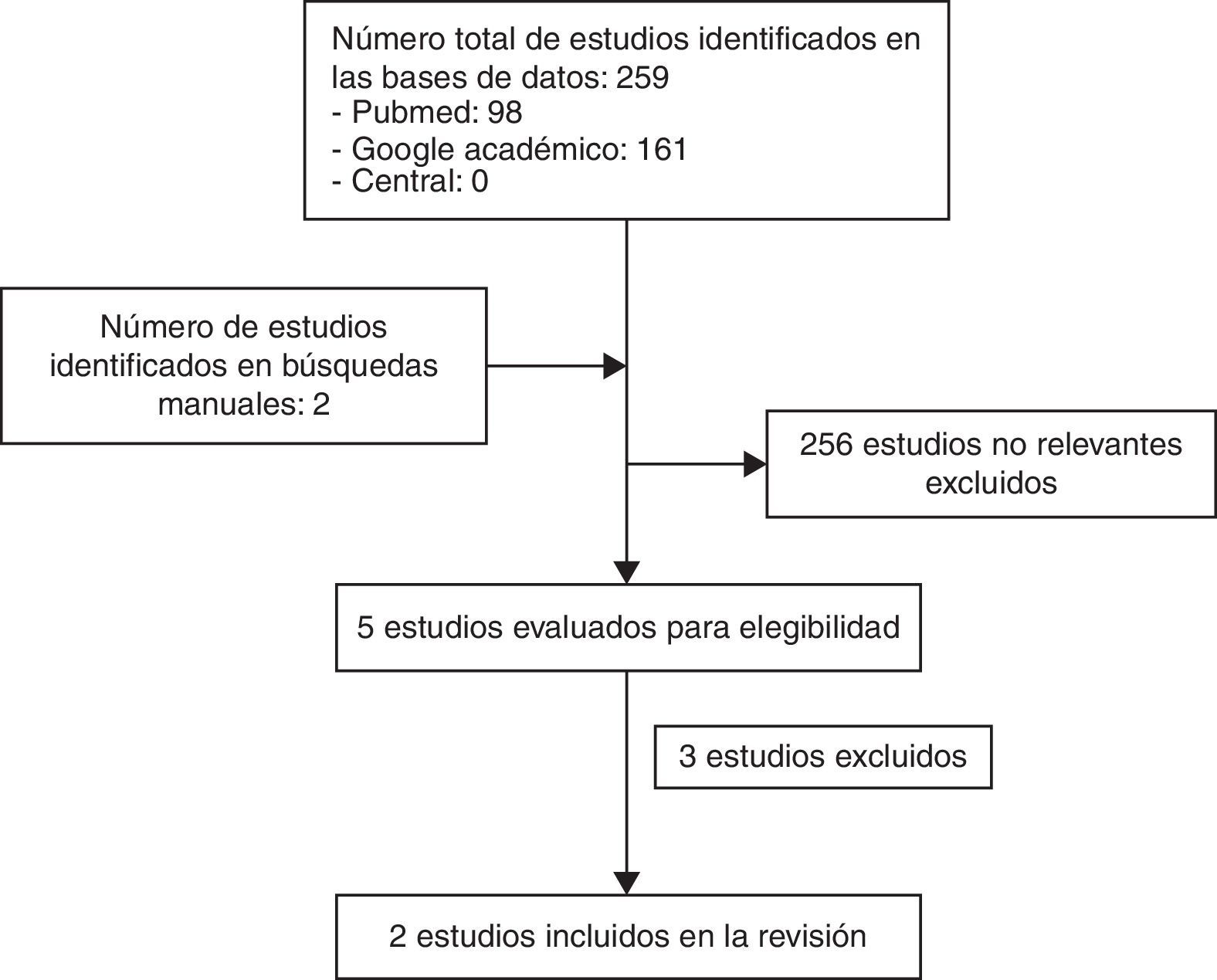
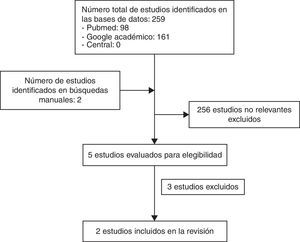
Dos autores (JM, JD) revisaron de forma independiente todos los títulos y resúmenes identificados a través de la estrategia de búsqueda, teniendo en cuenta los criterios de selección definidos para identificar los estudios potencialmente relevantes. Se eliminaron los estudios repetidos y los reportes múltiples del mismo estudio. Se obtuvo copia del texto completo de los estudios y fueron evaluados de forma independiente por los autores con herramienta de riesgo de sesgo de la colaboración Cochrane21. La selección de los artículos se encuentra en la figura 1.
Todos los ECA y ensayos cuasialeatorizados publicados, de intervenciones que comparaban el manejo de la DM1 en niños con o sin conteo de hidratos de carbono por lo menos 3 meses, fueron incluidos. Se definió el conteo de hidratos de carbono como los métodos de cuantificación de la cantidad de hidratos de carbono consumidos para establecer la dosis de insulina prandial5,11.
Recopilación y análisis de datosUtilizamos un formulario de recogida de datos para las características de los estudios. Dos revisores (JM, JD) extrajeron las características de los estudios incluidos de manera independiente. Un segundo autor de la revisión (MF) comprobó los datos ingresados.
Se registraron las siguientes características de los estudios: métodos: diseño, duración, lugar del estudio y la fecha del estudio. Participantes: población, edad, sexo, duración de la enfermedad, criterios de inclusión y criterios de exclusión. Intervenciones: intervención, comparación, intervenciones concomitantes e intervenciones excluidas. Resultados: primarios, secundarios y los periodos de los resultados informados.
Medidas del efecto de los tratamientosDatos dicotómicosPara los datos dicotómicos, los resultados se planearon presentar como odds ratio, con intervalos de confianza del 95%.
Datos continuosPara los datos continuos, se planeó utilizar la diferencia de medias cuando los resultados se midieron de la misma manera entre los ensayos. Se utilizó la diferencia de medias estandarizada para combinar los ensayos que midieron el mismo resultado, pero utilizando diferentes métodos.
Síntesis de los datosPara la síntesis de los datos se usó el software Review Manager versión 5.322. No se combinaron los datos en esta revisión, dado que solo se encontraron 2 estudios que cumplieron con los criterios de inclusión, pero cuyos diseños eran distintos tipos de ensayos clínicos.
Llevamos a cabo una tabla con la síntesis de los hallazgos, que tuvo en cuenta la población, intervención, comparación, resultados. También hicimos una figura con la calidad de los estudios incluidos.
ResultadosResultado de la búsquedaLa búsqueda en todas las bases de datos arrojó 259 referencias. En Google académico se encontraron 161 referencias, en Pubmed 98, no se encontraron estudios en CENTRAL. Después de aplicar los criterios de inclusión y exclusión, se seleccionaron 3 estudios y descartamos 256 documentos. La mayoría de los trabajos no eran ensayos clínicos y además realizados en población adulta, por lo que fueron excluidos. De la búsqueda manual en las referencias de los artículos incluidos se seleccionaron 2 estudios adicionales.
Al final, se seleccionaron 5 ensayos para la revisión en texto completo. Tres ensayos fueron excluidos después de su lectura. Los detalles del proceso de selección de los estudios se resumen en el flujograma de la figura 1.
Además, en las búsquedas manuales se encontraron 2 ensayos clínicos que están en proceso de realización23,24, los cuales hasta el momento no tienen reporte de sus resultados.
Encontramos una revisión sistemática publicada en 201418, que incluyó ECA cuya población fue tanto niños como adultos. La heterogeneidad entre los estudios fue alta. Encontraron diferencias significativas a favor del conteo de hidratos de carbono en adultos, pero no en niños. Esta revisión incluyó un estudio que nosotros excluimos25 por utilizar una técnica de conteo de hidratos de carbono diferente de la utilizada en la actualidad.
Estudios incluidosEntre los estudios incluidos, se encontró un ensayo clínico de seguimiento antes-después y un ensayo clínico controlado aleatorizado.
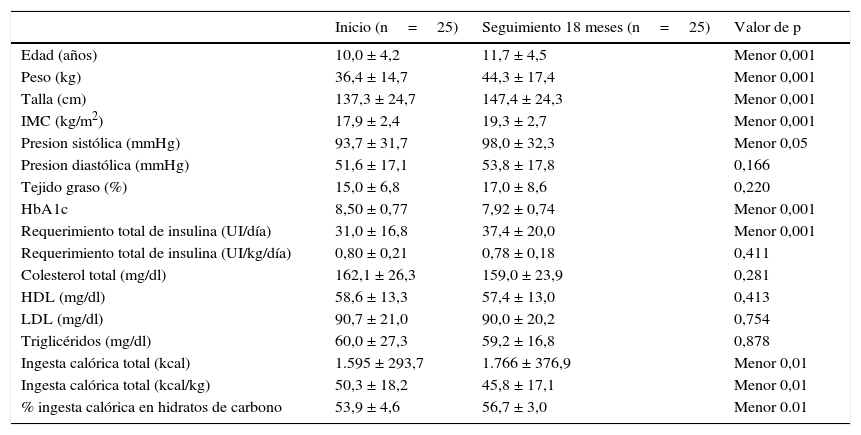
El primero (Marigliano et al., 2013)15 es un ensayo clínico antes-después, con evaluación de los pacientes al inicio y a los 18 meses de seguimiento; la población incluida fueron 25 niños y adolescentes entre 7 y 14 años de edad con DM1, tratados con bomba de insulina por lo menos un año y donde no se reportó ninguna pérdida durante el seguimiento. La intervención consistió en programas de educación en nutrición, basadas en las recomendaciones de la Asociación Americana de Diabetes y las guías International Society for Pediatric and Adolescent Diabetes (ISPAD). En todos los niños se llevaron a cabo 6 medidas de glucosa capilar al día; cada 3 meses, el paciente y su familia asistían a consulta médica con el diabetólogo pediatra quien realizaba los ajustes a la terapia con insulina y con la nutricionista, quien evaluaba el uso correcto de la técnica de conteo de hidratos de carbono. A las familias se les proporcionó un plan de alimentación reproducible con varias opciones de alimentos que podían ser fácilmente mantenidos y se enseñó el tamaño adecuado de las porciones de alimentos, en especial los que contienen hidratos de carbono. El paciente y su familia fueron entrenados en conteo de hidratos de carbono con C-O-U-N-T C-A-R-B-S, una guía de 10 pasos diseñado para enseñar los conceptos esenciales de conteo de carbohidratos26. Los hábitos alimentarios se evaluaron al inicio y a los 18 meses, por medio de registro de alimentos en 4 días (2 días entre semana y 2 días de fin de semana). La ingesta de alimentos se registró por los pacientes o sus padres en el momento de la ingesta. Los sujetos y sus familias fueron entrenados en el mantenimiento del registro de alimentos completo y preciso. Los resultados evaluados fueron la HbA1c, el perfil lipídico, las medidas antropométricas y la ingesta calórica.
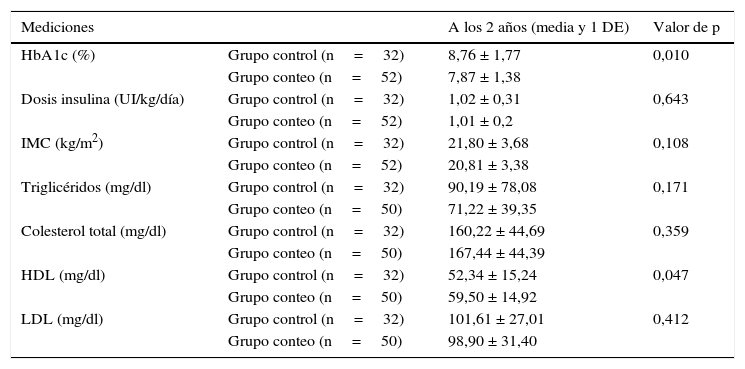
El segundo (Gökşen et al., 2014)16 es un ensayo clínico aleatorizado realizado en Turquía, el cual incluyó una población de 110 niños y adolescentes entre 7 y 18 años de edad con DM1, cuya duración de la enfermedad era mayor de un año y que recibían régimen de insulina basal-bolos, además de recomendaciones nutricionales diferentes de conteo de hidratos de carbono. De estos pacientes se asignaron 55 niños en el grupo de conteo de hidratos de carbono, con 3 pérdidas durante el seguimiento, y 55 controles, de los que se perdieron 23 participantes. La intervención consistía en un programa de 2 semanas, realizado por un equipo constituido por diabetólogo, nutricionista y enfermera. En la primera semana recibían entrenamiento sobre los contenidos biológicos y nutricionales de los grupos de alimentos y sus efectos sobre la glucemia, en la segunda semana se les enseñaba a ajustar las dosis de insulina en relación con el contenido de hidratos de carbono de las comidas, a estimar la relación insulina/hidratos de carbono y el factor de sensibilidad a la insulina. En el primer mes después de la formación, la relación insulina/hidratos de carbono y el factor de sensibilidad fueron corregidos de acuerdo con la glucosa en sangre. Se realizaron seguimientos de llamadas telefónicas semanales o visitas al hospital. Cada 3 meses los pacientes acudieron a citas ambulatorias con nutricionista y diabetólogo. Los resultados evaluados durante 2 años de seguimiento fueron la HbA1c, dosis total diaria de insulina (U/kg/día), IMC y perfil lipídico.
Estudios excluidosSe excluyeron 3 estudios, el primero (Gilbertson et al., 2001)25 se excluyó por la intervención, ya que comparaba una dieta basada en bajo índice glucémico y el conteo de hidratos de carbono; sin embargo, la técnica de conteo que utilizó el estudio era diferente de la técnica de conteo de hidratos de carbono conocida en la actualidad. El segundo (Mehta et al., 2009)14 se excluyó, puesto que al revisar su metodología se trataba de un estudio observacional en el cual se evaluaba la relación entre la precisión en la aplicación de la técnica del conteo de hidratos de carbono y el promedio de HbA1c. El tercer estudio (Abaci et al., 2009)10 se excluyó al revisar la metodología, ya que se trataba de una serie de casos que incluía a 9 pacientes que voluntariamente aceptaron ser seguidos.
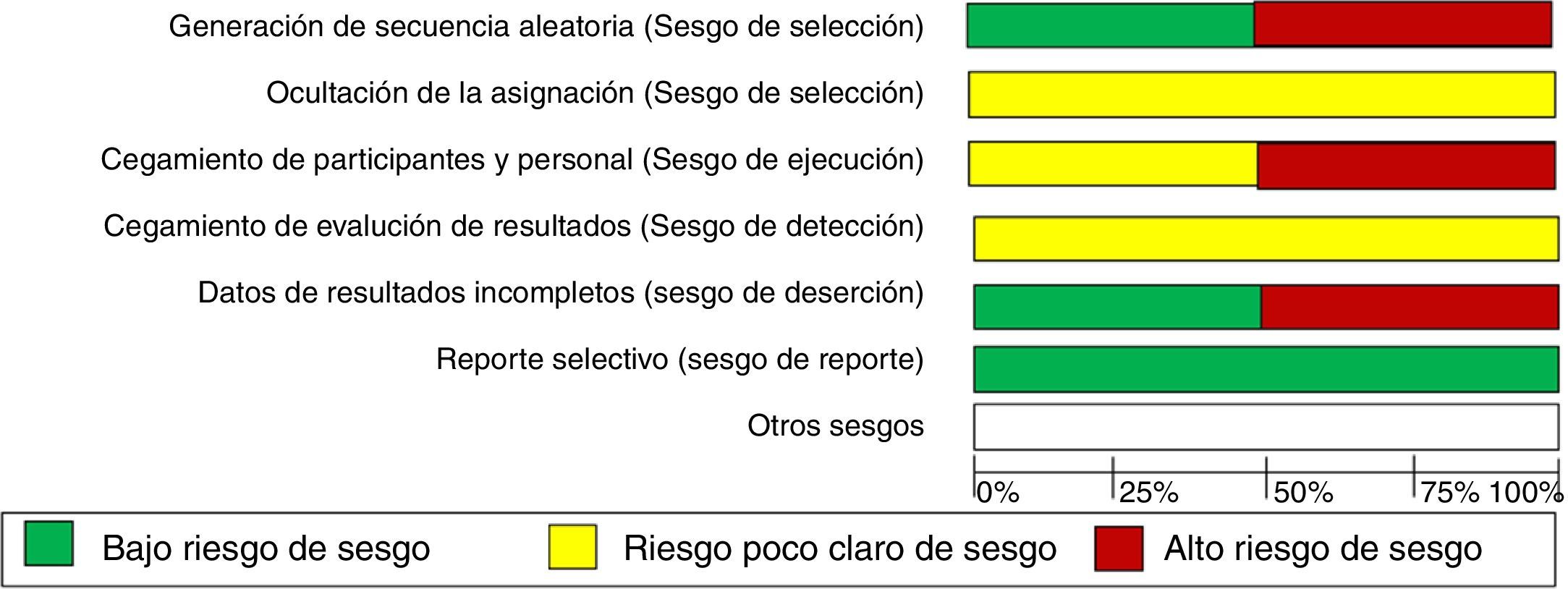
Calidad de los estudiosLa calidad de los estudios en general no fue adecuada. Mientras uno de los estudios fue aleatorizado (Gökşen et al., 2014), el otro no lo fue (Marigliano et al., 2013). Los 2 estudios incluidos tenían un riesgo de sesgo poco claro en la asignación de la secuencia de aleatorización y alto riesgo de sesgo en el cegamiento. Por otro lado, el ensayo clínico aleatorizado presentó importante pérdida en el seguimiento de los participantes (fig. 2).
Efectos de las intervencionesEn Marigliano et al. (2013)15, las medidas antropométricas y la presión arterial sistólica mostraron un aumento significativo luego de la intervención con conteo de hidratos de carbono; la masa de tejido graso corporal y la presión diastólica no cambiaron significativamente desde el inicio. En el seguimiento, la HbA1c se redujo significativamente y el requerimiento de insulina diaria por kilogramo de peso no varió. Los lípidos no mostraron diferencia significativa entre los valores del inicio y del final. Se encontró que la ingesta calórica total se incrementó en los pacientes durante el seguimiento, así como el porcentaje de calorías que correspondieron a hidratos de carbono (tabla 1).
Principales resultados al inicio y al seguimiento, registrados en medias y±DS
| Inicio (n=25) | Seguimiento 18 meses (n=25) | Valor de p | |
|---|---|---|---|
| Edad (años) | 10,0 ± 4,2 | 11,7 ± 4,5 | Menor 0,001 |
| Peso (kg) | 36,4 ± 14,7 | 44,3 ± 17,4 | Menor 0,001 |
| Talla (cm) | 137,3 ± 24,7 | 147,4 ± 24,3 | Menor 0,001 |
| IMC (kg/m2) | 17,9 ± 2,4 | 19,3 ± 2,7 | Menor 0,001 |
| Presion sistólica (mmHg) | 93,7 ± 31,7 | 98,0 ± 32,3 | Menor 0,05 |
| Presion diastólica (mmHg) | 51,6 ± 17,1 | 53,8 ± 17,8 | 0,166 |
| Tejido graso (%) | 15,0 ± 6,8 | 17,0 ± 8,6 | 0,220 |
| HbA1c | 8,50 ± 0,77 | 7,92 ± 0,74 | Menor 0,001 |
| Requerimiento total de insulina (UI/día) | 31,0 ± 16,8 | 37,4 ± 20,0 | Menor 0,001 |
| Requerimiento total de insulina (UI/kg/día) | 0,80 ± 0,21 | 0,78 ± 0,18 | 0,411 |
| Colesterol total (mg/dl) | 162,1 ± 26,3 | 159,0 ± 23,9 | 0,281 |
| HDL (mg/dl) | 58,6 ± 13,3 | 57,4 ± 13,0 | 0,413 |
| LDL (mg/dl) | 90,7 ± 21,0 | 90,0 ± 20,2 | 0,754 |
| Triglicéridos (mg/dl) | 60,0 ± 27,3 | 59,2 ± 16,8 | 0,878 |
| Ingesta calórica total (kcal) | 1.595 ± 293,7 | 1.766 ± 376,9 | Menor 0,01 |
| Ingesta calórica total (kcal/kg) | 50,3 ± 18,2 | 45,8 ± 17,1 | Menor 0,01 |
| % ingesta calórica en hidratos de carbono | 53,9 ± 4,6 | 56,7 ± 3,0 | Menor 0.01 |
HbA1c: hemoglobina glucosilada; HDL: lipoproteína de alta densidad; IMC: índice de masa corporal; LDL: lipoproteína de baja densidad.
Tomado de Marigliano et al.15, 2013.
En Gökşen et al. (2014)16, los 2 grupos tuvieron características iniciales similares. El IMC, la dosis diaria de insulina y nivel de lipoproteína de baja densidad presentaron un incremento anual durante el seguimiento, pero sin diferencias significativas entre los 2 grupos. Los niveles de HDL fueron significativamente más altos en el grupo de conteo de hidratos de carbono. La HbA1c no mostró diferencia entre los 2 grupos al final del primer año, pero sí fue significativamente más baja en el grupo de conteo de hidratos de carbono en el segundo año. En el grupo intervenido con conteo de hidratos de carbono, comparativamente, cada año hubo un descenso significativo en los niveles de HbA1c (tabla 2).
Principales resultados al inicio y al final de seguimiento, registrados en medias ± DE
| Mediciones | A los 2 años (media y 1 DE) | Valor de p | |
|---|---|---|---|
| HbA1c (%) | Grupo control (n=32) | 8,76 ± 1,77 | 0,010 |
| Grupo conteo (n=52) | 7,87 ± 1,38 | ||
| Dosis insulina (UI/kg/día) | Grupo control (n=32) | 1,02 ± 0,31 | 0,643 |
| Grupo conteo (n=52) | 1,01 ± 0,2 | ||
| IMC (kg/m2) | Grupo control (n=32) | 21,80 ± 3,68 | 0,108 |
| Grupo conteo (n=52) | 20,81 ± 3,38 | ||
| Triglicéridos (mg/dl) | Grupo control (n=32) | 90,19 ± 78,08 | 0,171 |
| Grupo conteo (n=50) | 71,22 ± 39,35 | ||
| Colesterol total (mg/dl) | Grupo control (n=32) | 160,22 ± 44,69 | 0,359 |
| Grupo conteo (n=50) | 167,44 ± 44,39 | ||
| HDL (mg/dl) | Grupo control (n=32) | 52,34 ± 15,24 | 0,047 |
| Grupo conteo (n=50) | 59,50 ± 14,92 | ||
| LDL (mg/dl) | Grupo control (n=32) | 101,61 ± 27,01 | 0,412 |
| Grupo conteo (n=50) | 98,90 ± 31,40 |
DE: desviación estándar; HbA1c: hemoglobina glucosilada; HDL: lipoproteína de alta densidad; IMC: índice de masa corporal; LDL: lipoproteína de baja densidad.
Tomado de Gökşen et al.16, 2014.
Ninguno de estos 2 estudios evaluó los episodios de hipoglucemia y episodios de hospitalización por complicaciones agudas de la DM1, resultados que preespecificamos en el protocolo.
DiscusiónResultados principalesLos 2 estudios concuerdan en el impacto positivo que tiene el conteo de hidratos de carbono en la reducción de los niveles de HbA1c, que es la medida de control metabólico más importante en DM127,28. En general, los demás parámetros medidos mostraron resultados contradictorios sin diferencias significativas, a excepción de la HDL más alta en el grupo intervención16, lo que implica otro resultado a favor de la técnica de conteo de hidratos de carbono. Hubo aumento en las medidas de peso, talla e IMC al final del seguimiento y en uno de los estudios fue significativa (Marigliano et al., 2013); este incremento quizás no se puede atribuir a la técnica del conteo por que puede corresponder al crecimiento fisiológico infantil16. Este hecho influye también en el aumento de la dosis diaria de insulina que depende del peso corporal. En la revisión sistemática realizada en adultos y niños no se encontró diferencias significativas entre el peso al inicio del estudio y al final de la intervención18.
Aunque la presión arterial sistólica medida en el estudio de Marigliano et al. (2013)15 fue significativamente más alta al final de la intervención, no alcanzó cifras de hipertensión arterial (mayor de p95 para el rango de edad).
Calidad de la evidenciaPor ahora, solo hay un ensayo ECA con resultados publicados en niños que compare la intervención con un grupo control16. Ni este estudio ni el ensayo clínico antes-después15 tienen claridad en la secuencia de aleatorización ni en el cegamiento, lo que impacta negativamente en la calidad de ambos. Además, el ECA presentó una pérdida importante de participantes durante el seguimiento en el grupo control. Ya que los 2 estudios tuvieron diseños diferentes, no llevamos a cabo un metaanálisis en esta revisión. Existe la posibilidad de que las conclusiones de este trabajo cambien con los resultados de los ensayos clínicos que están en desarrollo23,24.
Aplicabilidad de la evidenciaDebido a que solo se incluyeron 2 estudios con calidad poco clara en esta revisión, no es posible recomendar la aplicación del conteo de hidratos de carbono como una técnica de control metabólico en los niños. Por otro lado, en las bases de datos planteadas solo se encontraron 2 estudios que cumplieran los requisitos establecidos en el protocolo. Es posible que, en la medida en que se lleven a cabo más ensayos clínicos sobre el tema, el poder para detectar diferencias entre las técnicas se incremente. Es posible que el escaso número de ECA encontrados puede deberse a la falta de búsqueda en bases de datos como EMBASE y CINAHL. De todas maneras, el conteo de hidratos de carbono es una técnica que necesita ser evaluada con ECA y esta revisión es una evidencia de la carencia de este tipo de estudios en niños.
ConclusionesImplicaciones para la prácticaAunque el conteo de hidratos de carbono es una técnica prometedora en el control metabólico para niños con DM1, la evidencia encontrada en esta revisión no es suficiente para recomendarla.
Implicaciones para la investigaciónSe deben realizar más ECA en niños y que especifiquen la secuencia de aleatorización. Además, que incluyan en sus resultados la proporción de efectos adversos agudos asociados a la DM1 y/o al manejo, tales como episodios de hipoglucemia, hiperglucemia o cetoacidosis. De esta forma, es probable que se pueda llevar a cabo una revisión sistemática con metaanálisis para fortalecer la posible recomendación del uso de la técnica del conteo de hidratos de carbono.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaramos no tener conflicto de intereses en el anterior trabajo.