El manejo anestésico de pacientes programados para cirugía por fractura de cadera constituye un desafío. El ultrasonido cabecera posee gran potencial para la evaluación no invasiva del agua pulmonar extravascular y función cardíaca.
Evaluamos la correlación entre las líneas B utilizando ultrasonido pulmonar (UP) y el grado de disfunción cardíaca mediante ecocardiografía transtorácica en pacientes sometidos a cirugía por fractura de cadera bajo anestesia intratecal.
Material y métodosEstudio multicéntrico, prospectivo, observacional; se incluyeron a 42 pacientes ASA III, mayores de 65 años. Se realizó examen sonográfico con UP y ecocardiografía transtorácica antes y 24h posquirúrgico. Las líneas B fueron determinadas a través del score eco cometas y patrón B. El grado de disfunción cardíaca e índice de colapsabilidad de la vena cava inferior fueron evaluados por ecocardiografía transtorácica. Fue aplicada fluidoterapia restrictiva.
ResultadosEl 80% de los pacientes presentó disfunción diastólica. Observamos patrón B en 24 (57%) y 26 (61%) pacientes durante el pre/postoperatorio respectivamente. Encontramos una correlación lineal entre el score eco cometas y la relación E/e’ (p<0,0001). El score eco cometas y patrón B no se incrementaron en el postoperatorio (p<0,63; p<0,77 respectivamente). Observamos reducción significativa del índice de colapsabilidad de la vena cava inferior durante el pre- y postoperatorio (p<0,0001).
DiscusiónEl UP detectó congestión pulmonar asintomática en estadio preclínico en una gran proporción de pacientes estudiados. No existió un incremento significativo de líneas B durante el postoperatorio.
ConclusiónEl UP representa una herramienta que permite evaluar el agua pulmonar extravascular en adultos mayores durante el perioperatorio; podría permitir a los anestesiólogos optimizar la fluidoterapia.
Anaesthetic management in elderly patients scheduled for hip fracture surgery is a challenge for anaesthesiologist. Ultrasound performed at the bedside (point-of-care) has a great potential for the non-invasive evaluation of extravascular lung water and cardiac function.
We assessed B-lines using lung ultrasound (LUS) and their correlation with cardiac disfunction by transthoracic echocardiography (TTE) in patients undergoing hip fracture surgery with spinal anesthesia.
Materials and methodsA multicentre prospective observational study was conducted that included 42 patients, ASA III, older than 65 year-old, and scheduled for hip fracture surgery under spinal anaesthesia. LUS and transthoracic echocardiography were performed before and 24hours after surgery. B-lines were determined using two scores: Echo Comet Score and B pattern score. Diastolic/systolic cardiac function and inferior vena cava collapsibility index were evaluated by transthoracic echocardiography. Restrictive fluid therapy was applied.
ResultsDiastolic dysfunction was found in 80% of patients. B-pattern was found in 24 (57%) and 26 (61%) patients during pre/postoperative periods respectively. We found a linear correlation between the ratio of early diastolic mitral inflow velocity to early diastolic velocity of the mitral annulus (E/e′) and Echo Comet Score (P<.0001). The Echo Comet Score and B-pattern did not increase during the postoperative period (P<.63, P<.77, respectively). A statistically significant reduction was observed in inferior vena cava collapsibility index before and after surgery (P<.0001).
DiscussionLUS detected asymptomatic lung congestion at a pre-clinical stage in a substantial proportion of elderly patients. B-lines did not increase during the postoperative period in these patients in whom restrictive fluid therapy was applied.
ConclusionLUS may be a useful bedside tool to assess extravascular lung water in elderly patients during the peri-operative period, and can therefore help anaesthesiologists to optimise fluid therapy.
Con el incremento de la expectativa de vida, la fractura de cadera constituye la causa de hospitalización más frecuente debida a traumatismo en el paciente anciano. Frecuentemente son portadores de enfermedades como hipertensión arterial y cardiopatía isquémica, las cuales son causa de disfunción diastólica. La existencia de comorbilidades en este grupo de pacientes incrementa la morbimortalidad perioperatoria.
Aunque el estudio de la función cardíaca intraoperatoria habitualmente se centra en la evaluación de la función sistólica, cerca de la mitad de los pacientes con diagnóstico clínico de insuficiencia cardíaca presentan una fracción de eyección normal o casi normal1. La disfunción diastólica afecta principalmente a personas de edad avanzada2,3, constituye una entidad subestimada y presenta un riesgo elevado de descompensación aguda en el periodo perioperatorio. La prevalencia de disfunción diastólica reportada en pacientes ancianos es del 60%4.
La severidad de la disfunción diastólica es un predictor de mortalidad en pacientes, independientemente de que padezcan o no disfunción sistólica asociada. Dichos pacientes poseen un ventrículo izquierdo (VI) rígido con alteración severa en la distensibilidad, haciendo que la infusión de pequeñas cantidades de líquidos puedan incrementar significativamente la presión diastólica del VI y precipitar edema agudo de pulmón. Por dicho motivo es importante ser cautelosos en el manejo de fluidos durante el perioperatorio.
En los últimos años la ecografía point-of-care ha ganado un terreno importante en la monitorización del paciente crítico, permitiendo la evaluación de la función cardíaca al lado del paciente, de manera no invasiva y dinámica. Estudios recientes demostraron una precisión aceptable cuando esta evaluación es realizada por médicos no-cardiólogos5,6.
El ultrasonido pulmonar (UP) es una herramienta diagnóstica, no invasiva, que puede ser realizada en la cabecera del paciente7,8. Es altamente sensible a variaciones del contenido de aire y fluidos pulmonares, constituyendo un verdadero densitómetro del parénquima pulmonar9. En presencia de agua pulmonar extravascular, los haces de ultrasonido perciben un engrosamiento de los septos interlobulares, generando artefactos de reverberación denominados «líneas B». Dichos artefactos aparecen frecuentemente en pacientes con insuficiencia cardíaca y poseen una elevada correlación con el agua pulmonar extravascular medidos por método de termodilución, niveles de presión wedge medidas con catéter de Swan-Ganz y hallazgos ecocardiográficos de insuficiencia cardíaca10–13.
Las líneas B poseen un comportamiento dinámico14 por lo que su monitorización constituye una herramienta útil para el seguimiento del paciente. La presencia de múltiples líneas B se asocia a disfunción sistólica y/o diastólica del VI y es altamente indicativa de congestión pulmonar de origen cardíaco15.
El objetivo del presente estudio es evaluar la correlación entre las líneas B utilizando UP y el grado de disfunción cardíaca valorada a través de ecocardiografía transtorácica (ETT) en pacientes mayores de 65 años sometidos a cirugía por fractura de cadera.
Material y métodosEstudio prospectivo, multicéntrico, observacional, realizado en el Hospital Privado de Comunidad de Mar del Plata y en el Hospital Privado Universitario de Córdoba desde diciembre de 2014 hasta septiembre de 2015. Luego de la aprobación por el Comité de Ética enrolamos pacientes mayores de 65 años programados para osteosíntesis de cadera debido a fractura de fémur, ASA III-IV (American Society of Anesthesiologist physical status classification system) bajo anestesia intratecal. Se obtuvo el consentimiento informado por escrito previo al estudio.
Los criterios de exclusión fueron: negativa del paciente a participar, presencia de enfermedad respiratoria crónica, fibrilación auricular, miocardiopatía hipertrófica severa, valvulopatía severa, índice de masa corporal>40, insuficiencia renal crónica en hemodiálisis y pacientes que recibieron anestesia general.
Examen sonográficoCon el paciente en decúbito supino 2 anestesiólogos (cegados entre sí) para cada tipo de examen realizaron examen sonográfico del pulmón con sonda microconvex 1-3MHz y ETT utilizando sonda sectorial 2-5MHz, (ecógrafo Sonosite Micromaxx, Bothell, EE. UU.), según el siguiente protocolo: 30min antes de la cirugía y 24h después de finalizada. Los anestesiólogos que realizaron los exámenes ecográficos no estuvieron en la anestesia del paciente. Las imágenes y videos fueron grabados para su posterior análisis. La duración promedio de ambas examinaciones fue de 20min.
Examen sonográfico del pulmónEl grado de congestión pulmonar fue determinado usando 2 scores:
- •
Score que establece el patrón B: utiliza la técnica sonográfica estandarizada de 8 regiones8 dividiendo cada hemitórax por las líneas paraesternal, axilar anterior y posterior en 2 áreas anteriores (superior/inferior) y 2 laterales (superior/inferior). La presencia de 3 o más líneas B en un escaneo longitudinal constituyen una región positiva. La presencia de 2 o más regiones positivas por cada hemitórax es diagnostica de patrón B. El patrón A fue definido por la presencia de menos de 2 regiones positivas. Las líneas B se caracterizan por ser artefactos verticales, hiperecoicos, originados en la línea pleural y se extienden hasta el fondo de la pantalla moviéndose sincrónicamente con la respiración.
- •
Score eco cometas (SEC) obtenido por el recuento de líneas B en 28 áreas10. Cada hemitórax se dividió en áreas anterolateral, trazando una línea paraesternal, medioclavicular, axilar anterior y axilar posterior, y escaneando del segundo al cuarto espacio intercostal del lado izquierdo y del segundo al quinto espacio intercostal del lado derecho. En cada espacio intercostal se registró el número de líneas B, localizando el transductor longitudinalmente sobre los espacios intercostales. En cada sector se realizó la suma de las líneas B observadas.
La ETT fue realizada con el paciente en decúbito supino, obteniendo imágenes en modo B, M, doppler pulsado, tisular, color. Las mediciones se realizaron según las recomendaciones de la Sociedad Americana de Ecocardiografía. Utilizamos las ventanas paraesternal, apical y subxifoidea. Evaluamos función sistólica del VI (visualización directa y método de Teicholz). Se considero una fracción de eyección normal>55%, disfunción leve 45-54%, moderada 30-44% y severa<30%16,17.
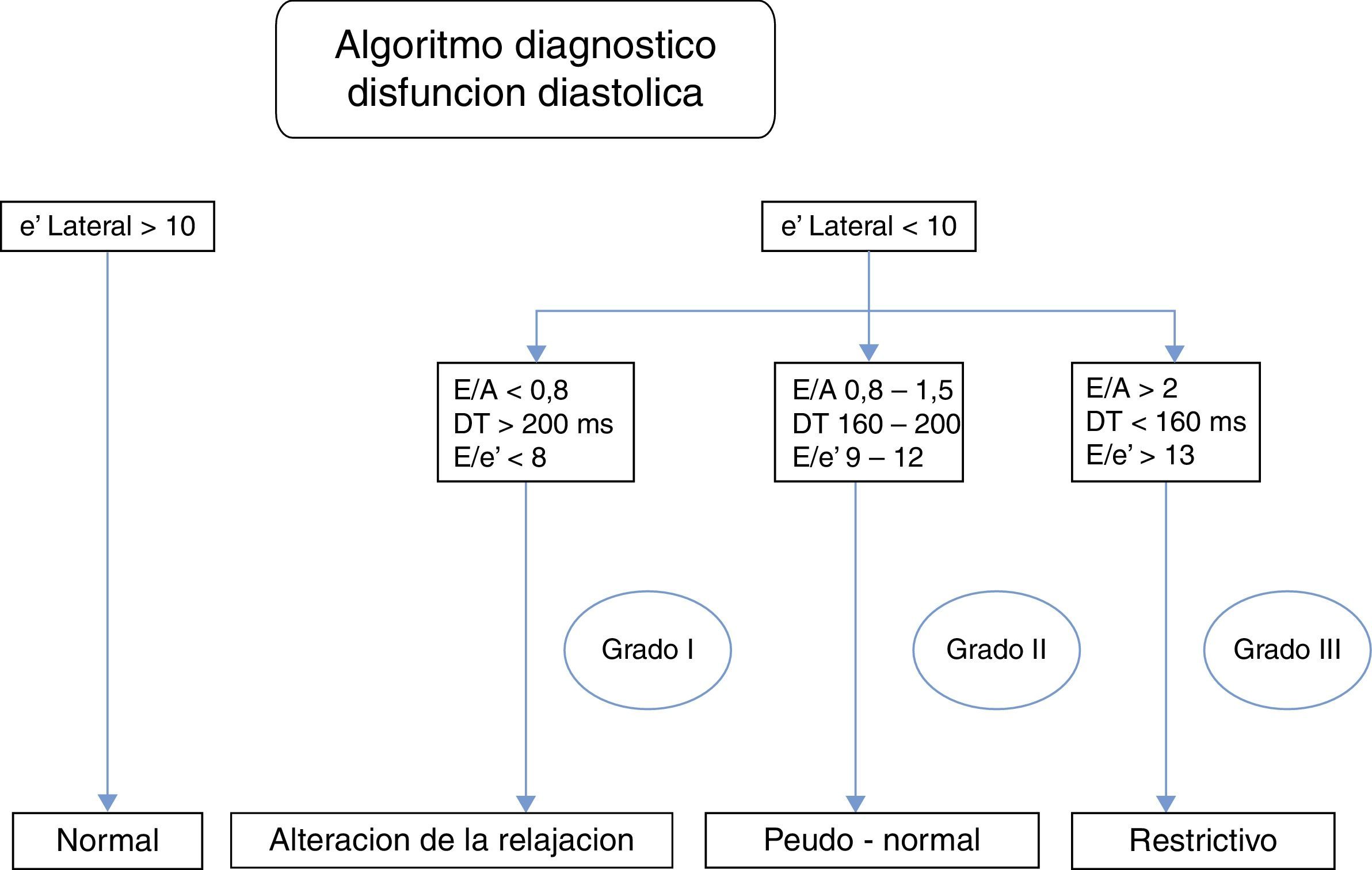
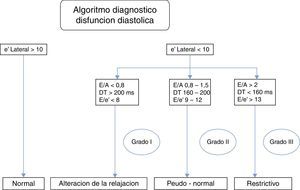
Para evaluar la función diastólica del VI utilizamos doppler pulsado a nivel de la punta de los velos de la válvula mitral durante 3 latidos consecutivos al final de la espiración. Las variables estudiadas fueron velocidad máxima de las ondas E y A; la relación entre ambas y el tiempo de desaceleración (td) de la onda E, valor normal 150-220ms. Doppler tisular (volumen de muestra de 3mm) a nivel lateral del anillo mitral, registrando la velocidad máxima: e’, a’ y s’18. Se calculó la relación E/e’, la cual es recomendada por su simplificación y menor dependencia con la edad19; posee estrecha correlación con la presión de fin de diástole del VI. La disfunción diastólica se clasificó de acuerdo a estos criterios generales en 3 grupos20 (fig. 1).
Se utilizó ventana subxifoidea para el estudio de la vena cava inferior en visión sagital medida a 1cm de la desembocadura en la aurícula derecha, se evaluó el índice de colapsabilidad de la vena cava inferior (icVCI) calculado como el diámetro al fin de espiración−diámetro al fin de inspiración/diámetro al fin de espiración×10021. En pacientes con respiración espontáneamente el icVCI>40% indica que será respondedor a fluidos y refleja una presión de aurícula derecha normal (0-5mmHg)22,23.
AnestesiaBajo monitorización estándar para este tipo de cirugías, ECG, presión arterial no invasiva, frecuencia cardíaca, pulsioximetría (Cardiocap, Datex Instruments, Corp Helsinki, Finlandia), se obtuvo vía venosa periférica 18-16G; con el paciente en decúbito lateral se realizó anestesia intratecal utilizando aguja 26G a nivel L3-4, administrando bupivacaína isobara 0,5% 7,5mg más fentanilo 20μg. Se realizó fluidoterapia con solución fisiológica al 0,9% para compensar pérdidas basales y coloides para compensar pérdidas sanguíneas según criterio del anestesiólogo tratante.
Durante el intraoperatorio se registraron hidratación, necesidad de inotrópicos o vasopresores, y variables hemodinámicas: hipotensión arterial (presión arterial sistólica<90mmHg), hipertensión arterial (presión sistólica>160mmHg).
Finalizada la cirugía se recogieron registros de presión arterial no invasiva, frecuencia cardíaca, cada 6h las primeras 24h, y complicaciones postoperatorias: aparición de fibrilación auricular, disnea, taquipnea, edema agudo de pulmón evaluado por criterios clínicos habituales, hipotensión o hipertensión arterial, requerimiento de inotrópicos o vasopresores, presencia de oliguria (diuresis<0,5ml/kg/h).
Análisis estadísticoSe realizó estadística descriptiva de variables interválicas con medias, desviación estándar y valores límites si la distribución es de Student o mediana, cuartiles y valores límites en caso negativo. Las variables cualitativas serán descriptas con frecuencias absolutas y relativas.
La comparación de las 2 mediciones ordinales o interválicas apareadas se realizó utilizando test de student apareado o prueba de Wilcoxom de rangos señalados. Para comparaciones de 2 mediciones ordinales o interválicas no apareadas se utilizó prueba de test de student o Mann Whitney; para variables categóricas apareadas se realizó prueba de proporciones apareadas. Para variables categóricas no apareadas se utilizó prueba de chi2 o Fisher. Se realizó una correlación lineal o Spearman para evaluar la asociación entre el grado de congestión pulmonar y la función del VI.
Para el análisis estadístico se utilizará el programa StatsDirect (Altrincham, Cheshire, Reino Unido) versión 2.7.2 para Windows.
ResultadosEstudiamos a 42 pacientes ASA III, programados para osteosíntesis de cadera con anestesia intratecal (fig. 2).
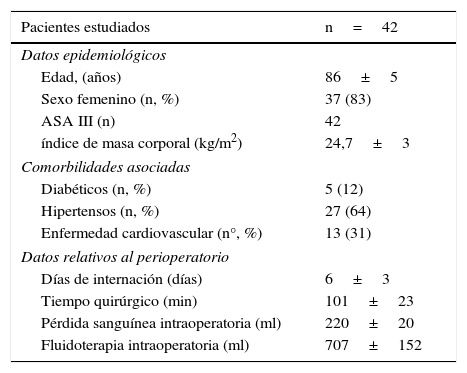
En la tabla 1 se encuentran los datos demográficos y del perioperatorio. Doce (28,5%) pacientes presentaron 2 o más comorbilidades asociadas.
Datos demográficos de los pacientes y del perioperatorio
| Pacientes estudiados | n=42 |
|---|---|
| Datos epidemiológicos | |
| Edad, (años) | 86±5 |
| Sexo femenino (n, %) | 37 (83) |
| ASA III (n) | 42 |
| índice de masa corporal (kg/m2) | 24,7±3 |
| Comorbilidades asociadas | |
| Diabéticos (n, %) | 5 (12) |
| Hipertensos (n, %) | 27 (64) |
| Enfermedad cardiovascular (n°, %) | 13 (31) |
| Datos relativos al perioperatorio | |
| Días de internación (días) | 6±3 |
| Tiempo quirúrgico (min) | 101±23 |
| Pérdida sanguínea intraoperatoria (ml) | 220±20 |
| Fluidoterapia intraoperatoria (ml) | 707±152 |
Los datos son presentados como promedio y desviación estándar, y como frecuencia de porcentaje según sea apropiado.
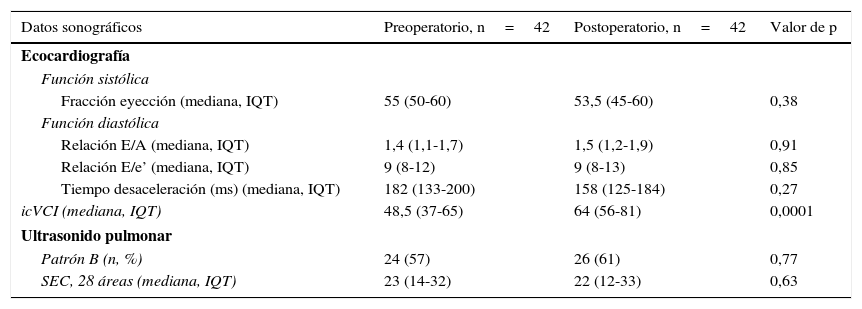
La tabla 2 muestra los resultados del análisis sonográfico del pulmón y corazón realizados precirugía y a 24h del postoperatorio. En 8 (20%) pacientes la disfunción diastólica fue grado i, en 24 (57%) grado ii, mientras que la disfunción diastólica fue grado iii en 10 (23%) pacientes. No se evidenciaron cambios estadísticamente significativos en las variables registradas, excepto en el icVCI (p<0,0001).
Datos obtenidos de la examinación ecocardiográfica transtorácica y ultrasonido pulmonar
| Datos sonográficos | Preoperatorio, n=42 | Postoperatorio, n=42 | Valor de p |
|---|---|---|---|
| Ecocardiografía | |||
| Función sistólica | |||
| Fracción eyección (mediana, IQT) | 55 (50-60) | 53,5 (45-60) | 0,38 |
| Función diastólica | |||
| Relación E/A (mediana, IQT) | 1,4 (1,1-1,7) | 1,5 (1,2-1,9) | 0,91 |
| Relación E/e’ (mediana, IQT) | 9 (8-12) | 9 (8-13) | 0,85 |
| Tiempo desaceleración (ms) (mediana, IQT) | 182 (133-200) | 158 (125-184) | 0,27 |
| icVCI (mediana, IQT) | 48,5 (37-65) | 64 (56-81) | 0,0001 |
| Ultrasonido pulmonar | |||
| Patrón B (n, %) | 24 (57) | 26 (61) | 0,77 |
| SEC, 28 áreas (mediana, IQT) | 23 (14-32) | 22 (12-33) | 0,63 |
icVCI: índice de colapsabilidad vena cava inferior; SEC: Score eco cometas.
Los datos son presentados como mediana e intercuartiles (IQT), y como frecuencia de porcentaje según sea apropiado.
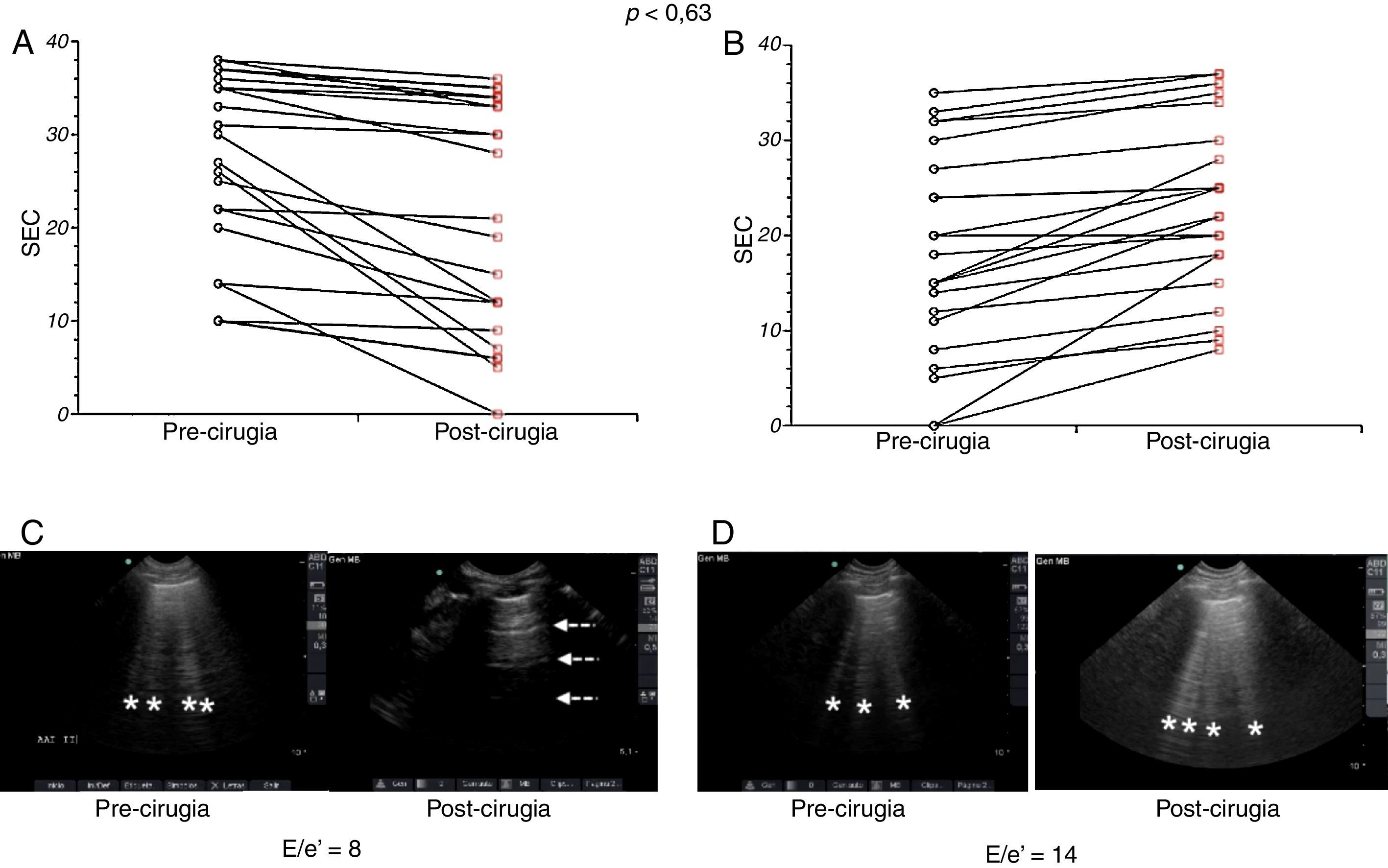
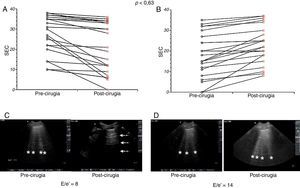
En cuanto a la examinación sonográfica del pulmón, el SEC y el patrón B no mostraron un incremento estadísticamente significativo durante las 2 mediciones (p<0,63 y p<0,77 respectivamente). El patrón A se encontró en 18 (43%) pacientes durante el preoperatorio y se asoció a una relación E/e’>9 en 6 pacientes. En el postoperatorio el patrón A estuvo presente en 16 (39%) pacientes, 5 de ellos presentaron relación E/e’>9 (fig. 3).
Score eco cometas (SEC) pre- y posquirúrgico. A: Pacientes en los cuales disminuyó el número° de líneas B. B: Pacientes en los cuales aumentó el número de líneas B. Los datos fueron comparados usando el test de Wilcoxon con rangos señalados. C: Paciente examinado con UP escaneo prequirúrgico presenta líneas B (*), posquirúrgico, ausencia de líneas B, se evidencian líneas A (fecha blanca). D: Paciente examinado con UP, se evidencian líneas B (*) en el escaneo pre- y posquirúrgico.
Encontramos patrón B en 24 (57%) pacientes durante el periodo preoperatorio y en 26 (61%) en el postoperatorio (p<0,77). Durante el preoperatorio el patrón B se asoció en 9 pacientes a una relación E/e’>13 y en 18 a una relación E/e’>9. En el postoperatorio la relación E/e’>9 se encontró en 17 pacientes y en 10 dicha relación fue>13.
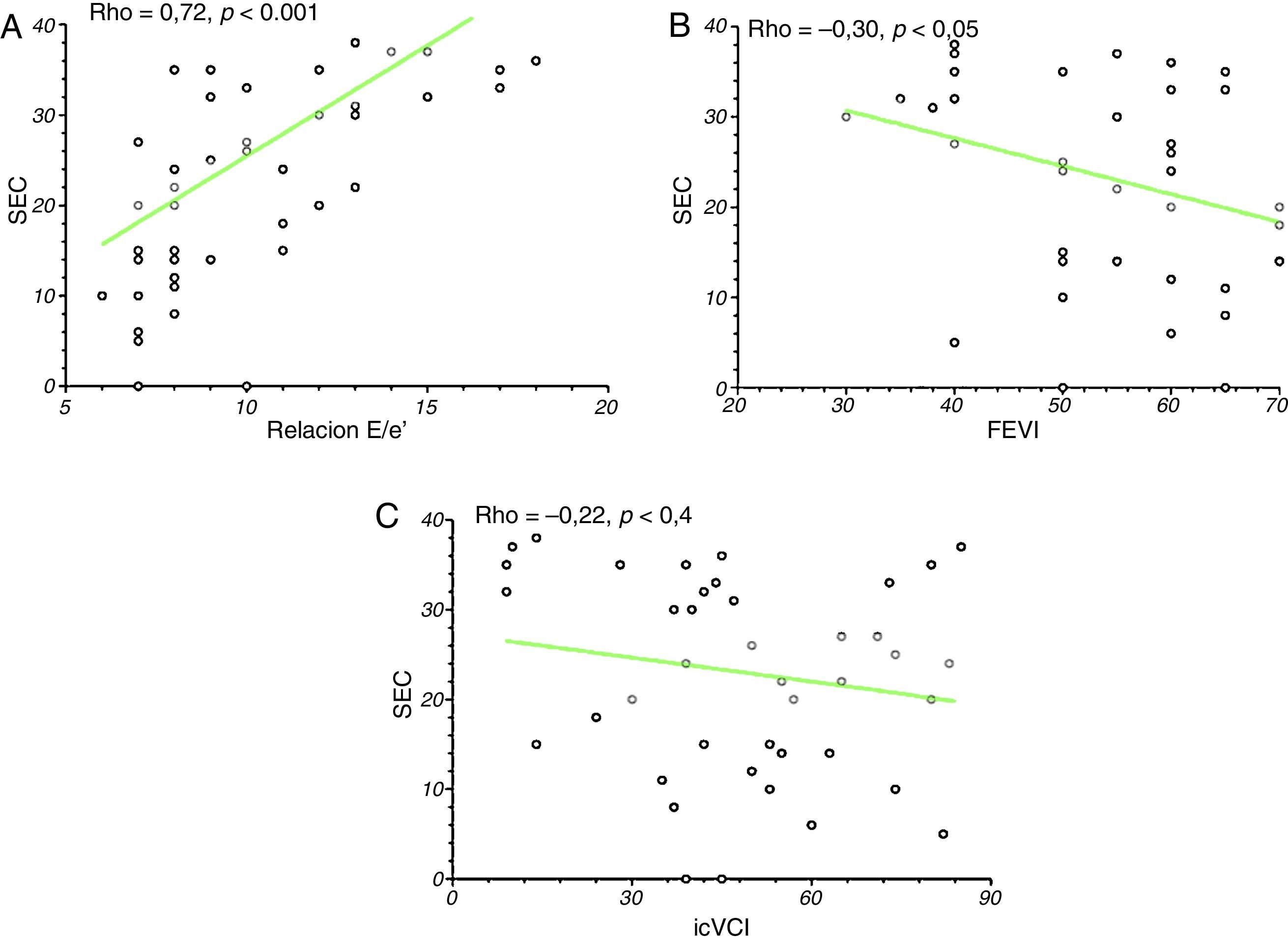
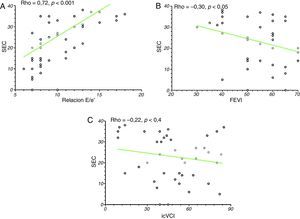
Encontramos una correlación lineal entre el SEC y la relación E/e’ (Rho: 0,72; p<0,0001 y Rho: 0,75; p<0,0001) durante el preoperatorio y postoperatorio respectivamente. La fracción de eyección presentó una correlación inversa con el SEC (Rho: −0,30; p<0,05). No encontramos una correlación entre el SEC y el icVCI (Rho: −0,12; p<0,41) (fig. 4).
Análisis de regresión lineal (Rho: coeficiente de correlación de Spearman y valores de p) entre score eco cometas(SEC) y variables ecocardiográficas estudiadas durante el preoperatorio: A: SEC vs. valores de función diastólica (relación E/e’); B: SEC vs. función sistólica (FEVI), C: SEC vs. índice de colapsabilidad de vena cava inferior (icVCI).
Durante el intraoperatorio la incidencia de episodios de hipertensión arterial fue del 33% mientras que un 47% de los pacientes presentaron registros de hipotensión arterial, los cuales requirieron infusión de noradrenalina en dosis de 0,05-0,1μg/kg/min.
En el postoperatorio 11 (26%) pacientes presentaron registros de hipertensión arterial y 10 pacientes continuaron con infusión de noradrenalina las primeras 6h del postoperatorio.
Cuatro pacientes (9,5%) presentaron oliguria en el postoperatorio, quienes respondieron a cargas de volumen normalizando el ritmo diurético. Un paciente presentó fibrilación auricular en las primeras 24h del postoperatorio.
DiscusiónEn el presente estudio el 80% de los pacientes presento disfunción diastólica grado II-III, dicha incidencia es superior a la reportada en la literatura4; la incidencia de disfunción sistólica fue leve. La severidad de la disfunción diastólica es un predictor de la mortalidad, independientemente de que los pacientes posean o no disfunción sistólica asociada.
En nuestro estudio la incidencia de episodios de hipertensión arterial durante el intraoperatorio fue del 33% mientras que un 47% de los pacientes presentaron registros de hipotensión arterial con requerimiento de vasopresores intravenosos. La anestesia intratecal provoca una caída de las resistencias sistémicas debido al bloqueo simpático ocasionando en algunos pacientes hipotensión arterial. La administración de fluidos en pacientes con alteración severa en la distensibilidad del VI puede incrementar significativamente la presión diastólica del VI, precipitar edema agudo de pulmón y fibrilación auricular. Por dicho motivo es importante ser cautelosos en el manejo de fluidos durante el perioperatorio. Algunos estudios realizados de pacientes sometidos a cirugía mayor muestran beneficios en la utilización de regímenes de fluidoterapia restrictivos, evidenciando que la sobrehidratación incrementa la aparición de edema intersticial24,25. La administración liberal de fluidos puede deteriorar la función cardiorrespiratoria, gastrointestinal y renal, contribuyendo a la aparición de complicaciones postoperatorias26,27.
El examen sonográfico del pulmón demostró una elevada incidencia de patrón B en la población estudiada. El patrón B fue encontrado en 24 (57%) pacientes durante el periodo preoperatorio y en 26 (61%) pacientes en el postoperatorio, no existió un incremento significativo en el postoperatorio (p<0,77); dicho hallazgo se correlaciona con la fluidoterapia restrictiva que realizamos durante el periodo intraoperatorio. Kosic et al. recientemente reportaron que el aumento en las líneas B se asocia a un incremento en la fluidoterapia durante el intraoperatorio en pacientes sometidos a cirugía por fractura de cadera28. Dicho patrón estuvo presente en el 64% de los pacientes con disfunción diastólica moderada-severa, los cuales no presentaron síntomas clínicos de disnea. En un estudio realizado en embarazadas con diagnóstico de eclampsia, el patrón B estuvo presente en el 25% de las pacientes asintomáticas29; en estos pacientes el edema intersticial es un paso clínicamente silente que precede el edema pulmonar. El UP puede detectar edema pulmonar antes de que aparezca un deterioro severo en la oxigenación arterial30; permite detectar valores anormales de agua pulmonar extravascular con una sensibilidad y especificidad del 98 y 88%7. Según lo establecido por el consenso de expertos el UP es superior a la radiografía de tórax para el diagnóstico de síndrome intersticial8. El UP a través de la detección del agua pulmonar extravascular representa una valiosa herramienta, permite el diagnóstico y tratamiento de la congestión pulmonar antes de que sea clínicamente evidente; ayudando de esta manera a prevenir complicaciones asociadas al fallo cardíaco.
El tiempo promedio de días de internación hasta la cirugía fue de 6 días, nosotros atribuimos un incremento en la incidencia de patrón B en nuestros pacientes probablemente debido a que la cirugía se realizo pasadas las 48h de internación.
Numerosas publicaciones han relacionado la intensidad del síndrome alveolointersticial observado a través del UP con la cuantía del edema pulmonar, en algunas de ellas se ha utilizado como referencia la medición del agua pulmonar extravascular11,12; niveles de presión wedge medidas con catéter de Swan-Ganz11, niveles de péptido natriurético13 y hallazgos ecocardiográficos de insuficiencia cardíaca15. La presencia de múltiples líneas B se asocia a disfunción sistólica y/o diastólica del VI15 y es altamente indicativa de congestión pulmonar de origen cardíaco; sin embargo, para cada grado de disfunción cardíaca la respuesta del lecho vascular pulmonar puede ser variable. De esta manera, la presencia de múltiples líneas B en pacientes con presiones de llenado elevadas de VI son indicativas de fallo en la membrana alveolocapilar, lo cual conduce a redistribución del líquido dentro del parénquima pulmonar denotando una «congestión pulmonar», manifestándose ecográficamente a través de las líneas B; mientras que la ausencia de las mismas es indicativo de «congestión hemodinámica» con una membrana alveolocapilar intacta17. Esto explica por qué algunos pacientes con disfunción diastólica presentaron patrón A.
El UP nos permite evaluar de una manera dinámica si el paciente presenta «tolerancia a fluidos»; es decir, la presencia de patrón A nos indica que el paciente puede recibir fluidos, mientras que el patrón B nos debe alertar hacia una restricción hídrica y evaluar la necesidad, según la condición clínica del paciente, de administrar diuréticos12. En tanto que la ETT nos ayuda identificar el grado de disfunción cardíaca que presenta el paciente y predecir si va a ser «respondedor a la fluidos» a través de distintos parámetros dinámicos y estáticos31.
Encontramos una correlación lineal entre el SEC y la relación E/e’ (Rho: 0,72; p<0,0001 y Rho: 0,75; p<0,0001) durante el preoperatorio y postoperatorio respectivamente. Nuestros datos concuerdan con lo reportado por Agricola et al., quienes encontraron una correlación lineal entre el SEC y la relación E/e’, constituyendo un marcador sustituto de las presiones de llenado del VI32. El grado de disfunción diastólica constituye un marcador no invasivo de presiones de llenado elevadas del VI33. Nosotros realizamos la medición de la onda e’ con doppler tisular por ser menos afectada por la precarga20. Debido a que los pacientes estudiados presentaron disfunción leve del VI con fracción de eyección del 55% (50-60), utilizamos la relación E/e’ para evaluar la presión de fin de diástole del VI; recientes estudios demostraron una mejor correlación entre dicha relación y la presión de fin de diástole del VI en pacientes con función sistólica normal20.
Evidenciamos un cambio estadísticamente significativo en el icVCI (p<0,.0001), y este hallazgo afirma la conducta restrictiva de la fluidoterapia administrada durante el intraoperatorio.
En un reciente estudio las líneas B fueron encontradas en el 37% de los pacientes ancianos, predominantemente en áreas posterobasales; mientras que solo estuvieron presentes en el 10% de los jóvenes34. Los pacientes estudiados presentaron una edad promedio de 86±5 años, por lo que probablemente tal vez algunas de las líneas B encontradas correspondan a cambios degenerativos del parénquima pulmonar. Sin embargo, nosotros no consideramos áreas posteriores en la examinación con UP.
ConclusiónEl UP representa una herramienta no invasiva, útil para la evaluación del agua pulmonar extravascular en pacientes ancianos durante el perioperatorio. Permitió detectar congestión pulmonar asintomática en un estadio preclínico en esta población de pacientes de alto riesgo. El UP puede predecir de manera dinámica la «tolerancia a fluidos» en pacientes que presenten un patrón A, optimizando la fluidoterapia intraoperatoria así como también la utilización de vasopresores e inotrópicos al evitar una fluidoterapia excesiva en pacientes con patrón B, que podría precipitar complicaciones cardiovasculares y respiratorias.
El examen sonográfico del pulmón junto con una valoración ecocardiográfica focalizada durante el periodo perioperatorio podrían permitir a los anestesiólogos una evaluación más precisa del estado hemodinámico del paciente, identificando el grado de disfunción diastólica y la volemia, y guiando de una manera no invasiva la estrategia anestésica en esta población de alto riesgo.
Son necesarios estudios prospectivos dirigidos a evaluar el potencial beneficio de esta herramienta.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNinguno por declarar.